El farmacéutico, por su formación general en el ámbito de la Farmacia Hospitalaria, tiene la capacidad para analizar e implantar mejoras en los circuitos de prescripción, dispensación y administración de medicamentos, lo cual repercute en la mejora de la seguridad global en la utilización de medicamentos. El objetivo principal del farmacéutico pediátrico es mejorar la calidad asistencial del paciente mediante una atención individualizada a través de la validación de las prescripciones médicas y del seguimiento farmacoterapéutico, que permita una farmacoterapia efectiva, segura y eficiente.
Esta revisión nace del fruto de una experiencia multidisciplinar entre el Servicio de Farmacia y la Unidad de Cuidados Intensivos Pediátricos, cuyos objetivos fueron analizar el papel del farmacéutico residente en la UCIP para establecer líneas de mejora en sus actividades que potencien el uso racional del medicamento y diseñar un programa docente para el farmacéutico pediátrico que pueda servir como modelo inicial para otros centros.
The general training received by pharmacists in Hospital Pharmacy enables them to analyse and implement improvements in the prescription, dispensing and administration of medications. This may lead to an increase in the overall safety of the use of drugs. The main goal of the paediatric pharmacist is to improve patient care by greater attention to the individual via validation of medical prescriptions and pharmaceutical follow-up, leading to safe, effective and efficient pharmacotherapy.
This is a multidisciplinary review by the Pharmacy Department and Paediatric Intensive Care Unit. The objectives were to analyse the role of a resident pharmacist in PICU to identify improvements to promote rational drug use, and to design a teaching program for paediatric pharmacists that may serve as a reference for other centres.
La provisión de atención farmacéutica en los hospitales nace de la necesidad de concebir la utilización del medicamento como un proceso global que no solo incluye la elaboración, dispensación y administración del medicamento, sino que también comprende el análisis de la necesidad, eficacia y seguridad que tiene un medicamento en un paciente concreto1. Por ello, los farmacéuticos de hospital han experimentado un cambio en su profesión, desarrollando los aspectos más clínicos de la misma para participar en la toma de decisiones sobre la farmacoterapia del paciente. La complejidad de la atención especializada obliga a que en estas decisiones influyan varias fases en las que el farmacéutico se ve implicado, como son la selección del medicamento adecuado, la dosificación correcta, las vías y formas de administración que mejor se adapten a cada caso, la monitorización farmacoterapéutica y la provisión de información en un formato adecuado para los pacientes2.
Muchos son los retos que plantea la atención farmacéutica en pediatría, como son la ausencia de información publicada sobre los usos terapéuticos de la mayor parte de los fármacos y su monitorización en esa población, o la escasez de presentaciones comerciales disponibles en formas de dosificación y en concentraciones adecuadas para estos pacientes. Las manipulaciones que este último factor introduce, necesarias para facilitar la administración en niños, además de la complejidad del circuito de utilización de medicamentos en el ámbito hospitalario, provocan que existan altas probabilidades de aparición de errores de medicación3,4. En pacientes pediátricos, la distribución de los errores en las distintas etapas del circuito se reparte en tasas de un 54% de errores en la prescripción médica, 12% en la administración y un 1,3% en la monitorización5. Una parte de estos errores, aunque prevenibles, no son detectados, lo que puede suponer un riesgo innecesario para los pacientes. El análisis de todos estos errores ha llevado a distintas organizaciones gubernamentales a impulsar la mejora de la seguridad en sus servicios. Lo ideal es que esta mejora no se centre en una sola estrategia, sino que sea una combinación de medidas que supongan la implantación de una «cultura de seguridad» que implique a todos los profesionales sanitarios. El proceso debe incluir desde medidas generales, tales como la comunicación de errores de medicación, la prescripción electrónica o la dispensación automatizada de medicamentos6,7, hasta estrategias más específicas como la estandarización de mezclas intravenosas o la introducción de técnicas de doble chequeo en unidades en las que la variabilidad de los pacientes es alta, como puede ser una Unidad de Cuidados Intensivos Pediátricos (UCIP).
Todos estos aspectos obligan a que los profesionales deban adquirir y desarrollar conocimientos específicos que aporten un valor añadido al manejo farmacoterapéutico del paciente. Tal es el caso tanto de la demandada farmacología pediátrica como de la especialización pediátrica dentro de la Farmacia Hospitalaria8.
Esta revisión nace del fruto de una experiencia multidisciplinar entre el Servicio de Farmacia y la UCIP de nuestro hospital, cuyos objetivos fueron analizar el papel del farmacéutico residente en la UCIP para establecer líneas de mejora en sus actividades que potencien el uso racional del medicamento y diseñar un programa docente para el farmacéutico pediátrico que pueda servir como modelo inicial para otros centros. Dicho programa debería estar interrelacionado con el plan de formación en cuidados intensivos para los médicos internos residentes y debería dotar de los conocimientos necesarios para alcanzar unos resultados óptimos en sus labores dentro del equipo multidisciplinar de atención al paciente crítico pediátrico.
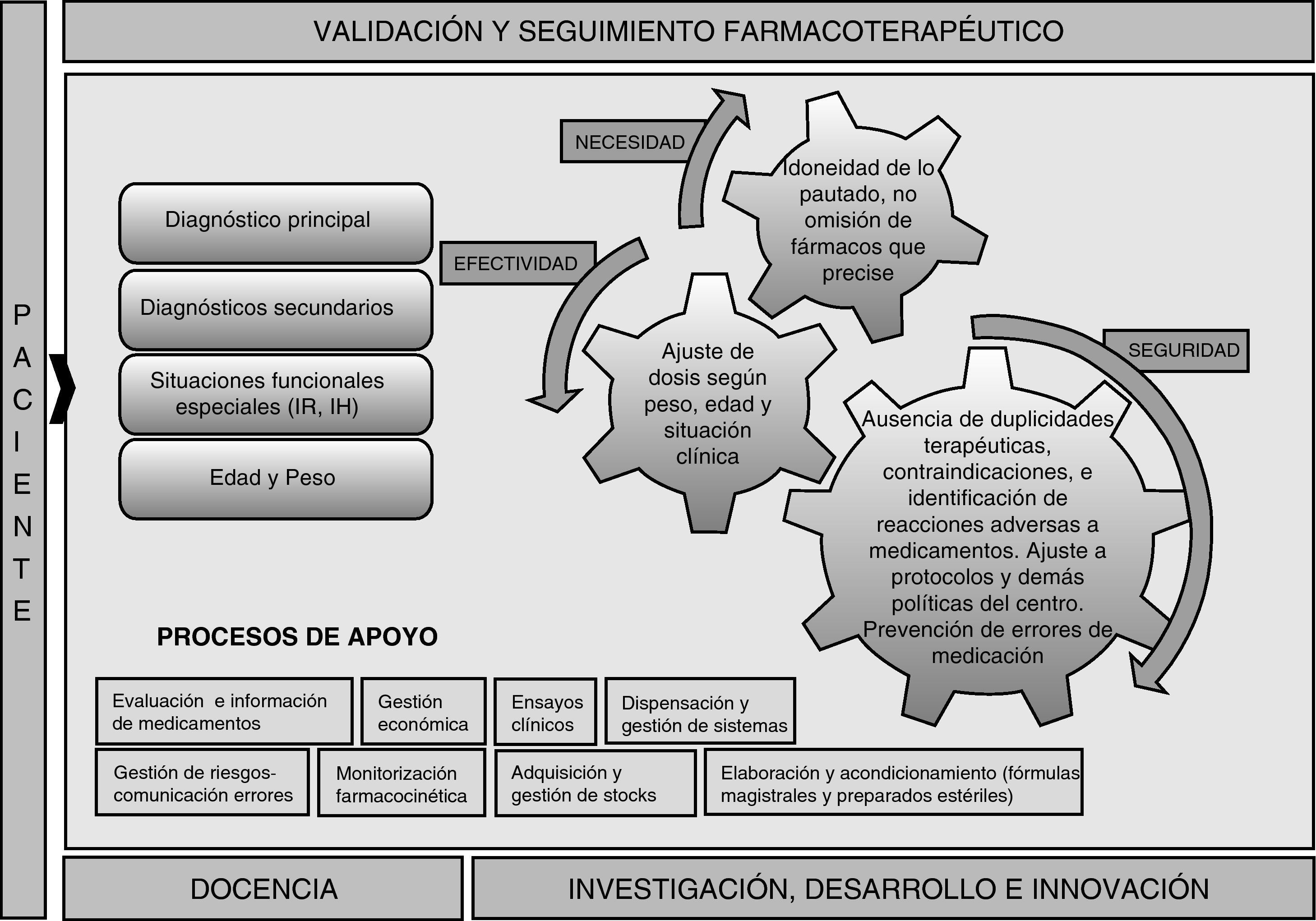
Papel del farmacéutico en una Unidad de Cuidados Intensivos PediátricosEl farmacéutico, por su formación general en el ámbito de la Farmacia Hospitalaria, tiene la capacidad para analizar e implantar mejoras en los circuitos de prescripción, dispensación y administración de medicamentos, lo cual repercute en una mejora de la seguridad global de la utilización de medicamentos. El objetivo principal del farmacéutico clínico es mejorar la calidad asistencial del paciente mediante una atención individualizada a través de la validación de las prescripciones médicas y del seguimiento farmacoterapéutico, que permita una farmacoterapia efectiva, segura y eficiente (fig. 1). Sobre el paciente crítico pediátrico, el farmacéutico clínico debe aunar todos sus conocimientos para desarrollar labores de complejidad creciente que veremos a continuación.
Fuera de nuestras fronteras, las guías de la Sociedad Americana de Farmacia Hospitalaria describen el papel que puede ejercer el farmacéutico en la revisión de las dosis de los medicamentos, efectos adversos, interacciones farmacológicas y reducción de costes de hospitalización9 e incluso consideran la necesidad de la disponibilidad diaria de un farmacéutico especializado en cuidados intensivos9,10. A pesar de que varios estudios describen la aportación de estos profesionales en términos de seguridad y de coste económico11,12, en nuestro país, a día de hoy, los Servicios de Farmacia no pueden destinar un farmacéutico a la realización de actividades clínicas de forma exclusiva en la UCIP.
Desde nuestra experiencia, las labores que el farmacéutico puede desempeñar se ven reflejadas en tres grandes grupos de actividades:
- 1.
Labores clínicas asistenciales, encaminadas al uso racional de los medicamentos y a la reducción de errores de medicación a través de la validación de las órdenes médicas. La revisión global del tratamiento farmacoterapéutico para evitar errores tanto de prescripción, como de transcripción por parte del personal de enfermería, son un filtro más de seguridad antes de la administración del medicamento. Cobra especial importancia en esta fase la comprobación de los ajustes de dosis, el análisis de la posibles interacciones y su significado clínico, la confirmación de la continuación o suspensión de tratamientos en función del plan establecido por los facultativos responsables, así como la revisión global de las nutriciones enterales o parenterales -en términos de aportes y limitaciones técnicas en la elaboración, como la posible precipitación de los iones calcio y fosfato-.
El empleo de un documento estructurado para el seguimiento farmacoterapéutico puede facilitar al farmacéutico la validación avanzada que tiene que realizar diariamente y probablemente, le permitirá realizar las intervenciones necesarias para optimizar el tratamiento farmacoterapéutico del paciente. Además, podrá solucionar dudas en tiempo real que permitan evitar la aparición de posibles errores de forma previa a la administración de medicamentos. Esta hoja de seguimiento ayuda al farmacéutico a identificar la información relevante en las sesiones clínicas de los médicos intensivistas para la valoración posterior del tratamiento farmacológico. El formulario de seguimiento está estructurado por sistemas simulando el evolutivo que queda reflejado en la historia clínica e incluye tanto sintomatología del paciente como parámetros fisiopatológicos indicativos de su estado actual. Además, se recogen datos de laboratorio de bioquímica, hematología y microbiología, así como el esquema de nutrición enteral/parenteral que tiene prescrito el paciente.
El farmacéutico debe liderar estrategias para la prevención de errores de medicación apoyando la implementación de una cultura de seguridad en la Unidad Clínica y encargarse de realizar tareas de farmacovigilancia y de comunicación de los acontecimientos adversos a medicamentos ocurridos en la unidad.
- 2.
Labores logísticas, relacionadas con una búsqueda de puntos débiles y la optimización del circuito de utilización del medicamento. El farmacéutico integrado en la unidad se convierte en la referencia para el personal de enfermería de cara a las incidencias diarias con las que se encuentran, independientemente del sistema de distribución de medicamentos con que cuente cada centro. Los puntos débiles, como la gestión y óptima conservación de fármacos termolábiles, la logística de distribución y almacenamiento de sueros, nutriciones enterales, parenterales y, en general, productos farmacéuticos de gran volumen, permiten al farmacéutico solventar problemas reales, que, si bien clínicamente poco complejos, proporcionan una visión global de todo el proceso real de utilización de medicamentos en la unidad. Asimismo, facilitan en gran medida el funcionamiento de la misma y acercan al farmacéutico tanto al personal facultativo como al de enfermería. Esta visión permitirá objetivar en qué medida el desarrollo e implantación de tecnologías sanitarias ayudará a prevenir de un modo eficaz y eficiente los errores de medicación que tan graves consecuencias pueden tener en nuestros pacientes10,13, acercando modelos anglosajones a una realidad nacional cada vez más desarrollada.
- 3.
Labores docentes y de investigación: el farmacéutico especialista debe actuar como supervisor de los residentes de Farmacia Hospitalaria que roten por la unidad y podrá participar en la formación de residentes de pediatría en lo que a estrategias de seguridad y revisiones farmacoterapéuticas se refiere. Igualmente el farmacéutico deberá diseñar herramientas de evaluación para alcanzar los estándares requeridos por la Sociedad Española de Farmacia Hospitalaria y el Grupo Español de Farmacia Pediátrica.
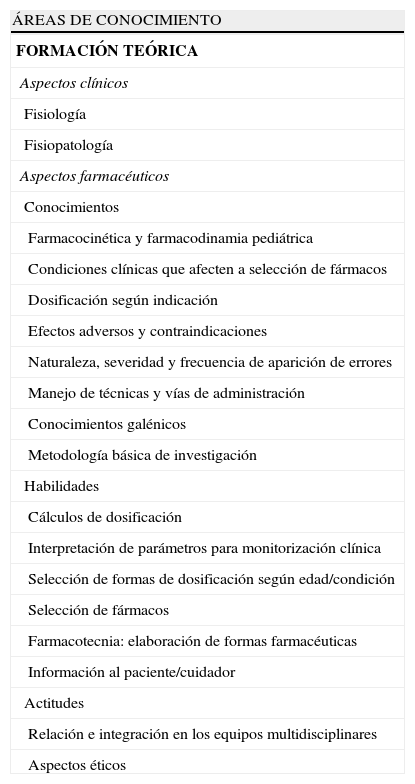
En España, en el año 1999, la Comisión Nacional de la Especialidad añadió un cuarto año de formación al programa de Farmacia Hospitalaria14 con el objetivo de aproximar al farmacéutico al paciente y al equipo clínico asistencial. Sin embargo, la realidad es que en la mayoría de los hospitales españoles no están descritas líneas estratégicas de formación15 siendo muy heterogéneo el adiestramiento de los farmacéuticos pediátricos. En países anglosajones existen programas que describen perfectamente las competencias a adquirir y las actividades a realizar según el grado de formación del profesional16–22 (tabla 1).
Aspectos a desarrollar en la formación de un farmacéutico pediátrico.
| ÁREAS DE CONOCIMIENTO |
| FORMACIÓN TEÓRICA |
| Aspectos clínicos |
| Fisiología |
| Fisiopatología |
| Aspectos farmacéuticos |
| Conocimientos |
| Farmacocinética y farmacodinamia pediátrica |
| Condiciones clínicas que afecten a selección de fármacos |
| Dosificación según indicación |
| Efectos adversos y contraindicaciones |
| Naturaleza, severidad y frecuencia de aparición de errores |
| Manejo de técnicas y vías de administración |
| Conocimientos galénicos |
| Metodología básica de investigación |
| Habilidades |
| Cálculos de dosificación |
| Interpretación de parámetros para monitorización clínica |
| Selección de formas de dosificación según edad/condición |
| Selección de fármacos |
| Farmacotecnia: elaboración de formas farmacéuticas |
| Información al paciente/cuidador |
| Actitudes |
| Relación e integración en los equipos multidisciplinares |
| Aspectos éticos |
Existen dos aspectos fundamentales en la formación del farmacéutico especialista: los clínicos y los farmacéuticos.
Por una parte, los aspectos clínicos son aquellos relacionados con el conocimiento de la fisiología y fisiopatología de los pacientes pediátricos16,17,23. Deben manejarse tanto las diferencias en cuanto a composición corporal, que pueden afectar a las características farmacocinéticas de los fármacos, como las características específicas que presentan los niños en los distintos sistemas, que pueden marcar las diferencias farmacodinámicas.
Por otra parte, los aspectos farmacéuticos que el especialista clínico pediátrico debe manejar se pueden desglosar en los conocimientos técnicos, las habilidades y las actitudes (KSA, Knowlegde, Skills and Attitudes17,18), orientados a dotar al profesional de las competencias necesarias.
Los farmacéuticos clínicos pediátricos deben adquirir los siguientes conocimientos16,23:
- -
Cambios farmacocinéticos y farmacodinámicos que aparecen con el crecimiento y desarrollo del niño (volumen de distribución, unión a proteínas plasmáticas, eliminación renal, metabolismo, masa muscular y fluidoterapia).
- -
Condiciones clínicas que se desarrollan en algunas patologías que pueden afectar a la selección del fármaco a emplear, o incluso a su administración, así como las fisiológicas propias de la edad, como la incapacidad de deglución en las edades más tempranas.
- -
Dosis recomendadas para cada indicación, compatibilidades, estabilidades e interacciones, control de las posibles intoxicaciones y efectos durante el embarazo y la lactancia.
- -
Efectos adversos y contraindicaciones descritas con mayor frecuencia, especialmente en los fármacos nuevos y en aquellos que están todavía en fase de investigación.
- -
Naturaleza, frecuencia de aparición y severidad de los errores relacionados con los medicamentos.
- -
Conocimientos galénicos, condiciones fisicocoquímicas y organolépticas de los principios activos y excipientes, manejando las cantidades máximas permitidas de estos últimos, así como aquellos que pueden producir efectos adversos en pediatría. Debido al mal sabor de muchas formas de administración oral, el farmacéutico debe conocer y emplear la adición de saborizantes, la posibilidad de administración con los biberones, las técnicas de distracción o incluso el enmascaramiento con ciertos alimentos. Asimismo, debe conocer la posibilidad de fraccionamiento o masticación para permitir su correcta administración.
- -
Manejo de las técnicas de administración más adecuadas. Deben evitarse, en lo posible, las vías de administración que puedan causar daño, conociendo los métodos para evitarlo (como el uso de pomadas anestésicas, o mezclas con lidocaína).
- -
Metodología básica en investigación y manejo de la medicina basada en la evidencia. Será preciso manejar la evidencia científica disponible y analizar no solo el uso autorizado de los fármacos, en muchos casos poco documentado en este grupo de edad, como su empleo «off-label» y «unlicensed», o como actualmente se definen esos términos, es decir, su uso «en condiciones fuera de ficha técnica».
Las habilidades que un farmacéutico pediátrico debe adquirir deben tener en consideración las diferencias entre los pacientes pediátricos y los adultos, y así dominar los siguientes aspectos:
- -
Cálculos de dosificación, ya que habitualmente los datos publicados emplean la dosificación por kilogramo de peso. Es preciso tener en cuenta que la dosis máxima no supere la recomendada para un adulto, salvo que esté avalado por una referencia bibliográfica de prestigio.
- -
Interpretación de parámetros clínicos claves para monitorización farmacoterapéutica.
- -
Selección de las formas de administración adecuadas para cada grupo de edad y condición.
- -
Selección de medicamentos. Para la vía parenteral, es necesario manejar de forma muy precisa los requerimientos de fluidos y sus limitaciones, así como los volúmenes aceptables para la administración intramuscular. Deben conocerse a la perfección los diluyentes compatibles y los volúmenes en los que pueden diluirse los distintos fármacos, pues en muchas ocasiones deben concentrarse hasta el máximo en pacientes con restricción hídrica, al mismo tiempo que debe minimizarse el empleo de soluciones hiperosmolares que pueden llevar a la destrucción del lecho vascular, y en neonatos, a una posible hemorragia intraventricular.
En cuanto a la selección de formas orales de administración, es importante tener en cuenta la necesidad de empleo de utensilios adecuados de medida, así como el sabor y textura de estas formas orales, y el volumen que un niño puede ingerir por vía esta vía.
- -
Preparación especializada de formas farmacéuticas.
- -
Información y consejo sobre los fármacos, adaptándola al nivel cultural del paciente, familiar o cuidador. Debe informarse sobre la posibilidad de fraccionar, masticar, dividir o diluir las formas de dosificación administradas, así como advertir del posible sabor desagradable de muchas formas de administración líquidas y cómo paliarlo.
Por último, lo más adecuado sería que el farmacéutico desarrollase las siguientes actitudes:
- -
Empleo de conocimientos éticos en la toma de decisiones farmacoterapéuticas, fundamentalmente centradas en la adecuación de uso de fármacos no indicados en pediatría.
- -
Disposición proactiva para la relación e integración en los equipos multidisciplinares
Existe un nivel superior de atención farmacéutica que se configura a través de superespecialidades de la Farmacia Pediátrica, y que se han desarrollado en Estados Unidos16 y Canadá18. Los programas de formación de estos países incluyen rotaciones por Unidades de Trasplantes, Oncología o Cuidados Intensivos que varían en función de los programas ofertados por los distintos hospitales.
La complejidad de estas unidades exige una formación específica que podría realizarse a modo de rotación incluyendo las áreas de conocimiento en las que el farmacéutico puede intervenir de una manera más eficiente aportando un valor añadido a la farmacoterapia del paciente.
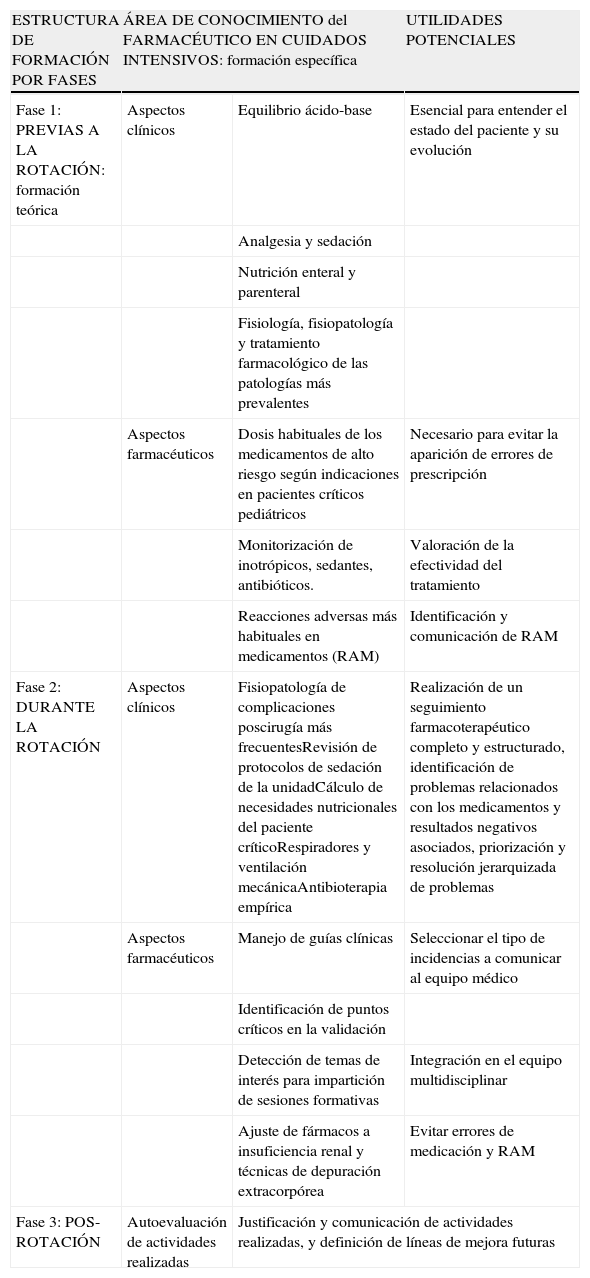
Así pues, para prevenir problemas relacionados con los medicamentos y los correspondientes resultados negativos asociados a la medicación en la UCIP, el farmacéutico debe realizar una primera etapa de formación teórica para familiarizarse con la terminología utilizada por los intensivistas pediátricos. En la tabla 2 se resumen los aspectos relativos a los conocimientos a adquirir en la rotación de un residente de cuarto año en la UCIP de nuestro centro.
Estructura formativa y áreas de conocimiento necesarias para el trabajo de un farmacéutico en la UCIP de nuestro centro
| ESTRUCTURA DE FORMACIÓN POR FASES | ÁREA DE CONOCIMIENTO del FARMACÉUTICO EN CUIDADOS INTENSIVOS: formación específica | UTILIDADES POTENCIALES | |
| Fase 1: PREVIAS A LA ROTACIÓN: formación teórica | Aspectos clínicos | Equilibrio ácido-base | Esencial para entender el estado del paciente y su evolución |
| Analgesia y sedación | |||
| Nutrición enteral y parenteral | |||
| Fisiología, fisiopatología y tratamiento farmacológico de las patologías más prevalentes | |||
| Aspectos farmacéuticos | Dosis habituales de los medicamentos de alto riesgo según indicaciones en pacientes críticos pediátricos | Necesario para evitar la aparición de errores de prescripción | |
| Monitorización de inotrópicos, sedantes, antibióticos. | Valoración de la efectividad del tratamiento | ||
| Reacciones adversas más habituales en medicamentos (RAM) | Identificación y comunicación de RAM | ||
| Fase 2: DURANTE LA ROTACIÓN | Aspectos clínicos | Fisiopatología de complicaciones poscirugía más frecuentesRevisión de protocolos de sedación de la unidadCálculo de necesidades nutricionales del paciente críticoRespiradores y ventilación mecánicaAntibioterapia empírica | Realización de un seguimiento farmacoterapéutico completo y estructurado, identificación de problemas relacionados con los medicamentos y resultados negativos asociados, priorización y resolución jerarquizada de problemas |
| Aspectos farmacéuticos | Manejo de guías clínicas | Seleccionar el tipo de incidencias a comunicar al equipo médico | |
| Identificación de puntos críticos en la validación | |||
| Detección de temas de interés para impartición de sesiones formativas | Integración en el equipo multidisciplinar | ||
| Ajuste de fármacos a insuficiencia renal y técnicas de depuración extracorpórea | Evitar errores de medicación y RAM | ||
| Fase 3: POS-ROTACIÓN | Autoevaluación de actividades realizadas | Justificación y comunicación de actividades realizadas, y definición de líneas de mejora futuras | |
La primera fase debe reunir los aspectos que en otras unidades no se manejan con frecuencia y estructurar la información del mismo modo que lo hace el equipo médico:
- -
Sistema respiratorio: es fundamental el manejo de terminología relacionada con las técnicas y modalidades de ventilación mecánica y los parámetros fisiológicos de valoración del estado de oxigenación y adaptación al respirador del paciente, así como de los medicamentos útiles para mejorar su confortabilidad.
- -
Sistema circulatorio: respecto a las alteraciones hemodinámicas cobran especial importancia las dosis e indicaciones de los distintos inotrópicos y que el farmacéutico conozca las cardiopatías congénitas más frecuentes y su tratamiento.
- -
Sistema renal: los patrones de alteraciones del equilibrio ácido-base y las estrategias utilizadas para estabilizar los mecanismos de acción, indicaciones y posibles reacciones adversas de los diferentes diuréticos, así como las técnicas de depuración extracorpórea y el ajuste de fármacos en insuficiencia renal.
- -
Sistema nervioso: es necesario conocer las escalas y terminología referente a la valoración del paciente y las guías clínicas o protocolos de rotación de sedación que se manejen en cada unidad.
A pesar de que el farmacéutico haya adquirido durante su residencia conocimientos sobre antibioticoterapia, es importante profundizar en el abordaje empírico de infecciones nosocomiales, la duración de tratamientos recomendados y la monitorización de los aminoglucósidos, vancomicina, antiepilépticos e inmunosupresores en una población con características especiales que los diferencian de otros pacientes, y que además carecen de datos poblacionales que faciliten esta actividad.
Esta estructura de formación general debería completarse en función de las necesidades de cada tipo de UCIP. Para lograr esta adaptación y para detectar necesidades y puntos de mejora de este programa, se puede utilizar el método de autoevaluación una vez finalizada la rotación del farmacéutico. Esta herramienta puede facilitarnos el diseño de planes de formación individualizados que permitan el desarrollo de las actividades clínicas orientadas a la realización de una atención farmacéutica avanzada
La complejidad del circuito de utilización de medicamentos en los hospitales demanda cada vez más un abordaje multidisciplinar que incremente la seguridad y facilite la implantación de mejoras en las fases de prescripción, dispensación y administración de medicamentos. La formación especializada de los farmacéuticos clínicos pediátricos es crítica para conseguir la integración de los mismos y que esta suponga un valor añadido a la calidad asistencial de los pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Gracias a todo el personal de la Unidad de Cuidados Intensivos por su inestimable participación en el diseño de las líneas de mejora docentes.