Existe una situación de descubierto en la continuidad asistencial de los pacientes que acuden a los servicios de urgencias, al no poder disponer del tratamiento prescrito hasta que no pasan por su médico de atención primaria, donde obtienen las recetas oficiales. Se diseña un programa que pretende proporcionar a dichos pacientes un protocolo terapéutico, que garantice su tratamiento, mejorando la coordinación interniveles entre el servicio de urgencias del hospital y atención primaria.
MétodosCreación de un grupo multidisciplinario de trabajo. Selección de los diagnósticos más frecuentes en el servicio de urgencias susceptibles de protocolizar. Elaboración de protocolos terapéuticos adecuándose a los diagnósticos seleccionados. Creación de una base de datos, recogida, tratamiento y descripción de los mismos. Diseño de encuestas de satisfacción, para pacientes, a los que se les dispensó un protocolo terapéutico, y para facultativos involucrados en el programa.
ResultadosSe asignó protocolo terapéutico a los 9 diagnósticos más frecuentes en el servicio de urgencias, con tratamiento para 3 días. Los diagnósticos seleccionados cubrieron el 19,5% de la población atendida en el urgencias. Se dispensó un protocolo terapéutico al 17,3% de los pacientes con diagnóstico seleccionado. La satisfacción de los pacientes para con el programa fue excelente. Los médicos aprobaban el programa, pero la prescripción de protocolos terapéuticos no refleja concordancia con el grado de aprobación.
ConclusionesLos resultados muestran que el programa tiene una aceptación excelente tanto en los pacientes como en los facultativos involucrados, aunque la cobertura que se da a las necesidades detectadas fue menor que la requerida.
It is well-known that there is a lack of continuity in care received from the emergency department, as patients have to visit their physician in order to receive official prescriptions. A programme has been designed that aims to provide these patients with a therapeutic protocol to ensure that they are treated, thus improving coordination between the Hospital Emergency Department and Primary Care.
MethodsCreating a multidisciplinary team. Choosing the diagnoses that are most common in the emergency department and which are likely to be standardised. Developing treatment protocols, adapting them to the diagnoses selected. Creating a database, collecting, processing and analysing data. Designing satisfaction surveys, for patients given a therapeutic protocol, and for practitioners involved in the programme.
ResultsTreatment protocols were assigned to the nine most common diagnoses in the emergency department, with three-day treatment. The selected diagnoses covered 19.5% of the population attending the Emergency Department. A treatment protocol was dispensed to 17.3% of patients with the selected diagnoses. Patient satisfaction was excellent. Physicians approved of the programme, but the treatment protocol prescription did not agree with the degree of approval.
ConclusionsThe results show that the programme was excellently accepted by both patients and physicians, although the coverage given to the needs identified was lower than required.
La percepción de calidad y el nivel de satisfacción que pacientes y usuarios obtienen de los servicios de salud es cada vez más relevante para la formulación y evaluación de políticas sociales y, en particular, de políticas públicas de salud1.
La calidad y el papel asistencial del servicio de cuidados críticos y urgencias (SCCU) dependen tanto de factores intrínsecos y propios de la urgencia médica, como de factores extrínsecos. Actualmente la demanda en el SCCU es elevada y en crecimiento progresivo. El número de asistencias urgentes crece constantemente, y se estima que más de la mitad de la población andaluza visita el servicio de urgencias (SU) a lo largo de un año2.
La dinámica de trabajo en el SU incluye la visita médica de los pacientes con todas las pruebas necesarias, estableciendo finalmente un diagnóstico, que en muchas ocasiones va acompañado de una prescripción médica. Esta prescripción queda reflejada en los informes de urgencias, pero no siempre se acompaña de las correspondientes recetas oficiales del Sistema Sanitario, ni de la entrega de la medicación prescrita. De este modo se crea una situación de descubierto en la continuidad asistencial de los pacientes que acuden al SU, ya que el paciente no tiene acceso al tratamiento que le han prescrito, hasta que no visita a su médico de atención primaria. El médico de familia hace las recetas oficiales de un tratamiento que no ha prescrito, sino que fue prescrito por el médico de urgencias, con el que en ocasiones puede discrepar.
Para mejorar la calidad asistencial de los pacientes que acuden a los SU, desde el servicio de farmacia se pone en marcha el programa de dispensación de medicación protocolizada, con el que se pretenden elaborar protocolos terapéuticos (PT) para las enfermedades más frecuentes diagnosticadas en los SU.
Los PT y la guías de práctica clínica surgieron en los años 1980, con motivo de mejorar las prácticas de clínicos y gestores sanitarios, siendo considerados como una herramienta para realizar una atención al paciente más eficiente y consistente3, cuyo principal objetivo es la disminución de la variabilidad en los tratamientos, aumentando así su calidad y reduciendo los costes asociados4.
Los protocolos forman parte de la revisión científica aplicada al cuidado de pacientes. Su elaboración se basa en acumulación de evidencia científica, transparencia del método y replicabilidad, siendo su principal meta alcanzar la mejora de calidad en atención sanitaria5. En la producción y diseño de los protocolos de práctica clínica se debe atender a la mejora de la calidad asistencial, permitir la elección de alternativas de tratamiento, facilitar las herramientas necesarias para la toma de decisiones, promover el conocimiento médico y la educación del paciente, tener en cuenta las necesidades de la población y considerar los aspectos éticos3.
La presentación del protocolo es de extrema importancia para asegurar su seguimiento. La descripción de la evidencia y de las recomendaciones debe realizarse en un formato accesible y conciso, para que la información sea rápidamente asimilada por el usuario. En ciertos casos, la utilización de algoritmos puede ayudar a la comprensión y asimilación de la información6.
En los últimos años ha tomado un valor creciente la opinión de los usuarios de los servicios sanitarios, como una medida de la calidad de éstos.
La satisfacción del usuario es la diferencia con signo positivo entre la calidad percibida y las expectativas previas al servicio evaluado7. La satisfacción es un concepto complejo, multidimensional, difícil de medir y cambiante según las diferentes situaciones y personas, por estar relacionado tanto con la naturaleza de la necesidad que determina la demanda asistencial, como con otros factores que condicionan la percepción de lo que el paciente espera y recibe durante la prestación del servicio: el estilo de vida, las experiencias anteriores, las expectativas previas y los valores del individuo y de la sociedad8.
Existen 3 razones por las que se debería considerar la satisfacción como una medida importante de resultado de un proceso asistencial. En primer lugar, se ha demostrado que la satisfacción es un buen indicador del cumplimiento del tratamiento por parte de los pacientes, y de la adhesión a la consulta y al proveedor de servicios. En segundo lugar, la satisfacción es un instrumento útil para evaluar las consultas y los modelos de comunicación, como, por ejemplo, el éxito en informar o involucrar a los pacientes en la toma de decisiones sobre el tipo de atención. Y, en tercer lugar, la opinión del paciente puede utilizarse sistemáticamente para mejorar la organización de los servicios que se van a proveer9.
El objetivo principal de este trabajo es garantizar la continuidad asistencial de los pacientes que acuden al SU. Para ello se plantean las siguientes actuaciones promovidas desde la gerencia del hospital: 1) desarrollar un programa de dispensación de medicación protocolizada a los pacientes que acuden al SU; 2) medir el impacto del programa; y 3) medir el grado de satisfacción tanto en los pacientes a los que se dispensa PT, como el de los facultativos que prescriben PT, desde el SU.
MétodoPara alcanzar los objetivos propuestos se llevó a cabo un estudio cuasi experimental de entrega de medicación protocolizada con información adicional, a la que se denominó PT y, teniendo en cuenta la importancia de la satisfacción como medida de la calidad, se presentaron unas encuestas de satisfacción tanto para pacientes como para facultativos, que permitieron registrar la opinión que les merecía esta nueva actuación en su servicio.
El hospital es de tercer nivel, se divide en 3 áreas físicas claramente diferenciadas, Hospital Médico Quirúrgico o General (HG), Hospital de Traumatología (HRT) y Hospital Materno-Infantil (HMI). El estudio se desarrolla en el SU del HG, desde septiembre de 2005 hasta junio de 2006.
Se creó un grupo multidisciplinario de trabajo, promovido por la gerencia del hospital y formado por facultativos de urgencias, de atención primaria y del hospital. El grupo de trabajo seleccionó 9 diagnósticos para protocolizar su tratamiento, la selección se basó en la frecuencia con la que aparecían estos diagnósticos, en los informes de urgencias al alta de los pacientes, y en la propia experiencia del grupo de expertos.
Los diagnósticos seleccionados fueron: algias musculares, cistitis, cistitis-alérgicos penicilina, cólico nefrítico, dolor odontógeno/faringoamigdalitis, gastroprotección, heridas con infección de tejidos blandos, inmovilización, urticaria.
Para asignar tratamiento a cada uno de estos diagnósticos, el grupo de expertos se basó en guías de práctica clínica5,6,10–12 y en la experiencia propia, siempre teniendo en cuenta los medicamentos incluidos en la guía farmacoterapéutica del hospital.
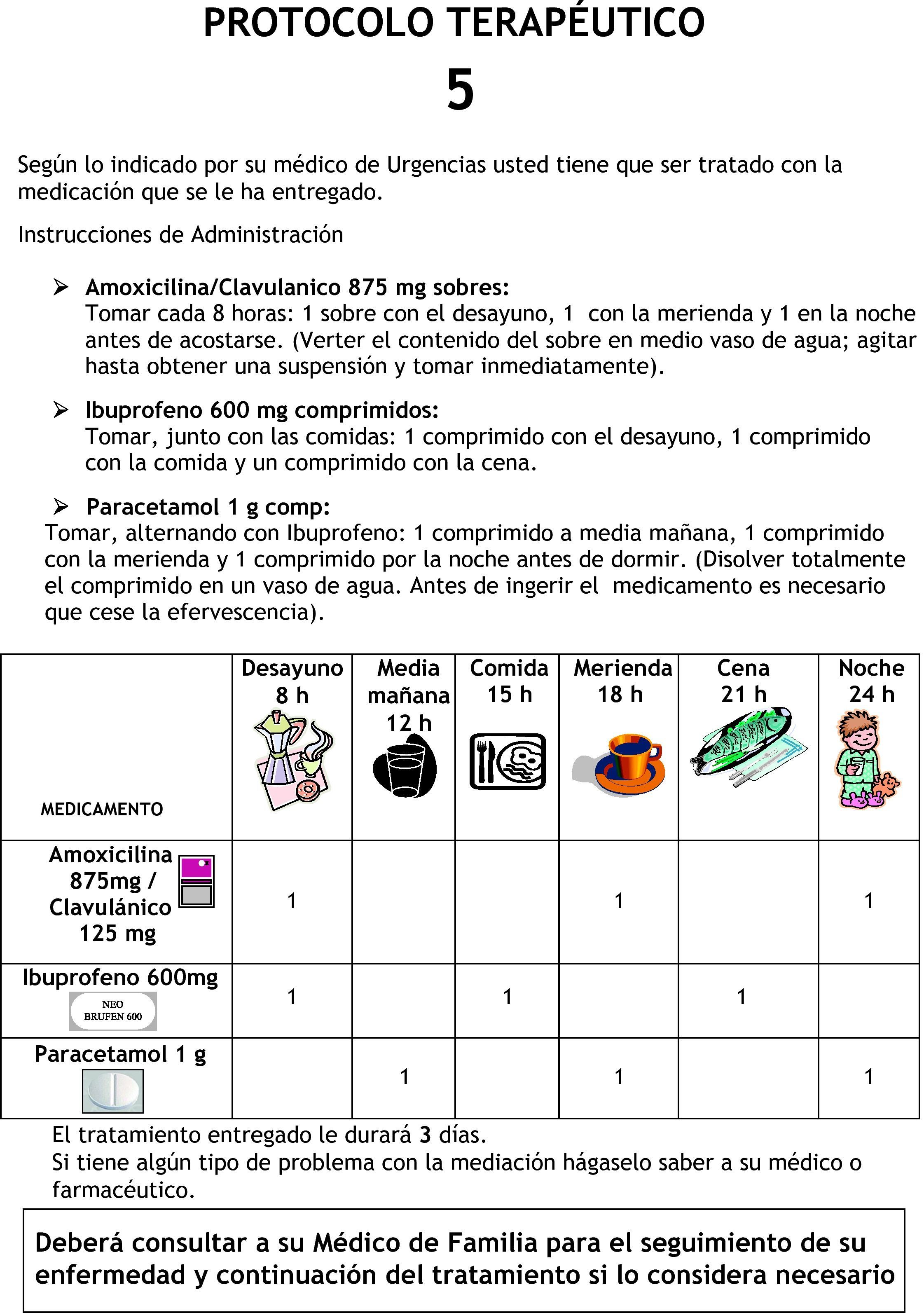
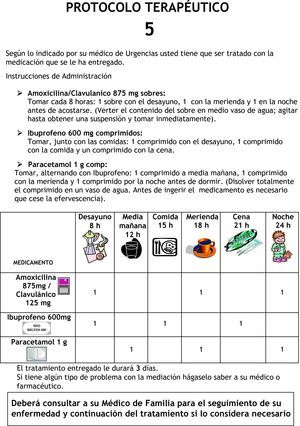
El resultado fue el diseño de 9 PT, para los 9 diagnósticos seleccionados. La descripción de los tratamientos que contenían los PT, para cada uno de los diagnósticos, se muestra en la tabla 1. Cada PT se presentó envasado y debidamente identificado con la medicación necesaria para el tratamiento de 3 días, incluía además un impreso explicativo, detallando los consejos farmacéuticos oportunos para la toma de los medicamentos que contiene (fig. 1). En el impreso se informaba al paciente sobre la necesidad de acudir a su médico de familia, para que éste evaluase la continuidad del tratamiento.
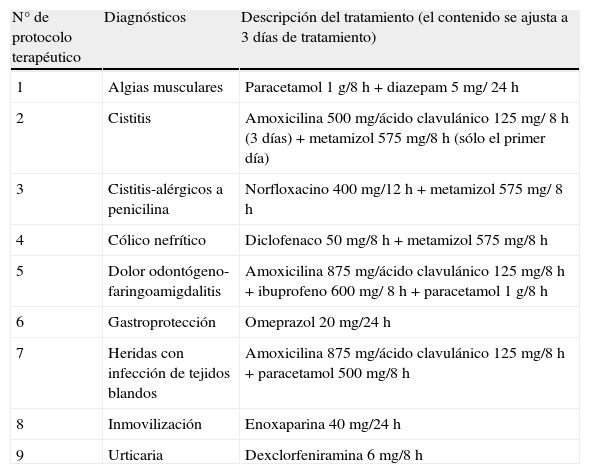
Descripción de los tratamientos, de los 9 protocolos terapéuticos diseñados para los 9 diagnósticos seleccionados
| N° de protocolo terapéutico | Diagnósticos | Descripción del tratamiento (el contenido se ajusta a 3 días de tratamiento) |
| 1 | Algias musculares | Paracetamol 1 g/8 h+diazepam 5 mg/ 24 h |
| 2 | Cistitis | Amoxicilina 500 mg/ácido clavulánico 125 mg/ 8 h (3 días)+metamizol 575 mg/8 h (sólo el primer día) |
| 3 | Cistitis-alérgicos a penicilina | Norfloxacino 400 mg/12 h+metamizol 575 mg/ 8 h |
| 4 | Cólico nefrítico | Diclofenaco 50 mg/8 h+metamizol 575 mg/8 h |
| 5 | Dolor odontógeno-faringoamigdalitis | Amoxicilina 875 mg/ácido clavulánico 125 mg/8 h+ibuprofeno 600 mg/ 8 h+paracetamol 1 g/8 h |
| 6 | Gastroprotección | Omeprazol 20 mg/24 h |
| 7 | Heridas con infección de tejidos blandos | Amoxicilina 875 mg/ácido clavulánico 125 mg/8 h+paracetamol 500 mg/8 h |
| 8 | Inmovilización | Enoxaparina 40 mg/24 h |
| 9 | Urticaria | Dexclorfeniramina 6 mg/8 h |
Para la difusión del programa se enviaron correos electrónicos, se promovieron reuniones informativas y se colocaron unas hojas informativas con metacrilato en cada una de las consultas, desde donde se prescribieron los PT; estas hojas informativas describían el contenido de cada uno de los 9 PT diseñados.
Durante los 6 meses de pilotaje el médico de urgencias prescribía en el informe de alta el PT que debía ser dispensado al paciente por el personal de enfermería. El servicio de farmacia fue el responsable de preparar y garantizar el suministro de los PT.
Se establecieron 3 periodos de recogida de datos cada uno de ellos de 15 días aproximadamente, para ver la evolución del programa en el tiempo, quedando del siguiente modo: el primer periodo de recogida de datos, 31 de enero-13 de febrero de 2006; el segundo periodo, 1 de marzo-15 de marzo de 2006, y el tercer periodo, 15 de mayo-31 de mayo de 2006.
La población que se incluyó en el estudio comprende los pacientes atendidos en el SU del HG durante los periodos establecidos para la recogida de datos.
Para medir el impacto del programa, se creó una base de datos, donde quedó recogida la información registrada en los informes de urgencias, que se revisaron durante los periodos de recogida de datos y posteriormente se procedió al tratamiento de los mismos.
Se recogieron las variables sexo, diagnóstico en urgencias, diagnóstico protocolizado (sí/no), derivación al médico de atención primaria (sí/no), derivación al especialista (sí/no), satisfacción del paciente, satisfacción del facultativo.
Se elaboró una encuesta de satisfacción para pacientes a los que se les dispensó PT y otra para los facultativos que trabajaron en el SU y se encargaron de prescribir PT.
La encuesta a pacientes consistía, en su mayoría, en preguntas cerradas de variable dicotómica, además se pedía una puntuación de 1 a 10 para el programa. Se realizó una encuesta telefónica a los pacientes que recibieron PT durante el tercer periodo de recogida de datos.
La encuesta a facultativos estaba estructurada en 2 partes, una con preguntas cerradas de variable dicotómica, y otra con preguntas abiertas en referencia a posibles modificaciones sobre los PT que se dispensaron.
Se llevó a cabo un análisis descriptivo de los datos, en el que se calcularon las frecuencias absolutas y relativas (n y porcentaje) para todas las variables cualitativas recogidas en el estudio (porcentaje de diagnósticos protocolizados, porcentaje de pacientes con PT respecto al total de pacientes atendidos), y se calculó la distribución de frecuencias de los diagnósticos más comunes.
Se calculó la media del número de urgencias atendidas diariamente, además se calcularon las tasas de dispensación del PT, definido como el número de pacientes a los que se dispensó el PT, dividido por el total de pacientes susceptibles de recibirlo, por estar diagnosticados con uno de los 9 diagnósticos de estudio. Se calcularon estas tasas para los diferentes periodos de recogida de datos.
Para el análisis de los cuestionarios de satisfacción, se calcularon los porcentajes para cada una de las posibles respuestas (sí, no, a veces). Para la valoración global del nivel de satisfacción de los pacientes (medido con una escala del 1 al 10) se calculó la media, desviación estándar y mediana.
ResultadosDurante el año 2005 se atendieron en todo el hospital 261.799 urgencias, de las cuales 93.578 fueron atendidas en el HG, resultando una media de 256 urgencias atendidas al día.
Se revisaron un total de 6.428 informes durante los 3 periodos de recogida de datos, correspondiendo 1.502, 1.551 y 3.375 informes al primer, segundo y tercer periodo, respectivamente.
Se analizó la relación entre el número de pacientes con dispensación de PT (208) y el número de pacientes que contaban con alguno de los diagnósticos protocolizados en el informe de alta (1.172), resultando que al 17,75% se les dispensó PT.
Haciendo un análisis por periodos, se obtuvo una tasa de dispensación de 12,5, 20,57 y 19,02%, para el primer, segundo y tercer periodo de recogida de datos, respectivamente.
Así mismo, se analizó el número de pacientes con dispensación de PT (230) respecto al número total de pacientes atendidos (6.428). Un 3,58% de los pacientes atendidos en el SU se fueron de alta con un PT.
Observando estos resultados desglosados en los 3 periodos de recogida de datos, obtenemos que, en el primer periodo, se dispensó PT a 41 de 1.502, en el segundo periodo a 79 de 1.551, y en el tercero a 110 de 3.375 pacientes atendidos en urgencias, correspondiéndose con el 2,73, 5,09 y 3,26%, respectivamente.
La evaluación de los diagnósticos de los pacientes atendidos en el SU mostró que de 6.428 pacientes atendidos durante los periodos de recogida de datos, 1.172 tenían un diagnóstico que entraba dentro de los 9 diagnósticos que se habían seleccionado para ser protocolizados, lo que suponía un 18,23%.
Respecto al desglose por periodos, obtenemos que, en el primer periodo, presentaban diagnóstico protocolizado 312 de 1.502, en el segundo periodo 350 de 1.551, y en el tercero 510 de 3.375 informes al alta revisados, correspondiéndose con el 20,77, 20,57 y 15,11%, respectivamente.
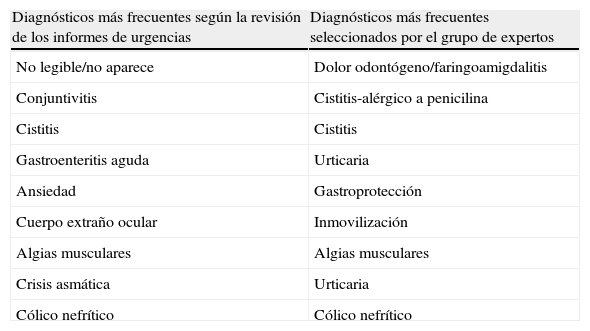
En la tabla 2 se muestran los diagnósticos seleccionados para aplicarles PT frente a los diagnósticos más frecuentes tras revisar los informes al alta.
Correspondencia de los diagnósticos más frecuentes según la experiencia del grupo de expertos con los diagnósticos más frecuentes según la revisión de los informes de urgencias
| Diagnósticos más frecuentes según la revisión de los informes de urgencias | Diagnósticos más frecuentes seleccionados por el grupo de expertos |
| No legible/no aparece | Dolor odontógeno/faringoamigdalitis |
| Conjuntivitis | Cistitis-alérgico a penicilina |
| Cistitis | Cistitis |
| Gastroenteritis aguda | Urticaria |
| Ansiedad | Gastroprotección |
| Cuerpo extraño ocular | Inmovilización |
| Algias musculares | Algias musculares |
| Crisis asmática | Urticaria |
| Cólico nefrítico | Cólico nefrítico |
Se elaboraron 2 tipos de encuestas de satisfacción, una para los pacientes a los que se les había dispensado PT y otra para los facultativos de urgencias que se encargaban de prescribir PT.
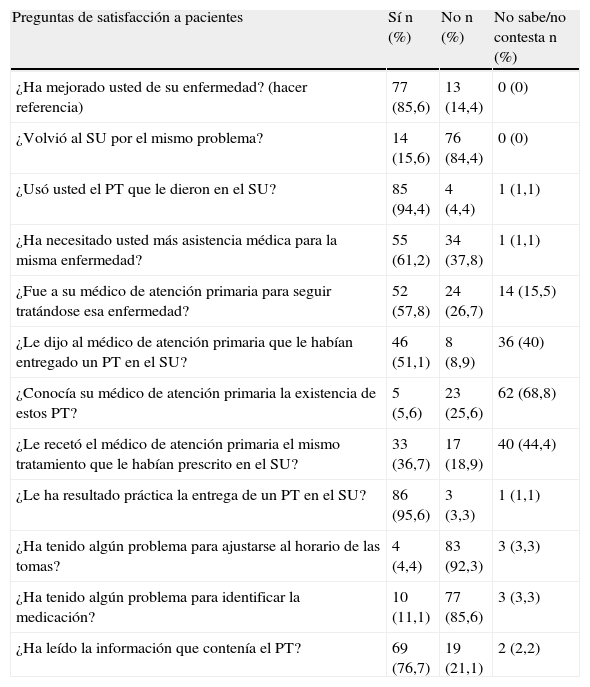
De los 110 pacientes que recibieron PT se les pasó encuesta a un total de 90 (81,8%). La puntuación media que se obtuvo para el programa fue de 8,7±0,5 y la mediana de 9. Los resultados de la encuesta se muestran en la tabla 3.
Resultados de la encuesta de satisfacción a los pacientes
| Preguntas de satisfacción a pacientes | Sí n (%) | No n (%) | No sabe/no contesta n (%) |
| ¿Ha mejorado usted de su enfermedad? (hacer referencia) | 77 (85,6) | 13 (14,4) | 0 (0) |
| ¿Volvió al SU por el mismo problema? | 14 (15,6) | 76 (84,4) | 0 (0) |
| ¿Usó usted el PT que le dieron en el SU? | 85 (94,4) | 4 (4,4) | 1 (1,1) |
| ¿Ha necesitado usted más asistencia médica para la misma enfermedad? | 55 (61,2) | 34 (37,8) | 1 (1,1) |
| ¿Fue a su médico de atención primaria para seguir tratándose esa enfermedad? | 52 (57,8) | 24 (26,7) | 14 (15,5) |
| ¿Le dijo al médico de atención primaria que le habían entregado un PT en el SU? | 46 (51,1) | 8 (8,9) | 36 (40) |
| ¿Conocía su médico de atención primaria la existencia de estos PT? | 5 (5,6) | 23 (25,6) | 62 (68,8) |
| ¿Le recetó el médico de atención primaria el mismo tratamiento que le habían prescrito en el SU? | 33 (36,7) | 17 (18,9) | 40 (44,4) |
| ¿Le ha resultado práctica la entrega de un PT en el SU? | 86 (95,6) | 3 (3,3) | 1 (1,1) |
| ¿Ha tenido algún problema para ajustarse al horario de las tomas? | 4 (4,4) | 83 (92,3) | 3 (3,3) |
| ¿Ha tenido algún problema para identificar la medicación? | 10 (11,1) | 77 (85,6) | 3 (3,3) |
| ¿Ha leído la información que contenía el PT? | 69 (76,7) | 19 (21,1) | 2 (2,2) |
La encuesta se pasó a 19 de los 20 médicos del SU, de forma que los resultados fuesen anónimos.
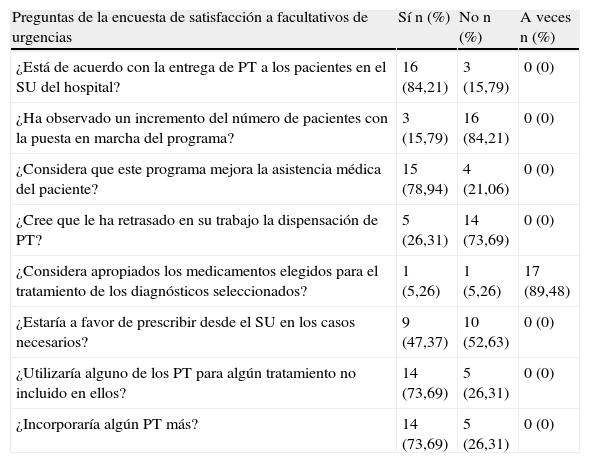
Los resultados de las preguntas cerradas de la encuesta a facultativos se reflejan en la tabla 4. En cuanto a las modificaciones propuestas en el apartado reservado a las preguntas abiertas de la encuesta fueron las siguientes: referidas al PT 1, añadir ibuprofeno o metamizol; para el PT 2, añadir fosfomicina y/o AINE; para el PT 3, añadir fosfomicina; en el PT 4, añadir tramadol de rescate y dexketoprofeno; para el PT 5, añadir dexketoprofeno; añadir corticoide al PT 9.
Resultados de las preguntas cerradas de la encuesta de satisfacción a facultativos de urgencias
| Preguntas de la encuesta de satisfacción a facultativos de urgencias | Sí n (%) | No n (%) | A veces n (%) |
| ¿Está de acuerdo con la entrega de PT a los pacientes en el SU del hospital? | 16 (84,21) | 3 (15,79) | 0 (0) |
| ¿Ha observado un incremento del número de pacientes con la puesta en marcha del programa? | 3 (15,79) | 16 (84,21) | 0 (0) |
| ¿Considera que este programa mejora la asistencia médica del paciente? | 15 (78,94) | 4 (21,06) | 0 (0) |
| ¿Cree que le ha retrasado en su trabajo la dispensación de PT? | 5 (26,31) | 14 (73,69) | 0 (0) |
| ¿Considera apropiados los medicamentos elegidos para el tratamiento de los diagnósticos seleccionados? | 1 (5,26) | 1 (5,26) | 17 (89,48) |
| ¿Estaría a favor de prescribir desde el SU en los casos necesarios? | 9 (47,37) | 10 (52,63) | 0 (0) |
| ¿Utilizaría alguno de los PT para algún tratamiento no incluido en ellos? | 14 (73,69) | 5 (26,31) | 0 (0) |
| ¿Incorporaría algún PT más? | 14 (73,69) | 5 (26,31) | 0 (0) |
Además, los facultativos propusieron elaborar PT para enfermedades como ansiedad, asma, erosión corneal, cardiopatías, otitis y gastroenteritis aguda.
DiscusiónDesde la Consejería de Salud se está promoviendo el desarrollo de un modelo de gestión por procesos, con el que se pretende un reanálisis de la forma de trabajo de la atención sanitaria, teniendo en cuenta la multiplicidad de escenarios, la participación de diferentes colectivos profesionales y el carácter secuencial de las actuaciones, con el fin de abordar los procesos asistenciales de forma integral. Desde esta perspectiva la continuidad asistencial, la adecuada coordinación entre niveles asistenciales, así como la orientación hacia los resultados son puntos clave del concepto de calidad que se desea alcanzar13.
El suministro de instrucciones al alta es una práctica que se realiza de forma no estructurada en la mayoría de los SU y la evaluación que sobre la calidad percibida por el usuario tiene esta práctica no ha sido analizada14.
El programa de dispensación de PT es una experiencia pionera y por ello nos encontramos con los problemas propios de una experiencia de este tipo. Se trata de un programa dinámico y de 6 meses de duración. En los 3 periodos de recogida de datos establecidos por el grupo de expertos se revisan 6.428 informes, en el primer y segundo periodo de recogida de datos se revisan 1.502 y 1.551 informes, y en el tercero 3.375, lo cual se debe a que en los 2 primeros periodos se excluyeron los informes que contenían radiografías.
En el tercer periodo de recogida de datos se diseñan unas encuestas de satisfacción para pacientes a los que se les dispensó PT, y para los facultativos de urgencias. Esto nos aporta 2 puntos de vista clave, de los pacientes que reciben PT, y de las personas que tienen que trabajar con la prescripción de PT desde su servicio.
La selección de diagnósticos más frecuentes para elaborar los PT y dar cobertura a la mayor cantidad posible de pacientes que acuden a los SU se hace basándose en la experiencia del grupo de expertos que se ha creado. Estos PT fueron diseñados para ser dispensados tanto en el SU del HG, como en el SU de HRT, y con este motivo, se diseñó un PT para inmovilización, adecuado a las necesidades de las urgencias atendidas en el HRT. La falta de personal en general fue la causa de que no se dispensasen PT en el SU de HRT en este periodo de prueba, con lo cual realmente se dispensaron 8 tipos de PT en el SU del HG.
Con la revisión de los diagnósticos en los informes al alta, se comprobó que los más frecuentes no coincidían con los seleccionados para asignarles PT. Para dar una mayor cobertura a los pacientes que acuden a los SU, se deberían de introducir PT para diagnósticos como ansiedad, gastroenteritis aguda, conjuntivitis, cuerpo extraño ocular y crisis asmática.
Al revisar los informes y recoger la información nos encontramos que la aplicabilidad de PT se veía reducida por varios motivos; uno de ellos es la gran variabilidad de los facultativos para expresar un mismo diagnóstico, y otro es la no recogida del diagnóstico en el informe de urgencias, ya que el diagnóstico más frecuente que se registró fue «no legible/ no aparece».
Además, encontramos gran diversidad al establecer el tratamiento farmacológico para un mismo diagnóstico, lo que disminuye la aplicabilidad de PT.
Otra de las barreras que encontramos para prescribir PT es un cambio en la rutina de trabajo del facultativo de urgencias, y como tal, tiene una fase de rechazo inicial. Lo comprobamos con su compromiso verbal de prescribir PT, durante la presentación del programa y, al analizar los datos, comprobamos que se prescribieron un 19,62% de los PT que deberían haber prescrito.
La información obtenida mediante encuesta telefónica no está exenta de críticas, en general por la sobrestimación de la calidad15,16, aunque han sido aceptadas y utilizadas para la evaluación de la satisfacción en el entorno de urgencias17.
Al analizar las encuestas de satisfacción, por un lado obtenemos una excelente acogida del programa por parte de pacientes, ya que la mayoría de ellos usó el PT que se le dispensó en el SU, les resultó práctica la entrega de PT, y leyeron la hoja explicativa que contenía el PT diseñada por el servicio de farmacia. En cuanto a los facultativos, manifestaron su acuerdo con el programa, aunque solo a veces consideraron apropiados los medicamentos elegidos para el tratamiento de los diagnósticos seleccionados, proponiendo cambios en las cuestiones abiertas que presentaba la encuesta de satisfacción. Incluso expresaron su acuerdo con un aumento del número de PT diseñados incorporando nuevos diagnósticos susceptibles de protocolizar.
Al tratarse de un programa pionero y adaptado específicamente a una problemática que se presenta en nuestro Sistema Nacional de Salud no podemos comparar los resultados con programas de similares características y anteriores, pero sí podemos mejorar futuras actuaciones en este sentido, basándonos en las inconsistencias encontradas en la metodología propuesta y reforzando los puntos débiles encontrados, teniendo en cuenta las áreas de mejora propuestas por los facultativos y el personal involucrado en el programa.
Con la dispensación de PT se ha garantizado la continuidad asistencial de los pacientes que acuden a los SU, en un número de pacientes menor que el requerido; sin embargo, el grado de aceptación para con el programa ha sido excelente tanto por parte de los pacientes, como de los facultativos involucrados.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Queremos agradecer a todos los profesionales sanitarios que formaron parte del grupo multidisciplinario de trabajo, tanto de Atención Primaria, Servicio de Urgencias, Servicio de Farmacia y otras áreas del Hospital Universitario Virgen de las Nieves. Gracias a su interés por la mejora en la continuidad asistencial de los pacientes y la calidad ofrecida en sus servicios, se ha llevado a cabo este programa. Dar las gracias también al grupo FASTER (Farmacia Asistencial en Urgencias), involucrado siempre de forma activa en los trabajos que se desarrollan en el área de urgencias.
Este trabajo fue presentado parcialmente como comunicación tipo póster en el 54.° Congreso Nacional de la Sociedad Española de Farmacia Hospitalaria celebrado del 22 al 25 de septiembre de 2009 en Zaragoza.