Sr. Director:
La introducción de la terapia antirretroviral de gran actividad (TARGA) ha transformado la naturaleza de la infección por el virus de la inmunodeficiencia humana (VIH) de una enfermedad mortal a una enfermedad crónica. La eficacia de los antirretrovirales está totalmente demostrada; sin embargo, su utilización conlleva frecuentes reacciones adversas, incluidas reacciones cutáneas de diversa gravedad1.
Aproximadamente, el 80 % de los pacientes con VIH experimentan alguna reacción adversa durante su tratamiento farmacológico1. Las reacciones de hipersensibilidad a fármacos, en este tipo de pacientes, ocurren con mayor frecuencia que en la población general. Los exantemas cutáneos son las reacciones más comunes y tienen una prevalencia de hasta 100 veces más que la de las personas no infectadas2. Las razones para ello no son del todo bien conocidas y probablemente sean múltiples. Entre ellas, podemos encontrar la polimedicación, las alteraciones inmunitarias inducidas por la infección por el VIH, la predisposición genética, las infecciones concomitantes por toxoplasma o virus y los cambios en el metabolismo de los fármacos3.
A continuación se describe el caso de un paciente que presentó toxicodermia medicamentosa tipo síndrome de Lyell que aconteció tras recibir tratamiento antirretroviral, así como la aplicación ulterior de un protocolo de desensibilización a tipranavir.
Se trata de un varón de 45 años, diagnosticado de VIH categoría C3, ex fumador, ex adicto a drogas por vía parenteral y sin alergias conocidas, en tratamiento con antirretrovirales desde 1996 con aparición de múltiples resistencias. Tras fracaso terapéutico, el paciente inició tratamiento de rescate con darunavir/ritonavir, raltegravir y maraviroc.
Tras 1 mes se observó disminución de la carga viral y aumento de los linfocitos. Sin embargo, a los 2 meses el paciente acudió a la consulta de enfermedades infecciosas por la aparición de prurito, eritema, edema y descamación, que afectaban prácticamente a toda la superficie corporal. Ante dicha situación, se le retiró el tratamiento antirretroviral y se pautó hidroxicina y prednisona para tratar la reacción alérgica en estudio. La mejoría fue progresiva, por lo que se reinstauró dos de los antirretrovirales (darunavir y raltegravir), con lo que reapareció la misma sintomatología acompañada de fiebre; se decidió su ingreso para estudio completo, y finalmente se le diagnosticó toxicodermia a antirretrovirales tipo síndrome de Lyell. Dado el buen estado del paciente, se le dio de alta sin terapia antirretroviral, para control ambulatorio por el servicio de enfermedades infecciosas y alergias.
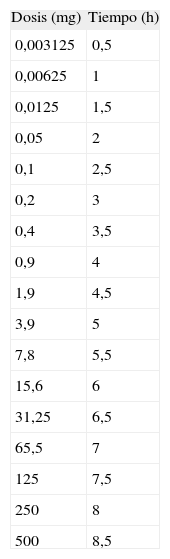
Dos meses más tarde, tras la mejoría de la sintomatología descrita, le realizaron pruebas cutáneas para los antirretrovirales sospechosos de ocasionar la toxicodermia, con resultado negativo para todos ellos. Dado que el paciente debía continuar con tratamiento antirretroviral, se buscó alternativa y se decidió utilizar tipranavir. Debido a la reacción alérgica producida por otros antirretrovirales, se realizó prueba epicutánea en parche con tipranavir y se obtuvo una respuesta positiva a las 48 h. Ante la ausencia de otro antirretroviral adecuado, se informó al paciente de la posibilidad de utilizar el tipranavir mediante un protocolo de desensibilización. El paciente aceptó e ingresó para realizar una pauta rápida de desensibilización. Dicho procedimiento se realizó en UCI y consistió en la administración, por vía oral, de cantidades crecientes de tipranavir hasta alcanzar una dosis total acumulada igual a la dosis diaria necesaria (tabla 1). El material necesario para la elaboración de las tomas fue: una cápsula de 250 mg de tipranavir, agua y jeringas vía oral de 5 ml. El paciente completó todas las tomas sin presentar ninguna complicación, por lo que se le dio de alta con lamivudina, enfurvitida y tipranavir/ritonavir para control ambulatorio.
Seis meses más tarde el paciente continuaba con el mismo tratamiento sin ninguna complicación.
La fisiopatología de las reacciones de hipersensibilidad a fármacos en los pacientes con infección por el VIH no está bien descrita. En la mayoría de los casos se trata de reacciones no inmediatas, posiblemente mediadas por linfocitos T3. Por ello, en el diagnóstico de las toxicodermias se ha demostrado la utilidad de las pruebas epicutáneas en parche, ya que este método permite estudiar reacciones cutáneas producidas por un mecanismo de hipersensibilidad tipo IV o retardada4.
Independientemente del resultado de las pruebas cutáneas, la actitud recomendada ante un síndrome de hipersensibilidad es la suspensión del tratamiento, ya que la reintroducción del fármaco conlleva la aparición de reacciones más graves, incluidas reacciones anafilácticas e incluso reacciones mortales. En el exantema sin afección sistémica, sin embargo, es posible continuar con el tratamiento, ya que éste tiende a resolverse espontáneamente3.
En los casos en que sea necesario reintroducir un fármaco o utilizar uno cuya prueba epicutánea sea positiva, como tuvo lugar en el caso descrito con el tipranavir, se puede realizar mediante una desensibilización a dicho fármaco.
La desensibilización es un método basado en reacciones de carácter inmunológico que, en la mayoría de los casos, permite readministrar un fármaco causante de episodios previos de hipersensibilidad. Consiste en administrar en un periodo corto dosis progresivas y crecientes del fármaco hasta alcanzar la dosis terapéutica plena5. En el caso de los antirretrovirales, es preferible utilizar pautas rápidas de desensibilización y dosis altas, debido al riesgo que tienen estos enfermos de presentar resistencias a dichos fármacos si se administran a dosis bajas mantenidas3.
En este caso, a pesar del riesgo que suponía la desensibilización con tipranavir, ésta se llevó a cabo, ya que el arsenal terapéutico disponible era muy reducido debido a los múltiples antirretrovirales con los que había sido tratado hasta el momento. En la literatura revisada3,6,7, se encontraron diversos protocolos para la desensibilización de antirretrovirales que sirvieron de modelo para el método utilizado con tipranavir.
La desensibilización a fármacos es cada vez más frecuente en los pacientes infectados por el VIH, que implica a los antirretrovirales de reciente aparición. Su importancia se magnifica si atendemos al riesgo de aparición de resistencias y al limitado, aunque creciente, arsenal terapéutico. Por ello, se puede afirmar que dicho método es una opción válida cuando hay hipersensibilidad a un antirretroviral y es preciso el tratamiento con ese fármaco. En el caso referido, la utilización del protocolo descrito ha sido una opción segura y eficaz.