Evaluar la comparación del consumo de psicofármacos inadecuados (PI) en población institucionalizada.
MétodoEstudio antes-después, que incluye las recetas ambulatorias (CatSalut) realizadas en los centros residenciales geriátricos de una Región Sanitaria durante el año 2001 (referencia: 107 centros) y 2006 (comparación: 152 centros) respectivamente. Se consideraron PI (Criterios Beers) 15/72 principios activos pertenecientes a los subgrupos-terapéuticos: antidepresivos, neurolépticos, sedanteshipnóticos y tranquilizantes. La medición del consumo se realizó mediante el establecimiento de indicadores cuantitativos en dosis diaria definida (DDD), envases y gasto. Significación estadística, p<0,05.
ResultadosPacientes estudiados: 4.795 y 6.350 (años: 2001 y 2006, respectivamente), la utilización global de psicofármacos en DDD fue de 1.508.061 y 2.286.347. El uso de PI fue del 19% (intervalos de confianza del 95% [IC]: 17,9-20,1%) frente al 12,5% (IC: 11,5-13,5%). Se observan incrementos de DDD/residente en algunos PI: perfenazina (22,6%), halazepam (28,6%), amitriptilina (15,9%), clobazam (16,6%) y diazepam (6,6%), p<0,001.
ConclusionesSe observa una tendencia en disminuir el consumo de PI en pacientes institucionalizados, aunque su uso sigue siendo elevado. Existe una excesiva utilización de fármacos con propiedades anticolinérgicas y sedativas, por lo que se deberían realizar intervenciones específicas, con la finalidad de mejorar el uso racional del medicamento en este sensible colectivo de pacientes.
To evaluate the comparison of the consumption of inadequate psichodrugs (PI) in institutionalized population.
MethodBefore-after study, that includes ambulatory prescriptions (CatSalut) made in the nursing homes centers of a Sanitary Region during year 2001 (reference: 107 centers) and 2006 (comparison: 152 centers) respectively. PI was considered (Beers Criteria), 15/72 active principles pertaining to the subgroup-therapeutic ones: antidepressants, neuroleptics, sedatives-hypnotics and tranquilizers. The measurement of the consumption was made by means of the establishment of quantitative indicators in defined daily dose (DDD), packages and cost. Statistical meaning, p<0.05.
ResultsStudied patients: 4,795 and 6,350 (years: 2001-2006, respectively), the global use of psichodrugs in DDD was of 1.508,061 and 2.286,347. The PI use was of 19.0% (confidence intervals of 95% [CI]: 17.9-20.1%) as opposed to 12.5% (CI: 11.5-13.5%). Increases of DDD / resident in some PI are observed: perfenazine (22.6%), halazepam (28.6%), amitriptyline (15.9%), clobazam (16.6%) and diazepam (6.6%), p<0.001.
ConclusionsA tendency in diminishing the consumption of PI in institutionalized patients is observed, although its use continues being elevated. An excessive drug use exists with ant cholinergic and sedative properties, reason why specific interventions would be due to make, with the purpose of improving the rational use of the drugs in this sensible group of patients.
El envejecimiento progresivo de la población, los crecientes avances diagnósticos y terapéuticos, junto a una mejor educación sanitaria en los países desarrollados, se manifiestan en aspectos culturales, económicos o de índole sociosanitaria, ocasionando un incremento en la utilización de los recursos sanitarios1. Un mayor predominio de enfermedades crónicas y la presencia de pluripatología, con importante polifarmacia y fragilidad, son elementos que condicionan la práctica asistencial de las personas mayores. La dependencia funcional (actividades de la vida diaria) y el deterioro cognitivo son algunos de los factores sensibles a este colectivo de pacientes, algunos de los cuales están institucionalizados en centros residenciales geriátricos2-5.
El uso adecuado de medicación psicotrópica en ancianos comienza con la definición intrínseca de las prácticas apropiadas y las inadecuadas. En este sentido, existen diversos métodos de medición explícitos (Criterios Beers) o implícitos (Índices de Medicación Adecuada); todos ellos basados en guías de práctica clínica con evidencia demostrada6-9. Dentro de este escenario, el arsenal terapéutico (en general) y del uso de psicotrópicos (en particular), dedicado a la atención de las personas mayores, es de elevada magnitud, duplica a las que residen en su domicilio y repercute en un mayor riesgo en desarrollar efectos adversos, uso inadecuado, interacciones medicamentosas y errores en la medicación5-10.
Optimizar una atención farmacéutica eficaz y eficiente y promover acciones orientadas a difundir el uso racional del medicamento y de mejora en la calidad son tareas que responsabilizan a todos los actores implicados en la prescripción y/o dispensación de medicamentos. En este aspecto, desde el Servicio Catalán de la Salud (CatSalut) se están realizando algunas estrategias de intervención que intentan abordar esta problemática de actuación en centros residenciales11. La evidencia que se tiene en la evaluación de fármacos del sistema nervioso central en las residencias geriátricas de nuestro entorno es escasa, y con resultados por debajo del nivel óptimo exigido12-14.
El objeto del estudio fue evaluar la evolución del consumo de psicofármacos inadecuados (PI), según los Criterios Beers, en población institucionalizada de una Región Sanitaria en situación de práctica clínica habitual.
MÉTODOSSe realizó un diseño antes-después, que incluye todas las prescripciones ambulatorias realizadas con receta médica oficial (CatSalut), individualizadas por médico, de los centros residenciales geriátricos de la Región Sanitaria Barcelona (Sede Badalona), de los sectores Barcelonés Norte y El Maresme, correspondiente al periodo enero-diciembre de 2001 (107 centros; periodo de referencia) y de 2006 (152 centros; periodo de comparación). La población total asignada en este territorio representaba más de 715.000 habitantes, de los que un 15,8% son mayores de 65 años. La unidad de estudio la constituye cada residencia geriátrica, con independencia de su titularidad pública o privada, o de provisión de servicios asignada a una o varias entidades proveedoras gestoras.
Se efectuó un análisis de situación previo, interpretado como el escenario de referencia preintervención, referido a la prescripción en receta médica de medicamentos y efectos y accesorios de enero a diciembre del año 2001. Durante los 5 años siguientes se estableció un programa de intervención de mejora de la prescripción, su objetivo persigue la sensibilización, el consenso y una posterior mejora del uso racional del medicamento con criterios de eficiencia, medidos a partir de una serie de indicadores cualitativos11. No se realizó ningún tipo de actuación específica para la disminución de los PI, aunque desde el programa existen algunos indicadores de uso relativo que potencian la elección en determinadas benzodiazepinas y antidepresivos. Los centros residenciales se incorporaron al programa de forma consecutiva (año 2002: 21 centros; año 2003: 32 centros; año 2004: 126 centros; año 2005: 132 centros y año 2006: 152 centros, todos los del sector). Los factores de incorporación al programa fueron: a) el gasto total de medicamentos generado en cada centro y su incremento interanual, b) la existencia de actuaciones de monitorización realizadas por su entidad proveedora de referencia, y/o c) la obtención de algunos indicadores cualitativos o de eficiencia menos favorables. La situación final, o periodo de comparación anual, incluyó la prescripción acumulada de enero a diciembre de 2006. Las acciones específicas realizadas en el grupo de intervención se detallan en la tabla 1.
Estrategia de intervención seguida durante el programa
| Acciones realizadas | Descripción y detalle |
| a) Una carta de presentación | Indicando la existencia del programa, sus objetivos y el consentimiento en su inclusión, así como la emisión de un cuestionario de actualización de datos generales y asistenciales clínicos de la residencia, para reenvío |
| b) Entrevista informativa inicial, face to face | De unas 2 horas de duración, con los responsables asistenciales y gestores de cada residencia, además del profesional o coordinador del centro de atención primaria adscrito a la emisión de recetas médicas. La entrevista incluía información detallada del análisis de situación y del proceso de monitorización |
| c) Emisión de un cuadro de mando bimensual | Incluía información general y específica, donde quedan detallados los indicadores cuantitativos y cualitativos de seguimiento. Además, para feedback de la información, se emitió un listado general por grupos terapéuticos y por ranking de productos acumulados por gasto |
| d) Monitorización durante el programa | Se realizaron varias entrevistas de seguimiento, con un rango comprendido entre 2 y 4 durante el periodo de comparación seguimiento (años 2002 y 2006). Éstas fueron realizadas en la propia residencia y/o centro de atención primaria adscrito. Su propósito fue destacar los logros alcanzados y/o establecer recomendaciones específicas de consenso con los profesionales asistenciales, para corregir las desviaciones |
Se consideraron PI (Beers8) 15 de 72 principios activos pertenecientes a los subgrupos terapéuticos: antidepresivos, neurolépticos, sedantes-hipnóticos y tranquilizantes (Guidelines for ATC classification). La medición del consumo se realizó mediante el establecimiento de indicadores cuantitativos en dosis diaria definida (DDD), DDD entre los residentes (contabilizados según el censo del mes de diciembre de cada año de estudio) y del gasto o envases, totales y en psicofármacos (tablas 2 y 3). En la metodología de cálculo, la fuente de información la constituyen los diferentes ficheros de texto facilitados por el aplicativo de seguimiento de la prescripción farmacéutica (SPF) del CatSalut. La matriz de datos y el cruce de las variables se han realizado a partir del desarrollo de una aplicación propia creada por los autores con el soporte de Microsoft Access®. Se efectuó un análisis estadístico descriptivo univariante para la confección de los indicadores, con intervalos de confianza del 95% (IC) y un análisis bivariante, con la prueba de significación de la t de Student o de comparación de proporciones para grupos independientes entre los años de observación (2001 y 2006). El nivel de significación se estableció para valores de p < 0,05 con el programa SPSS versión 12.
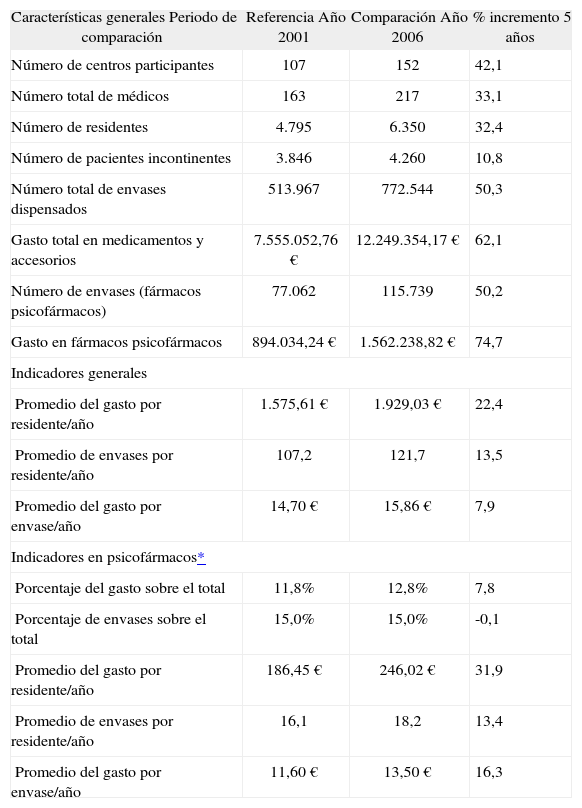
Características generales de la serie estudiada durante los años 2001 y 2006
| Características generales Periodo de comparación | Referencia Año 2001 | Comparación Año 2006 | % incremento 5 años |
| Número de centros participantes | 107 | 152 | 42,1 |
| Número total de médicos | 163 | 217 | 33,1 |
| Número de residentes | 4.795 | 6.350 | 32,4 |
| Número de pacientes incontinentes | 3.846 | 4.260 | 10,8 |
| Número total de envases dispensados | 513.967 | 772.544 | 50,3 |
| Gasto total en medicamentos y accesorios | 7.555.052,76 € | 12.249.354,17 € | 62,1 |
| Número de envases (fármacos psicofármacos) | 77.062 | 115.739 | 50,2 |
| Gasto en fármacos psicofármacos | 894.034,24 € | 1.562.238,82 € | 74,7 |
| Indicadores generales | |||
| Promedio del gasto por residente/año | 1.575,61 € | 1.929,03 € | 22,4 |
| Promedio de envases por residente/año | 107,2 | 121,7 | 13,5 |
| Promedio del gasto por envase/año | 14,70 € | 15,86 € | 7,9 |
| Indicadores en psicofármacos* | |||
| Porcentaje del gasto sobre el total | 11,8% | 12,8% | 7,8 |
| Porcentaje de envases sobre el total | 15,0% | 15,0% | -0,1 |
| Promedio del gasto por residente/año | 186,45 € | 246,02 € | 31,9 |
| Promedio de envases por residente/año | 16,1 | 18,2 | 13,4 |
| Promedio del gasto por envase/año | 11,60 € | 13,50 € | 16,3 |
Gasto farmacéutico (precio de venta al público) expresado en euros.
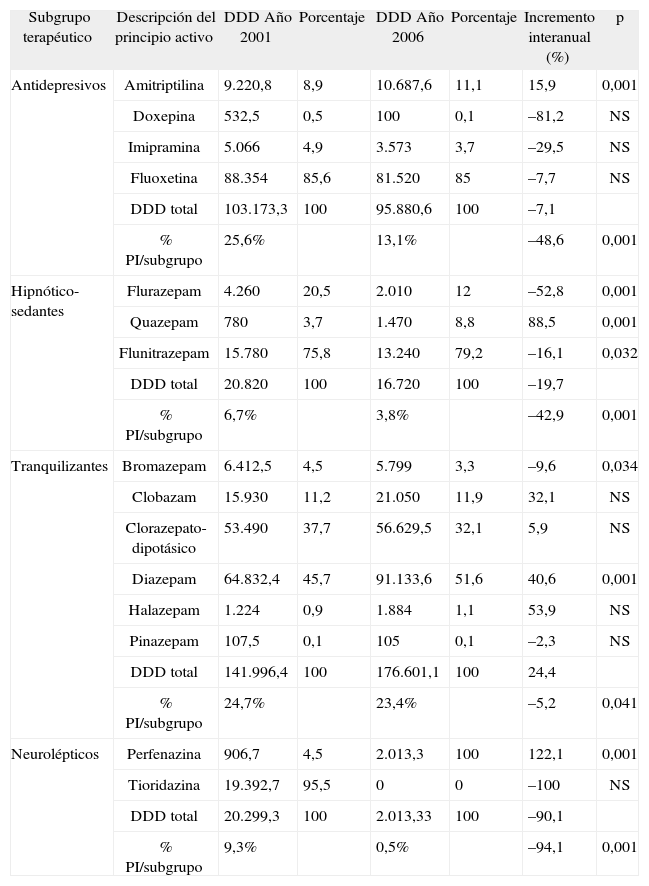
Evolución del consumo de psicofármacos inadecuados por grupos terapéuticos y principios activos (años: 2001 y 2006) en la Región Sanitaria de Barcelona (Sede Badalona)
| Subgrupo terapéutico | Descripción del principio activo | DDD Año 2001 | Porcentaje | DDD Año 2006 | Porcentaje | Incremento interanual (%) | p |
| Antidepresivos | Amitriptilina | 9.220,8 | 8,9 | 10.687,6 | 11,1 | 15,9 | 0,001 |
| Doxepina | 532,5 | 0,5 | 100 | 0,1 | –81,2 | NS | |
| Imipramina | 5.066 | 4,9 | 3.573 | 3,7 | –29,5 | NS | |
| Fluoxetina | 88.354 | 85,6 | 81.520 | 85 | –7,7 | NS | |
| DDD total | 103.173,3 | 100 | 95.880,6 | 100 | –7,1 | ||
| % PI/subgrupo | 25,6% | 13,1% | –48,6 | 0,001 | |||
| Hipnótico-sedantes | Flurazepam | 4.260 | 20,5 | 2.010 | 12 | –52,8 | 0,001 |
| Quazepam | 780 | 3,7 | 1.470 | 8,8 | 88,5 | 0,001 | |
| Flunitrazepam | 15.780 | 75,8 | 13.240 | 79,2 | –16,1 | 0,032 | |
| DDD total | 20.820 | 100 | 16.720 | 100 | –19,7 | ||
| % PI/subgrupo | 6,7% | 3,8% | –42,9 | 0,001 | |||
| Tranquilizantes | Bromazepam | 6.412,5 | 4,5 | 5.799 | 3,3 | –9,6 | 0,034 |
| Clobazam | 15.930 | 11,2 | 21.050 | 11,9 | 32,1 | NS | |
| Clorazepato-dipotásico | 53.490 | 37,7 | 56.629,5 | 32,1 | 5,9 | NS | |
| Diazepam | 64.832,4 | 45,7 | 91.133,6 | 51,6 | 40,6 | 0,001 | |
| Halazepam | 1.224 | 0,9 | 1.884 | 1,1 | 53,9 | NS | |
| Pinazepam | 107,5 | 0,1 | 105 | 0,1 | –2,3 | NS | |
| DDD total | 141.996,4 | 100 | 176.601,1 | 100 | 24,4 | ||
| % PI/subgrupo | 24,7% | 23,4% | –5,2 | 0,041 | |||
| Neurolépticos | Perfenazina | 906,7 | 4,5 | 2.013,3 | 100 | 122,1 | 0,001 |
| Tioridazina | 19.392,7 | 95,5 | 0 | 0 | –100 | NS | |
| DDD total | 20.299,3 | 100 | 2.013,33 | 100 | –90,1 | ||
| % PI/subgrupo | 9,3% | 0,5% | –94,1 | 0,001 |
DDD: en dosis diarias definidas; NS: no significativo; p: significación estadística; PI: psicofármacos inadecuados.
Sobre una base de 4.795 y 6.350 pacientes (años: 2001 y 2006, respectivamente), la utilización global de psicofármacos en DDD fue de 1.508.061 y 2.286.347 (envases: 77.062 y 115.739, respectivamente). Las características generales de la serie estudiada durante los años 2001 y 2006 se detallan en la tabla 2. El número de residentes se incrementó en un 32,4%, el promedio del gasto por residente/año fue de 1.575,61 euros frente a 1.929,03 euros, respectivamente (incremento: 22,4%, p < 0,001). El porcentaje del gasto en psicofármacos sobre el total fue del 11,8% frente al 12,8% (incremento: 7,8%, p = 0,039), y el promedio del gasto por residente/año, del 186,45 euros frente a 246,02 euros, respectivamente (incremento: 31,9%, p = 0,001); mientras que el consumo de envases por residente fue similar en los dos periodos de estudio.
El consumo relativo de PI durante el periodo de comparación mostró un decremento del –27,5% en envases y del –14,5% en DDD/residente, p = 0,003 (Tabla 3). Las prevalencias de uso de PI fueron del 19,0% (IC: 17,9-20,1%) frente al 12,5% (IC: 11,513,5%), durante los periodos de estudio; con un IC del 95%, para la diferencia de las proporciones de 5,2-7,9%, p = 0,001. Las proporciones de mejora en el consumo se observaron en todos los grupos terapéuticos, pero destacando los antidepresivos (25,6% frente al 13,1%; incremento: –48,6%, p = 0,001) y los hipnóticos–sedantes (6,7% frente al 3,8%; incremento: –42,9%, p = 0,001). En el grupo de neurolépticos, la tioridazina fue retirada del mercado durante el periodo de monitorización. Por principios activos se observan incrementos de DDD/residente en algunos PI: perfenazina (22,6%), halazepam (28,6%), amitriptilina (15,9%), clobazam (16,6%) y diazepam (6,6%), p > 0,001 en todos los casos. Cabe destacar el consumo de diazepam, que representa el 45,7–51,6% del subgrupo de hipnóticos-sedantes (incremento: 40,6%; p = 0,001).
DISCUSIÓNEl estudio pone de manifiesto la aparente polimedicación de los pacientes ancianos institucionalizados en residencias geriátricas (promedio de envases por residente/año: 107,2 frente a 121,7; incremento: 13,5%), y en concreto de psicofármacos (16,1 frente a 18,2; incremento: 13,4%). Estos aspectos pueden estar sin duda influenciados por la elevada morbilidad, dependencia funcional y deterioro cognitivo de este colectivo de pacientes; no obstante, se recomienda desde diferentes sociedades científicas y grupos de expertos tener un seguimiento específico en pacientes con uso de psicofármacos y sus posibles interacciones y efectos secundarios8,15-19. Estos autores proponen la necesidad de una comparación especial de aquellos enfermos que están en tratamiento con digoxina, anticoagulantes orales, litio, anticonvulsivantes, antipsicótico, sedante-hipnóticos, opioides y anticolinérgicos por ser fármacos de alto nivel de riesgo. Es por ello que, a pesar de que en la práctica clínica resulta muy difícil evitar su uso o delimitar el tiempo de utilización siguiendo las recomendaciones de los expertos, es necesario realizar un esfuerzo para seleccionar aquellas benzodiazepinas que presenten un perfil de seguridad superior.
Es importante destacar que la desigual metodología empleada en los estudios sobre utilización de residencias geriátricas en cuanto a la medida de la prescripción farmacéutica, la gran movilidad del consumo, más relacionado con la oferta de medicamentos y las novedades existentes en el mercado, dificultan las comparaciones y limita la validez externa de los resultados. No obstante, estos imponderables no invalidan el conocimiento actual que se obtiene en este tipo de pacientes institucionalizados donde debería existir una similitud en los estilos de práctica clínica y de modelo organizativo que no influyera en los resultados.
La utilización de PI es un problema de importante magnitud y que previsiblemente podría ir en aumento, puesto que la población anciana institucionalizada es en la actualidad la principal consumidora de este tipo de fármacos en España. Además, la respuesta farmacológica es mal conocida en relación con los pacientes más jóvenes y siguen siendo muy escasos los ensayos clínicos en esta población7,15-16. Entre las principales causas de uso de PI se incluyen la ausencia de consenso de la definición del uso inadecuado de medicación psicotrópica, escasez de evidencia que considere que los efectos en los residentes se vean afectados por la implementación de guías, características de los médicos (sentimientos negativos respecto al envejecimiento y de eficacia de las actuaciones en este colectivo) y/o dificultades de coordinación entre la atención especializada3,6,9,14.
En nuestro estudio se observa un moderado uso de PI (año 2001: 19,0%; año 2006: 12,5%), así como una excesiva utilización de fármacos con propiedades anticolinérgicas y sedativas de vida media larga (Tabla 3). Estos resultados generales y específicos son parecidos a los obtenidos por otros autores, donde la prevalencia del consumo con el empleo de los Criterios Beers se sitúa entre el 10-40%9,12,16-25. En los estudios revisados se pone de manifiesto que el envejecimiento de la población tiende a aumentar el gasto farmacéutico ambulatorio, pero si se utiliza como predictor del gasto se infravalora la magnitud del efecto; además, la polifarmacia (más de cinco medicamentos), el uso de ciertos ansiolíticos, la depresión y tener una edad mayor de 85 años son factores independientes asociados al uso de PI7,16. Por tanto, se nos plantea la necesidad de reducir el consumo injustificado de fármacos, optimizar la eficiencia en la atención farmacéutica y promover estrategias orientadas a facilitar el uso racional del medicamento y la mejora de la calidad de la prescripción con criterios de seguridad y eficacia; pero con criterios de promoción de hábitos de prescripción coste-efectivos, en lugar de centrarse en controlar el consumo en la población envejecida.
Como posibles limitaciones del estudio, destacan los factores de diseño metodológico que pueden influir en la comparabilidad de los grupos (antes-después) durante el periodo de comparación del estudio (años: 2001 y 2006). Por tanto, son posibles los sesgos de selección o clasificación, la movilidad geográfica o temporal a la que pueden estar sujetos los residentes y las posibles variaciones en la severidad o en el patrón de morbilidad atendida. También debe tenerse en cuenta la compra selectiva de servicios realizada por entidades proveedoras concertadas, que tienen en su cartera de gestión algunas de las residencias geriátricas estudiadas, los posibles errores administrativos en la asignación de talonarios de recetas a los médicos prescriptores y las estrategias de intervención de otros organismos o de voluntad propia, que pueden influir en los resultados.
Convendría disponer de nuevos estudios que refuercen la consistencia de los resultados; por tanto, futuras investigaciones deberían ajustar/corregir el efecto de la morbilidad y de sus factores asociados (estudios de indicación-prescripción). Desde la Administración Sanitaria se deberían potenciar acciones específicas en mejorar la formación de los médicos mediante consensos con expertos de la atención especializada donde derivan sus residentes (demanda inducida; coordinación de niveles asistenciales), mejorar los sistemas de información orientados al seguimiento sistemático de perfiles de prescripción (reuniones grupales), y proponer acciones de educación sanitaria en los residentes. En conclusión, se observa una cierta tendencia en la disminución del consumo de PI en pacientes institucionalizados, aunque su uso sigue siendo elevado. Existe una excesiva utilización de fármacos con propiedades anticolinérgicas y sedativas (vida media larga). Se deberían realizar intervenciones específicas, con la finalidad de mejorar la calidad del perfil de prescripción y el uso racional del medicamento en este sensible ámbito de actuación.
AgradecimientosA los diferentes profesionales asistenciales y gestores pertenecientes a los centros residenciales geriátricos, sin cuya colaboración y esfuerzo organizativo no hubiera sido posible la realización de este estudio. Al Dr. Joan Martí López, impulsor del programa.