Analizar las características y coste de la prescripción medicamentosa al alta en urgencias, así como el ahorro que supondría la sustitución por su EFG u otra especialidad farmacéutica equivalente, en un hospital de nivel terciario.
MétodosSe seleccionó a 669 pacientes mediante un muestreo de conglomerados con submuestreo. Las variables recogidas fueron: a) análisis de la prescripción (cuantificación de la medicación, principios activos y grupos terapéuticos más prescritos, y posibilidad de prescripción por especialidades farmacéuticas genéricas); b) cálculo de coste y estimación de ahorro (precio de venta al público y de especialidades equivalentes); c) calidad de la prescripción (adherencia a la guía y porcentaje de especialidades de utilidad terapéutica alta).
ResultadosDe los 669 pacientes, 370 recibieron medicación al alta, con una media de 1,7 por paciente. Se prescribieron 629 especialidades y un 16 % fue por principio activo, habiendo disponibilidad de genéricos en un 37,53 %. Los principios activos más prescritos fueron paracetamol, ibuprofeno y omeprazol, con un 26,7 % del total y los grupos terapéuticos destacados fueron aparato locomotor, sistema nervioso, y aparato digestivo y metabolismo con 69,39 % del total. Un 92,84 % de las prescripciones perteneció a la guía farmacoterapéutica y un 98,41 % fue de utilidad terapéutica alta. El coste anual de la medicación prescrita fue de 1.013.778 € y el ahorro con la sustitución genérica y un programa de equivalentes terapéuticos sería de 145.971 €.
ConclusionesUna prescripción por principio activo y una sustitución terapéutica y genérica producen un ahorro significativo tanto para el paciente como para el hospital.
To analyse the characteristics and cost of medical prescriptions given upon discharge from the casualty department, as well as the savings made by making substitutions with generic drugs or other equivalent pharmaceutical products in a third level hospital.
Methods669 patients were chosen using a cluster sample with a sub-sample. The following variables were considered: a) analysis of the prescription (medication quantification, active ingredients and most prescribed therapeutic groups, and possibility of prescribing generic drugs); b) calculation of cost and saving estimate (price to public and equivalent products); c) prescription quality (adherence to the guide and percentage of products of high therapeutic use.)
Results370 of the 669 patients received medication when they were discharged, with an average of 1.7 per patient. 629 products were prescribed, 16 % due to their active ingredient, with 37.53 % generic products available. The main active ingredients prescribed were paracetamol, ibuprofen and omeprazole amounting to 26.70 % of the total prescribed and the therapeutic groups that were highlighted were locomotor apparatus, the nervous system, the digestive apparatus and metabolism with 69.39 % of the total. 92.84 % of the prescriptions adhered to the pharmaco-therapeutic guide and 98.41 % were of high therapeutic use. The annual cost of prescribed medication was €1,013,778 and the saving made by generic product substitution and a programme of therapeutic equivalents was €145,971.
ConclusionsA prescription based on its active ingredients and a therapeutic and generic substitution produce a significant saving both for the patient and for the hospital.
La prescripción y la sustitución de medicamentos son 2 aspectos sometidos a estricta regulación en los países desarrollados de nuestro entorno. Con ello se pretende garantizar la adecuada transmisión de información entre el médico prescriptor y el farmacéutico dispensador, garantizando una identificación precisa de los medicamentos y respetando, en todo caso, el derecho a la información y a la intimidad del paciente1,2.
El 31 de diciembre de 1996 se modificó la Ley 25/1990, de 20 de diciembre, del Medicamento, estableciendo un marco legal que permite la introducción de los medicamentos genéricos y de los precios de referencia en nuestro país. Posteriormente la Orden SCO/2958/2003, de 23 de octubre3, determina los nuevos conjuntos de presentaciones de especialidades farmacéuticas y se aprueban los correspondientes precios de referencia.
En numerosas publicaciones se ofrecen referencias acerca de las ventajas e inconvenientes del uso de medicamentos bajo denominación genérica, entre las que destacan su menor coste, ya que no repercuten los costes de investigación y desarrollo ni de promoción inicial, identificación más segura del medicamento, pudiendo evitarse errores de prescripción y dispensación por asociación de especialidades similares4. Del mismo modo, aporta una información rápida y clara, que facilita la búsqueda de información sobre interacciones, posología, efectos adversos, contraindicaciones, etc. Las oficinas de farmacia pueden disponer de un stock más racional y, finalmente, los pacientes identifican mejor el medicamento y pueden relacionarlo con alergias, prescripción simultánea, etc.
Por otro lado, la prescripción de medicamentos genéricos no influye negativamente en la investigación farmacéutica, ya que precisamente los países con mayor mercado y prescripción de genéricos son los que más invierten en investigación y desarrollo.
La razón que hay en el ámbito internacional para permitir la sustitución genérica o terapéutica es el ahorro de costes sanitarios. Sin embargo, determinadas políticas de sustitución en otros países pueden producir beneficios adicionales, tanto para los farmacéuticos que, en algunos casos, pueden disminuir sus stocks, como para los consumidores, a los que se les da la posibilidad de elegir cuando tienen que participar en el pago de los medicamentos5,6.
En la mayoría de los países que permiten la sustitución de forma generalizada, el médico puede prohibirla en casos concretos, haciéndolo constar de forma explícita en la receta. También es frecuente que dichos médicos obtengan incentivos o penalizaciones en función de las prescripciones genéricas que realicen.
Las obligaciones del farmacéutico en la sustitución oscilan desde la necesidad de consultar al médico y al paciente hasta la obligación de dispensar el más barato, sin informar al prescriptor. Los médicos no suelen estar obligados a informar al paciente sobre la posibilidad de sustitución7,8.
La prescripción de especialidades farmacéuticas genéricas (EFG) y la aplicación de la normativa de los precios de referencia reducen, en gran parte, el gasto farmacéutico. Desde aquí contemplaremos la posibilidad de llevar a cabo también una sustitución terapéutica mediante un programa de intercambio terapéutico llevando a cabo una sustitución de un fármaco por otro alternativo, cuando haya evidencia de ser la mejor opción terapéutica para el paciente9.
El objetivo principal de nuestro estudio es analizar la prescripción al alta del servicio de urgencias de un hospital de nivel terciario y el cálculo del coste de la medicación prescrita, así como el ahorro que supondría una sustitución por su EFG o por otra especialidad farmacéutica equivalente. Como objetivo secundario se determinará la calidad de la prescripción mediante el porcentaje de uso de especialidades de utilidad terapéutica alta/baja y el grado de adherencia a la guía farmacoterapéutica del hospital.
MétodosSe trata de un estudio descriptivo transversal, realizado en un hospital de nivel terciario, desde abril a noviembre del año 2003, que forma parte del trabajo de investigación: problemas relacionados con los medicamentos en usuarios de servicios de urgencias hospitalarios, proyecto financiado por una beca FIS10. En el estudio se incluyó a todos los pacientes que acudieron al servicio de urgencias del hospital general de nivel terciario que cumplían los criterios de selección.
Los criterios de exclusión fueron: pacientes que presentaban síntomas de intoxicaciones agudas voluntarias por medicamentos (autólisis), pacientes que acudieron 2 o más veces al servicio de urgencias con el mismo problema relacionado con el medicamento en el mismo día, en cuyo caso sólo se contabilizarían una vez, pacientes que no esperaron a la consulta médica y pacientes que se derivaron a otro hospital. No se incluyó en el estudio a los usuarios de urgencias de maternidad e infantil para homogeneidad de los resultados y datos así como los pacientes que carecían de informe médico al alta, pacientes perdidos por fuga o similar y fallecimiento.
Para decidir el tamaño de la muestra se propuso un muestreo de conglomerados con submuestreo, con probabilidades iguales y sin reemplazo en primera etapa y con muestreo sistemático en segunda etapa, siendo los conglomerados los días y seleccionando dentro de cada día una muestra sistemática de pacientes atendidos en urgencias. Dentro de un período de estudio concreto, se determinó el tamaño de la muestra de acuerdo al promedio de pacientes atendidos en urgencias en el año 2001, para un error máximo admisible determinado y con una confianza del 95 %. El principal inconveniente a la hora de determinar este tamaño radicó en aproximar la variabilidad dentro de los conglomerados y la variabilidad entre conglomerados, de cada variable involucrada. Teniendo en cuenta que el número de pacientes que acudieron a urgencias ese año fue de 176.108 (de acuerdo con los criterios de selección), con un error de 0,01 y un paso sistemático de 3, se decidió que el número de pacientes incluidos fuese de 669.
El análisis estadístico se llevó a cabo con el programa SPSS v11.5.
Variables del estudioAnálisis de la prescripción. Se recogió a pacientes con medicación al alta y se cuantificó ésta. Se contabilizaron los principios activos más prescritos y se organizó por grupos terapéuticos. Finalmente, se hizo una recopilación de las especialidades prescritas, la posibilidad de prescripción por EFG y la prescripción real por principio activo. Para este análisis se consultó la Base de Datos del Medicamento del Consejo General de Colegios Oficiales de Farmacéuticos en su versión multimedia y perteneciente al año 200311.
Cálculo del coste y estimación del ahorro. Se registró el precio de venta al público (PVP) de todas las especialidades farmacéuticas prescritas, el PVP de las especialidades que tuvieran EFG en el mercado, el PVP de las que bajo la normativa de los precios habían presentado modificación y el PVP de las especialidades equivalentes tras estudiar los posibles cambios dentro del programa de intercambio terapéutico. Del mismo modo, se utilizó la Base de Datos del Medicamento y además se consultó el programa de equivalentes terapéuticos del hospital Son Dureta12.
Calidad de la prescripción en el hospital. Se calculó el porcentaje de fármacos prescritos que eran de utilidad terapéutica alta y el grado de adherencia a la guía farmacoterapéutica (GFT).
ResultadosSe incluyó a 669 pacientes, cuya distribución fue: 370 recibieron al menos un medicamento, lo que supone un 55,31 %; 155 se fueron sin recibir ningún medicamento (23,17 %), y el resto fueron pacientes perdidos por no cumplir con los criterios de inclusión.
Centrándonos en los pacientes que recibieron medicación tras ser dados de alta tras su paso por urgencias, se contabilizaron un total de 629 medicamentos prescritos al alta, el número medio de medicamentos por paciente que recibió medicación fue de 1,7 y el número medio de medicamentos por paciente que ingresó en el estudio (525) fue de 1,19. La distribución de medicamentos en los pacientes que recibieron algún fármaco fue: 197 (53,25 %) pacientes recibieron un medicamento; 113 (30,54 %) recibieron 2; 44 (11,9 %), 3; 11 (2,97 %), 4; 2 (0,54 %), 5; 1 recibió 6; 1 recibió 7, y otro, 8 (0,27 %).
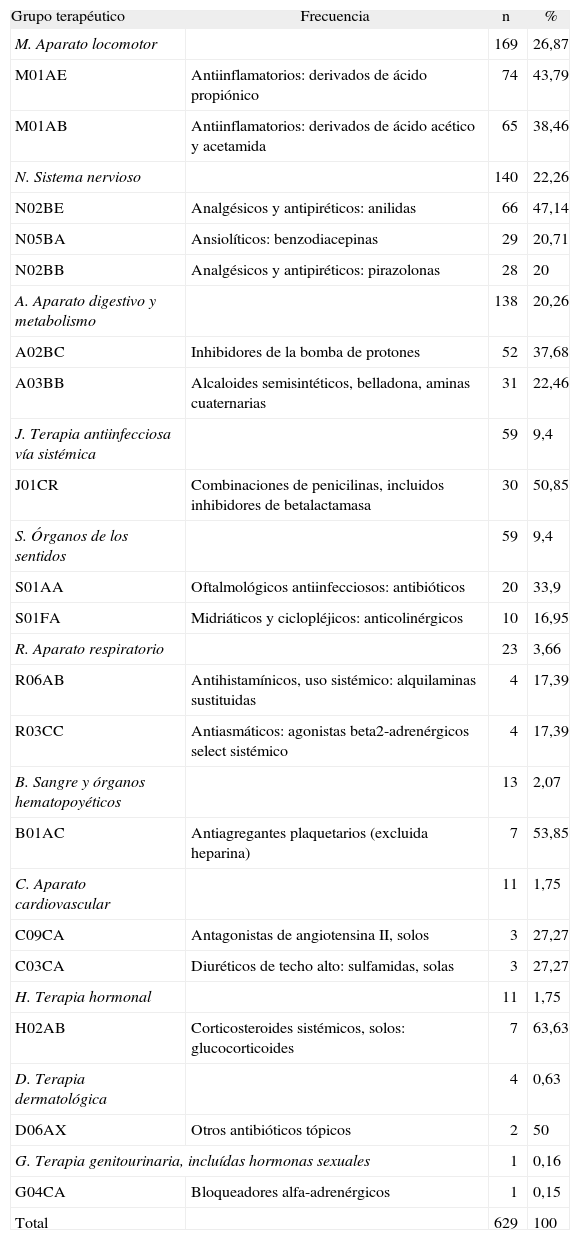
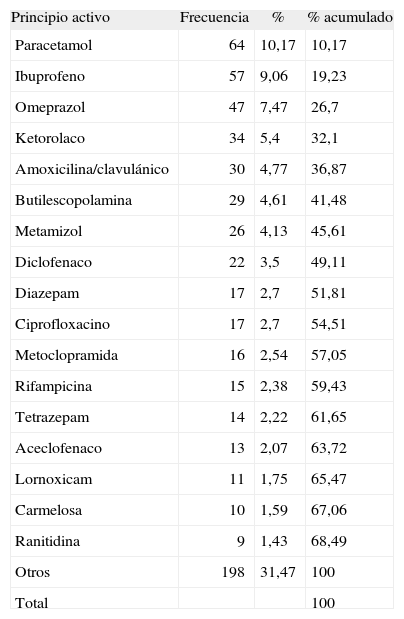
En la tabla 1 se muestra cuáles fueron los grupos terapéuticos más utilizados, y el que lo fue más fue el del aparato locomotor, con un 26,87 %, y en la tabla 2 los principios activos, y el más prescrito fue el paracetamol, con un 10,17 % de los casos.
Subgrupos terapéuticos más utilizados
| Grupo terapéutico | Frecuencia | n | % |
| M. Aparato locomotor | 169 | 26,87 | |
| M01AE | Antiinflamatorios: derivados de ácido propiónico | 74 | 43,79 |
| M01AB | Antiinflamatorios: derivados de ácido acético y acetamida | 65 | 38,46 |
| N. Sistema nervioso | 140 | 22,26 | |
| N02BE | Analgésicos y antipiréticos: anilidas | 66 | 47,14 |
| N05BA | Ansiolíticos: benzodiacepinas | 29 | 20,71 |
| N02BB | Analgésicos y antipiréticos: pirazolonas | 28 | 20 |
| A. Aparato digestivo y metabolismo | 138 | 20,26 | |
| A02BC | Inhibidores de la bomba de protones | 52 | 37,68 |
| A03BB | Alcaloides semisintéticos, belladona, aminas cuaternarias | 31 | 22,46 |
| J. Terapia antiinfecciosa vía sistémica | 59 | 9,4 | |
| J01CR | Combinaciones de penicilinas, incluidos inhibidores de betalactamasa | 30 | 50,85 |
| S. Órganos de los sentidos | 59 | 9,4 | |
| S01AA | Oftalmológicos antiinfecciosos: antibióticos | 20 | 33,9 |
| S01FA | Midriáticos y ciclopléjicos: anticolinérgicos | 10 | 16,95 |
| R. Aparato respiratorio | 23 | 3,66 | |
| R06AB | Antihistamínicos, uso sistémico: alquilaminas sustituidas | 4 | 17,39 |
| R03CC | Antiasmáticos: agonistas beta2-adrenérgicos select sistémico | 4 | 17,39 |
| B. Sangre y órganos hematopoyéticos | 13 | 2,07 | |
| B01AC | Antiagregantes plaquetarios (excluida heparina) | 7 | 53,85 |
| C. Aparato cardiovascular | 11 | 1,75 | |
| C09CA | Antagonistas de angiotensina II, solos | 3 | 27,27 |
| C03CA | Diuréticos de techo alto: sulfamidas, solas | 3 | 27,27 |
| H. Terapia hormonal | 11 | 1,75 | |
| H02AB | Corticosteroides sistémicos, solos: glucocorticoides | 7 | 63,63 |
| D. Terapia dermatológica | 4 | 0,63 | |
| D06AX | Otros antibióticos tópicos | 2 | 50 |
| G. Terapia genitourinaria, incluídas hormonas sexuales | 1 | 0,16 | |
| G04CA | Bloqueadores alfa-adrenérgicos | 1 | 0,15 |
| Total | 629 | 100 | |
Principios activos más prescritos
| Principio activo | Frecuencia | % | % acumulado |
| Paracetamol | 64 | 10,17 | 10,17 |
| Ibuprofeno | 57 | 9,06 | 19,23 |
| Omeprazol | 47 | 7,47 | 26,7 |
| Ketorolaco | 34 | 5,4 | 32,1 |
| Amoxicilina/clavulánico | 30 | 4,77 | 36,87 |
| Butilescopolamina | 29 | 4,61 | 41,48 |
| Metamizol | 26 | 4,13 | 45,61 |
| Diclofenaco | 22 | 3,5 | 49,11 |
| Diazepam | 17 | 2,7 | 51,81 |
| Ciprofloxacino | 17 | 2,7 | 54,51 |
| Metoclopramida | 16 | 2,54 | 57,05 |
| Rifampicina | 15 | 2,38 | 59,43 |
| Tetrazepam | 14 | 2,22 | 61,65 |
| Aceclofenaco | 13 | 2,07 | 63,72 |
| Lornoxicam | 11 | 1,75 | 65,47 |
| Carmelosa | 10 | 1,59 | 67,06 |
| Ranitidina | 9 | 1,43 | 68,49 |
| Otros | 198 | 31,47 | 100 |
| Total | 100 |
En total, el número de medicamentos prescritos fue de 629, siendo la proporción de EFG escasa (37,52 %), lo que supone 236 especialidades de las 629 prescritas. La prescripción de esas especialidades por principio activo también fue escasa, sólo 101 prescripciones de las 629 totales fueron prescritas por DOE, lo que supone, tan sólo, un 16 % del total.
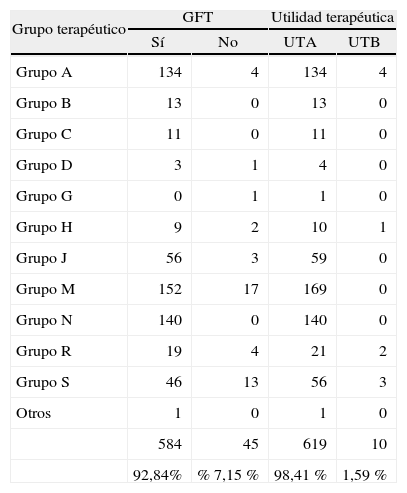
De todas las especialidades prescritas distintas (120), 97 estaban incluidas en la GFT del hospital y 23 no lo estaban. De las que estaban incluidas en la GFT, 93 eran de utilidad terapéutica alta y 4 de utilidad terapéutica baja; por otro lado, de las que no estaban incluidas en la GFT, 18 eran de utilidad terapéutica alta y 5 de utilidad terapéutica baja. En la tabla 3 se muestra cuál fue la distribución por grupo terapéutico.
Distribución por grupo terapéutico según utilidad terapéutica y adherencia a la guía farmacoterapéutica
| Grupo terapéutico | GFT | Utilidad terapéutica | ||
| Sí | No | UTA | UTB | |
| Grupo A | 134 | 4 | 134 | 4 |
| Grupo B | 13 | 0 | 13 | 0 |
| Grupo C | 11 | 0 | 11 | 0 |
| Grupo D | 3 | 1 | 4 | 0 |
| Grupo G | 0 | 1 | 1 | 0 |
| Grupo H | 9 | 2 | 10 | 1 |
| Grupo J | 56 | 3 | 59 | 0 |
| Grupo M | 152 | 17 | 169 | 0 |
| Grupo N | 140 | 0 | 140 | 0 |
| Grupo R | 19 | 4 | 21 | 2 |
| Grupo S | 46 | 13 | 56 | 3 |
| Otros | 1 | 0 | 1 | 0 |
| 584 | 45 | 619 | 10 | |
| 92,84% | % 7,15 % | 98,41 % | 1,59 % | |
GFT: guía farmacoterapéutica; UTA: utilidad terapéutica alta; UTB: utilidad terapéutica baja.
Tras analizar el coste que supuso toda la prescripción en urgencias para los 669 pacientes del estudio, se obtuvo que el valor de dicha medicación ascendía a 4.228,3 €, siendo de 3.979,4 € al aplicar la sustitución por EFG y la normativa de los precios de referencia. Finalmente, tras aplicar un programa de intercambio terapéutico se obtiene un coste de 3.620,7 €.
Al estudiar el coste de la prescripción por paciente se obtuvo un total de 6,32 €, descendiendo la cantidad a 5,94 y 5,41 € al realizar una sustitución por su respectiva EFG o mediante un programa de intercambio terapéutico.
Al extrapolar el resultado a 1 año, se obtiene que el gasto en urgencias sería de 1.013.778,5 frente a los 952.823,5 o 867.807,2 € que supondría la aplicación de un programa de intercambio terapéutico.
Por tanto, el ahorro que supondría la sustitución por EFG y la aplicación de la normativa de los precios de referencia sería de 60.955 y de 145.971,3 € si se llevara a cabo una adecuada política de intercambio terapéutico.
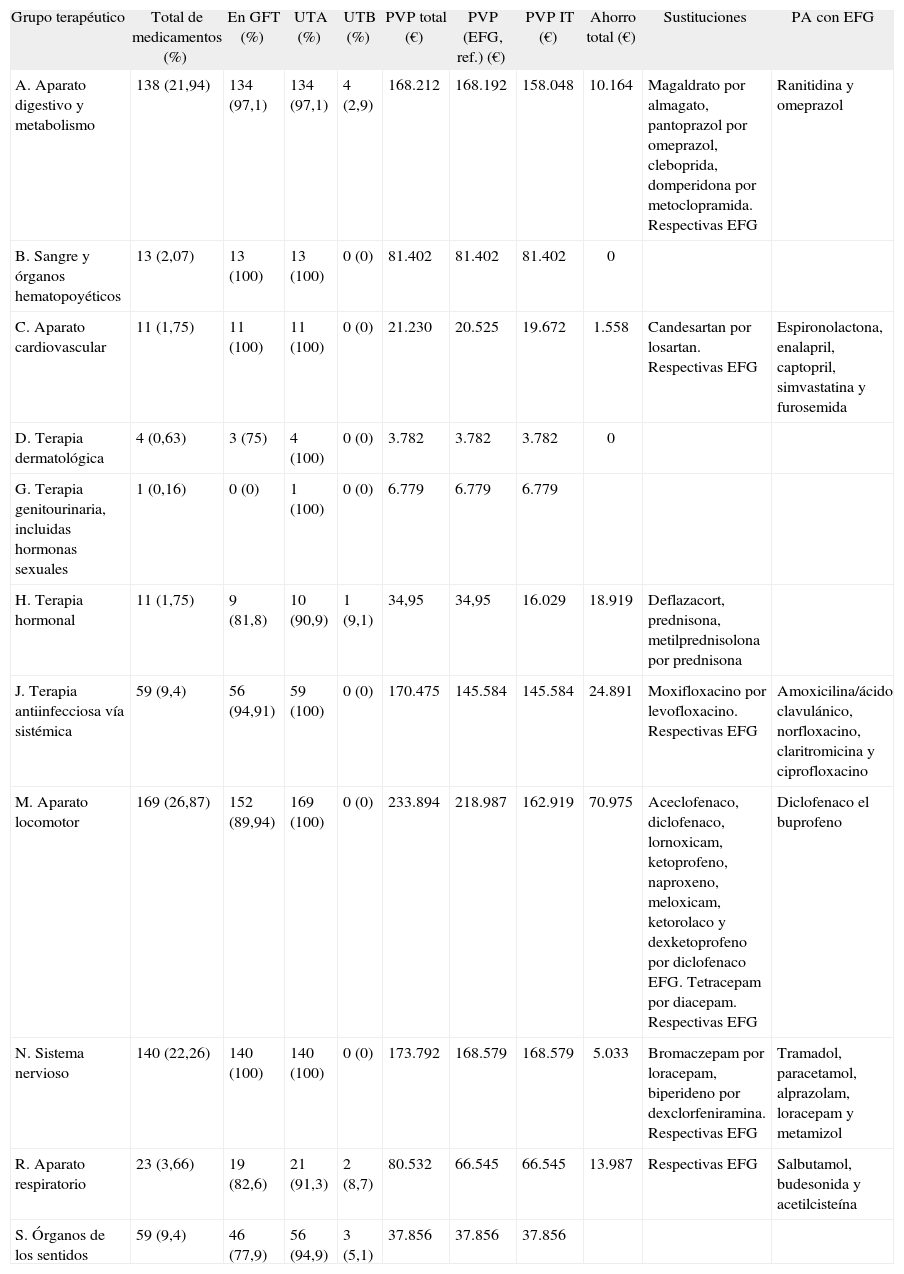
En la tabla 4 se detalla de forma minuciosa cuál fue la prescripción por grupo terapéutico, atendiendo en cada caso cuál es el impacto clínico y económico.
Prescripción detallada por grupo terapéutico
| Grupo terapéutico | Total de medicamentos (%) | En GFT (%) | UTA (%) | UTB (%) | PVP total (€) | PVP (EFG, ref.) (€) | PVP IT (€) | Ahorro total (€) | Sustituciones | PA con EFG |
| A. Aparato digestivo y metabolismo | 138 (21,94) | 134 (97,1) | 134 (97,1) | 4 (2,9) | 168.212 | 168.192 | 158.048 | 10.164 | Magaldrato por almagato, pantoprazol por omeprazol, cleboprida, domperidona por metoclopramida. Respectivas EFG | Ranitidina y omeprazol |
| B. Sangre y órganos hematopoyéticos | 13 (2,07) | 13 (100) | 13 (100) | 0 (0) | 81.402 | 81.402 | 81.402 | 0 | ||
| C. Aparato cardiovascular | 11 (1,75) | 11 (100) | 11 (100) | 0 (0) | 21.230 | 20.525 | 19.672 | 1.558 | Candesartan por losartan. Respectivas EFG | Espironolactona, enalapril, captopril, simvastatina y furosemida |
| D. Terapia dermatológica | 4 (0,63) | 3 (75) | 4 (100) | 0 (0) | 3.782 | 3.782 | 3.782 | 0 | ||
| G. Terapia genitourinaria, incluidas hormonas sexuales | 1 (0,16) | 0 (0) | 1 (100) | 0 (0) | 6.779 | 6.779 | 6.779 | |||
| H. Terapia hormonal | 11 (1,75) | 9 (81,8) | 10 (90,9) | 1 (9,1) | 34,95 | 34,95 | 16.029 | 18.919 | Deflazacort, prednisona, metilprednisolona por prednisona | |
| J. Terapia antiinfecciosa vía sistémica | 59 (9,4) | 56 (94,91) | 59 (100) | 0 (0) | 170.475 | 145.584 | 145.584 | 24.891 | Moxifloxacino por levofloxacino. Respectivas EFG | Amoxicilina/ácido clavulánico, norfloxacino, claritromicina y ciprofloxacino |
| M. Aparato locomotor | 169 (26,87) | 152 (89,94) | 169 (100) | 0 (0) | 233.894 | 218.987 | 162.919 | 70.975 | Aceclofenaco, diclofenaco, lornoxicam, ketoprofeno, naproxeno, meloxicam, ketorolaco y dexketoprofeno por diclofenaco EFG. Tetracepam por diacepam. Respectivas EFG | Diclofenaco el buprofeno |
| N. Sistema nervioso | 140 (22,26) | 140 (100) | 140 (100) | 0 (0) | 173.792 | 168.579 | 168.579 | 5.033 | Bromaczepam por loracepam, biperideno por dexclorfeniramina. Respectivas EFG | Tramadol, paracetamol, alprazolam, loracepam y metamizol |
| R. Aparato respiratorio | 23 (3,66) | 19 (82,6) | 21 (91,3) | 2 (8,7) | 80.532 | 66.545 | 66.545 | 13.987 | Respectivas EFG | Salbutamol, budesonida y acetilcisteína |
| S. Órganos de los sentidos | 59 (9,4) | 46 (77,9) | 56 (94,9) | 3 (5,1) | 37.856 | 37.856 | 37.856 |
EFG: especialidad farmacéutica genérica; GFT: guía farmacoterapéutica; IT: intercambio terapéutico; PA: principio; PVP: precio de venta al público; PVP ref.: precio de referencia; UTA: utilidad terapéutica alta; UTB: utilidad terapéutica baja.
El número de prescripciones por principio activo en este hospital general de nivel terciario es escaso, suponiendo sólo un 16 % en el servicio de urgencias. Al tratarse de un hospital que no entrega recetas al alta, ya sea por ingreso hospitalario, por urgencias o por el paso por las consultas externas, es el médico de familia quien tiene la última palabra a la hora de prescribir un medicamento, pero se podría facilitar un mayor consumo de especialidades genéricas si ya desde el hospital se prescribiera por principio activo en vez de por nombre comercial.
La contención del gasto farmacéutico13 es una preocupación en todos los países de la Unión Europea, habiéndose establecido en ellos una serie de medidas que con frecuencia son comunes en varios países. Entre ellas, destaca la inclusión de medicamentos en listas negativas (Países Bajos, Irlanda, Reino Unido y Alemania) o la exclusión de las positivas (Bélgica, Dinamarca, Francia, Grecia, Italia y Portugal). Otras medidas aplicadas son: la variación de la aportación del usuario; el fomento de la prescripción de medicamentos genéricos (Dinamarca, Países Bajos y Reino Unido), el control de precios (Bélgica, Francia, Italia, Portugal y Grecia), la fijación de precios de referencia, por encima de los cuales no será reembolsable el medicamento (Alemania, Países Bajos y Suecia); acuerdos con la industria farmacéutica en cuanto a porcentajes destinados a publicidad de medicamentos y control de beneficios de las compañías (Reino Uni do), y medidas destinadas a persuadir a los médicos para que no prescriban por encima de ciertos límites, como sucede en el Reino Unido y Alemania14.
El principal problema para la implantación en España de los genéricos de forma significativa es la escasa tradición en su utilización, debido en gran parte a la escasa información de los profesionales sanitarios y a que no haya una lista oficial de medicamentos genéricos15,16.
En un estudio realizado en centros de salud de Barcelona, Valles et al17 evaluaron el grado de aceptación por parte de los pacientes del cambio de especialidades comerciales por sus EFG. Un 98,9 % de estos pacientes aceptó el cambio y de los que lo rechazaron, un 40 % fue por consejo de otros médicos (especialistas, privados, etc.). En otro estudio, Casado et al18 concluyeron que el 71 % de los pacientes intervenidos aceptó el cambio a EFG. Del 29 % restante, un 67 % prefirió consultarlo con su médico previamente, conociendo la mitad de éstos lo que era una EFG. La realización de sesiones terapéuticas sobre el uso de EFG mejoraría la prescripción.
Torralba et al19, realizaron un estudio para analizar el grado de implantación de las EFG en España y en Cataluña, y conocer el ahorro real generado por las EFG, así como la capacidad máxima de ahorro teórica generable a partir de los genéricos disponibles, en el que concluyen que, a pesar de la escasa tradición, se están realizando esfuerzos para una rápida implantación a la hora de prescribir EFG.
En nuestro estudio, los grupos terapéuticos más prescritos fueron, sobre todo, fármacos pertenecientes al grupo M (aparato locomotor) con un 26,87 % de la prescripción, del grupo N (sistema nervioso) con el 22,26 % y del grupo A (aparato digestivo y metabolismo) con 20,26 %. Cabe destacar el alto número de pacientes que estuvieron en traumatología, lo que explicaría el alto número de antiinflamatorios y asociados prescritos. Estos 3 grupos constituyeron casi un 70 % del total de la prescripción, por lo que sería importante centrarse en estos grupos para futuras intervenciones. También destaca la prescripción de fármacos relacionados con los grupos R y S (respiratorio y órganos de los sentidos) debido a que este hospital es de los pocos que cuenta con neumólogos y otorrinolaringólogos de guardia.
Centrándonos en los 20 principios activos, los más frecuentes fueron: paracetamol (10,17 %), ibuprofeno (9,06 %), omeprazol (7,47 %), ketorolaco (5,06 %) y amoxicilina/ácido clavulánico (4,77 %), habiendo la posibilidad de una prescripción de EFG en un 50 % de los casos.
Siguiendo con la descripción, se encontró una correcta prescripción de medicamentos de utilidad terapéutica alta/ baja. En este sentido, la prescripción dentro del hospital es bastante buena, ya que tan sólo un 1,59 % fueron prescripciones de medicamentos de utilidad terapéutica baja en el servicio de urgencias.
Otra de las herramientas utilizadas en el control del uso racional del medicamento es la GFT del hospital, recogida y estudiada por la comisión de farmacia y terapéutica. Un 92,84 % de los médicos se ajustaron a este documento para un mejor uso racional del medicamento.
En el servicio de urgencias, el coste total de la medicación fue de 1.013.778€, y se esperaría un ahorro en 1 año de 145.971€ aplicando las diversas sustituciones. Analizando la medicación prescrita y clasificándola según el grupo terapéutico correspondiente, fueron 3 grupos los que produjeron el ahorro más importante en el gasto farmacéutico del hospital. El grupo M (aparato locomotor), el de mayor peso en cuanto al coste en la prescripción en urgencias (23,07 %), es en el que se podría plantear un posible intercambio terapéutico prescribiendo en la mayoría de los casos fármacos EFG (como ibuprofeno EFG, diclofenaco EFG y diacepam), lo que supondría un ahorro total del 48,62 % para este grupo de fármacos. También el grupo J (terapia antiinfecciosa por vía sistémica) es un grupo que, si bien no fue de los más prescritos, tiene un peso económico importante, tanto por su coste (16,81 %) como por el ahorro (17,05 %) que generaría. Este ahorro se debe, principalmente, a que las especialidades más prescritas de antibióticos tienen EFG. En tercer lugar destaca la influencia del grupo N (sistema nervioso) con un 17,14 % del gasto farmacéutico debido a su alta prescripción.
Por último, cabe señalar que dentro del grupo H (terapia hormonal), la prescripción de prednisona en lugar de otras especialidades equivalentes supondría un ahorro del 12,96 %.
Una prescripción adecuada en determinados grupos, como son el M, el J y el H, produciría un importante ahorro (próximo al 78 %) dentro del gasto farmacéutico.
El gasto farmacéutico se está incrementando en los últimos años a pasos agigantados, pero actualmente hay diversas herramientas para obtener un uso racional del medicamento. Una prescripción ideal por parte del médico sería aquella en la que en el informe al alta del paciente apareciese toda su medicación por principio activo, para así estar más familiarizados con ellos y poder prescribir las EFG correspondientes en el caso de que existieran. Desde aquí proponemos la divulgación de listados de EFG genéricos actualizados de manera frecuente y la utilización de programas de intercambio terapéutico como serias medidas para mejorar la prescripción médica y controlar el gasto farmacéutico.