Aplicación de un análisis modal de fallos y efectos al proceso de prescripción, validación y dispensación de medicamentos en pacientes hospitalizados.
MétodosUn grupo de trabajo analizó los pasos que componían el proceso desde la prescripción médica hasta la dispensación, identificándose los más críticos y estableciendo los modos potenciales de fallo que podrían producir un error. Se analizaron posibles causas, sus efectos potenciales y los sistemas de control existentes para prevenir su aparición. Se calculó el Hazard Score, seleccionándose los que tenían una puntuación ≥ 8, y un índice de severidad = 4 independientemente del valor del Hazard Score. Se propusieron acciones correctoras y un plan para su implementación.
ResultadosSe obtuvo el diagrama de flujo que describe todo el proceso. De los puntos críticos seleccionados se realizó el análisis de riesgo, indicándose: modo de fallo, causas, efectos, severidad, probabilidad, Hazard Score, acción sugerida para prevenir el error y estrategia para llevarla a cabo. Modos de fallo seleccionados: prescripción médica en hoja de enfermería, evolutivo u orden de tratamiento en papel; prescripción a paciente equivocado; error de transcripción por enfermería y por el farmacéutico y error de preparación del carro.
ConclusionesLa aplicación del análisis modal de fallos y efectos a nuestro proceso de prescripción, validación y dispensación de medicamentos, nos ha permitido identificar los puntos críticos, conocer las etapas en las que se pueden producir los errores, analizar las causas que los pueden provocar y los efectos que estos tendrían en la seguridad del proceso, y establecer medidas para evitarlos o disminuirlos.
To apply a failure modes and effects analysis to the prescription, validation and dispensing process for hospitalised patients.
MethodsA work group analysed all of the stages included in the process from prescription to dispensing, identifying the most critical errors and establishing potential failure modes which could produce a mistake. The possible causes, their potential effects, and the existing control systems were analysed to try and stop them from developing. The Hazard Score was calculated, choosing those that were ≥ 8, and a Severity Index = 4 was selected independently of the hazard Score value. Corrective measures and an implementation plan were proposed.
ResultsA flow diagram that describes the whole process was obtained. A risk analysis was conducted of the chosen critical points, indicating: failure mode, cause, effect, severity, probability, Hazard Score, suggested preventative measure and strategy to achieve so. Failure modes chosen: Prescription on the nurse's form; progress or treatment order (paper); Prescription to incorrect patient; Transcription error by nursing staff and pharmacist; Error preparing the trolley.
ConclusionsBy applying a failure modes and effects analysis to the prescription, validation and dispensing process, we have been able to identify critical aspects, the stages in which errors may occur and the causes. It has allowed us to analyse the effects on the safety of the process, and establish measures to prevent or reduce them.
La Sociedad Americana de Medicina emitió en 1999 el informe «Errar es humano, construyendo un sistema sanitario seguro», y desde entonces la seguridad del paciente es una prioridad para las autoridades sanitarias. En este contexto, los errores de medicación se detectaron como la causa más frecuente de efectos adversos (EA), y suponían casi 100.000 muertes al año, ocasionando además importantes costes sanitarios, que en parte podrían ser prevenidos1.
En España, el estudio ENEAS indicó que el 37,4% de los EA de los hospitales estaban relacionados con los medicamentos. El 20,6% ocurrían en el preingreso y, de éstos, el 30,4% eran debidos al uso de medicamentos2.
Bates et al3 encontraron que los errores de medicación (EM) se pueden producir en cualquiera de las etapas del proceso del uso de los medicamentos, en concreto un 39% en la prescripción, 12% en la transcripción y verificación, 11% en la dispensación y 38% en la administración. Así mismo, Leape et al4 identificaron que los errores potenciales eran interceptados en un 48% en la prescripción, 33% en la transcripción y verificación, 34% en la dispensación y solamente un 2% en la administración, siendo por tanto este un punto crítico del proceso.
En los últimos 20 años se ha producido un importante avance en el desarrollo de tecnologías aplicadas al ámbito sanitario, y por ello disponemos de sistemas de información, integrados y compartidos, mediante los cuales obtener datos sobre procesos y resultados, y reducir considerablemente los errores médicos. Diversas organizaciones internacionales y nacionales, como Institut of Medicine5, Institute of Safe Medication Practices6, Joint Commission7, National Patient Safety Foundation8, American Health and Research9, American Medical Informatics Association10, Nacional Quality Forum11, Healthcare Information and Management Systems Society12 o el Ministerio de Sanidad y Política Social2, abogan porque las organizaciones sanitarias dispongan de sistemas de información que mejoren la calidad, el coste-efectividad y la seguridad en el cuidado del paciente.
En el área del medicamento, las tecnologías actualmente disponibles pueden ser aplicadas a todo el proceso de su utilización, incrementando la eficiencia, calidad y seguridad. En concreto para las etapas de prescripción-validación farmacéutica y dispensación de medicamentos, disponemos de los sistemas de prescripción electrónica asistida (PEA) y los sistemas semiautomatizados de dispensación. Las ventajas en la prevención de EM de la PEA han sido ampliamente puestas de manifiesto por un gran número de autores, ya que los sistemas de alertas y soporte a la decisión clínica, así como evitar la transcripción de las órdenes médicas del tratamiento farmacológico, tanto por el farmacéutico para su validación como por la enfermera para su administración, reducen considerablemente los EM13–19.
Sin embargo, los expertos en seguridad del paciente recomiendan examinar las tecnologías y sus interacciones con otros elementos del proceso de cuidado relacionados como las personas, las tareas que se deben realizar, el ambiente de trabajo y la organización utilizadas para desarrollar la actividad, a fin de identificar fallos del sistema y del proceso que puedan derivar en error. El resultado de dicho análisis pormenorizado puede hacer necesario rediseñar el proceso, para evitar amenazas para la seguridad, o establecer acciones correctoras en cuanto a la forma de trabajo del personal implicado1,4,20,21.
En la actualidad, la Joint Commission (JACHO) requiere que las organizaciones realicen una evaluación anual de gestión del riesgo de un proceso o tecnología, que identifiquen debilidades del sistema, anticipándose a los resultados de la misma, de tal forma que puedan adoptarse los cambios necesarios que permitan minimizar el daño potencial al paciente22.
Con el objetivo de implantar la Gestión de Riesgos Sanitarios en la comunidad de Madrid, el Observatorio Regional estableció en el año 2006 un Plan de Riesgos Sanitarios en el que se fijó un objetivo general que se desarrolla a través de 6 objetivos específicos de actuación, siendo el quinto «Desarrollar herramientas para la identificación y valoración de los riesgos relacionados con la asistencia sanitaria». Estas herramientas, de acuerdo con lo establecido por las diferentes estrategias tanto nacionales como internacionales, son dos: el análisis causa raíz (ARC) y el análisis modal de fallos y efectos (AMFE)23. Posteriormente, en el año 2010, el mismo organismo ha publicado el documento «Estrategia de seguridad del paciente 2010-2012» en el que establece en la línea estratégica número 2, «promover y compartir el AMFE de los procesos clínicos y de servicios clínicos críticos en seguridad del paciente»24.
La metodología AMFE fue diseñada para evaluar sistemáticamente, y de forma prospectiva, un proceso complejo, identificar los elementos que tienen riesgo de causar daño, valorar los efectos de errores potenciales (fallos) y priorizar medidas correctoras. En función de esta premisa, el riesgo está relacionado no solamente con la probabilidad de que ocurra un fallo, sino también con su severidad y con la facilidad con que podría ser detectado e interceptado antes de causar un daño. Es una herramienta que, usada de forma prospectiva, permite identificar y eliminar fallos reales o potenciales del sistema, así como los errores de este, o del proceso, o de las tecnologías empleadas, antes de que alcance al usuario final. Este modelo puede ser utilizado por las organizaciones sanitarias para determinar los modos de fallo que podrían ser eliminados con el uso de un software y hardware.
El método AMFE es adecuado para realizar un análisis del proceso del uso de los medicamentos, pues, mediante la participación pluridisciplinaria, permite desarrollar una descripción completa y detallada de cada una las etapas, al igual que determinar los modos de fallos de cada una de ellas y cómo pueden producirse, su efecto sobre el paciente, evaluando su gravedad y priorizando los modo de fallo basados en sus índices críticos.
Diversos autores han empleado esta metodología para mejorar la seguridad en la elaboración de la nutrición pediátrica25, prevenir los errores de quimioterapia en general26 y en particular su administración en pacientes pediátricos27, así como en la administración de medicamentos intravenosos en pacientes hospitalizados28–30. McNally et al31 aplicaron la misma para mejorar el sistema de distribución de medicamentos. Procesos de alto riesgo para el paciente, como son las transfusiones32 y la actividad del servicio de urgencias han sido también evaluados por el método AMFE33,34.
En el contexto de la utilización de los medicamentos consideramos un proceso crítico para la seguridad del paciente la prescripción, validación y dispensación de medicamentos en las unidades de hospitalización. Además, en dicho proceso hemos incorporado nuevas tecnologías en nuestro hospital, por lo que lo consideramos un proceso candidato a aplicar la metodología AMFE para el análisis de riesgos y prevención de errores.
El objetivo de este estudio es la aplicación de un AMFE al proceso de prescripción, validación y dispensación de medicamentos en pacientes hospitalizados.
MétodosSe creó un grupo de trabajo compuesto por 6 farmacéuticos del servicio de farmacia de un hospital general de 1.070 camas y se eligió un coordinador del grupo con experiencia previa en metodología AMFE. La metodología utilizada para la aplicación del AMFE es la de la Veterans Health Administration (HFMEA)35.
El AMFE fue aplicado al estudio del proceso de prescripción, validación y dispensación de medicamentos por dosis unitaria.
La dosis unitaria está implantada como procedimiento para la dispensación de medicamentos en todos los pacientes hospitalizados. Recientemente hemos incorporado nuevas tecnologías al proceso de utilización de medicamentos, en concreto armarios robotizados para la preparación de todos los carros de dispensación por dosis unitaria y la implantación de la prescripción electrónica asistida (PEA). Para la aplicación del AMFE se seleccionó la planta de hospitalización de endocrino/reumatología ya que en ella se acababa de implantar la prescripción electrónica asistida.
El grupo de trabajo mantuvo reuniones durante 3 meses (marzo-mayo de 2009) para analizar los pasos que componían el proceso completo objeto del estudio, desde que el médico prescribe el medicamento hasta que se dispensa, identificándose los que podían ser más críticos.
El grupo de trabajo estableció por medio de tormenta de ideas y procesos lógicos de deducción, los modos potenciales de fallo que podrían producir un error en el proceso, para cada uno de los puntos críticos detectados. Se analizaron también las posibles causas que producirían estos fallos, sus consecuencias o efectos potenciales que se derivarían de ellos, y los sistemas de control existentes para prevenir su aparición. Para completar esta información, también se utilizaron datos obtenidos de un estudio previo realizado en nuestro servicio, diseñado para calcular la prevalencia de los errores producidos en diferentes sistemas de dispensación de medicamentos, las etapas en que se producen y los factores contribuyentes36.
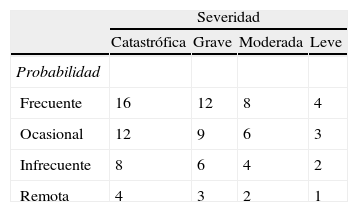
Para asignar un valor de riesgo de los modos potenciales de fallo detectados, se calculó para cada uno de ellos el Hazard Score, definido como el producto de 2 índices independientes entre sí, un índice de severidad y uno de probabilidad. El índice de severidad mide la importancia de las consecuencias que cada modo de fallo supondría para el paciente, y éstas se categorizan en 4 niveles (leve, moderada, grave y catastrófica). A cada modo de fallo se le asoció un índice de probabilidad, categorizado en 4 clases, según la probabilidad de ocurrencia teniendo en cuenta los controles de prevención actualmente existentes (remota, infrecuente, ocasional o frecuente). Por tanto, el rango de puntuación del Hazard Score asignado a cada modo de fallo puede ir de 1 a 16. En la tabla 1 se indica la puntuación de los índices de severidad y probabilidad. La definición de cada nivel de probabilidad y severidad es la siguiente:
- –
Puntuación según índice de probabilidad: 1 = remota (improbable que ocurra/puede que ocurra alguna vez en un período superior a 5 años); 2 = rara o infrecuente (posible que ocurra/puede que ocurra alguna vez en 2 años); 3 = ocasional (probable que ocurra/puede que ocurra varias veces en 1-2 años); 4 = frecuente (probable que ocurra inmediatamente o dentro de un corto periodo de tiempo/puede ocurrir varias veces en un año).
- –
Puntuación según índice de severidad: 1 = leve (no causa daño, no incrementa la estancia, no precisa monitorización); 2 = moderada (aumenta la estancia o precisa monitorización [1 o 2 pacientes]); 3 = grave (aumenta la estancia o el nivel de cuidados [3 o más pacientes], precisa intervención quirúrgica o causa daños permanentes menores); 4 = catastrófica (causa la muerte o daños permanentes importantes).
Obtenido el valor del Hazard Score para cada uno de los modos potenciales de fallo, se seleccionaron los que tenían una puntuación de 8 o superior, y los que tenían un índice de severidad de 4 (catastrófica), independientemente del valor del Hazard Score, a excepción de los siguientes casos: cuando el modo de fallo tuviera una medida de control efectiva que impide o reduce su aparición o sus consecuencias tal como define la metodología AMFE (por ejemplo, la prescripción con errores), cuando no fuese posible su detección por el servicio de farmacia, ya que no sería posible evaluarlo (por ejemplo, la prescripción oral médico-enfermera) o bien que la medida correctora no se pudiese implementar sin la asignación de nuevos recursos humanos (por ejemplo, el error de validación farmacéutica).
Para estos modos potenciales de fallos, se propusieron acciones correctoras para prevenir su aparición, así como un plan para su implementación.
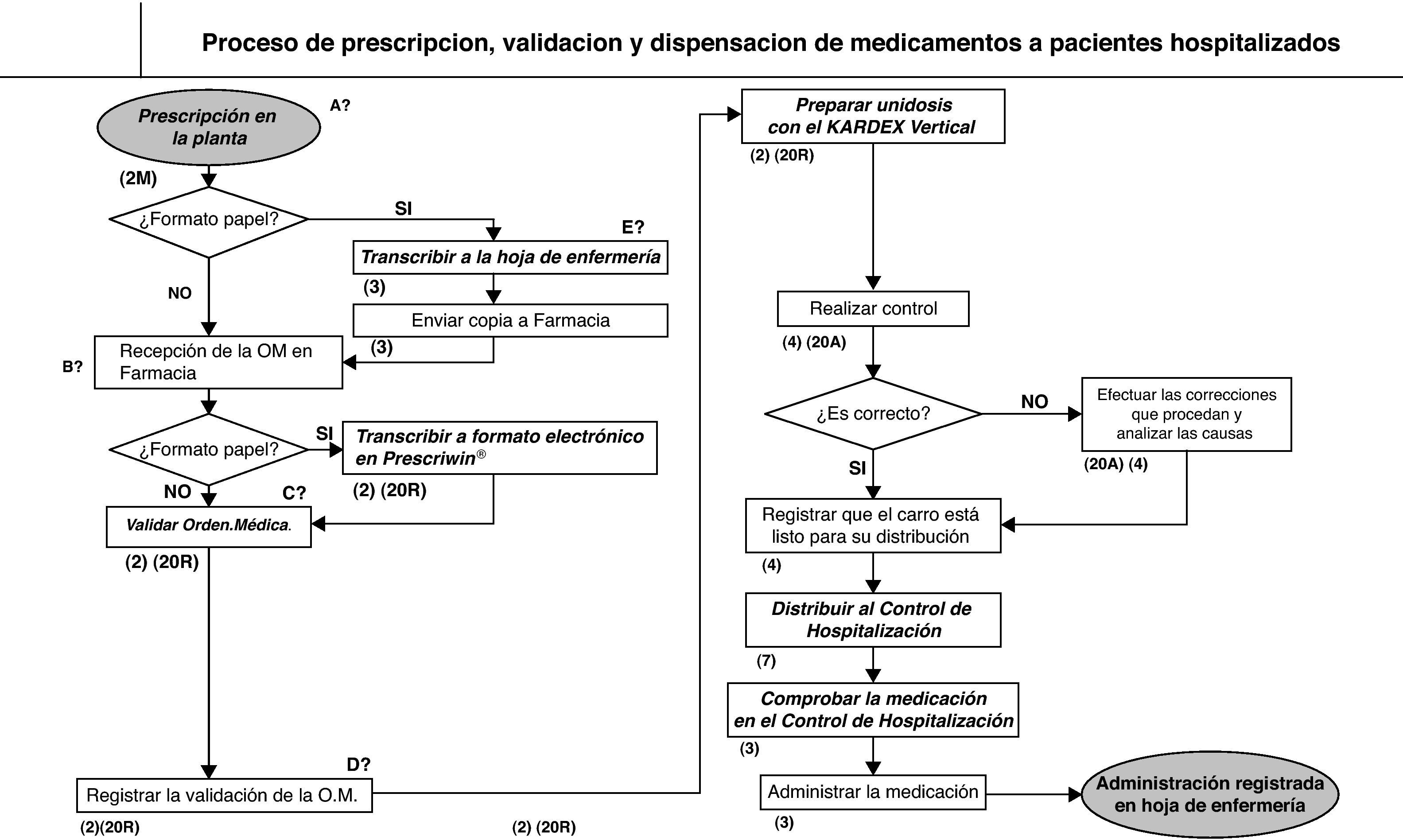
ResultadosEl diagrama de flujo que describe los elementos que componen el proceso de prescripción, validación y dispensación de medicamentos a pacientes hospitalizados, se recoge en la figura 1.
Proceso de prescripción, validación y dispensación de medicamentos a pacientes hospitalizados. Las letras explican brevemente cada proceso y los números la categoría profesional de quien realiza cada paso del proceso.
(2): facultativo farmacéutico; (2M): facultativo médico; (3): DUE; (4): auxiliar de enfermería; (20R): residente; (20A): alumno; (7): celador.
A) En formato papel o prescripción electrónica. En el caso de prescripción manual, se deberán comprobar que son correctos los datos de identificación del paciente. B) Para la administración de la medicación, la DUE debe disponer de la hoja de enfermería impresa por el médico. Si la prescripción es electrónica desde el momento de la prescripción médica se puede imprimir la hoja de enfermería. Si la prescripción es manual hasta después de la transcripción farmacéutica no se puede imprimir la hoja.
C: Comprobar que la prescripción es adecuada y no existen Problemas Relacionados con la Medicación (PRM) en cuanto a dosis, interacciones, etc según se describe en las NT de farmacéuticos.
D: La validación queda registrada en la aplicación informática Prescriwin®. Las modificaciones que se hayan producido en la prescripción médica y la identidad del farmacéutico responsable de la validación, quedan también registrados en dicha aplicación.
En esta aparecen marcados en cursiva los puntos críticos que se seleccionaron: prescripción médica en la planta, transcripción de la orden médica a la hoja de enfermería, transcripción del farmacéutico de la orden médica a formato electrónico en el programa de prescripción electrónica (Prescriwin®), validación farmacéutica, preparación del carro y control del mismo en el servicio de farmacia, distribución al control de hospitalización y comprobación de la medicación en dicho control.
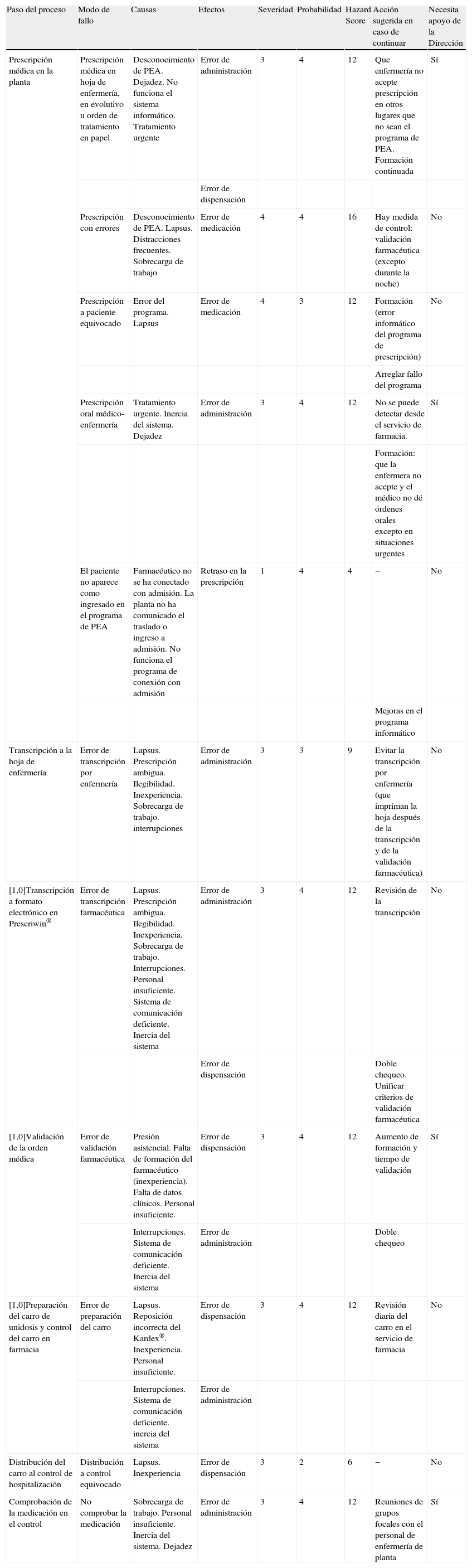
La tabla 2 muestra los resultados de los análisis de riesgo, indicándose el modo de fallo, causas, efectos, severidad, probabilidad, Hazard Score, acción sugerida para prevenir el error y estrategia para llevarla a cabo. En cursiva se marcan los modos de fallo seleccionados tras calcular el Hazard Score. Como puede observarse, en la etapa de prescripción médica en la planta, se seleccionaron los modos de fallo «prescripción médica en hoja de enfermería, en evolutivo u orden de tratamiento en papel» y «prescripción a paciente equivocado». En la etapa de transcripción a la hoja de enfermería, el «error de transcripción por enfermería»; en la de transcripción a formato electrónico en Prescriwin®, se seleccionó el «error de transcripción farmacéutica» y en la de preparación del carro de unidosis y control del carro en farmacia, el «error de preparación del carro».
Severidad, probabilidad, causas y efectos de los modos de fallo analizados en los procesos de prescripción, validación y dispensación a pacientes hospitalizados
| Paso del proceso | Modo de fallo | Causas | Efectos | Severidad | Probabilidad | Hazard Score | Acción sugerida en caso de continuar | Necesita apoyo de la Dirección |
| Prescripción médica en la planta | Prescripción médica en hoja de enfermería, en evolutivo u orden de tratamiento en papel | Desconocimiento de PEA. Dejadez. No funciona el sistema informático. Tratamiento urgente | Error de administración | 3 | 4 | 12 | Que enfermería no acepte prescripción en otros lugares que no sean el programa de PEA. Formación continuada | Sí |
| Error de dispensación | ||||||||
| Prescripción con errores | Desconocimiento de PEA. Lapsus. Distracciones frecuentes. Sobrecarga de trabajo | Error de medicación | 4 | 4 | 16 | Hay medida de control: validación farmacéutica (excepto durante la noche) | No | |
| Prescripción a paciente equivocado | Error del programa. Lapsus | Error de medicación | 4 | 3 | 12 | Formación (error informático del programa de prescripción) | No | |
| Arreglar fallo del programa | ||||||||
| Prescripción oral médico-enfermería | Tratamiento urgente. Inercia del sistema. Dejadez | Error de administración | 3 | 4 | 12 | No se puede detectar desde el servicio de farmacia. | Sí | |
| Formación: que la enfermera no acepte y el médico no dé órdenes orales excepto en situaciones urgentes | ||||||||
| El paciente no aparece como ingresado en el programa de PEA | Farmacéutico no se ha conectado con admisión. La planta no ha comunicado el traslado o ingreso a admisión. No funciona el programa de conexión con admisión | Retraso en la prescripción | 1 | 4 | 4 | − | No | |
| Mejoras en el programa informático | ||||||||
| Transcripción a la hoja de enfermería | Error de transcripción por enfermería | Lapsus. Prescripción ambigua. Ilegibilidad. Inexperiencia. Sobrecarga de trabajo. interrupciones | Error de administración | 3 | 3 | 9 | Evitar la transcripción por enfermería (que impriman la hoja después de la transcripción y de la validación farmacéutica) | No |
| [1,0]Transcripción a formato electrónico en Prescriwin® | Error de transcripción farmacéutica | Lapsus. Prescripción ambigua. Ilegibilidad. Inexperiencia. Sobrecarga de trabajo. Interrupciones. Personal insuficiente. Sistema de comunicación deficiente. Inercia del sistema | Error de administración | 3 | 4 | 12 | Revisión de la transcripción | No |
| Error de dispensación | Doble chequeo. Unificar criterios de validación farmacéutica | |||||||
| [1,0]Validación de la orden médica | Error de validación farmacéutica | Presión asistencial. Falta de formación del farmacéutico (inexperiencia). Falta de datos clínicos. Personal insuficiente. | Error de dispensación | 3 | 4 | 12 | Aumento de formación y tiempo de validación | Sí |
| Interrupciones. Sistema de comunicación deficiente. Inercia del sistema | Error de administración | Doble chequeo | ||||||
| [1,0]Preparación del carro de unidosis y control del carro en farmacia | Error de preparación del carro | Lapsus. Reposición incorrecta del Kardex®. Inexperiencia. Personal insuficiente. | Error de dispensación | 3 | 4 | 12 | Revisión diaria del carro en el servicio de farmacia | No |
| Interrupciones. Sistema de comunicación deficiente. inercia del sistema | Error de administración | |||||||
| Distribución del carro al control de hospitalización | Distribución a control equivocado | Lapsus. Inexperiencia | Error de dispensación | 3 | 2 | 6 | − | No |
| Comprobación de la medicación en el control | No comprobar la medicación | Sobrecarga de trabajo. Personal insuficiente. Inercia del sistema. Dejadez | Error de administración | 3 | 4 | 12 | Reuniones de grupos focales con el personal de enfermería de planta | Sí |
La utilización del AMFE para analizar los riesgos de procesos relacionados con el sector no sanitario está ampliamente extendida, sin embargo existen pocas publicaciones en las que esta metodología haya sido aplicada para la evaluación de procesos del uso de medicamentos en los que se incorporen nuevas tecnologías. Wetterneck et al28 han publicado un artículo en el que se sirven de este método para implementar bombas inteligentes de administración de medicamentos. Igualmente ha sido utilizada por otros autores para la mejora en la seguridad de la administración intravenosa de medicamentos29.
Nuestro estudio es el primero que describe un AMFE aplicado al proceso de prescripción, validación y dispensación de medicamentos, en el que se analizan los posibles riesgos o «modos de fallo», las consecuencias o «efectos» y los factores de riesgo asociados a la implantación de nuevas tecnologías. La Joint Commission insta a las organizaciones sanitarias a proceder a la evaluación de estas tecnologías a fin de conocer su aportación a la seguridad del paciente37. El estudio previo realizado por nosotros, en el que calculamos la prevalencia de los errores producidos en diferentes sistemas de dispensación de medicamentos, las etapas en que se producen y los factores contribuyentes arroja que la tasa de error es 2,2% en el sistema de distribución de medicamentos de dosis unitaria (SDMDU) con PEA (vs. 3,7% en SDMDU sin PEA), siendo la etapa del proceso en la que más errores se producen la preparación del carro (1,7 vs. 1,9%) y se detectan un 0,3% de errores de validación (vs. 1,1%)36; una de las principales dificultades a la hora de utilizar la metodología del AMFE es que no se dispone de datos para poder determinar la probabilidad y severidad de los modos de fallo. En nuestro caso este estudio previo nos sirvió de referencia para aplicar el AMFE puesto que a raíz de los resultados obtenidos pudimos conocer cuáles eran los riesgos asociados a nuestro proceso de dispensación-validación, con qué frecuencia se producían errores y qué medidas podíamos adoptar para evitarlos o reducirlos, incluyendo además la etapa de prescripción con el fin de detectar las áreas vulnerables del proceso completo, y tomar medidas para evitar o reducir la frecuencia de los fallos, minimizar sus consecuencias y, con todo ello, mejorar la seguridad del paciente.
Al realizar el análisis de los puntos críticos de todas las etapas del proceso, encontramos que, en la etapa de prescripción, en algunas ocasiones el médico no utiliza la aplicación informática, sino que prescribe en la hoja de enfermería, en las hojas de evolución del paciente o en la orden de tratamiento en papel, debido a falta de cultura aún con el nuevo sistema, hecho que puede generar un elevado número de errores. En estos casos, la enfermera transcribe el tratamiento y el farmacéutico no tiene información sobre el mismo, y por tanto no puede validarlo, pudiéndose también generar errores de dispensación y de administración. Todo ello unido al hecho de que en el periodo de implantación de la PEA, este modo de fallo puede ser muy probable, nos hizo reflexionar sobre un aspecto organizativo que consideramos clave en el desarrollo de este proceso, y es que todos los profesionales implicados deben recibir formación continuada en la utilización de la PEA y en los procedimientos de trabajo, de forma que sean conscientes de la importancia de registrar todas las actuaciones en el lugar consensuado, puedan compartir la misma información y no se generen confusiones en el proceso del uso de los medicamentos.
Además, hay que considerar que en la implementación de un nuevo sistema de trabajo existe un tiempo de adaptación de la organización, siendo necesario realizar un seguimiento del mismo y el farmacéutico ser el profesional que coordine esta actuación. Otro punto crítico de esta etapa es seleccionar un paciente equivocado. Para minimizar este fallo, fue necesario mejorar la forma en que el programa de PEA realizaba esto, pues consideramos que era un punto débil del mismo. Desde nuestro punto de vista es esencial un mantenimiento efectivo de las aplicaciones informáticas, a fin de que su adaptación sea adecuada.
El fallo de validación es necesario evitarlo o al menos minimizarlo y por ello creemos fundamental que los farmacéuticos que realizan esta actividad reciban formación continuada en farmacoterapia y dispongan del tiempo necesario para desarrollar dicha actividad. La medida que podíamos adoptar para este modo de fallo dependía de incrementar el número de farmacéuticos dedicados a la validación, hecho que tenía que ser resuelto por la Dirección del centro, pero en el momento en que realizamos el AMFE, la situación del hospital no permitía que la Dirección incrementara recursos, por lo que no pudimos seleccionar este fallo. No obstante, posteriormente hemos podido reorganizar las funciones de los farmacéuticos de manera que en la actualidad cada uno de ellos dispone de más tiempo para realizar esta actividad y además hemos establecido unos criterios de validación para medicamentos que hemos considerado de potencial iatrogenia y/o grupos de población especialmente vulnerables.
El fallo de transcripción del farmacéutico puede ser un punto crítico para la generación de errores de dispensación y/o administración, y para evitarlo también elaboramos un documento consensuado de criterios de transcripción farmacéutica.
Para detectar los errores en la etapa de preparación del carro de dosis unitaria y basándonos en nuestra experiencia previa que nos indica que la asignación de personal sin experiencia contribuye a la preparación incorrecta del mismo, decidimos que era necesario proceder a la revisión diaria del carro por personal distinto al que lo preparó, antes de su distribución a la unidad de hospitalización36.
La principal limitación de este estudio es que el grupo de trabajo estaba constituido sólo por farmacéuticos, y hubiese sido recomendable que participasen todos los profesionales implicados en el proceso, puesto que tanto los médicos como las enfermeras podrían haber completado la información recogida en nuestro trabajo, principalmente en la identificación de las posibles causas de cada modo de fallo.
El método AMFE nos ha permitido tomar acciones para prevenir los errores del proceso; para conocer el impacto de estas medidas hemos diseñado un estudio que está en marcha en la actualidad, constituyéndose un equipo de trabajo formado por 4 farmacéuticos, un médico y una supervisora de enfermería. Se está desarrollando en 29 unidades de hospitalización y proporcionará resultados a corto plazo. Además en este estudio se recoge la prevalencia de errores en todas las etapas del proceso, lo que puede ser fundamental para justificar a la Dirección del centro el incremento de recursos en aquellos modos de fallo en los que esta sea la medida más eficaz para disminuirlos o evitarlos.
Una de las estrategias actuales para la promoción de la seguridad de la asistencia sanitaria, radica en que los profesionales y las instituciones adopten una actitud «proactiva» frente a los errores, esto es, que se anticipen a que se produzcan, desarrollando medidas para evitarlos. En este contexto y con el fin de evaluar nuestras nuevas tecnologías tal como recomienda la JCAHO, seleccionamos la metodología del AMFE porque, a diferencia del ACR que es la técnica habitualmente usada para analizar errores, analiza riesgos y puede ser utilizada antes de la implantación de procesos para detectar las áreas vulnerables y tomar medidas que eviten o reduzcan la frecuencia de los fallos o minimicen sus consecuencias. Además la JCAHO, junto con la Veterans Health Administration y el ISMP, son pioneras en su aplicación en el sector sanitario en EE. UU.38.
Dada la novedad que supone la aplicación del método AMFE para el análisis de fallos en el proceso de prescripción, validación y dispensación de medicamentos, creemos que el resultado de este estudio puede servir de ayuda a otros profesionales para detectar y prevenir los riesgos asociados a este mismo proceso.
ConclusiónLa aplicación del AMFE a nuestro proceso de prescripción, validación y dispensación de medicamentos, nos ha permitido identificar los puntos críticos, conocer las etapas en las que se pueden producir los errores, analizar las causas que los pueden provocar y los efectos que estos tendrían en la seguridad del proceso, y establecer medidas para evitarlos o disminuirlos. Asimismo nos ha permitido iniciarnos en un proceso continuo de mejora de la calidad, lo que contribuirá a incrementar la seguridad del paciente.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.