Conocer la prevalencia de prescripción de heparinas de bajo peso molecular (HBPM) en la profilaxis de la enfermedad tromboembólica venosa en un hospital general, así como la adecuación a las recomendaciones de las guías de práctica clínica.
MétodoEstudio observacional, descriptivo, de corte transversal, tipo indicación-prescripción, con pacientes ingresados en servicios médicos y quirúrgicos.
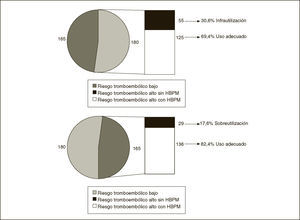
ResultadosSe incluyeron 345 pacientes. La prevalencia de prescripción de HBPM fue del 44,6% (intervalo de confianza [IC] del 95%, 39,3-50,1). Según el nivel de riesgo tromboembólico se encontró adecuación en la decisión de tratar profilácticamente (o no) en 261 casos (75,7%; IC del 95%, 70,7-80,1), en el resto la pauta de actuación no fue la adecuada, destacando 55 pacientes (15,9%; IC del 95%, 12,2-20,2) con riesgo alto a los que no se había prescrito profilaxis (infrautilización), y 29 pacientes (8,4%; IC del 95%, 5,7- 11,8) con riesgo bajo que estaban con profilaxis (sobreutilización). En los pacientes médicos la prevalencia de prescripción fue de 22,6% (IC del 95%, 16,9-29,1) y sólo el 33,3% de los de riesgo tomboembólico alto-moderado recibió profilaxis. La prevalencia de prescripción en cirugía general fue del 84,2% y en traumatología del 91,3%.
ConclusionesEn pacientes quirúrgicos el nivel de profilaxis alcanzado es adecuado, pero hay un porcentaje importante de pacientes médicos con riesgo tromboembólico medio-alto, que sigue sin recibir la adecuada profilaxis (infrautilización), a pesar de las recomendaciones de consenso con amplio respaldo científico y profesional.
To investigate the prevalence of low-molecular-weight heparin (LMWH) prescription in venous thromboembolism prophylaxis in a general hospital and the suitability of the recommendations from the clinical practice guidelines.
MethodA descriptive, observational and cross-sectional study of the indication-prescription type, carried out on patients admitted to medical departments and for surgery.
Results345 patients were included. The prevalence of HBPM use was 44.6% (95% CI, 39.3-50.1). Depending on the risk of thromboembolism, the decision to treat prophylactically (or not) was appropriate in 261 cases (75.7%; 95% CI, 70.7-80.1), and the action guidelines were not suitable for the remainder of patients. 55 patients (15.9%; 95% CI, 12.2-20.2) presented a high risk and were not prescribed prophylactically (underuse); and 29 patients (8.4%; 95% CI, 5.7-11.8) at low risk were treated prophylactically (overuse). There was a relationship between the appropriateness of the prescription and the type of patient (p<0.01). In the group of medical patients the prevalence of prescription was 22.6% (95% CI, 16.9-29.1) and only 33.3% of patients with a high to moderate risk of thromboembolism received prophylaxis. The prevalence of prescription in general surgery was 84.2% and 91.3% in traumatology.
ConclusionsThe degree of prophylaxis is adequate in surgical patients, but there was a significant percentage of medical patients with a high to moderate risk who did not receive suitable prophylaxis (underuse), despite recommendations with scientific and professional backing.
La enfermedad tromboembólica venosa (ETEV) es un problema de permanente actualidad. La trascendencia sanitaria de esta enfermedad radica en la morbimortalidad propia del tromboembolismo pulmonar (TEP) y el síndrome postrombótico, principales complicaciones de la trombosis venosa profunda (TVP). Según estudios poblacionales recientes, la incidencia anual de TVP es de 50 por 100.000 personas y la de TEP de 70 por 100.000. Sin embargo, la incidencia real de problema podría ser mayor ya que la mayoría de las ETEV cursa de forma asintomática1. En Estados Unidos se producen 150.000-200.000 muertes anuales por ETEV y, a pesar de los avances en su tratamiento, 1 de cada 10 muertes en el medio hospitalario se debe a TEP, que en el 75% de los casos sucede en pacientes no quirúrgicos2. En España el TEP es la tercera causa de fallecimiento por enfermedad cardiovascular, después de la cardiopatía isquémica y el ictus3. Además, constituye la primera causa de muerte evitable intrahospitalaria3. La alta incidencia de ETEV, asociada a la gravedad de sus consecuencias, hace que la correcta profilaxis en pacientes médicos y quirúrgicos sea un objetivo prioritario para el sistema sanitario. A pesar de la poderosa evidencia acerca de la efectividad de las medidas profilácticas, hay una amplia variabilidad en la práctica clínica a la hora de aplicar dichas medidas4,5. Diversas encuestas encuentran fluctuaciones del 28 al 100% en el uso rutinario de esta profilaxis4. Las heparinas de bajo peso molecular (HBPM) constituyen la principal opción farmacológica para su abordaje, de hecho, a lo largo de los últimos años se han ido publicando diversas guías de práctica clínica acerca de la profilaxis de la ETEV, que recomiendan la profilaxis farmacológica con HBPM como principal método de prevención2,4-9.
A la vista de todas estas apreciaciones, conocer si las HBPM se utilizan de una forma efectiva y racional en la profilaxis de la ETEV constituye un tema de gran interés. Por ello se planteó este estudio, cuyo objetivo principal fue conocer la prevalencia de prescripción de HBPM en la profilaxis de la ETEV en un hospital general, así como la adecuación a las recomendaciones de las guías de práctica clínica.
MÉTODOEstudio observacional, descriptivo, de corte transversal (30/11/2005), tipo indicación-prescripción, realizado en el Hospital Juan Ramón Jiménez de Huelva (hospital de especialidades, con 553 camas y docencia MIR).
Criterios de inclusión: pacientes ingresados en los servicios de medicina interna, neumología, neurología, digestivo, cardiología, oncología, hematología, nefrología (excluida hemodiálisis), cirugía general, ginecología, cirugía vascular, traumatología, urología, otorrinolaringología, oftalmología, neurocirugía y unidad de cuidados intensivos (UCI) polivalente. Estos servicios engloban el 77% (425) de las camas del hospital.
Criterios de exclusión: pacientes en tratamiento de procesos tromboembólicos (reciben en el momento del corte heparina no fraccionada [HNF] o HBPM a dosis terapéuticas) o anticoagulados (reciben acenocumarol o warfarina) en el momento del estudio.
La variable principal fue la prevalencia de prescripción de profilaxis tromboembólica con HBPM, aunque se recogieron otras características demográficas y clínicas (anexo 1).
Impreso de recogida de datos en pacientes médicos
| Profilaxis en pacientes médicos | ||||
| ||||
| 2. Valoración del riesgo tromboembólico (guía PRETEMED) (valorar el día del corte) |
| Pesos ajustados | ||||
| 1 | 2 | 3 | 4 | |
| Procesos médicos |
|
|
| IAM ingresado |
| Fármacos |
| Quimioterapia | ||
| Procesos o manipulaciones locales | Catéter venoso central |
| ||
| Otros |
| Encamamiento > 4 días | ||
| Otros (especificar. No puntúan): | ||||
| Cálculo del riesgo ajustado (RA) | ||
| Valor | RA (suma de valores) | |
| Procesos médicos (gris): mínimo 1 | ||
| Otras circunstancias de riesgo (resto) | ||
| Recomendación | |
| RA | Recomendación |
| 1-3 | Considerar el uso de medidas físicas |
| 4 | Dosis profiláctica HBPM moderada (si la puntuación se alcanza combinando procesos médicos con otras circunstancias) |
| Dosis profiláctica HBPM alta (si la puntuación se alcanza considerando procesos médicos solamente) | |
| > 4 | Dosis profilática HBPM alta |
| HBPM: heparina de bajo peso molecular. | |
|
|
| Pauta de tratamiento con HBPM (si procede) |
|
|
ACVA: accidente cerebrovascular agudo; EPOC: enfermedad pulmonar obstructiva crónica; IAM: infarto agudo de miocardio; ICC: insuficiencia cardíaca congestiva; IMC: índice de masa corporal; IRC: insuficiencia renal crónica (creatinina sérica > 2 mg/dl); MMII: miembros inferiores; TVP-ETEV: trombosis venosa profunda o enfermedad tromboembólica venosa.
Para evaluar la adecuación del tratamiento con HBPM se tuvieron en cuenta 2 variables: el riesgo tromboembólico y la dosis empleada.
El riesgo tromboembólico, medido como variable categórica, se clasificó en "bajo", "moderado"o "alto", en función de los factores de riesgo presentes, teniendo en cuenta los epígrafes específicos de la 7.a Conferencia de Consenso del American College of Chest Physicians (ACCP)5 para los pacientes quirúrgicos, y la guía PRETEMED6 para los pacientes médicos.
La dosificación de HBPM empleada se clasificó en "no HBPM" (paciente que no recibe ninguna dosis de HBPM), "dosis baja" (correspondiente a enoxaparina 20 mg –la HBPM es la enoxaparina, que es la única incluida en la guía farmacoterapéutica del Hospital Juan Ramón Jiménez–), "dosis alta" (correspondiente a enoxaparina 40 mg).
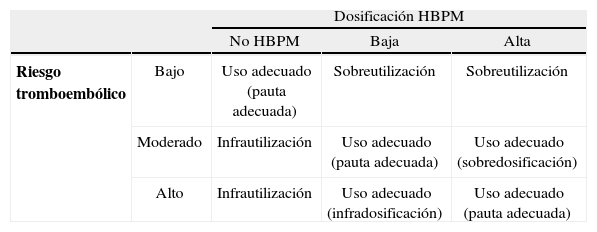
De acuerdo con las recomendaciones anteriormente citadas, los pacientes que presentan un riesgo tromboembólico "alto" deben recibir una dosis de HBPM "alta"; los de riesgo tromboembólico "moderado", una dosis de HBPM "baja", y los de riesgo tromboembólico "bajo" no deben recibir profilaxis con HBPM2,4-9 (anexo 2). Estas combinaciones de riesgo y dosificación podrían definirse como "adecuadas". Por ello, se estableció una variable sintética para evaluar la adecuación de la prescripción de HBPM al riesgo tromboembólico, con 3 categorías: infrautilización (los pacientes con riesgo tromboembólico moderado o alto que tenían alguna contraindicación para el empleo de HBPM y no les fue prescrita, se clasificaron en el grupo de infrautilización), sobreutilización y uso adecuado (tabla 1).
Estratificación del riesgo tromboembólico en pacientes de cirugía general, traumatología y pacientes médicos
|
| Pesos ajustados | ||||
| 1 | 2 | 3 | 4 | |
| Procesos médicos |
|
|
| IAM ingresado |
| Fármacos |
| Quimioterapia | ||
| Procesos o manipulaciones locales | Catéter venoso central |
| ||
| Otros |
| Encamamiento > 4 días | ||
| Combinaciones de factores de riesgo y recomendaciones |
| Cálculo del riesgo ajustado (RA) |
| RA = suma de pesos de los distintos procesos médicos (gris oscuro) + suma de pesos de otras circunstancias de riesgo (gris claro) |
| Esta fórmula no puede aplicarse si su paciente no presenta al menos un proceso médico |
| Recomendaciones de profilaxis de la ETEV | ||
| Riesgo ajustado | Recomendación | |
| 1-3 | Considerar el uso de medidas físicas | |
| 4 | Medidas físicas o HBPM (dosis estándar) | Si la puntuación se alcanza al combinar procesos médicos con otras circunstancias |
| HBPM (dosis alta) | Si la puntuación se alcanza considerando sólo procesos médicos | |
| > 4 | Profilaxis con HBPM (dosis alta) | |
ACVA: accidente cerebrovascular agudo; EPOC: enfermedad pulmonar obstructiva crónica; HBPM: heparina de bajo peso molecular; MMII: miembros inferiores; IAM: infarto agudo de miocardio; ICC: insuficiencia cardíaca congestiva; IMC: índice de masa corporal; IRC: insuficiencia renal crónica (creatinina sérica > 2 mg/dl); TVP-ETEV: trombosis venosa profunda o enfermedad tromboembólica venosa.
Adecuación de la prescripción y la posología al riesgo tromboembólico
| Dosificación HBPM | ||||
| No HBPM | Baja | Alta | ||
| Riesgo tromboembólico | Bajo | Uso adecuado (pauta adecuada) | Sobreutilización | Sobreutilización |
| Moderado | Infrautilización | Uso adecuado (pauta adecuada) | Uso adecuado (sobredosificación) | |
| Alto | Infrautilización | Uso adecuado (infradosificación) | Uso adecuado (pauta adecuada) | |
HBPM: heparina de bajo peso molecular.
Infrautilización: pacientes con riesgo tromboembólico alto o moderado a los que no se les prescribió HBPM.
Sobreutilización: pacientes con riesgo tromboembólico bajo a los que se les prescribió HBPM.
Uso adecuado: pacientes con riesgo tromboembólico moderado o alto a los que se les prescribió HBPM, y pacientes con riesgo tromboembólico bajo a los que no se les prescribió HBPM.
Pauta adecuada: pacientes con riesgo tromboembólico alto o moderado a los que se les prescribió una dosis de HBPM alta o estándar, respectivamente, y pacientes con riesgo tromboembólico bajo a los que no se les prescribió HBPM.
Infradosificación: pacientes con riesgo tromboembólico alto a los que se les prescribió una dosis de HBPM estándar.
Sobredosificación: pacientes con riesgo tromboembólico moderado a los que se les prescribió una dosis de HBPM alta.
Asimismo, con el fin de evaluar la corrección de la dosificación empleada, se elaboró otra variable sintética, denominada adecuación de la posología al riesgo tromboembólico, también con 3 categorías excluyentes: pauta adecuada, infradosificación y sobredosificación (tabla 1).
Se diseñaron 5 impresos de recogida de datos (cirugía general, traumatología y cirugía ortopédica, otras cirugías, pacientes médicos y pacientes de UCI) que se sometieron a un pilotaje previo.
El cálculo del tamaño de la muestra se realizó con el programa Epiinfo versión 6, teniendo en cuenta los siguientes supuestos: prevalencia de prescripción de profilaxis con HBPM de al menos el 32% (según datos publicados en otros estudios descriptivos previos10-12), precisión para detectar diferencias de al menos el 5% sobre la prevalencia real y un nivel de confianza del 95% (error alfa del 5%). Estos supuestos requirieron un tamaño muestral de 335 pacientes.
El análisis estadístico se realizó con el paquete de software SPSS-Windows versión 12.0. Se realizó una estadística descriptiva de todas las variables del estudio, globalmente y por tipo de paciente. Para la determinación de las variables asociadas al empleo de HBPM se realizó una regresión logística múltiple.
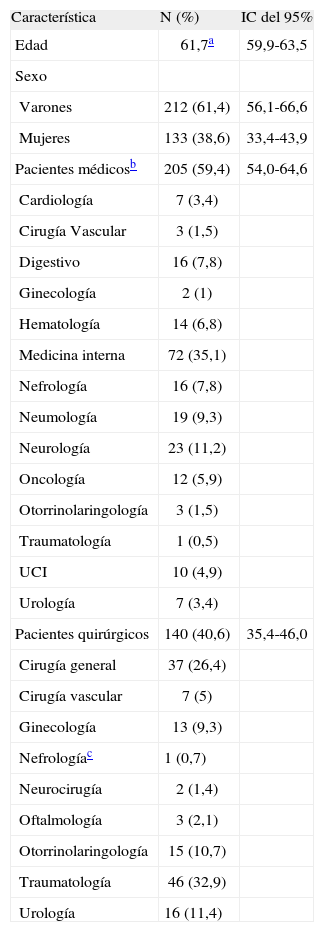
RESULTADOSEl día del corte se encontraban ingresados 404 pacientes en los servicios implicados en el estudio, excluyéndose 59 por los motivos antes reseñados. De todos ellos, 154 recibieron profilaxis con HBPM, lo que supuso una prevalencia de prescripción del 44,6% (intervalo de confianza [IC] del 95%, 39,350,1). De todas las prescripciones, el 33,8% correspondieron a pacientes médicos y el 66,2% a pacientes quirúrgicos. Las características generales de la población de estudio se recogen en la tabla 2.
Características generales
| Característica | N (%) | IC del 95% |
| Edad | 61,7a | 59,9-63,5 |
| Sexo | ||
| Varones | 212 (61,4) | 56,1-66,6 |
| Mujeres | 133 (38,6) | 33,4-43,9 |
| Pacientes médicosb | 205 (59,4) | 54,0-64,6 |
| Cardiología | 7 (3,4) | |
| Cirugía Vascular | 3 (1,5) | |
| Digestivo | 16 (7,8) | |
| Ginecología | 2 (1) | |
| Hematología | 14 (6,8) | |
| Medicina interna | 72 (35,1) | |
| Nefrología | 16 (7,8) | |
| Neumología | 19 (9,3) | |
| Neurología | 23 (11,2) | |
| Oncología | 12 (5,9) | |
| Otorrinolaringología | 3 (1,5) | |
| Traumatología | 1 (0,5) | |
| UCI | 10 (4,9) | |
| Urología | 7 (3,4) | |
| Pacientes quirúrgicos | 140 (40,6) | 35,4-46,0 |
| Cirugía general | 37 (26,4) | |
| Cirugía vascular | 7 (5) | |
| Ginecología | 13 (9,3) | |
| Nefrologíac | 1 (0,7) | |
| Neurocirugía | 2 (1,4) | |
| Oftalmología | 3 (2,1) | |
| Otorrinolaringología | 15 (10,7) | |
| Traumatología | 46 (32,9) | |
| Urología | 16 (11,4) |
IC: intervalo de confianza; UCI: unidad de cuidados intensivos.
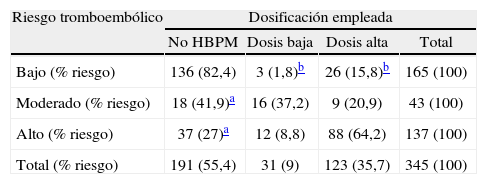
La valoración del riesgo tromboembólico y las dosificaciones empleadas se recogen en la tabla 3. El test de la χ2 utilizado en la comparación de las variables riesgo tromboembólico y tipo de dosificación empleada reveló que había asociación entre ellas (p < 0,01).
Distribución de los pacientes según la dosis empleada y el riesgo tromboembólico
| Riesgo tromboembólico | Dosificación empleada | |||
| No HBPM | Dosis baja | Dosis alta | Total | |
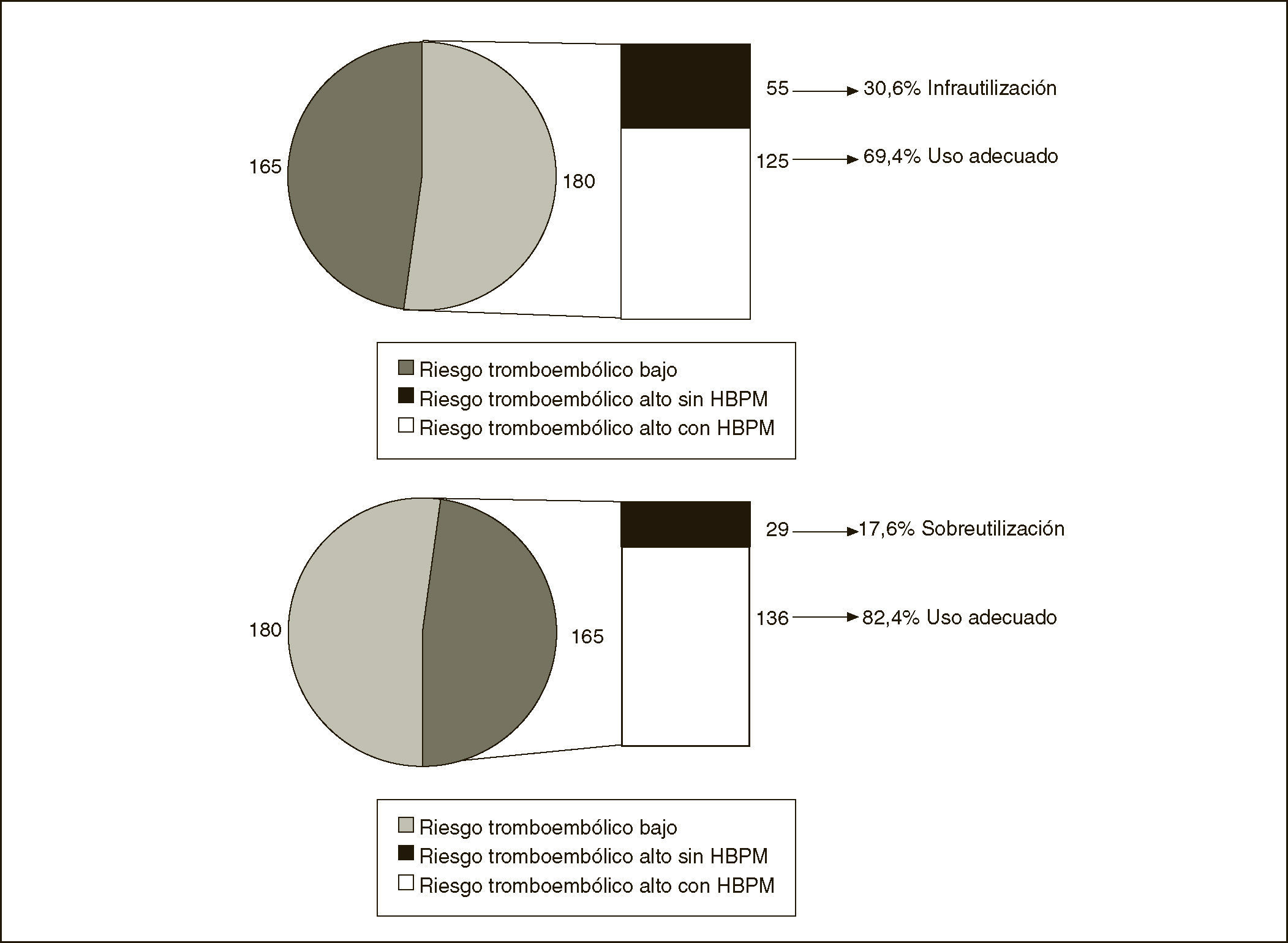
| Bajo (% riesgo) | 136 (82,4) | 3 (1,8)b | 26 (15,8)b | 165 (100) |
| Moderado (% riesgo) | 18 (41,9)a | 16 (37,2) | 9 (20,9) | 43 (100) |
| Alto (% riesgo) | 37 (27)a | 12 (8,8) | 88 (64,2) | 137 (100) |
| Total (% riesgo) | 191 (55,4) | 31 (9) | 123 (35,7) | 345 (100) |
HBPM: heparina de bajo peso molecular.
Sin superíndice: 261 (75,7%) (IC del 95%, 70,7-80,1).
- –
Pauta adecuada: 240 (69,6%).
- –
Infradosificación: 12 (3,5%).
- –
Sobredosificación: 9 (2,6%).
- –
Al analizar solamente los pacientes con riesgo tromboembólico alto-moderado, que representan el 52,2% de la muestra, el 69,4% recibe profilaxis, en el resto se detecta infrautilización. Al analizar solamente los pacientes con riesgo tromboembólico bajo –los que no deben recibir profilaxis–, el 82,4% no la recibe, en el resto se detecta sobreutilización (fig. 1).
Se analizaron los factores de riesgo tromboembólico de los pacientes con la adecuación de la prescripción, y se encontró asociación con la existencia de neoplasia y la de infección aguda grave (p < 0,01, en ambos casos). Asimismo, de los 29 pacientes con sobreutilización el 75,9% era mayor de 60 años y en casos aislados se detectaron factores de riesgo adicionales.
Finalmente, se encontró asociación entre las variables adecuación de la prescripción y dosis con el tipo de paciente (p < 0,01), detectándose un uso adecuado mayor en pacientes quirúrgicos que en pacientes médicos. La infradosificación fue más habitual en los pacientes quirúrgicos, y la infrautilización y sobreutilización en los pacientes médicos.
Pacientes médicosUn total de 195 pacientes estaban hospitalizados en servicios médicos (no se incluyen los de UCI), con una edad media de 62,75 años, de los cuales el 63,6% eran varones. Los factores de riesgo de ETEV más prevalentes fueron, además de la edad mayor de 60 años (61%), la obesidad (23,1%) y la existencia de una neoplasia (22,6%) o de una infección aguda grave (22,1%). El 53,3% presentaba 2 o más factores de riesgo simultáneamente. Recibió profilaxis con HBPM el 22,6% (IC del 95%, 16,9-29,1), y en el análisis multivariante se encontró asociación de estar con profilaxis el tener una edad mayor de 60 años (odds ratio [OR], 2,3), el encamamiento superior a 4 días (OR, 10,9) y tener una EPOC agudizada (OR, 5,4).
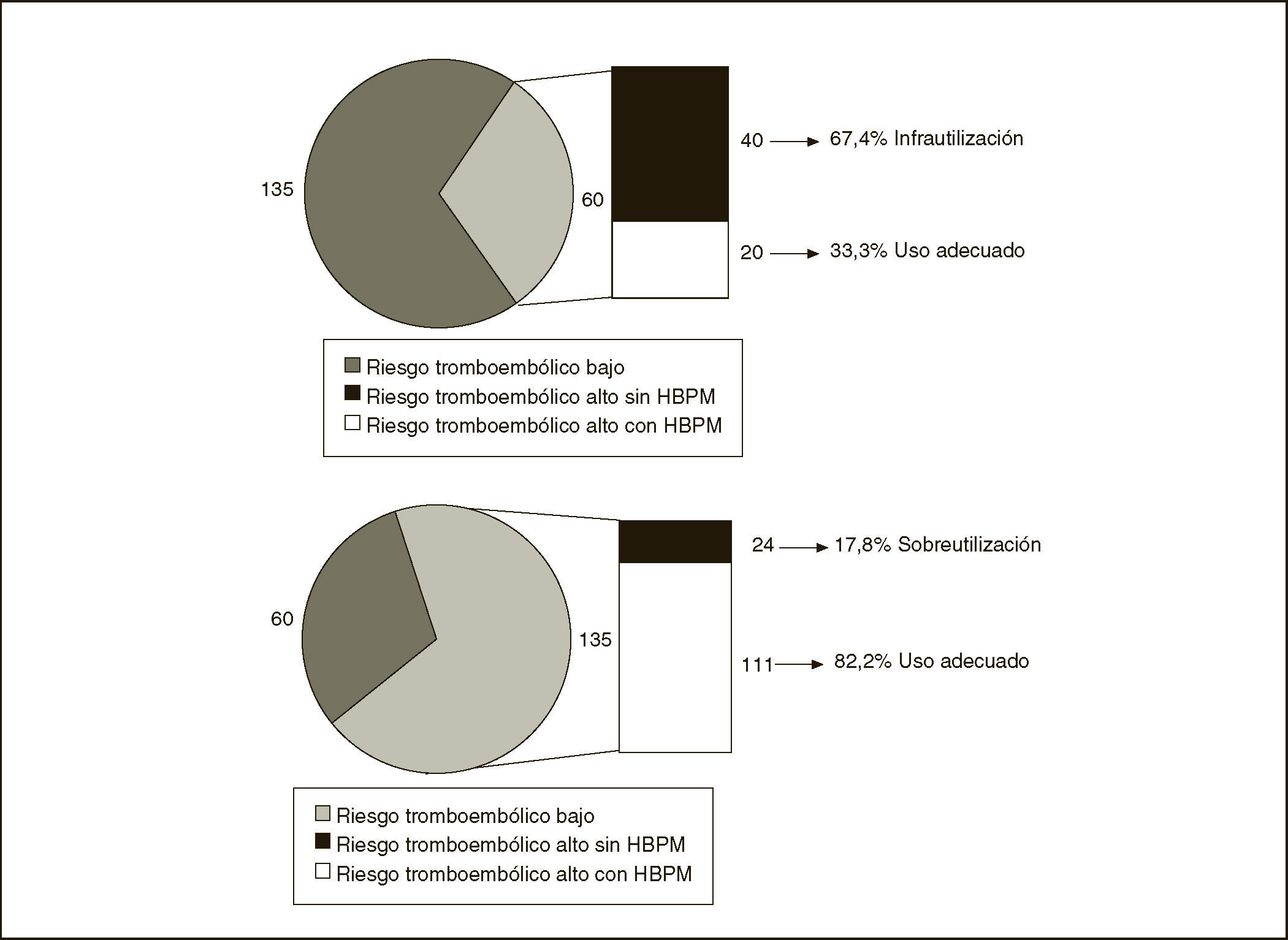
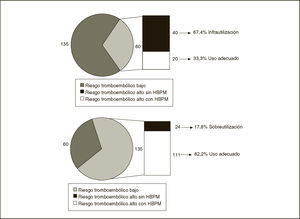
La valoración del riesgo tromboembólico y las dosificaciones empleadas se recogen en la tabla 4. Al analizar solamente los pacientes médicos con riesgo tromboembólico alto-moderado, sólo el 33,3% recibe profilaxis, en el resto se detecta infrautilización. Al analizar solamente los pacientes con riesgo tromboembólico bajo –los que no deben recibir profilaxis– el 82,2% no la recibe, en el resto se detecta sobreutilización (fig. 2).
Distribución de los pacientes médicos según la dosis empleada y el riesgo tromboembólico
| Riesgo tromboembólico | Dosificación empleada | |||
| No HBPM | Dosis baja | Dosis alta | Total | |
| Bajo (% riesgo) | 111 (82,2) | 0 (0)b | 24 (17,8)b | 135 (100) |
| Moderado (% riesgo) | 10 (55,6)a | 2 (11,1) | 6 (33,3) | 18 (100) |
| Alto (% riesgo) | 30 (71,4)a | 2 (4,8) | 10 (23,8) | 42 (100) |
| Total (% riesgo) | 151 (77.4) | 4 (2,1) | 40 (20,5) | 195 (100) |
Sin superíndice: 131 (67,2%) (IC del 95%, 60,1-73,7).
- –
Pauta adecuada: 123 (63,1%).
- –
Infradosificación: 2 (1,0%).
- –
Sobredosificación: 6 (3,1%).
- –
En la tabla 5 se recogen las características generales de los 38 pacientes de cirugía general. De ellos, 32 (84,2%) recibieron profilaxis tromboembólica con HBPM.
Pacientes de cirugía general
| Característica | N (%) | IC del 95% |
| Sexo | ||
| Varones | 24 (63,2) | 46,0-78,2 |
| Mujeres | 14 (36,8) | 21,8-54,0 |
| Edad (años) | ||
| Media | 60,7 | (55,3-66,0) |
| < 40 | 3 | |
| 40-60 | 14 | |
| > 60 | 21 | |
| Tipo de cirugía | ||
| Mayor | 25 (65,8) | 48,6-80,4 |
| Menor | 13 (34,2) | 19,6-50,2 |
| Procedimientos mayores | ||
| Colecistectomía | 8 | |
| Resección de colon | 5 | |
| Eventroplastia | 4 | |
| Gastrectomía | 4 | |
| Mastectomía | 3 | |
| Tiroidectomía | 1 | |
| Duración intervención (duración media en minutos) | 94,4 | (72,3-116,5) |
| Tipo de anestesia | ||
| Espinal única | 16 | |
| General | 20 | |
| Local | 1 | |
| Epidural continua | 1 | |
| Factores de riesgo adicionalesa | ||
| 0 | 18 | |
| 1 | 10 | |
| > 1 | 10 | |
| Obesidad (IMC > 28) | 10 | |
| Neoplasia | 10 | |
| Infección aguda grave | 1 | |
| IRC-síndrome nefrótico | 3 | |
| Encamamiento > 4 días | 3 | |
| Catéter venoso central | 4 | |
| Quimioterapia | 1 | |
| Tabaquismo (> 30 cigarrilllos/día) | 3 | |
| EPOC descompensada | 2 | |
| ICC | 1 |
EPOC: enfermedad pulmonar obstructiva crónica; IC: intervalo de confianza; ICC: insuficiencia cardíaca congestiva; IMC: índice de masa corporal; IRC: insuficiencia renal crónica.
Según el nivel de riesgo se encontró adecuación en la decisión de tratar profilácticamente (o no) en 33 pacientes (pauta adecuada 21, infradosificación 10 y sobredosificación 2), mientras que en 5 pacientes se detectó infrautilización.
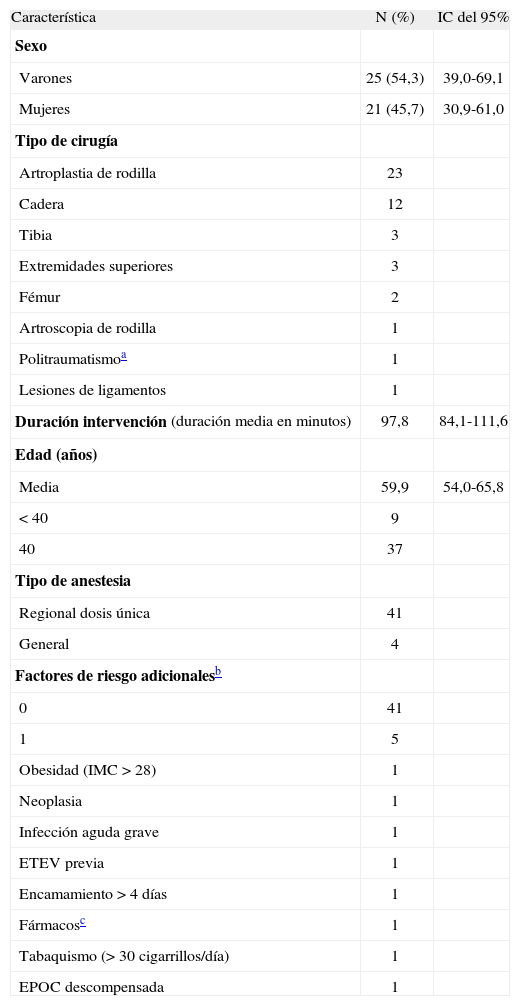
TraumatologíaEn la tabla 6 se recogen las características generales de los 46 pacientes de traumatología. De ellos, 42 (91,3%) recibieron profilaxis tromboembólica con HBPM. No se detectó ningún caso de infrautilización, infradosificación ni sobredosificación, y sólo se dio 1 caso de sobreutilización.
Pacientes de traumatología
| Característica | N (%) | IC del 95% |
| Sexo | ||
| Varones | 25 (54,3) | 39,0-69,1 |
| Mujeres | 21 (45,7) | 30,9-61,0 |
| Tipo de cirugía | ||
| Artroplastia de rodilla | 23 | |
| Cadera | 12 | |
| Tibia | 3 | |
| Extremidades superiores | 3 | |
| Fémur | 2 | |
| Artroscopia de rodilla | 1 | |
| Politraumatismoa | 1 | |
| Lesiones de ligamentos | 1 | |
| Duración intervención (duración media en minutos) | 97,8 | 84,1-111,6 |
| Edad (años) | ||
| Media | 59,9 | 54,0-65,8 |
| < 40 | 9 | |
| 40 | 37 | |
| Tipo de anestesia | ||
| Regional dosis única | 41 | |
| General | 4 | |
| Factores de riesgo adicionalesb | ||
| 0 | 41 | |
| 1 | 5 | |
| Obesidad (IMC > 28) | 1 | |
| Neoplasia | 1 | |
| Infección aguda grave | 1 | |
| ETEV previa | 1 | |
| Encamamiento > 4 días | 1 | |
| Fármacosc | 1 | |
| Tabaquismo (> 30 cigarrillos/día) | 1 | |
| EPOC descompensada | 1 |
EPOC: enfermedad pulmonar obstructiva crónica; ETEV: enfermedad tromboembólica venosa; IC: intervalo de confianza; IMC: índice de masa corporal.
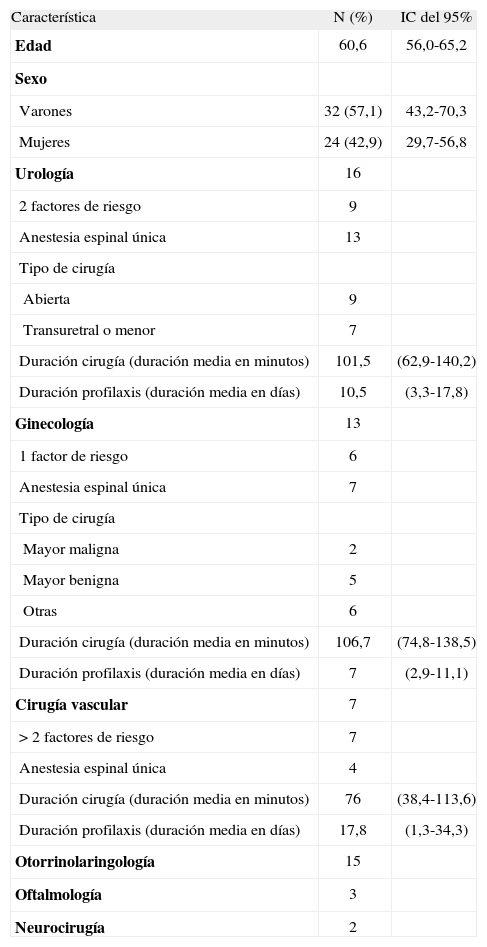
En la tabla 7 se han agrupado el resto de los pacientes quirúrgicos, por estar menos representados en la muestra. La profilaxis se ha empleado mayoritariamente en intervenciones de urología y ginecología.
Pacientes de otras cirugías
| Característica | N (%) | IC del 95% |
| Edad | 60,6 | 56,0-65,2 |
| Sexo | ||
| Varones | 32 (57,1) | 43,2-70,3 |
| Mujeres | 24 (42,9) | 29,7-56,8 |
| Urología | 16 | |
| 2 factores de riesgo | 9 | |
| Anestesia espinal única | 13 | |
| Tipo de cirugía | ||
| Abierta | 9 | |
| Transuretral o menor | 7 | |
| Duración cirugía (duración media en minutos) | 101,5 | (62,9-140,2) |
| Duración profilaxis (duración media en días) | 10,5 | (3,3-17,8) |
| Ginecología | 13 | |
| 1 factor de riesgo | 6 | |
| Anestesia espinal única | 7 | |
| Tipo de cirugía | ||
| Mayor maligna | 2 | |
| Mayor benigna | 5 | |
| Otras | 6 | |
| Duración cirugía (duración media en minutos) | 106,7 | (74,8-138,5) |
| Duración profilaxis (duración media en días) | 7 | (2,9-11,1) |
| Cirugía vascular | 7 | |
| > 2 factores de riesgo | 7 | |
| Anestesia espinal única | 4 | |
| Duración cirugía (duración media en minutos) | 76 | (38,4-113,6) |
| Duración profilaxis (duración media en días) | 17,8 | (1,3-34,3) |
| Otorrinolaringología | 15 | |
| Oftalmología | 3 | |
| Neurocirugía | 2 |
IC: intervalo de confianza.
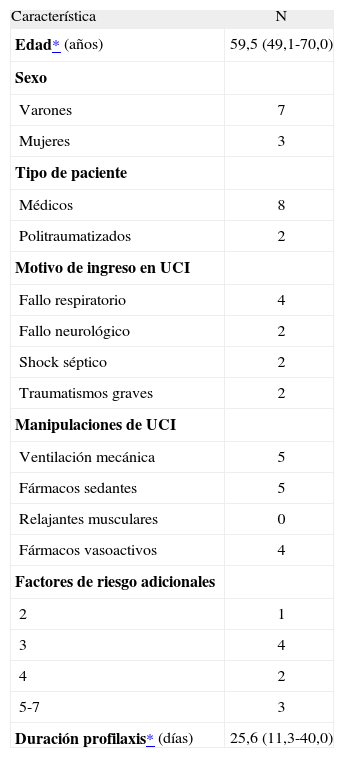
En la tabla 8 se muestran las características generales de los 10 pacientes de UCI. Todos tenían que haber recibido profilaxis con dosis altas de HBPM, pero en 2 no se utilizó por presentar una trombopenia severa que contraindicaba su empleo. Ningún paciente recibió otra medida de profilaxis tromboembólica.
Pacientes de unidad de cuidados intensivos (UCI)
| Característica | N |
| Edad* (años) | 59,5 (49,1-70,0) |
| Sexo | |
| Varones | 7 |
| Mujeres | 3 |
| Tipo de paciente | |
| Médicos | 8 |
| Politraumatizados | 2 |
| Motivo de ingreso en UCI | |
| Fallo respiratorio | 4 |
| Fallo neurológico | 2 |
| Shock séptico | 2 |
| Traumatismos graves | 2 |
| Manipulaciones de UCI | |
| Ventilación mecánica | 5 |
| Fármacos sedantes | 5 |
| Relajantes musculares | 0 |
| Fármacos vasoactivos | 4 |
| Factores de riesgo adicionales | |
| 2 | 1 |
| 3 | 4 |
| 4 | 2 |
| 5-7 | 3 |
| Duración profilaxis* (días) | 25,6 (11,3-40,0) |
La prevalencia de prescripción de HBPM como profilaxis de la ETEV estimada en este trabajo (44,6%; IC del 95%, 39,350,1%) es superior a la de otras publicaciones.
En un estudio de corte transversal realizado por el grupo para el estudio del tromboembolismo de la Sociedad Española de Farmacología Clínica en 7 hospitales españoles, el 32% de los pacientes ingresados en los servicios de medicina interna y cirugía general, recibía tratamiento profiláctico con HNF o HBPM10.
En otro corte transversal realizado en el Hospital Juan Ramón Jiménez de Huelva en el año 2000, en los mismos servicios del presente trabajo, el 25% de los pacientes médicos y quirúrgicos recibía profilaxis con HBPM y el 36% recibía profilaxis o tratamiento con HBPM11. Aunque entonces no se excluyeron los pacientes en tratamiento de procesos tromboembólicos, la prevalencia de prescripción ha aumentado notablemente.
Hay varios trabajos franceses que analizan la prevalencia de prescripción de profilaxis tromboembólica con HBPM. En un corte transversal realizado en 1998 en el Centre Hospitalier Intercommunal de Créteil (Francia), el 36% de los pacientes médicos y quirúrgicos ingresados recibía tratamiento profiláctico con heparina12. En una auditoría terapéutica llevada a cabo en el Centre Hospitalier de Meaux (Francia) en el mismo año, el 21% de los pacientes ingresados recibía profilaxis con heparina en un primer corte transversal, y el 23% en un segundo corte, realizado tras la implantación de una guía terapéutica de profilaxis tromboembólica13.
En otro estudio observacional de corte transversal realizado en 2006 por Deheinzelin et al14 en 4 hospitales brasileños, la prevalencia de prescripción de profilaxis tromboembólica fue del 39%.
Las principales limitaciones de los trabajos anteriores para establecer comparaciones son que representan la práctica de países diferentes o que se realizaron hace tiempo, de modo que el desarrollo de la profilaxis tromboembólica en los últimos 10 años por sí solo justificaría las diferencias.
En los pacientes médicos de nuestro estudio, la prevalencia de prescripción de HBPM detectada es el 22,6%, aunque conforme a la valoración del riesgo realizada, debe ser el 30,8%. Estas diferencias coinciden con las encontradas en otros estudios.
En Francia, en el año 2002, se publicaron los resultados de un corte transversal realizado por el College of Internal Medicine of Paris en 29 hospitales franceses, en el que un 32% de los pacientes médicos hospitalizados recibió profilaxis con HBPM. Aunque el nivel de realización de tromboprofilaxis de dicho estudio era alto, sus autores estimaban que la tromboprofilaxis era necesaria en el 40% de los pacientes médicos15.
Asimismo, en otro corte transversal realizado en 2005 por Chopard et al16 en 8 hospitales médicos suizos, el 49% de los pacientes recibió profilaxis, aunque la prevalencia de prescripción según los criterios de adecuación del trabajo debió ser del 59%.
En nuestro estudio, sólo el 33,3% de los pacientes médicos de alto riesgo recibió tromboprofilaxis con HBPM, mientras que en el trabajo de Chopard et al lo hizo el 55%11. Nuestros resultados coinciden con otros trabajos en los que sólo un tercio de los pacientes médicos de alto riesgo tromboembólico recibió profilaxis farmacológica con heparina17-20.
En lo que a la profilaxis quirúrgica se refiere, la prevalencia de prescripción detectada (84,2%) mejora la obtenida en el estudio de la Sociedad Española de Farmacología Clínica, en el que sólo el 53% de los pacientes intervenidos de cirugía mayor recibió profilaxis con heparina10. También es superior a la del trabajo realizado por Bratzler et al21 en 1995 en un hospital de Oklahoma, en el que sólo el 38% de los pacientes sometidos a procesos de cirugía toracoabdominal recibió profilaxis farmacológica.
En traumatología, el nivel de prescripción de profilaxis con HBPM es adecuado. En este tipo de cirugía debe hacerse profilaxis farmacológica en casi todos los pacientes ingresados, y sólo quedan excluidos los sometidos a procedimientos quirúrgicos de las extremidades superiores, la artroscopia o las lesiones de ligamentos y partes blandas, en pacientes sin factores de riesgo5,22,23.
En lo que respecta a la adecuación de la prescripción, los pacientes con riesgo tromboembólico alto o moderado a los que no se les prescribió HBPM suponen el 30,6%. Este nivel de infrautilización no es excesivamente elevado en comparación con el hallado en el estudio de la Sociedad Española de Farmacología Clínica, en que el 52% de los pacientes de características similares no recibió profilaxis10. Tampoco se corresponde con los datos que se publicaron en la 6.a Conferencia de Consenso sobre el tratamiento antitrombótico y trombolítico del ACCP, donde hay cifras de prescripción de profilaxis tromboembólica en pacientes de alto riesgo de tan sólo un 39%, o de un 38% de los pacientes quirúrgicos4. Sí se aproxima más a los resultados del trabajo de Deheinzelin et al en el que, según la guía empleada para medir el riesgo tromboembólico, la infrautilización fue del 37 (ACCP guidelines) o el 29% (Internacional Union of Angiology Consensus Statement)14.
La infrautilización de nuestro estudio afecta fundamentalmente a los pacientes médicos, y aunque algunos tengan contraindicaciones para el empleo de HBPM, en ocasiones se trata de pacientes con procesos neoplásicos o infecciosos que conllevan un riesgo tromboembólico mayor.
En cirugía general, a pesar de que los resultados de utilización de profilaxis sean aceptables, se han detectado también algunos casos de infrautilización. A la vista de ello es importante recordar que sólo los pacientes menores de 40 años sin factores de riesgo adicionales, que van a ser sometidos a un proceso de cirugía menor, pueden prescindir de profilaxis tromboembólica con HBPM2,5.
La sobreutilización afecta al 17,6% de los pacientes con riesgo tromboembólico bajo a los que se les prescribió HBPM. En su mayoría, son pacientes médicos y, al igual que en otros trabajos15, la mayoría de las veces se trata de pacientes de edad avanzada sin otros procesos médicos que justifiquen la profilaxis tromboembólica con HBPM.
En el trabajo Deheinzelin et al14, la sobreutilización fue del 27 o el 42%, según la guía empleada para medir el riesgo tromboembólico (Caprini store, Internacional Union of Angiology Consensus Statement)14.
Se han detectado algunos casos de sobredosificación, principalmente en pacientes médicos. Uno de los motivos que puede explicar estos casos es el impacto de los resultados del estudio MEDENOX en los pacientes médicos, en el que las dosis moderadas no demostraron diferencias frente a placebo, mientras que las altas sí produjeron una reducción significativa de la incidencia de ETEV24. Las principales guías de práctica clínica reflejan estos resultados al contemplar una transición entre riesgo moderado y alto prácticamente inapreciable. Concretamente, en la guía PRETEMED6, las dosis de riesgo moderado quedan relegadas a la puntuación 4 cuando se alcanza combinando procesos médicos con otras circunstancias. Por encima de este valor la dosis de riesgo alto es la recomendada.
También se ha detectado algún caso de infradosificación en cirugía general. Respecto a la dosis recomendada en este tipo de pacientes, la mayoría de las ocasiones corresponde a un riesgo alto, ya que se trata principalmente de cirugía mayor o procedimientos quirúrgicos menores a los que con frecuencia se asocia algún factor de riesgo. En este tipo de pacientes se ha demostrado que dosis más altas de HBPM confieren mayor protección que dosis menores25.
Aunque la profilaxis tromboembólica con HBPM se realiza correctamente en los pacientes de UCI, es recomendable el empleo de métodos mecánicos en los que la profilaxis farmacológica está contraindicada. En un corte transversal realizado en 2003 en servicios de UCI de hospitales franceses y canadienses, también se detectó un uso muy limitado de métodos mecánicos en pacientes con contraindicaciones para la profilaxis farmacológica. La falta de ensayos clínicos que evalúen estas medidas en pacientes de UCI o la no disponibilidad de estos medios en los centros hospitalarios pueden ser los motivos, tal como argumentan los autores de dicho trabajo26.
Finalmente, respecto a la validez externa de los resultados obtenidos en este estudio, hay que considerar una serie de limitaciones.
En primer lugar, hay que considerar las características del centro. En este caso se trata de un hospital de especialidades, pero algunos de los trabajos comentados se realizaron en hospitales exclusivamente médicos o fueron estudios multicéntricos, con lo que la casuística puede variar.
Asimismo, para establecer la adecuación del tratamiento hay que tener presente cuál es el patrón de referencia empleado en la estratificación del riesgo tromboembólico. Aunque la Conferencia de Consenso del ACCP sea una de las más difundidas, no hay que olvidar que muchas otras guías están igualmente validadas.
También es importante conocer cuáles son las contraindicaciones para la profilaxis con HBPM y qué tratamiento se da a los pacientes que las tienen. Desafortunadamente, algunas publicaciones no especifican este aspecto o incluso algunos estudios no miden esta variable. En nuestro trabajo, los pacientes con riesgo tromboembólico moderado o alto que tenían alguna contraindicación para el empleo de HBPM y no se les prescribió, se clasificaron en el grupo de infrautilización. Se hizo así ya que en un corte transversal difícilmente se darían situaciones de contraindicación absoluta para la profilaxis con HBPM (alergia a HBPM, trombopenia grave, hemorragias intensas activas) y si eran de esperar contraindicaciones relativas (insuficiencia renal, hemorragia reciente no activa, hipertensión arterial), en las que la balanza beneficio-riesgo de la utilización de profilaxis probablemente se inclinaría hacia el beneficio de la utilización.
Como conclusión, la profilaxis tromboembólica se realiza mejor en pacientes quirúrgicos que en pacientes médicos. Asimismo, sería interesante desarrollar estrategias de intervención que optimizasen la utilización de las HBPM. Estas medidas deberían dirigirse principalmente a la infrautilización detectada en los pacientes de riesgo tromboembólico elevado, ingresados en áreas médicas.
Equipo investigador: M.a Teresa Garrido Martínez, Mariano Aguayo Canela, Luis Carlos Fernández Lisón, Salvador Grutzmancher Sáiz, Victoria Alonso Martínez, Ricardo de Rada Morgades, Jesús Alberto de la Rosa Báez y Marina Ynfante Ferrus.
Este trabajo se ha realizado dentro del proyecto de investigación “Prevención de la enfermedad tromboembólica en pacientes médicos y quirúrgicos: valoración del riesgo y utilización de heparinas de bajo peso molecular”, financiado por la Consejería de Salud de la Junta de Andalucía y el Instituto de Salud Carlos III, mediante una ayuda concedida en la Convocatoria de Ayudas a la Investigación en Biomedicina, Programa del Uso Racional del Medicamento, en la Comunidad Autónoma de Andalucía”.