Determinar la efectividad de la intervención de un grupo multidisciplinario de control antimicrobiano en la correcta prescripción de ertapenem.
MétodoEstudio prospectivo, durante un período de 4 meses, de las prescripciones de ertapenem realizadas en un hospital de tercer nivel. Evaluación del grado de adecuación de cada prescripción a los criterios de utilización de la comisión de infecciones. En las situaciones en las que no se adecuaban, se emitió una recomendación y se registró la aceptación de éstas. Se evaluó la efectividad del tratamiento antimicrobiano utilizado; para ello, se consideró tratamiento efectivo cuando hubo remisión de los signos y los síntomas de la infección al finalizar el tratamiento. Se consideró fracaso del tratamiento cuando los signos y los síntomas de la infección persistieron o progresaron, requiriendo la adición de otro antimicrobiano, la sustitución por otro/s antibiótico/so la prolongación del tratamiento más allá de 2 semanas. Finalmente, se analizaron las diferencias de estancia media y duración de tratamiento antibiótico entre los grupos.
ResultadosSe evaluaron 48 prescripciones. Se adecuaron a los criterios de uso un 48 % de éstas, con una efectividad del 78 % en este grupo. En los casos en los que la prescripción no se adecuó, pero se aceptó un cambio de tratamiento, la efectividad fue del 92 %, y fue del 55,5 % en los casos en los que no se aceptó esta recomendación. La tendencia de la estancia media fue mayor en este último grupo (p=0,07). La duración del tratamiento antibiótico en los pacientes en los que se aceptó el cambio fue significativamente menor que en los que no se aceptó (2 frente a 7,4 días; p<0,0001).
ConclusionesEl control de las prescripciones de ertapenem por un equipo multidisciplinario fue efectivo.
To determine the effectiveness of the intervention of a multidiscipline antimicrobial control group in the correct prescription of Ertapenem.
MethodA four-month long, prospective study into prescriptions for Ertapenem was carried out in a third-level hospital. Assessment into the degree of suitability of each prescription according to the infections commission usage criteria. In the situation where prescriptions were not suitable, recommendations were given and acceptance of this was recorded. The effectiveness of the antimicrobial treatment used was assessed and treatment was considered effective when there was remission of the signs and symptoms of the infection when the treatment was completed. The treatment was considered to have failed when the signs and symptoms of infection persisted or progressed, requiring the addition of another antimicrobial agent, changing antibiotics or the prolongation of the treatment for longer than 2 weeks. Lastly, the differences in the average length of stay and the duration of the antibiotic treatment between groups were analysed.
ResultsForty-eight prescriptions were assessed. The usage criterion was adequate in 48 % of cases, with 78 % effectiveness in this group. In the cases where the prescription was not adequate, but a change in prescription was accepted, the effectiveness was 92 %, with 55.5 % of those cases not accepting recommendation for change. The average stay was higher in this last group (p=0.07). The duration of the antibiotic treatment in the patients who accepted the change in prescription was significantly less than in those who did not accept it (2 vs 7.4 days, p<0.0001).
ConclusionsThe control of Ertapenem prescriptions by a multidisciplinary team was effective.
La resistencia a los antibióticos se considera un problema importante de salud pública1-3. Las infecciones por bacterias multirresistentes se asocian con incidencias más elevadas de mortalidad, morbilidad, estancias hospitalarias y costes4,5, todo ello asociado al hecho de que la comercialización de antimicrobianos con nuevos mecanismos de acción es cada día menor6,7.
El principal motivo del aumento de resistencias es el mal uso de los antimicrobianos, hasta el 50 % en algunos estudios8, cuyas causas son: la deficiente formación continuada en tratamiento antibiótico, la escasa utilización de la información microbiológica y la falsa sensación de seguridad que produce la utilización de estos fármacos9,10.
Por estas razones, las principales sociedades científicas han emitido una alarma general y algunas, como el Centers for Disease Control and Prevention han elaborado un plan de acción para evitar que la incidencia de microorganismos resistentes continúe aumentando11. La Infectious Diseases Society of America12 también ha publicado recientemente una guía sobre política de antibióticos, en la que se refleja la necesidad de realizar otro tipo de intervenciones que no sean exclusivamente restrictivas, como la constitución de equipos multidisciplinarios que consten al menos de un médico de enfermedades infecciosas y un farmacéutico. Este equipo debe realizar seguimiento prospectivo de las prescripciones, así como medidas restrictivas de acceso a los antimicrobianos, elaboración de guías de tratamiento empírico, desescalada terapéutica y ajustes de dosis13-15.
Son pocos los estudios que corroboran la utilidad de los equipos multidisciplinarios en la práctica clínica diaria, y menos aún los que miden la efectividad del tratamiento antimicrobiano recomendado por el equipo multidisciplinario. Nickman et al15 evaluaron la efectividad de un equipo multidisciplinario que analizó la duración del tratamiento antibiótico posquirúrgico y consiguieron mejorar la utilización de éstos; sin embargo, no evaluaron efectividad clínica, por lo que puede ser interesante analizar la tasa de infección en ambos grupos16.
Entre los fármacos de más interés para analizar la efectividad de estos equipos se encuentra ertapenem, por su reciente comercialización, por su espectro microbiológico diferente al del resto de antibióticos de su grupo y por su elevado coste17.
El objetivo de nuestro estudio es determinar la efectividad de la intervención de un grupo multidisciplinario de control antimicrobiano en la correcta prescripción de ertapenem en un hospital general de tercer nivel, en cuya guía farmacoterapéutica ertapenem se encuentra incluido desde mediados del año 2006 en las condiciones de uso que figuran en la tabla 1.
Indicaciones aprobadas por la comisión de infecciones para el uso de ertapenem
|
BLEE: betalactamasas de espectro extendido; DM: diabetes mellitus; ITU: infección del tracto urinario.
Estudio cuasi experimental de 4 meses de duración (enero-abril de 2007), en un hospital de tercer nivel con una política restrictiva de antibióticos aprobada por la comisión de infecciones (CI), que se gestiona de manera previa a la dispensación, a través de la validación de un farmacéutico en las áreas con sistema de distribución en dosis unitarias y mediante un impreso específico en las que no existe este sistema.
Un equipo multidisciplinario, constituido por un especialista en farmacia hospitalaria y otro del servicio de enfermedades infecciosas, identificó diariamente de forma prospectiva todas las prescripciones de ertapenem en pacientes ingresados. Para establecer la adecuación a las recomendaciones de uso restringido del hospital (tabla 1), se consultó la historia clínica de cada paciente, con la colaboración del servicio de microbiología, para conocer de forma temprana los resultados sobre aislamientos y sensibilidades.
En las situaciones en las que la prescripción no se adecuaba a las indicaciones aprobadas por la CI, se ofreció al clínico prescriptor una alternativa de tratamiento.
En todos los casos, se realizó un seguimiento del paciente hasta la resolución de la infección, alta o fallecimiento, así como un seguimiento de los reingresos hasta un mes después del alta.
Se consideró tratamiento efectivo cuando hubo curación clínica, considerada como remisión completa de los signos y los síntomas relacionados con la infección al final del tratamiento.
Se consideró fallo del tratamiento cuando se detectó persistencia y progresión de los signos y los síntomas de la infección que requirió añadir otro antimicrobiano, sustituir por otro/s antibiótico/s o prolongar el tratamiento más allá de 2 semanas.
Se recogieron las variables siguientes: edad, sexo, servicio clínico, médico prescriptor, indicación solicitada en el impreso de prescripción, diagnóstico principal, adecuación de la indicación, intervención realizada (tratamiento alternativo), aceptación, efectividad del tratamiento antibiótico (ertapenem o alternativa terapéutica aceptada), duración del tratamiento antibiótico y estancia hospitalaria.
Mediante el programa SPSS versión 15.0, se realizó una descripción estadística de los resultados y un análisis de χ2 (variables categóricas) o de la varianza (variables continuas) para detectar diferencias entre los resultados de diversos estratos o subgrupos. Se consideró un nivel de significación estadística del 95 %.
Como variables principales, se miden la adecuación de las prescripciones a las indicaciones de la CI, el grado de aceptación de las recomendaciones realizadas por el equipo multidisciplinario y la efectividad del tratamiento antimicrobiano utilizado.
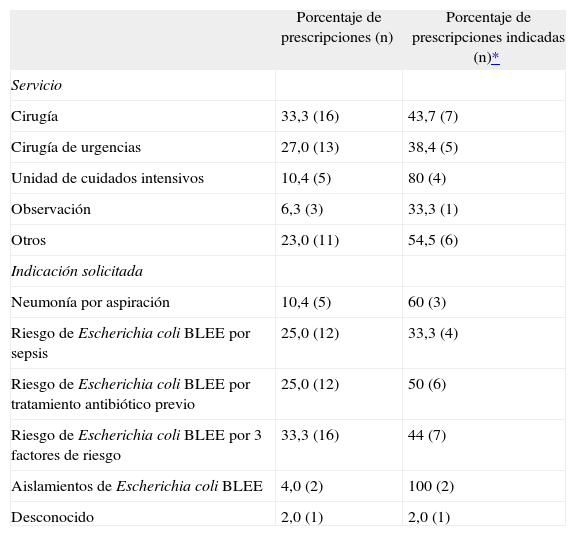
ResultadosSe evaluaron 48 prescripciones de ertapenem, correspondientes a 28 varones y 20 mujeres. La mediana de edad fue de 58,7 años (16-84). En la tabla 2 se indican los servicios clínicos en los que se encontraban ingresados y las indicaciones para las que se solicitó la utilización del antibiótico.
Distribución de prescripciones por servicio e indicación
| Porcentaje de prescripciones (n) | Porcentaje de prescripciones indicadas (n)* | |
| Servicio | ||
| Cirugía | 33,3 (16) | 43,7 (7) |
| Cirugía de urgencias | 27,0 (13) | 38,4 (5) |
| Unidad de cuidados intensivos | 10,4 (5) | 80 (4) |
| Observación | 6,3 (3) | 33,3 (1) |
| Otros | 23,0 (11) | 54,5 (6) |
| Indicación solicitada | ||
| Neumonía por aspiración | 10,4 (5) | 60 (3) |
| Riesgo de Escherichia coli BLEE por sepsis | 25,0 (12) | 33,3 (4) |
| Riesgo de Escherichia coli BLEE por tratamiento antibiótico previo | 25,0 (12) | 50 (6) |
| Riesgo de Escherichia coli BLEE por 3 factores de riesgo | 33,3 (16) | 44 (7) |
| Aislamientos de Escherichia coli BLEE | 4,0 (2) | 100 (2) |
| Desconocido | 2,0 (1) | 2,0 (1) |
BLEE: betalactamasas de espectro extendido.
Los servicios clínicos que realizaron más prescripciones de ertapenem fueron los quirúrgicos (60 %). La indicación más solicitada fue infección intraabdominal, colecistitis o pielonefritis comunitarias con algún criterio de riesgo de Escherichia coli betalactamasas de espectro extendido (BLEE) (83 %).
Un 48 % (n = 23) de las prescripciones de ertapenem se adecuaron al protocolo del hospital. Las causas de la inadecuación más frecuentes fue la ausencia de factores de riesgo de infección por E. coli BLEE, en cuyo caso el tratamiento recomendado por la CI fue amoxicilina-ácido clavulánico. En menor número de prescripciones, los pacientes presentaron riesgo de infección por microorganismos nosocomiales, en cuyo caso se recomienda un tratamiento antimicrobiano de mayor espectro (tabla 2). Los 3 factores de riesgo de E. coli BLEE más frecuentes fueron: ser mayor de 65 años, diabético y haber sido hospitalizado en el último año.
La inadecuación se relacionó con el servicio clínico y con el prescriptor, aunque los resultados no fueron estadísticamente significativos.
En todos los casos en los que la prescripción no fue adecuada, se recomendó un tratamiento antibiótico alternativo: amoxicilina-ácido clavulánico en un 40 % (n = 10), piperacilina-tazobactam 16 % (n = 4), imipenem y vancomicina 12 % (n = 3), teicoplanina y ceftriaxona 8 % (n = 2) y cloxacilina y gentamicina 4 % (n = 1).
En un 61 % de los casos en los que se recomendó una alternativa terapéutica, ésta se aceptó (15 prescripciones). La razón más frecuente de la no aceptación fue la sospecha de infección de E. coli BLEE por parte del clínico prescriptor, a pesar de que el paciente no presentara factores de riesgo.
La aceptación fue del 67, 40, 62,5 y 75 % durante los meses 1, 2, 3 y 4, respectivamente, lo cual indica que el mayor porcentaje se obtiene en el último mes.
No hubo diferencias estadísticamente significativas con respecto a la edad media de cada grupo.
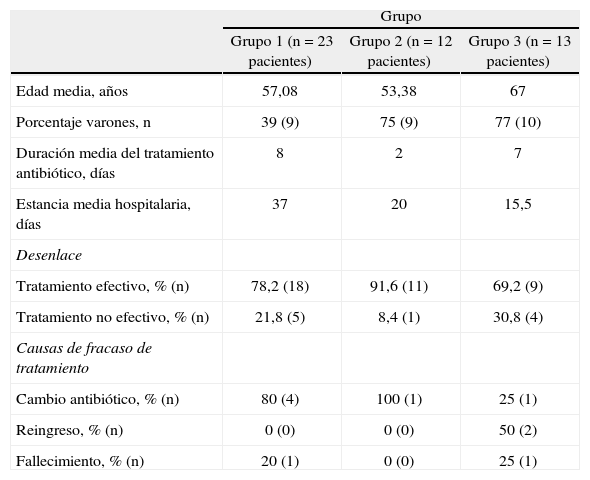
La efectividad del tratamiento antimicrobiano utilizado como resolución clínica fue del 78 % en el grupo en el que la indicación de ertapenem era adecuada, del 92 % en el que los pacientes se trataron con la alternativa propuesta y del 69 % en los que fueron tratados con ertapenem, a pesar de no cumplir la indicación de la CI. Las diferencias no fueron estadísticamente significativas (tabla 3).
Efectividad del tratamiento antimicrobiano finalmente utilizado
| Grupo | |||
| Grupo 1 (n = 23 pacientes) | Grupo 2 (n = 12 pacientes) | Grupo 3 (n = 13 pacientes) | |
| Edad media, años | 57,08 | 53,38 | 67 |
| Porcentaje varones, n | 39 (9) | 75 (9) | 77 (10) |
| Duración media del tratamiento antibiótico, días | 8 | 2 | 7 |
| Estancia media hospitalaria, días | 37 | 20 | 15,5 |
| Desenlace | |||
| Tratamiento efectivo, % (n) | 78,2 (18) | 91,6 (11) | 69,2 (9) |
| Tratamiento no efectivo, % (n) | 21,8 (5) | 8,4 (1) | 30,8 (4) |
| Causas de fracaso de tratamiento | |||
| Cambio antibiótico, % (n) | 80 (4) | 100 (1) | 25 (1) |
| Reingreso, % (n) | 0 (0) | 0 (0) | 50 (2) |
| Fallecimiento, % (n) | 20 (1) | 0 (0) | 25 (1) |
Grupo 1: pacientes cuya indicación inicial de ertapenem era adecuada según criterios de la comisión de infecciones (CI); grupo 2: pacientes cuya prescripción de ertapenem no cumplía las recomendaciones de la CI, pero aceptaron la alternativa terapéutica propuesta; grupo 3: pacientes tratados con ertapenem a pesar de no cumplir las recomendaciones de la CI.
Se detectó una tendencia menor a la prolongación de la estancia hospitalaria en el grupo en el que se aceptó la alternativa del tratamiento frente a aquél en el que no se aceptó, aunque las diferencias no fueron estadísticamente significativas (p = 0,07). Sin embargo, la duración media de tratamiento fue menor en el grupo que aceptó el cambio frente al que no lo aceptó y utilizó ertapenem (2 frente a 7,4 días; p < 0,0001).
Sólo se encontraron 25 pacientes a los que se había realizado cultivo microbiológico y de ellos sólo 2 presentaban aislamiento de E. coli BLEE (8 %).
DiscusiónEn nuestro estudio, la mitad de las prescripciones eran inadecuadas, resultados parecidos a los que se recogen en estudios de utilización de antibióticos8,18 y en estudios similares al nuestro19.
La sugerencia de cambio de tratamiento se aceptó en más de la mitad de los casos, resultados parecidos a los expresados por otros autores20; sin embargo, la aceptación podría haber sido mayor si el equipo multidisciplinario se hubiera constituido antes del inicio del estudio. Podemos observar que el mayor porcentaje de aceptación se obtiene el último mes de seguimiento.
El hecho de que no existieran diferencias estadísticamente significativas en cuanto a resultados de efectividad entre los 3 grupos pudo deberse al pequeño tamaño de la muestra, ya que la tendencia fue de una efectividad mayor en el grupo de los que aceptaron la recomendación del tratamiento alternativo, y el porcentaje de reingresos, la duración media de tratamiento y la estancia media fueron mayores en el grupo de los que no la aceptaron, resultado que coincide con el estudio de Barenfanger et al21, en el que se obtiene una reducción de la estancia media de 2,7 días en el grupo de intervención.
Nuestro estudio aporta la medida de la efectividad del tratamiento antimicrobiano, al contrario que en la mayoría de los estudios sobre política de antibióticos, en los que, después de realizar diferentes intervenciones (restrictivas y/o persuasivas), se evalúan como resultados la reducción del consumo de antibióticos, coste o tasa de resistencias, pero no se mide la efectividad del tratamiento finalmente utilizado, como en el caso de García et al13, que consiguen una reducción del consumo total de antimicrobianos al constituir un equipo multidisciplinario similar al nuestro que evalúa durante un año todas las prescripciones de los antibióticos restringidos del hospital, y que en las situaciones de incumplimiento de las condiciones de la CI realiza una recomendación de tratamiento.
Las limitaciones más importantes de nuestro estudio son, en primer lugar, los servicios clínicos prescriptores, ya que el número de prescripciones fue muy superior en uno respecto al resto de los servicios del hospital, el cual pudo ser un factor de confusión de la inadecuación del uso de este antibiótico, por lo que los resultados no se pueden extrapolar al resto del área hospitalaria. La segunda limitación es no haber incluido una medida de gravedad para clasificar a los pacientes; sin embargo, el número de pacientes ingresados en la unidad de cuidados intensivos fue muy reducido, población que lógicamente se encuentran en una situación más crítica que el resto.
Podemos concluir que la constitución de un equipo multidisciplinario de seguimiento de antibióticos es útil para mejorar el uso de ertapenem.
En futuras investigaciones, sería necesario realizar estudios que incluyeran a un número mayor de pacientes y que midieran el impacto ecológico que tiene en el hospital el hecho que un equipo multidisciplinario controle el tratamiento antimicrobiano.
AgradecimientosQueremos agradecer la colaboración de todos los facultativos del servicio de farmacia, del servicio de enfermedades infecciosas y del servicio de microbiología.
Resultados parciales de este estudio se han publicado como comunicación científica en formato póster en el 42.° ASHP Midyear Clinical Meeting. Las Vegas, NV, 2-6 de diciembre de 2007. RP930. [Acceso 26-02-2008.] Disponible en http://www.ashp.org/meetings/midyear/program/Posters-res.cfm.