Unlike industry, which scrutinizes systems for errorpotential, the health care community often waits for accidents tooccur before taking appropriate preventive action. This mentalityperpetuates a serious health problem-adverse drugevents.
Michel Cohen
Institute for Safe Medication Practices
LA SEGURIDADDE LOS MEDICAMENTOS
Los efectosperjudiciales producidos por los medicamentos han constituido unmotivo de preocupación desde los orígenes de laterapéutica (1). Ya los griegos en el siglo V a.C.,conscientes de este problema, utilizaban el vocablophármakon para denominar a las sustancias queutilizaban con fines terapéuticos, término que paraellos tenía un doble sentido: el de «remedio»médico y el de «veneno» (2).
La seguridadde los medicamentos no es un concepto estático.La percepción de lo que se acepta como seguro yconsecuentemente las exigencias de seguridad de los medicamentos sehan ido modificando en el siglo XX conforme se han producidoavances en los conocimientos farmacológicos y tambiéndesgraciadamente a raíz de desastres terapéuticos quepusieron de manifiesto las consecuencias negativas que se derivandel empleo de los medicamentos. Ejemplo de ello es el desastre delelixir de sulfanilamida ocurrido en Estados Unidos en 1937,donde 105 personas murieron al utilizar el «elixir desulfanilamida Massengill», una formulaciónlíquida de esta sulfamida que contenía dietilenglicolcomo excipiente. Este grave accidente condujo a promulgar en 1938la Federal Food, Drug and Cosmetic Act, primeradisposición legal que exigió la realización deensayos de toxicidad, hasta entonces no requeridos, para autorizarla comercialización de un nuevo medicamento y quemodificó las competencias de la Food and DrugAdministration (FDA) norteamericana, organismo que, de ocuparsehasta entonces de confiscar los alimentos y medicamentosadulterados, pasó a estar encargado de supervisar laevaluación de la seguridad de los nuevos medicamentos yproductos sanitarios antes de ser introducidos en el mercado(3).
A comienzos dela década de los sesenta la tragedia de la talidomidareveló los daños que pueden causar los medicamentosen el embrión, que hasta entonces se considerabaperfectamente protegido por la barrera placentaria (4), y produjouna gran sensibilización a nivel internacional sobre latoxicidad potencial de los medicamentos. Esta catástrofe,además de promover los ensayos de teratogenidad,llevó a promulgar las normas reguladoras sobre los aspectosmetodológicos de los ensayos clínicos que se realizanpara valorar la seguridad y la eficacia de los nuevos medicamentosdestinados al ser humano, como la Kefauver-Harris ammedment,aprobada en Estados Unidos en 1962, y la Medicines Act,promulgada en 1968 en Gran Bretaña (5). También diolugar al desarrollo de la farmacovigilancia como conjunto deactividades dirigidas a detectar y valorar las reacciones adversasa los medicamentos una vez comercializados. En 1964 seinició en Gran Bretaña el sistema de la«tarjeta amarilla» (5), que sirvió de base parael programa internacional de notificación voluntaria de laOMS.
Los programas defarmacovigilancia tienen como objetivo fundamental laidentificación de las reacciones adversas provocadas por losmedicamentos y la confirmación de la relación decausalidad con el fin de completar el estudio de su perfil deseguridad y evaluar la relación riesgo-beneficio de losmismos. La OMS y otros organismos sanitarios han publicadodistintas definiciones de reacción adversa amedicamentos, aunque todas ellas se centran en los efectosnocivos que producen los medicamentos cuando se utilizan encondiciones apropiadas.
En ladécada de los noventa hemos asistido a una nueva etapa enla seguridad de los medicamentos (6) que ha supuesto un cambioen el enfoque metodológico de los estudios de vigilancia delos efectos adversos. Esta nueva etapa implica el reconocimiento deque los medicamentos, además del riesgo intrínseco deproducir reacciones adversas cuando se utilizan en condicionesapropiadas, provocan también numerosos efectos nocivos porfallos o errores que se producen durante el complejo proceso de suutilización clínica. En distintos estudios (7-11) seha cuantificado que los efectos adversos causados por erroressuponen entre un 19 y un 56% del total de los efectos adversos quese detectan. Por ello, en la actualidad se comienza aseñalar que las exigencias sobre seguridad de losmedicamentos deben incluir la utilización de los mismos ensistemas «sin fallos de seguridad» (fail-safe),exigencia que va más allá del uso«seguro» (safe) y supone el diseño y laadopción de medidas que permitan garantizar no sólola seguridad del medicamento en sí, sino también laseguridad del proceso de su utilización (12).
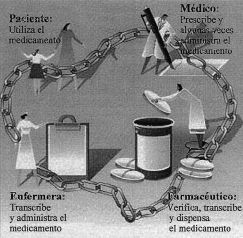
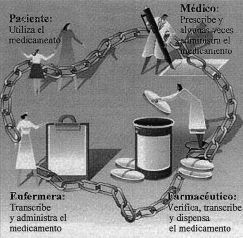
Manasse (13, 14)publicó un análisis de los estudios sobre accidentesmedicamentosos, referencia obligada sobre este tema, cuyotítulo, Medication use in an imperfect world: drugmisadventuring as an issue of public policy, expresa elinterés del autor por destacar dos aspectos claves: primero,los medicamentos se utilizan en un medio imperfecto, por loque a lo largo de todo el proceso secuencial de acciones ydecisiones que abarca la cadena terapéutica del medicamento(Fig. 1) se producen errores en laprescripción, dispensación, administración,etc., que contribuyen a incrementar su potencialidad de dar lugar aefectos adversos; segundo, este tema, por su enorme importancia,constituye un problema de política sanitaria. Manasseconcluyó en su análisis que «los accidentes conmedicamentos constituyen un grave problema de salud pública,cuya magnitud no puede ser descrita con exactitud y cuyasconsecuencias no son bien conocidas».
Figura 1.--Cadena terapéutica delmedicamento.
En 1994, en eltranscurso de la conferencia multidisciplinar sobreUnderstanding and Preventing Drug Misadventures, queagrupó a la American Medical Association (AMA), a laAmerican Society of Hospital Pharmacy (ASHP) y a laAmerican Nurses Association (ANA), se estableció lanecesidad de realizar estudios sobre acontecimientos adversospor medicamentos (AAM)(adverse drug events). Estetérmino es más amplio que el de reacciónadversa a medicamentos e incluye a éstas, en suacepción más tradicional según ladefinición de la OMS, y también a los efectos nocivosproducidos por los errores de medicación(15).
Los estudiossobre AAM se orientan al análisis de los errores demedicación y tratan fundamentalmente de identificar lascausas y los tipos de errores que se han producido en la cadenaterapéutica y han dado lugar a los acontecimientos adversosprevenibles (16, 17). Es decir, su objetivo radica no sóloen detectar el tipo de efectos nocivos provocados por losmedicamentos, sino en identificar aquellos producidos por errores yllegar a conocer los fallos que han permitido que sucedieran, conel fin de desarrollar estrategias dirigidas a prevenirlos. Estosestudios han introducido también un nuevo enfoque en elanálisis de los errores que supone asumir el concepto de queéstos se producen fundamentalmente por fallos del propiosistema y no se deben considerar como fallos humanos, pensando quela solución se limita a encontrar al individuoculpable del error (18). No se trata de buscarquién causó el error, sino de analizardónde y cómo se produjo elerror.
En losúltimos meses los errores de medicación se hanconvertido en un tema prioritario en la políticaestadounidense. El presidente Clinton ha presentado un ambiciosoplan que pretende reducir los errores médicos en un 50% enel plazo de cinco años (19). Esta sensibilización seha producido a raíz de la publicación en diciembre de1999 de un informe del Institute of Medicine of the NationalAcademy of Sciences (20), que estima que los erroresmédicos en los hospitales producen en Estados Unidos entre44.000 y 98.000 muertes al año, lo que supone una mortalidadsuperior a la causada por los accidentes de tráfico, elcáncer de mama y el SIDA. Este informe destaca, entre otras,las siguientes cifras:
-- Los erroresde medicación causaron 7.000 muertes en Estados Unidos en elaño 1993.
-- Se estima quelos errores de medicación motivan una de cada 854 muertes enpacientes hospitalizados y una de cada 131 muertes en pacientes nohospitalizados.
-- Los erroresde medicación ocasionan acontecimientos adversos en el 2% delos pacientes hospitalizados, incrementando en 4.700 dólaresel coste medio de la estancia hospitalaria, con un coste anual de2,8 millones de dólares en un hospital de 700 camas, lo quesupone un gasto nacional de dos billones dedólares.
Los resultadosde los estudios realizados en España ponen de manifiesto quelos errores de medicación tienen una repercusiónasistencial y económica del mismo orden que en EstadosUnidos. Así, por ejemplo, los errores de medicaciónmotivaron el 2,2% de los ingresos urgentes en un hospital de 750camas, con un coste anual estimado en 1996 de 170 millones depesetas (11, 21). Asimismo, los errores de medicacióncausaron un 4% de los ingresos en servicios médicos, con uncoste medio por estancia próximo a las 450.000 pesetas en1999 (22).
La causaprincipal del aumento progresivo en la incidencia de errores demedicación, según Manasse (23), es la convergencia delos siguientes factores en la asistencia sanitaria:
-- Escaso nivelde informatización.
-- Agresividad ycomplejidad de los procedimientos terapéuticos en loshospitales.
--Disponibilidad de numerosos medicamentos con elevada complejidadtécnica y científica.
--Desconocimiento de las propiedades farmacológicas de losmedicamentos, especialmente de las interacciones.
--Segmentación de la asistencia sanitaria.
Por ello esprevisible que si en nuestro país no se implantan medidasespecíficas a todos los niveles dirigidas a laprevención de errores, tal y como se ha hecho en EstadosUnidos, este problema irá en aumento.
Finalmente cabeseñalar que la seguridad de los medicamentos no estampoco un concepto absoluto. La gravedad de la enfermedadsubyacente y la disponibilidad de tratamientos alternativoseficaces modifican la percepción del riesgo que puede seraceptado como tolerable (24). Desde esta perspectiva esfácil entender que a la sociedad le resulte completamenteinaceptable asumir los acontecimientos adversos que sonconsecuencia de errores de medicación y que podríanser evitados considerando el estado del conocimiento médicoo las normas de correcta práctica clínica. En estepunto radica la verdadera tragedia de los errores demedicación: la impotencia ante un hecho que notendría que haber sucedido.
TERMINOLOGIA
En la actualidadexiste bastante confusión en las publicaciones con lostérminos utilizados para denominar a los distintos efectosnegativos derivados de la utilización de los medicamentos.Ello dificulta enormemente el conocimiento de la incidencia real dedichos efectos y la comparación de los resultados obtenidosen los diferentes estudios.
Afortunadamenteen los últimos años se está tratando de llegara un consenso y de establecer una terminologia estandarizada. ElNational Coordinating Council for Medication Error Reporting andPrevention (NCCMERP) publicó recientemente unataxonomía de los errores de medicación (25). Por otraparte, la American Society of Health-System Pharmacists(ASHP) en 1998 propuso a debate un documento con las definiciones yrelaciones entre los accidentes con medicamentos, errores demedicación, acontecimientos adversos y reacciones adversas(26), documento que se encuentra en proceso derevisión.
Teniendo encuenta que es un tema no resuelto definitivamente, exponemos acontinuación la terminología que nosotros utilizamosen el momento actual.
Accidentescon medicamentos (medication misadventures)
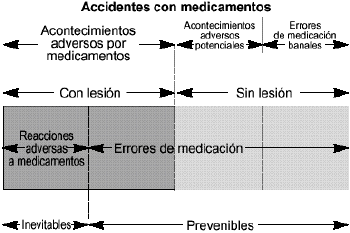
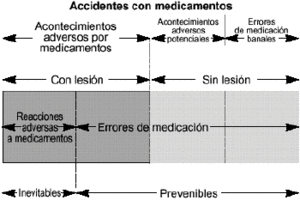
Es eltérmino que engloba todos los incidentes, problemas osucesos, inesperados o no deseados, que se producen por error o nodurante el proceso de utilización de los medicamentos y quepueden o no causar daños al paciente (Fig. 2).
Figura 2.--Relación entre accidentes conmedicamentos, acontecimientos adversos por medicamentos, reaccionesadversas a medicamentos y errores de medicación.
Acontecimiento adverso por medicamentos (AAM) (Adversedrug event, ADE)
Se define como«un daño grave o leve causado por el uso (incluyendola falta de uso) de un medicamento» (27).
Los AAM puedenclasificarse en dos tipos:
-- AAMprevenibles. Son aquellos AAM causados por errores demedicación. Suponen, por tanto, daño yerror.
-- AAM noprevenibles. Son aquellos AAM que se producen a pesar de un usoapropiado de los medicamentos (daño sin error) y secorresponden con las denominadas reacciones adversas(RAM).
Reacción adversa a medicamentos RAM (adverse drugreaction, ADR)
Se define por laOrganización Mundial de la Salud como «todo efectoperjudicial y no deseado que se presenta después de laadministración de un medicamento a las dosis normalmenteutilizadas en el hombre para la profilaxis, diagnóstico otratamiento de una enfermedad o con objeto de modificar unafunción biológica» (28).
Como se hamencionado anteriormente, se considera que la RAM no supone un maluso de los medicamentos, es decir, que no se produce por un error.Sin embargo, con frecuencia se ha empleado y se sigue empleandoeste término como sinónimo de AAM, lo cual da lugar aequívocos y no permite delimitar claramente las diferenciasque existen entre ambos términos en lo que se refiere a lasposibilidades de prevención.
Error demedicación (EM) (medication error, ME)
Es cualquiererror que se produce en el proceso de utilización de losmedicamentos (drug-use-system errors). El NCCMERP define alos errores de medicación como «cualquier incidenteprevenible que pueda causar daño al paciente o délugar a una utilización inapropiada de los medicamentos,cuando éstos están bajo el control de losprofesionales sanitarios o del paciente o consumidor. Estosincidentes pueden estar relacionados con la prácticaprofesional, con los procedimientos o con los sistemas, incluyendofallos en la prescripción, comunicación, etiquetado,envasado, denominación, preparación,dispensación, distribución, administración,educación, seguimiento y utilización»(25).
Algunasdefiniciones anteriores consideraban sólo como errores demedicación a las desviaciones o diferencias entre la ordenmédica y la medicación recibida realmente por elpaciente, y se centraban principalmente en los errores decomunicación, dispensación y administración.Sin embargo, la definición actual incluye los errores deprescripción y seguimiento, puesto que ademáséstos suponen aproximadamente la mitad de todos los erroresque se detectan y son los responsables de los acontecimientosadversos de mayor gravedad para los pacientes (27).
Un error demedicación puede no producir un acontecimiento adverso; esdecir, muchos errores no ocasionan daños a los pacientes,aunque son un indicador de una baja calidad de laterapéutica.
Acontecimiento adverso potencial (potential adverse drugevent, PADE)
Es un error demedicación grave que podría haber causado undaño, pero que no lo llegó a causar, bien por suerte(por ejemplo, el paciente no tuvo una reacciónalérgica a un medicamento que recibió a pesar de queestaba anotado en la historia clínica que sí eraalérgico) o bien porque fue interceptado antes de quellegara al paciente (por ejemplo, la enfermera se dio cuenta de queestaba prescrito un medicamento al que el paciente eraalérgico y llamó al médico para que locambiara) (27). El análisis de los AAM potenciales esútil porque permite identificar tanto los puntos donde fallael sistema y se producen los errores como los puntos donde funcionay los errores se consiguen interceptar y evitar.
Cabe precisarque todos los acontecimientos adversos potenciales y los AAMprevenibles se producen por errores de medicación, pero queafortunadamente la mayoría de los errores demedicación son banales y no llegan a producir efectosnocivos a los pacientes (15).
MÉTODOS DE DETECCION DE AAM
En elámbito hospitalario se utilizan varios métodos dedetección de AAM, algunos de los cuales se describenbrevemente a continuación. Es necesario resaltar que estosmétodos se deben considerar como opcionescomplementarias no excluyentes. Cada hospital, dependiendo desus características y de los medios de que disponga,seleccionará y adaptará aquellos métodos quele resulten más rentables y que le permitan identificar susproblemas y valorar el efecto de las medidas que adopte parareducir los EM y prevenir los AAM.
Notificación voluntaria
Es elmétodo básico. Consiste en la notificaciónespontánea por parte de los profesionales sanitarios detodos aquellos AAM o AAM potenciales que observan en supráctica profesional.
La principalventaja de este método radica en su sencillez y facilidad deaplicación; requiere pocos medios e incluso en loshospitales en que ya se dispone se puede aprovechar el sistema denotificación de RAM (27).
Su principalinconveniente reside en que su éxito dependefundamentalmente de la voluntad de notificar por los profesionalessanitarios, por lo que su eficacia es muy baja (29). No obstante,partiendo de la base de esta limitación, lo que conviene esimplementar medidas adicionales para incrementar el grado denotificación y, siempre que sea posible, complementar estemétodo básico con otros métodos. Así,el bajo índice de comunicación por la presiónasistencial o por simple «pereza» para cumplimentar elimpreso de notificación se puede incrementar mediantemedidas como son: a) distribuir por las unidades deenfermería un impreso sencillo, tipo tarjeta, que sirvasimplemente para avisar del suceso y cuya cumplimentaciónposterior se puede realizar por personal encargado, y b) realizarvisitas periódicas a las unidades clínicas recabandosospechas de AAM o de posibles AAM y promoviendo lanotificación.
Uno de losprincipales problemas en la comunicación de AAM,especialmente cuando se trata de notificar los AAM preveniblescausados por EM, es el temor a posibles castigos o a demandaslegales. Ello se puede tratar de obviar posibilitando que lanotificación sea anónima y garantizando el manejoconfidencial de todas las notificaciones, así comoprocurando crear un ambiente no punitivo.
Revisión de historias clínicas
Consiste en larevisión exhaustiva de la información contenida en lahistoria clínica de los pacientes (evoluciónclínica, hoja de enfermería, órdenes detratamiento, resultados de laboratorio, etc.) por personalentrenado (farmacéuticos, médicos, DUE) con el fin dedetectar sucesos susceptibles de ser AAM (16, 29). Estainformación se recoge habitualmente de forma prospectiva yse complementa mediante entrevistas al personal sanitario implicadoy a los propios pacientes.
Larevisión prospectiva de historias clínicas es elúnico método que permite obtener informaciónválida sobre la frecuencia de AAM en un determinadoámbito (30). Esta revisión se puede realizar sobreuna muestra aleatoria de historias de un tamaño suficientepara obtener estimaciones precisas (29).
Estemétodo permite detectar todo tipo de incidentes (AAM y AAMpotenciales), pero tiene el inconveniente de que precisa muchotiempo y se necesita disponer de recursos humanos importantes, porlo que resulta demasiado costoso para ser realizado de formarutinaria. Otros inconvenientes son que está sujeto a laformación de los revisores y que en muchos casos losproblemas debidos a errores médicos pueden no estardocumentados en la historia clínica y consecuentemente nodetectarse.
Unatécnica alternativa, que puede resultar máseficiente, consiste en efectuar un cribaje previo de las historiasclínicas, seleccionando aquellas correspondientes adiagnósticos alertantes sospechosos de estar causados porAAM. La tabla 1 recoge un listado dediagnósticos alertantes (11, 31).
Tabla 1. Relación de diagnósticos alertantes(11, 31) |
| -- Eritemamultiforme. |
| -- Eritemanodoso. |
| --Prurito. |
| --Erupción cutánea. |
| --Urticaria. |
| --Mialgia. |
| --Miopatía. |
| --Calambres. |
| --Ataxia. |
| --Confusión. |
| --Convulsiones. |
| --Mareo. |
| --Discinesia. |
| -- Trastornoextrapiramidal. |
| --Cefalea. |
| --Temblor. |
| --Síndrome neuroléptico maligno. |
| --Insomnio. |
| --Nerviosismo. |
| -- Hemorragiaintracraneal. |
| --Glaucoma. |
| --Sordera. |
| --Epistaxis. |
| --Diarrea. |
| --Estreñimiento. |
| --Náuseas, vómitos. |
| --Epigastralgia. |
| -- Dolorabdominal. |
| --Hematemesis. |
| --Melenas. |
| --Rectorragia. |
| -- Hemorragiadigestiva. |
| --Ictericia. |
| --Hepatitis. |
| --Pancreatitis. |
| -- Hiper ehipopotasemia. |
| --Hipoglucemia. |
| --Hiponatremia. |
| --Síndrome de Cushing. |
| --Diabetes. |
| --Edema. |
| -- BloqueoA-V. |
| --Arritmia. |
| -- Hipo ehipertensión. |
| --Intoxicación digitálica. |
| --Tos. |
| --Disnea. |
| --Broncoespasmo. |
| -- Fibrosispulmonar. |
| -- Anemiahemolítica. |
| -- Anemiaaplásica. |
| --Leucopenia. |
| --Trombocitopenia. |
| --Hematuria. |
| --Insuficiencia urenal aguda. |
| --Retención urinaria. |
| -- Shockanafiláctico. |
Otrométodo utilizado para detectar AAM consiste en larevisión retrospectiva de historias clínicas de lospacientes con diagnósticos al alta de efectos adversos pormedicamentos, según los códigos CIE-9-MC (32, 33).Este método presenta las limitaciones propias de queadolecen los estudios retrospectivos, especialmente en este caso laincompleta documentación de los AAM en las historias queimpide caracterizar ciertos aspectos de los mismos, como losrelacionados con su posible evitabilidad. Asimismo, elnúmero de AAM detectados puede ser escaso, ya que ennumerosas ocasiones los incidentes causados por medicamentos no secodifican como tales (32).
Monitorización de señales dealerta
Estemétodo se basa en el seguimiento de determinadasseñales de alerta cuya presencia puede ser un indicador deque se ha producido un AAM, como son la utilización dedeterminados antídotos o tratamientos sintomáticos, ola presencia de valores anormales en algunas pruebasanalíticas (tabla 2) (27,33).
Tabla 2. Señales de alerta de posiblesacontecimientos adversos por medicamentos (AAM) (27,33) |
| Medicamentostrazadores de AAM |
| --Carbón activado. |
| --Flumazenilo. |
| --Naloxona. |
| -- Anticuerposantidigitálicos. |
| --Loperamida. |
| -- VitaminaK. |
| --Protamina. |
| -- Glucosa50%. |
| --Dexclorfeniramina. |
| --Hidroxicina. |
| -- Corticoidestópicos. |
| --Poliestirensulfonato sódico. |
| --Diazepam. |
| --Fenitoína. |
| Pruebasanalíticas |
| --Concentraciones séricas de medicamentos: digoxina,gentamicina, fenitoína, teofilina, etc. |
| --Glucemia. |
| --INR. |
| --Concentraciones de potasio. |
Laaplicación de este método puede ser muy útil yfactible en servicios de farmacia. Por ejemplo, en lasección de farmacocinética clínica, elanálisis de los pacientes que presenten concentracionestóxicas de fármacos permite identificaracontecimientos adversos causados por distintos tipos de errores(errores de dosificación o de administración, faltade seguimiento clínico, interacciones, etc.) y acometer eldesarrollo de medidas preventivas para evitarlos (33).
Tambiénpuede ser un método práctico para detectar problemasespecíficos que se produzcan en un determinado hospital oservicio (por ejemplo, problemas en la utilización deanticoagulantes orales o de opioides) y para valorar el resultadode las intervenciones que se realicen para subsanarlos(27).
Monitorización automatizada
En elámbito hospitalario se han desarrollado sistemasinformáticos que contienen las historias clínicasinformatizadas e integran los registros de los pacientesprocedentes de distintas fuentes, fundamentalmente la historiaclínica y los datos de farmacia y de laboratorio. A su vezestos sistemas incorporan también bases de datos coninformación sobre terapéutica, programas dedosificación basados en parámetrosfarmacocinéticos de población, programas deinteracciones, etc., y trabajan relacionando estainformación con los datos individuales de cadapaciente.
Estos sistemasexpertos se han desarrollado principalmente para mejorar laprescripción médica, ya que ayudan en laselección de los medicamentos, proporcionan pautas dedosificación individualizadas en función de lascaracterísticas de los pacientes, avisan sobre posiblesinteracciones medicamentosas y efectos adversos y facilitantambién información sobre alternativasterapéuticas y coste (34-37).
Esta estrategiase utiliza también para detectar AAM en pacienteshospitalizados. Para ello en la base de datos del sistemainformático se incorporan programas específicos dedetección de posibles AAM, los cuales consistenen:
--Inclusión de señales de alerta de posibles AAM parasu detección automática, como son manifestacionesclínicas sugerentes de AAM, interrupción brusca detratamientos, reducción de la dosis, prescripción dealgunos antídotos o tratamientos sintomáticos yvalores anormales en concentraciones séricas defármacos o ciertas pruebas analíticas (38,39).
--Especificación de AAM diana para su identificaciónrápida. Por ejemplo, inclusión de posiblessíntomas alertantes de toxicidad y de fármacos ogrupos farmacológicos frecuentemente implicados en suaparición (40).
La gran ventajade estos sistemas radica en que se pueden utilizar no sólopara detectar AAM, sino también para prevenirlos (35). Eneste sentido se han desarrollado programas dirigidos a corregirerrores de prescripción que pueden dar lugar a laaparición de AAM
(prevención primaria) y programas para conseguir ladetección precoz de AAM antes de que hayan llegado aproducir el máximo daño y prevenir que se agravenmás las manifestaciones clínicas de toxicidad(prevención secundaria) (39, 40). Entre los primerosfiguraría el instaurar un control diario automatizado de lostratamientos, identificando aquellos pacientes que tengan prescritauna dosis inapropiada o un medicamento inapropiado enfunción de sus característicasfisiopatológicas (por ejemplo, prescripción de unadosis excesiva de un aminoglicósido en un paciente con lafunción renal deteriorada o de benzodiazepinas en pacientesde edad avanzada). Entre los segundos se puede citar el seguimientode determinados efectos adversos diana y la revisión defármacos concomitantes habitualmente implicados en suproducción (por ejemplo, detección de convulsiones enpacientes en tratamiento con imipenem o quinolonas).
Estos sistemashan demostrado ser sensibles, poco costosos y muy eficientes paradetectar y prevenir AAM. Aunque en la actualidad no todos loshospitales puedan implementar sistemas de este tipo, dado el avancede la informática y la automatización progresiva delos procedimientos de gestión, es previsible que con eltiempo se vayan incorporando a la práctica hospitalaria yconstituyan una herramienta fundamental para detectar y reducir losAAM y, en definitiva, para mejorar la calidad de lautilización de los medicamentos.
MÉTODOS PARA EVALUAR LA EVITABILIDAD DE LOSAAM
El principalobjetivo de los estudios de AAM es diferenciar y caracterizar losAAM prevenibles, ya que éstos son la expresión deerrores que se producen en el proceso de utilización de losmedicamentos y constituyen el área sobre la que es posibleplanificar con más facilidad estrategias dirigidas a suprevención.
Para establecerla evitabilidad de los AAM puede recurrirse a dos tipos demétodos: la opinión de un panel de expertos y laaplicación de unos criterios previamente definidos. Elprimer método se utiliza por distintos grupos de trabajo (7,8, 16, 41), si bien hay que tener en cuenta que los resultadospueden tener problemas de reproductibilidad al estar condicionadospor la subjetividad de los evaluadores. El segundo método hasido aplicado por distintos autores (10, 11, 42, 43) y estábasado en establecer previamente de forma explícita lascaracterísticas que pueden diferenciar los AAM preveniblesde los inevitables.
La tabla 3 recoge el método utilizado pornosotros para evaluar la evitabilidad de los AAM (11). En primerlugar, los AAM se clasifican como prevenibles o inevitables,utilizando una adaptación del cuestionario elaboradoinicialmente por Schumock y Thornton (42), al que se hanincorporado varias preguntas (11).
Tabla 3. Evaluación de la evitabilidad de losacontecimientos adversos por medicamentos (AAM) (11) |
| Clasificación del AAM en prevenible o en inevitable(adaptación de 42) |
| Un AAM sepuede considerar prevenible cuando se pueden contestarafirmativamente a una o más de las siguientespreguntas |
| -- ¿Elmedicamento implicado en el AAM es inapropiado considerando lasituación clínica del paciente? |
| -- ¿Ladosis, la vía o la frecuencia de administración soninapropiadas considerando la edad, el peso o la patologíasubyacente del paciente? |
| -- ¿Laduración del tratamiento es inferior o superior a laestablecida para la indicación que se trata? |
| -- ¿Seha omitido la realización de los controles clínicosnecesarios para el seguimiento del tratamiento? |
| --¿Había presentado previamente el paciente unareacción alérgica o un efecto adverso similar con elmedicamento o con otros con los que presente reactividad cruzada oque tengan el mismo mecanismo de acción? |
| -- ¿ElAAM se produjo como consecuencia de algún tipo deinteracción? |
| -- ¿Sedeterminaron concentraciones séricas del medicamentopotencialmente tóxicas o valores anormales en otras pruebasde laboratorios utilizadas para controlar eltratamiento? |
| -- ¿Seha prescindido del tratamiento preventivo necesario para evitar laaparición del efecto adverso cumpliendo el pacientecriterios para recibirlo? |
| -- ¿ElAAM se produjo por un cumplimiento errático de laprescripción? |
| -- ¿Seha producido el AAM por un error en la administración delmedicamento? |
| --¿El AAM deriva de una automedicaciónincorrecta? |
| -- ¿Seha producido el AAM por alguna otra circunstancia que pueda serconsiderada un error? |
| Análisis de los tipos de errores asociados a laaparición de los AAM prevenibles |
| Errores deprescripción o de seguimiento médico deltratamiento |
| -- Medicamentono recomendado para la indicación clínica que sepretende tratar. |
| -- Historiaprevia de reacción alérgica o de efecto adversosimilar con el medicamento o con otros con los que presentereactividad cruzada o tengan el mismo mecanismo deacción. |
| -- Medicamentocontraindicado por interacción o por lascaracterísticas o patología subyacente delpaciente. |
| -- Medicamentoinapropiado para el paciente por sus características opatología subyacente. |
| -- Dosis ofrecuencia de administración excesivas en relación alpeso, edad o situación clínica delpaciente. |
| -- Dosiselevadas en medicamentos con estrecho margen terapéutico(confirmado por determinación analítica). |
| -- Dosismenores de las establecidas por la indicación clínicaque se trata o edad o peso del paciente. |
| --Duración del tratamiento mayor de larecomendada. |
| --Duración del tratamiento menor de la recomendada ointerrupción precoz del mismo. |
| --Administración de dos o más medicamentos con el mismoprincipio activo o con principios activos del mismo grupofarmacológico. |
| --Interacción medicamentosa no contraindicada. |
| -- Falta detratamiento preventivo, cumpliendo criterios pararecibirlo. |
| -- Error deescritura en la prescripción médica. |
| --Falta de control y seguimiento del tratamiento. |
| Erroresrelacionados con el paciente |
| --Automedicación incorrecta. |
| -- Falta decumplimiento. |
| -- Errores enla administración. |
| Errores deenfermería |
| -- Medicamentoincorrecto. |
| -- Dosisincorrecta. |
| --Preparación incorrecta. |
| --Técnica de administración incorrecta |
| Errores enfarmacia |
| -- Errores detrascripción y verificación. |
| -- Errores depreparación. |
| -- Errores dedispensación (medicamentos, dosis, formafarmacéutica, etc.). |
Los AAM queresultan ser prevenibles tras la aplicación de dichocuestionario se consideran errores de medicación y seanalizan posteriormente con el fin de determinar los tipos deerrores asociados a su aparición. La tabla 3 recoge lostipos de errores que hemos establecido para realizar esteanálisis en función de la experiencia adquirida en elanálisis de AAM y en programas de control de calidad de laprescripción y que vamos actualizando. Cabe precisar que confrecuencia los AAM son multifactoriales, por lo que en muchos casosse pueden adscribir dos o más errores a la apariciónde un determinado caso. Otros autores han establecido otroscriterios de clasificación de los tipos de errores (16, 17).Por último se puede estimar el grado de evitabilidad de losAAM en función del tipo de errores involucrados en suaparición (11, 43).
CONCLUSION
Losacontecimientos adversos por medicamentos constituyen unapatología emergente, con una gran repercusiónasistencial, social y económica; sin embargo, en nuestropaís no se asumen todavía como un problemaprioritario. Para conseguir su reducción es preciso queprofesionales sanitarios, sociedades científicas, organismose instituciones vinculadas al cuidado y prevención de lasalud, industria farmacéutica y los propios pacientes seconciencien de la trascendencia de este problema y adquieran lacultura necesaria para reconocer y abordar medidas dirigidas areducir los errores de medicación.