Determinar los niveles de sedación del paciente crítico pediátrico mediante el Biespectral Index Sensor (BIS) y analizar la relación entre el grado de sedación y las variables sociodemográficas y clínicas del paciente.
MétodosEstudio observacional, analítico, transversal y multicéntrico de mayo de 2018 a enero de 2020 desarrollado en 5unidades de cuidados intensivos pediátricas del territorio español. Se registraron como variables sociodemográficas y clínicas el sexo, la edad, motivo de ingreso, si el paciente tenía enfermedad crónica, el tipo y número de fármacos que se le estaban administrando y la duración de la estancia. Además, se anotaron los valores del BIS una vez por turno, mañana y noche, durante 24 h.
ResultadosSe incluyó en el estudio a un total de 261 pacientes, de los cuales el 53,64% eran del sexo masculino, con una edad mediana de 1,61 años (0,35-6,55). El 70,11% (n=183) estaban analgosedados y monitorizados con el sensor BIS. Se observó una mediana en las puntuaciones globales de BIS de 51,24±14,96 en el turno de mañana y de 50,75±15,55 en el de noche. No se detectó significación estadística al comparar los niveles de BIS y las diversas variables sociodemográficas y clínicas del paciente crítico pediátrico.
ConclusionesA pesar de las limitaciones inherentes al sensor BIS, los estudios existentes y el que aquí se presenta muestran que el BIS es un instrumento útil para monitorizar el grado de sedación en el paciente crítico pediátrico. Se requieren más investigaciones que objetiven qué variables relacionadas con el paciente tienen más peso en al grado de analgosedación y que contrasten clínicamente la eficacia de escalas como, por ejemplo, la COMFORT Behavior Scale versión española.
To determine the grade of sedation in the critically ill paediatric patient using Biespectral Index Sensor (BIS) and to analyse its relationship with sociodemographic and clinical patient variables.
MethodsObservational, analytical, cross-sectional and multicentre study performed from May 2018 to January 2020 in 5 Spanish paediatric critical care units. Sex, age, reason for admission, presence of a chronic pathology, type and number of drugs and length of stay were the sociodemographic and clinical variables registered. Furthermore, the grade of sedation was assessed using BIS, 11per shift over 24hours.
ResultsA total of 261 paediatric patients, 53.64% of whom were male, with a median age of 1.61 years (0.35-6.55), were included in the study. Of the patients, 70.11% (n=183) were under analgosedation and monitored using the BIS sensor. A median of BIS values of 51.24±14.96 during the morning and 50.75±15.55 during the night were observed. When comparing BIS values and sociodemographic and clinical paediatric variables no statistical significance was detected.
ConclusionsDespite the limitations of the BIS, investigations and the present study show that BIS could be a useful instrument to assess grade of sedation in critically ill paediatric patients. However, further investigations which determine the sociodemographic and clinical variables involved in the grade of paediatric analgosedation, as well as studies that contrast the efficacy of clinical scales like the COMFORT Behaviour Scale-Spanish version, are required.
La valoración del grado de analgesia y sedación durante la atención integral al paciente crítico pediátrico es de vital importancia para reducir los eventos adversos. El Biespectral Index Sedation (BIS) es un instrumento útil en la determinación del grado de sedación en el paciente crítico pediátrico.
Qué aportaNo se han hallado investigaciones en la literatura científica que, como la que se presenta, aborden la relación entre las variables sociodemográficas y clínicas de los pacientes que ingresan en las unidades de cuidados intensivos pediátricas y su grado de sedación.
Implicaciones para la prácticaTodos los pacientes analizados mostraron adecuado nivel de sedación, por lo que su manejo en las unidades de cuidados intensivos pediátricas analizadas fue adecuado. Aunque en la presente investigación no se ha hallado significación estadística entre determinadas variables sociodemográficas y clínicas del paciente pediátrico, este estudio asienta las bases para que futuras investigaciones indaguen el impacto de las características específicas del paciente crítico pediátrico y la necesidad de fármacos analgésicos y sedantes.
Durante la atención integral a un paciente pediátrico ingresado en una unidad de cuidados intensivos pediátricos (UCIP) es de vital importancia asegurar un correcto manejo de la analgesia y sedación1, puesto que este aspecto tiene influencia en la calidad y seguridad durante todo el proceso asistencial2.
En este sentido, la Sociedad de Cuidados Intensivos Pediátricos (SECIP) define la analgesia como la «abolición de la percepción del dolor ante estímulos que normalmente lo producirían, pero sin intención de producir sedación, que si aparece será como efecto secundario de la medicación analgésica»3. Por tanto, la analgesia reduce el dolor causado por los procedimientos invasivos o por la propia enfermedad4,5.
El manejo del confort del paciente crítico ingresado en una UCIP, entendido como un correcto control del dolor y óptimo grado de sedación, es un aspecto esencial que cualquier profesional que trabaja en estas áreas debe tener en cuenta. La importancia de la monitorización del grado de dolor y de la sedación viene determinada por la evidencia científica disponible en este campo, la cual constata la relación directa entre un uso adecuado de fármacos con el tiempo de ventilación mecánica, la estancia en UCI, la presencia de complicaciones nosocomiales e, incluso, la mortalidad6-11. Dicho manejo debe iniciarse con una correcta valoración y tratamiento del dolor. Solo una vez asegurado que el paciente no tiene dolor, debe plantearse el uso de sedantes.
Por tanto, en el manejo del confort del paciente pediátrico críticamente enfermo, la identificación del dolor y su manejo constituyen el primer escalón. La valoración de este síntoma en pediatría puede llevarse a cabo con diversas escalas autoevaluativas en pacientes comunicativos, como la numérica o visual analógica, así como las conductuales FLACC (Face, Legs, Activity, Cry, Consolability) o la Behavior Pain Scale en pacientes no comunicativos12.
Por lo que a la sedación se refiere, la SECIP la define como «la disminución de la conciencia del entorno». Además, delimita diversos grados de sedación: la consciente, cuando se provoca en el paciente una depresión leve de la consciencia y, por tanto, el enfermo está reactivo a estímulos y, la sedación profunda o hipnosis, cuando existe una depresión mayor de la consciencia, con pérdida de reflejos protectores de la vía aérea3. Aun así, es importante resaltar que algunos autores señalan que la sedación del paciente crítico que es atendido en una UCI incluye la analgesia, el delirium, la humanización, movilización precoz y el favorecer el sueño nocturno13. Por consiguiente, tanto la analgesia como la sedación se convierten en herramientas útiles a la hora de mantener un nivel óptimo y seguro de confort en el niño crítico.
A diferencia del dolor, cuya valoración e instrumentos están sistematizados, en el caso de la evaluación objetiva del grado de sedación en el paciente crítico, a pesar de que se recomienda el empleo de escalas validadas14, dicha determinación en el campo pediátrico es compleja porque no existe una herramienta gold standard que nos permita valorar el grado de sedación y, por tanto, de agitación15. Sin embargo, la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMCYUC), la Sociedad de Cuidados Críticos (SCC) y la Sociedad Española de Cuidados Intensivos Pediátricos (SECIP) insisten en esta determinación y en el empleo durante el manejo clínico del grado de sedación y agitación del paciente críticamente enfermo de escalas validadas6.
Por lo que al grado de sedación se refiere, aunque su valoración no está extendida en las UCIP y no se ha constatado la adaptación y validación al contexto español de las diversas escalas, existen instrumentos como la Motor Activity Assessment Scale (MAAS), la Sedation-Agitation Scale (SAS) y la Richmond Agitation Sedation Scale (RASS), que nos permiten su cuantificación, sobre todo en el paciente adulto8. Los instrumentos más extendidos son la escala Ramsay y la COMFORT, aunque también tienen como principal limitación que no han sido validadas en pediatría, que no han demostrado su utilidad en pacientes relajados muscularmente y que han sido poco testadas con niños15. Actualmente, la SECIP recomienda emplear la escala COMFORT Behavior Scale16, recientemente validada para población española, que permite cuantificar el grado de disconfort del paciente crítico pediátrico, tanto consciente como sedado, desde una vertiente psicológica, definida como comportamientos negativos sobre el organismo y asociados al miedo, ansiedad y dolor de los niños críticamente enfermos17. Además, se dispone de la escala de sedación para procedimientos del Hospital Niño Jesús, aplicable para monitorizar la sedación en procedimientos invasivos bajo sedación profunda en pediatría18.
A la vez, es importante resaltar que diversos estudios han abordado la eficacia de la monitorización no invasiva mediante la determinación del BIS (fig. 1), en la valoración del grado de sedación, aunque con resultados dispares, pero considerados como aceptables, en especial, en el paciente paralizado o relajado muscularmente19-25 y en el paciente paliativo26. Dicho índice está validado en población>1 mes de vida, aunque algunos autores abogan por su utilidad en mayores de 6 meses27-30, y objetiva el grado de hipnosis del paciente crítico pediátrico al estimar el nivel de actividad eléctrica mediante el análisis de las frecuencias de ondas electroencefalográficas. El BIS tiene como principal limitación que no existe evidencia clara de cuáles son los valores que se relacionan con mejores resultados en el paciente crítico pediátrico y que el sensor, en ocasiones, puede lesionar la piel del paciente. Aun así, su uso está extendido en las UCIP y guía en muchas ocasiones las pautas de sedación según los valores obtenidos (tabla 1).
Relación entre valor del sensor Biespectral IndexSensor (BIS) y grado de sedación34
| Valor del BIS obtenido | Grado de sedación |
|---|---|
| 81-100 | No sedación o sedación ligera |
| 61-80 | Sedación moderada |
| 40-60 puntos | Sedación profunda |
| <40 puntos | Sedación muy profunda |
| 0 puntos | Supresión electroencefalográfica |
Tal y como apuntan Alcántara et al. en su investigación, el manejo escalonado del paciente crítico, incidiendo primero en la analgesia y, una vez controlada, en el grado de sedación, ayuda a evitar eventos adversos y situaciones de sedación difícil12. Por ello, se ha de potenciar una adecuada valoración y manejo del grado de dolor para evitar situaciones de infradiagnóstico12,31. De igual forma sucede con el grado de sedación, en el que una inadecuada monitorización puede conllevar un excesivo uso de medicamentos, con la consiguiente inestabilidad hemodinámica, retraso en el destete del respirador y aumento de la morbimortalidad, o todo lo contrario, lo cual podría implicar desincronías del paciente con el respirador e, incluso, casos de extubaciones accidentales15.
En el campo específico de la pediatría, Mahajan et al. proponen que el desarrollo neurobiológico del paciente, así como sus estructuras anatómicas y habilidades funcionales, le confieren una alta susceptibilidad al dolor y las consiguientes respuestas estresantes hemodinámicas, inmunes, hormonales y metabólicas, más altas que las del paciente adulto32. A la vez, la inmadurez de los diferentes órganos y sistemas del paciente pediátrico hace que responda de forma diferente ante un proceso patológico, por lo que nunca deben ser tratados como adultos en miniatura33. Por este motivo, variables como la edad, el sexo, el presentar o no una enfermedad crónica y el motivo de ingreso en una UCIP pueden tener un impacto en las necesidades farmacológicas de estos pacientes críticos. La justificación del presente estudio deriva de la importancia que tiene valorar de forma rutinaria y asegurar un adecuado nivel de analgesia y sedación durante toda la atención integral del paciente crítico pediátrico, individualizando los fármacos y las dosis, y del hecho de que no se han hallado investigaciones que determinen la interrelación entre grado de sedación y variables sociodemográficas y clínicas del paciente.
En este artículo se detallan parte de los resultados obtenidos de una investigación multicéntrica más amplia, cuyos objetivos fueron: 1) determinar los niveles de sedación del paciente crítico pediátrico mediante el sensor BIS y 2) analizar la relación entre el grado de sedación y las variables sociodemográficas y clínicas del paciente.
Material y métodoSe realizó un estudio observacional, analítico, transversal y multicéntrico de mayo de 2018 a enero de 2020 en 5 UCIP españolas.
Teniendo en cuenta una técnica de muestreo no probabilística y consecutiva, se incluyó a pacientes de 7 días (los menores se excluyeron porque ingresan en áreas de críticos neonatales) a 18 años de edad según los criterios que se exponen a continuación.
Criterios de inclusión:
- 1.
Aceptación y firma del consentimiento informado.
- 2.
Administración de fármacos sedantes y analgésicos en bomba de infusión continua durante un mínimo de 24 h.
- 3.
Monitorización del grado de sedación mediante el BIS.
Criterios de exclusión:
- 1.
Pacientes pediátricos con alguna lesión cutánea en la frente.
- 2.
Pacientes pediátricos que en el momento del estudio estaban en una situación terminal.
- 3.
Barrera idiomática importante que dificultara la comunicación con la familia.
Se seleccionaron como variables sociodemográficas y clínicas la edad del paciente (en años), el sexo, si el paciente padecía o no una enfermedad crónica, el motivo de ingreso en las UCIP analizadas, turno laboral en el que se valoró el grado de sedación (mañana 8:00-20:00 h o noche 20:01-7:59 h), tipo y cantidad de fármacos sedantes y analgésicos indicados y la estancia en UCIP (en días).
El grado de sedación se determinó colocando en la frente del paciente un BIS (fig. 1). Para encontrar diferencias entre puntuaciones, se categorizaron de la siguiente forma: no sedación (puntuación de 81-100); sedación moderada (puntuaciones de 61-80); profunda (puntuaciones de 40-60); muy profunda (puntuación≤40) y supresión electroencefalográfica (puntuación de 0)34-36.
Proceso de recogida de datosEn primer lugar, se creó un cuaderno de recogida de datos ad hoc que incluyó el consentimiento informado, las variables sociodemográficas y clínicas y las parrillas de recogida de datos. Dicho documento lo validó todo el equipo investigador de los 5 centros colaboradores. Posteriormente, se llevó a cabo una formación vía telemática a todo el equipo colaborador en la que se detallaron los objetivos de la investigación, los instrumentos y el procedimiento de recogida de datos. Cuando un paciente cumplía con los criterios de inclusión anteriormente comentados y la familia daba su consentimiento libre y voluntario de participación en el estudio, se registraban en el documento ad hoc los datos sociodemográficos y clínicos del paciente. Las determinaciones de sedación mediante el registro del valor BIS que aparecía en el monitor se llevaron a cabo una vez por turno (día y noche), para determinar si las dinámicas de trabajo entre el turno diurno y el nocturno tenían un impacto en el grado de sedación, durante las primeras 24 h de inclusión del paciente en la investigación. Dichos valores se dieron por válidos si obtenían un índice de calidad de la señal>95.
Análisis estadísticoTodos los datos del estudio se almacenaron en una base de datos creada con el programa estadístico SPSS v.23 de IBM®.
Se utilizaron estadísticos descriptivos (media, desviación típica, mediana o cuartiles) para representar los resultados derivados de las variables numéricas, mientras que las categóricas se expresaron en forma de tablas de frecuencias con porcentajes.
Se calculó la correlación de Spearman para determinar si había relación entre 2variables numéricas y la de γ de Goodman y Kruskal para establecer dicha relación entre una variable numérica y otra ordinal. Para establecer comparaciones de medias entre una variable numérica y otra categórica se empleó la prueba t de Student, el no paramétrico de Kruskal-Wallis y el de la U de Mann-Whitney, según su distribución. Para calcular dicha relación entre 2variables categóricas se empleó el test del χ2: de Pearson.
En todo momento se asumió un intervalo de confianza del 95% y los datos se consideraron estadísticamente significativos si p≤0,001.
Consideraciones éticasPreviamente a la investigación se obtuvieron los correspondientes certificados del Comité de Ética e Investigación Clínica de todos los centros colaboradores. Durante la planificación y ejecución de la investigación se tuvieron en cuenta los principios de la Declaración de Helsinki (2009), los del Informe Belmont, así como los preceptos planteados en la Ley Orgánica 1/1996 de protección jurídica del menor y en la Ley 41/2002 básica y reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica.
La participación en la investigación fue en todo momento voluntaria. Se informó verbalmente y por escrito a cada familiar participante y se le solicitó, además, el consentimiento informado escrito. Se aseguró durante el manejo de la información el anonimato del paciente y familiar, preservando así las cuestiones planteadas en la Ley Orgánica de protección de datos de carácter personal de España LORTAD (ley orgánica 15/1999 del 13 de diciembre).
ResultadosSe incluyó en el estudio a un total de 261pacientes, de los cuales el 53,64% eran del sexo masculino, con una edad mediana de 1,61 años (0,35-6,55). Al 70,11% (n=183) de los pacientes se les estaba administrando analgesia y sedación y tenían monitorizado el sensor BIS, en comparación con el 29,89% (n=78) a los que no. El midazolam (40,23%; n=105), la metadona (36,40%; n=95) y el fentanilo (16,09%; n=42) fueron los fármacos sedantes y analgésicos más empleados. Se obtuvo una mediana en las puntuaciones globales de BIS de 51,24±14,96 en el turno de día y de 50,75±15,55 en el de noche. Al clasificar las puntuaciones, establecer grados de sedación y dividirlos por turnos laborales, se objetivó que el mayor grupo de pacientes se encontraba en sedación profunda (20,31%; n=53 en el turno de día versus 19,92%; n=52 en el de noche) (tabla 2). La estancia de los pacientes en las UCIP obtuvo una mediana de 5 días (2-12).
Grado de sedación según clasificación Biespectral Index Sensor y turno laboral (n=183)
| Clasificación BIS según valor obtenido | Turno de día(n=110) n (%) | Turno de noche(n=114) n (%) |
|---|---|---|
| Sedación moderada (61-80) | 36 (13,79) | 39 (14,94) |
| Sedación profunda (40-60) | 53 (20,53) | 52 (19,92) |
| Sedación muy profunda (<40) | 22 (8,43) | 23 (8,81) |
| Supresión electroencefalográfica (0) | 0 (0) | 0 (0) |
BIS: Biespectral Index Sensor.
Al analizar los datos obtenidos divididos por sexo, se observaron puntuaciones medias de BIS en el turno de día de 50,64±15,23 en los niños versus los 51,98±14,90 puntos de las niñas. Respecto al de noche, se registraron valores de 50,14±16,30 en los niños y de 51,62±14,87 en las niñas. Al comparar puntuaciones medias de sedación y relacionarlas con la variable sexo, no se obtuvo significación estadística, ni en el tuno día (t de Student: −046; p=0,64) ni en el de noche (t de Student: −0,51; p=0,60). Al clasificar las puntuaciones medias en grados de sedación, se objetivó que el 41,8% (n=23) de las niñas y el 52,7% (n=29) de los niños estaban con sedación profunda en el turno de día (n=110) versus el 44,8% (n=26) de los niños y el 46,4% (n=26) de las niñas en el turno de noche (n=114). Tampoco se observó significación estadística entre el grado de sedación y el sexo del paciente, ni en el turno de mañana (χ2: 1,6; p=0,42) ni en el de noche (χ2: 0,38; p=0,82).
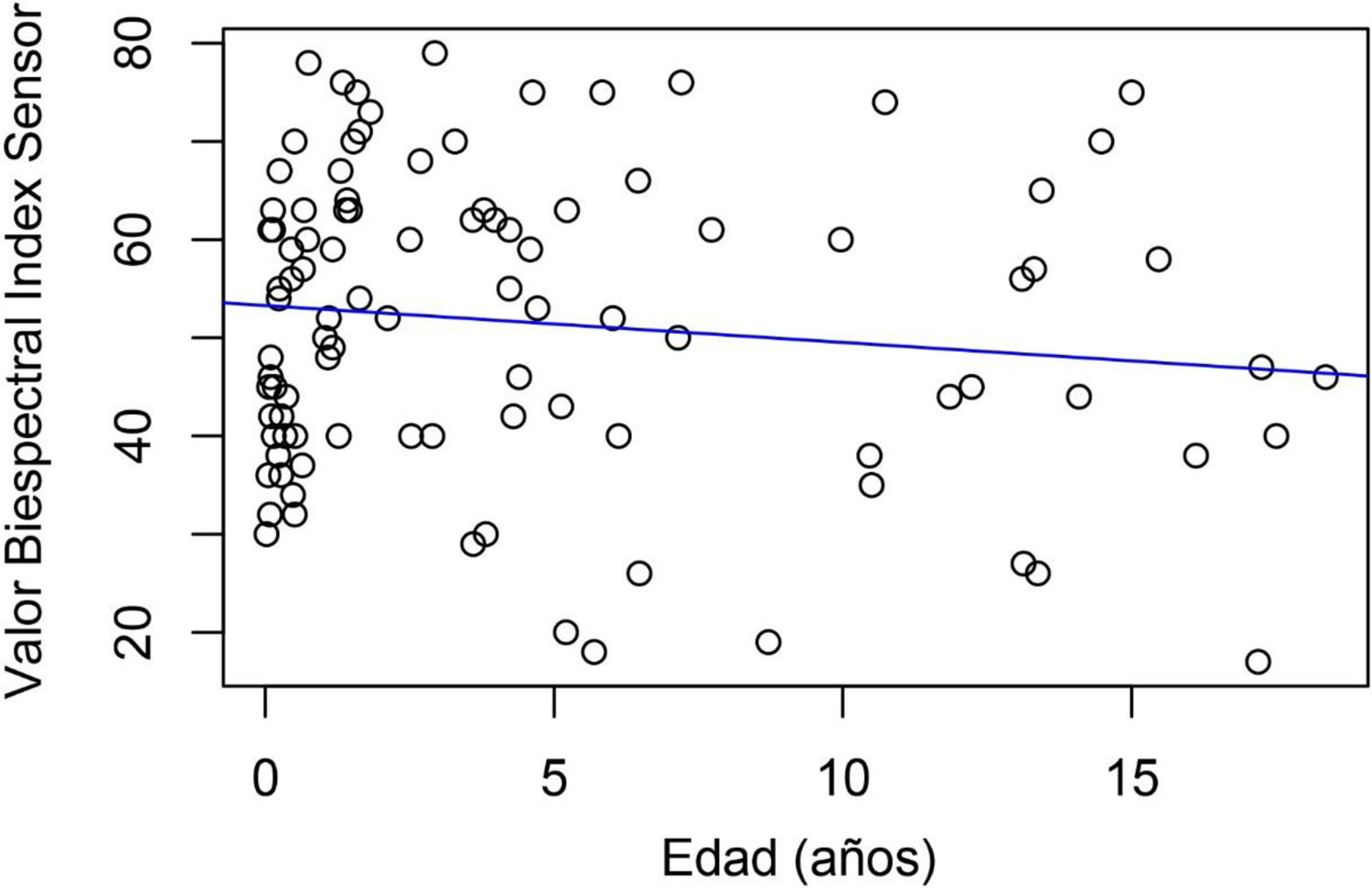
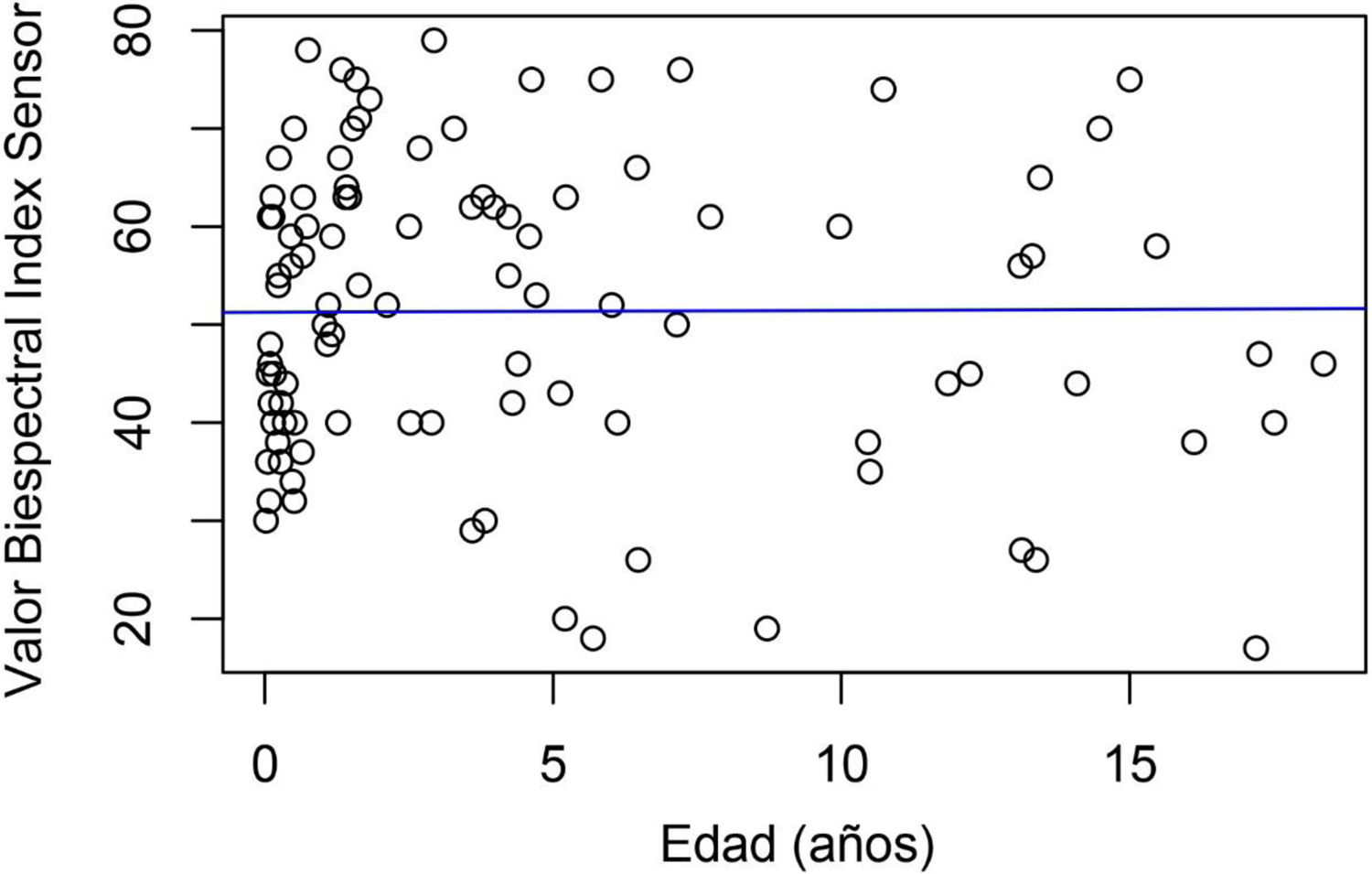
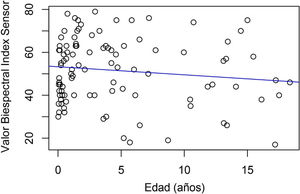
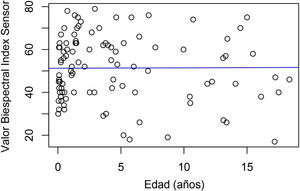
Se calculó la relación entre el grado global de sedación y la edad del paciente crítico pediátrico, y no se halló relación ni significación estadística ni en el turno de día (Rho: 0,016; p=0,87) ni en el de noche (Rho: 0,089; p=0,37) (figs. 2 y 3).
El 32,95% (n=86) de los pacientes del estudio tenían una enfermedad crónica, de las que la cardiopatía congénita era la más prevalente (16,9%; n=42). De estos, al 48,4% (n=15) del turno de día se les estaban administrando analgesia y sedación versus el 46,9% (n=15) de los del turno de noche. Al comparar las medias del BIS obtenidas y la variable de presentar o no una enfermedad crónica, no se encontró significación estadística (t de Student: −0,27; p=0,78 en el turno día; t de Student: 0,19; p=0,83 en el de noche). Tampoco se halló significación al comparar los grados de sedación y el hecho de tener o no enfermedad crónica (χ2: 0,33; p=0,84 en turno día; χ2: 0,19; p=0,84 en el de noches).
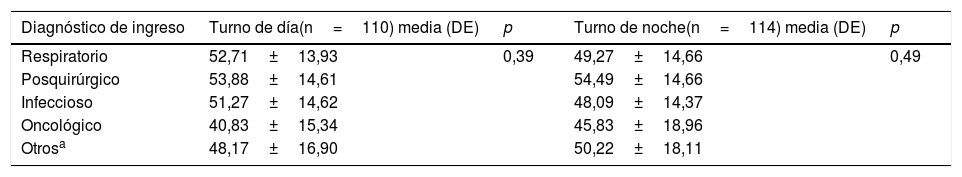
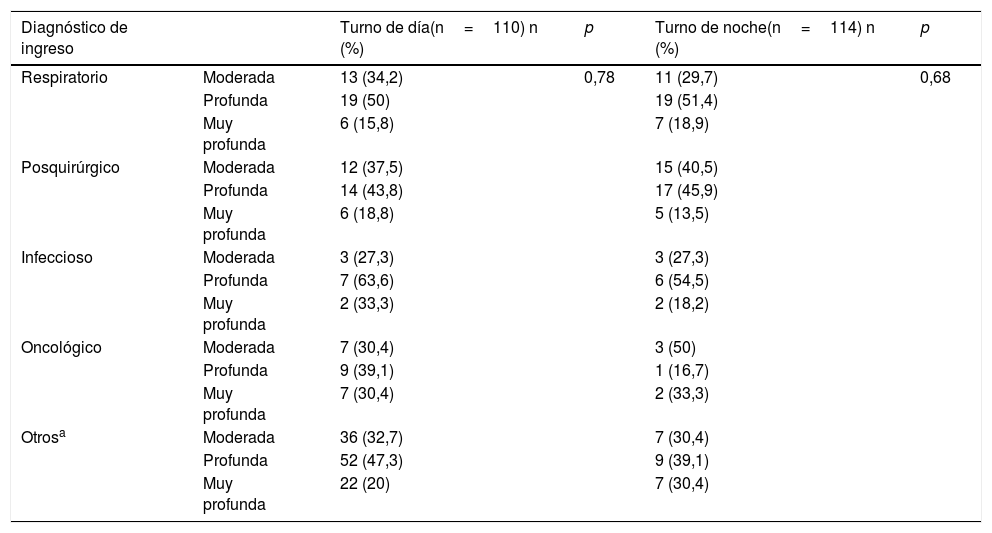
Se estableció la relación entre el diagnóstico clínico que motivó el ingreso en las UCIP y los grados de sedación. En este sentido, el diagnóstico respiratorio fue el que motivó mayor grado de sedación en el turno de día (en el 50%; n=19, profunda y, en el 34,2%; n=13, moderada). En el caso del turno de noche, el 51,4% (n=19) de los pacientes con afección respiratoria estaban en un grado profundo de sedación versus el 40,5% (n=15) de los posquirúrgicos, que se encontraban en sedación moderada. No se encontró significación estadística al comparar las medias de BIS y la enfermedad que motivó el ingreso en las UCIP, ni en el turno de día (prueba de Kruskal-Wallis: 4,10; p=0,39) ni en el de noches (prueba de Kruskal-Wallis: 3,38; p=0,49). Al comparar el grado de sedación y la enfermedad de ingreso tampoco se hallaron datos estadísticamente significativos, ni en el turno de día (χ2: 4,75; p=0,78) ni en el de noches (χ2: 5,69; p=0,68) (tablas 3 y 4).
Puntuaciones medias de Biespectral Index Sensor obtenidas, turno laboral y diagnóstico de ingreso
| Diagnóstico de ingreso | Turno de día(n=110) media (DE) | p | Turno de noche(n=114) media (DE) | p |
|---|---|---|---|---|
| Respiratorio | 52,71±13,93 | 0,39 | 49,27±14,66 | 0,49 |
| Posquirúrgico | 53,88±14,61 | 54,49±14,66 | ||
| Infeccioso | 51,27±14,62 | 48,09±14,37 | ||
| Oncológico | 40,83±15,34 | 45,83±18,96 | ||
| Otrosa | 48,17±16,90 | 50,22±18,11 |
DE: desviación estándar.
Grado de sedación, turno laboral y diagnóstico de ingreso
| Diagnóstico de ingreso | Turno de día(n=110) n (%) | p | Turno de noche(n=114) n (%) | p | |
|---|---|---|---|---|---|
| Respiratorio | Moderada | 13 (34,2) | 0,78 | 11 (29,7) | 0,68 |
| Profunda | 19 (50) | 19 (51,4) | |||
| Muy profunda | 6 (15,8) | 7 (18,9) | |||
| Posquirúrgico | Moderada | 12 (37,5) | 15 (40,5) | ||
| Profunda | 14 (43,8) | 17 (45,9) | |||
| Muy profunda | 6 (18,8) | 5 (13,5) | |||
| Infeccioso | Moderada | 3 (27,3) | 3 (27,3) | ||
| Profunda | 7 (63,6) | 6 (54,5) | |||
| Muy profunda | 2 (33,3) | 2 (18,2) | |||
| Oncológico | Moderada | 7 (30,4) | 3 (50) | ||
| Profunda | 9 (39,1) | 1 (16,7) | |||
| Muy profunda | 7 (30,4) | 2 (33,3) | |||
| Otrosa | Moderada | 36 (32,7) | 7 (30,4) | ||
| Profunda | 52 (47,3) | 9 (39,1) | |||
| Muy profunda | 22 (20) | 7 (30,4) |
No existió ningún caso de supresión electroencefalográfica.
Se determinó si el número de fármacos de analgesia y sedación tenía un impacto en el grado de sedación del paciente crítico pediátrico y se obtuvieron medias similares en todos los grupos, sin significación estadística (tabla 5).
Puntuaciones medias de Biespectral Index Sensor obtenidas, turno laboral y número de fármacos administrados
| Número de fármacos indicados | Turno de día(n=110) media (DE) | p | Turno de noche(n=114) media (DE) | p |
|---|---|---|---|---|
| 1 | 47,88±15,19 | 0,46 | 39,43±17,69 | 0,23 |
| 2 | 50,20±14,62 | 51,58±14,20 | ||
| 3 | 55,36±16,08 | 50,56±16,42 | ||
| 4 | 46,75±16,96 | 50,33±21,27 | ||
| 5 | 58,75±9,70 | 56,05±6,85 | ||
| 6 | 55±0,0 | 74±0,0 |
DE: desviación estándar.
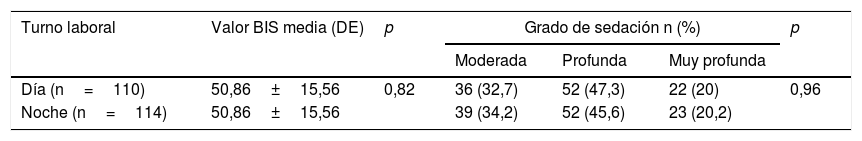
Se analizaron en global las puntuaciones medias del BIS y los grados de sedación del paciente crítico pediátrico y se relacionaron con el turno laboral, sin obtener significación estadística, ni al comparar medias (t de Student: 0,22; p=0,82) ni los grados de sedación (χ2: 0,07; p=0,96) (tabla 6).
Relación entre el valor del Biespectral Index Sensor, grado de sedación y turno laboral
| Turno laboral | Valor BIS media (DE) | p | Grado de sedación n (%) | p | ||
|---|---|---|---|---|---|---|
| Moderada | Profunda | Muy profunda | ||||
| Día (n=110) | 50,86±15,56 | 0,82 | 36 (32,7) | 52 (47,3) | 22 (20) | 0,96 |
| Noche (n=114) | 50,86±15,56 | 39 (34,2) | 52 (45,6) | 23 (20,2) | ||
DE: desviación estándar.
Por último, tampoco se observó relación estadísticamente significativa entre las horas de estancia en las UCIP analizadas y el grado de sedación del paciente crítico pediátrico (prueba de Kruskal-Wallis: 2,62; p=0,27).
DiscusiónDurante todo el ingreso de un paciente pediátrico en una UCIP se ha de garantizar una correcta monitorización y manejo del dolor mediante el uso de escalas adaptadas a la edad del paciente y la administración de analgésicos. Una vez este escalón terapéutico está controlado, se ha de asegurar, en los pacientes que lo requieran, adecuados niveles de sedación. A la vez, hay que tener en cuenta que, dadas las características anatomofisiológicas de este grupo vulnerable de pacientes, las necesidades farmacológicas puedes variar, por lo que su control y manejo se hace más necesario.
A pesar de que algunas investigaciones apuntan a que el BIS es un método de monitorización en debate37, especialmente en el paciente pediátrico, la falta de escalas con estudios psicométricos de validez y fiabilidad de valoración del grado de sedación hacen su uso algo extendido en las UCIP. La investigación realizada por Berkenbosch et al. demostró la utilidad del BIS en la valoración del grado de sedación en UCIP38, y la llevada a cabo por Tschiedel et al.37 indica que la monitorización mediante el BIS no afectó a las dosis de sedantes administrados, al tiempo de recuperación postanestesia ni a la presencia de complicaciones. Por tanto, el BIS es un instrumento útil en las UCIP, viene recomendado por algunos autores durante procedimientos que requieran sedación profunda39,40 y fue el principal método de valoración en las UCIP analizadas.
Los resultados de la presente investigación indican que las situaciones de sedación son adecuadas, según los parámetros establecidos por el BIS, al registrarse valores de BIS de 51,24±14,96 en el turno de mañana y de 50,75±15,55 en el de noche. Estos datos son similares a los de otra investigación, que obtuvo valores de 52 (0-98)29, y algo menores en comparación con otros estudios que objetivaron puntuaciones globales de 5937 o de 62±42,641.
Algunas investigaciones han establecido una correlación entre el valor BIS y el obtenido tras valorar el grado de sedación del paciente crítico pediátrico mediante la COMFORT Scale29,41. Por este motivo, la reciente validada COMFORT Behavior Scale versión española17 podría ser también un instrumento útil para la monitorización durante el manejo de la sedación del paciente crítico pediátrico, tal y como también recomienda la SECIP. Aun así, al ser un instrumento recientemente validado, se requieren más investigaciones clínicas que confirmen esta hipótesis.
A pesar de que, en el estudio que se presenta, no se observó significación estadística entre el grado de sedación y las variables sociodemográficas y clínicas del paciente crítico pediátrico, los resultados obtenidos no se han podido comparar por no hallarse investigaciones similares. Aun así, existe una reciente investigación en la que se determina de forma unicéntrica el grado de incomodidad del paciente crítico pediátrico y su relación con variables sociodemográficas y clínicas. En este estudio se observó una relación entre grado de incomodidad y la edad, estancia en UCIP y analgosedación42.
La principal limitación de la presente investigación radica en el hecho de no disponer de instrumentos válidos y fiables gold standard con los que comparar los grados de sedación en el paciente crítico pediátrico y evitar, de esta forma, las posibles limitaciones del BIS. Esta limitación se ha intentado paliar registrando únicamente los valores del BIS cuando se obtenía un índice de calidad de la señal superior a 95. Además, no se ha hallado literatura científica que determine cuáles son las variables sociodemográficas y clínicas que tienen más influencia en el grado de sedación, por lo que otra de las limitaciones de la investigación viene determinada por no poder comparar los resultados obtenidos.
A pesar de las limitaciones inherentes al sensor BIS, entre las que se encuentran la baja sensibilidad a la hora de determinar el grado de sedación si se está administrando ketamina al paciente o las provocadas por interferencias en enfermedades neurológicas o neurocríticas, los estudios existentes y el que aquí se presenta muestran que el BIS es un instrumento útil para monitorizar el grado de sedación en el paciente crítico pediátrico. Se requieren más investigaciones que objetiven qué variables relacionadas con el paciente tienen más peso en el grado de analgosedación y que contrasten clínicamente la eficacia de escalas como, por ejemplo, la CBS-ES en la determinación del grado de disconfort relacionado con una adecuada o inadecuada analgesia o sedación. Monitorizar el grado de analgosedación durante toda la atención integral al paciente crítico pediátrico mejora la seguridad y calidad asistencial porque reduce considerablemente situaciones de infradiagnóstico del dolor y de infrasedación o sobresedación, con un impacto directo en el desarrollo de eventos adversos en un paciente tan vulnerable como el crítico pediátrico.
FinanciaciónLa presente investigación no ha obtenido financiación por parte de ningún organismo ni empresa privada.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
Agradecemos a todo el equipo investigador su entusiasmo y ayuda durante todo el proceso de recogida de datos y a los pacientes pediátricos y familias que aceptaron participar en el estudio.