Se presenta un caso clínico de una mujer de 40 años que acude a nuestro centro por infarto agudo de miocardio (IAM) en clase Killip I donde presenta una serie de complicaciones en el laboratorio de hemodinámica y quirófano, entre ellas un shock cardiogénico y anafiláctico necesitando soporte de asistencia ventricular.
El tratamiento del shock cardiogénico incluye el uso de terapias de asistencia circulatoria cuando el tratamiento médico ha sido insuficiente y pueden ser un puente a decisión ya que conceden tiempo para evaluar la situación del paciente y tener en cuenta las diferentes opciones terapéuticas existentes.
El objetivo de este artículo es desarrollar un plan de cuidados óptimo e individualizado utilizando la taxonomía NANDA-NOC-NIC.
Observación clínicaSe realizó una valoración enfermera según las necesidades de Virginia Henderson donde destacaron 2 necesidades alteradas: respiración y circulación, ya que la paciente precisó de ventilación mecánica invasiva (VMI) y requirió soporte de asistencia circulatoria mecánica.
IntervencionesDe acuerdo con las necesidades destacadas, se priorizaron 5 diagnósticos según la taxonomía NANDA utilizando el modelo de Análisis de Resultado del Estado Actual (AREA): riesgo de disminución del gasto cardíaco, deterioro de la ventilación espontánea, deterioro de la integridad tisular, riesgo del síndrome de desuso, riesgo de infección y riesgo de hipotermia.
Discusión y conclusionesLos criterios de resultados evidenciaron una evolución favorable pasadas 96h. El desarrollo del lenguaje estandarizado NANDA-NOC-NIC nos permitió organizar el plan de cuidados enfermero.
We present a clinical case of a 40-year-old woman diagnosed with acute myocardial infarction (AMI) in Killip I who was admitted to our hospital. She experienced complications in the haemodynamic lab and in the operating room, including cardiogenic and anaphylactic shock requiring ventricular assist support.
Conservative management support with inotropes and vasopressors in cardiogenic shock has been shown to be insufficient in many patients to maintain adequate perfusion and prevent irreversible multiple organ dysfunction syndrome. For this reason, short-term mechanical circulatory support systems are increasing substantially. The objective of this article is to develop optimal and individualised care plans using the NANDA, NOC, NIC taxonomies.
Clinical observationAn evaluation based on Virginia Hendersońs basic needs was made, and two altered needs stood out: breathing and circulation. The patient required mechanical ventilation and mechanical circulatory support.
InterventionsIn relation to the highlighted needs, six diagnoses were prioritized according to the NANDA taxonomy using the Análisis de Resultado del Estado Actual (AREA) (Outcome-Present State Test (OPT)) model: risk of decreased cardiac output, impaired spontaneous ventilation, impaired tissue integrity, risk of disuse syndrome, risk of infection and risk of hypothermia.
Discussion and conclusionsOutcome criteria scores showed a favourable evolution after 96h. The development of a standardized NANDA-NOC-NIC language allowed us to organize the nursing care plan.
El shock cardiogénico es, por definición, la situación de fallo circulatorio debido a una disfunción cardíaca como resultado del fallo del ventrículo derecho, izquierdo o de un fallo biventricular1. El shock cardiogénico ocurre en un 5-7% de los pacientes que sufren un infarto agudo de miocardio (IAM), siendo más común en aquellos pacientes que han sufrido un IAM con elevación del ST2.
En las guías de la Sociedad Europea de Cardiología (ESC) encontramos un apartado exclusivo en el que se habla del shock cardiogénico y su tratamiento3.
El tratamiento del shock cardiogénico incluye el uso de terapias de asistencia circulatoria cuando el tratamiento médico ha sido insuficiente y pueden ser un puente a decisión ya que conceden tiempo para evaluar la situación del paciente y tener en cuenta las diferentes opciones terapéuticas existentes3,4.
Otra complicación grave que puede ocurrir en el laboratorio de hemodinámica tratando el IAM, es la reacción alérgica al contraste yodado causando un shock anafiláctico5,6.
El caso clínico que se presenta une las 2 complicaciones presentando el caso de una paciente de 40 años que sufre un shock mixto, cardiogénico y anafiláctico, requiriendo asistencia ventricular circulatoria.
El objetivo es mostrar un caso clínico presentando un plan de cuidados individualizado mediante la taxonomía NANDA-NOC-NIC7.
Descripción del casoSe presenta un caso clínico de una mujer de 40 años, con antecedentes de linfoma de Hodgkin en 2016, que es trasladada por el servicio de emergencias médicas (SEM) a nuestro centro por IAM en clase Killip I. Se realiza una coronariografía urgente vía radial derecha en la que observa enfermedad coronaria de la descendente anterior. Coincidiendo con la infusión del medio de contraste yodado, la paciente presenta taquicardia e hipotensión seguida de un episodio de broncoespasmo. Se orienta como shock anafiláctico y cardiogénico, y se procede a la administración de adrenalina, corticoides y antihistamínicos.
Posteriormente presenta una parada cardiorrespiratoria (PCR) por fibrilación ventricular por lo que se inicia reanimación cardiopulmonar (RCP) avanzada, recuperando circulación espontánea a los 20min. Se realiza una ecografía cardíaca que muestra una disfunción ventricular severa con una fracción de eyección del 20%.
A los pocos minutos sufre una segunda PCR por lo que se contacta con el equipo de cirugía cardiovascular y se decide proceder a la implantación de una Extracorporeal Membrane Oxygenation veno arterial (ECMO-VA) y un balón de contrapulsación intraaórtico (BCPIAo) en el laboratorio de hemodinámica para la posterior revascularización con tromboaspiración y dilatación con balón de la arteria descendente anterior y circunfleja.
La paciente presenta isquemia crítica de ambas extremidades inferiores por la presencia de la cánula arterial y del balón en ambas arterias femorales, por lo que se decide llevar a quirófano para reconversión a un dispositivo de asistencia ventricular izquierda (DAVI) central (fig. 1) y reparación de ambas femorales. Una vez finalizado el procedimiento, se traslada a la unidad de cuidados intensivos (UCI) con el tórax abierto para un mejor manejo clínico.
Durante su estancia en la UCI requiere de 3 revisiones esternales por presentar smarck abombado y sangrado por los drenajes mediastínicos, soporte de fármacos vasoactivos y soporte, como hemos comentado de un DAVI.
Pasadas 72h la paciente se mantiene hemodinámicamente estable, pudiendo disminuir el soporte vasoactivo y proceder a la retirada del DAVI.
Valoración enfermeraCuando la paciente llega a nuestra UCI se realiza una valoración enfermera a las 6 h del ingreso, siguiendo el modelo de las 14 necesidades de Virginia Henderson:
- •
Necesidad de oxigenación: intubación orotraqueal conectada a ventilación mecánica invasiva (VMI) en modalidad volumen control (VC); FiO2: 0,55; PEEP: 5. Humidificación activa, presenta secreciones con restos hemáticos por el tubo endotraqueal.
- •
Necesidad de alimentación/hidratación: portadora de sonda nasogástrica Salem en aspiración intermitente, débito bilioso moderado. Portadora de nutrición parenteral administrada por catéter venoso central. Abdomen blando y depresible.
- •
Necesidad de eliminación: portadora de sonda vesical, diuresis correctas con orina clara. Portadora de pañal por precaución.
- •
Necesidad de movilización: paciente encamada. En decúbito supino con almohadas en los pies para evitar el pie equino. Índice de Barthel 0 (totalmente dependiente).
- •
Necesidad de reposo y sueño: sedoanalgesia con propofol y remifentanilo.
- •
Necesidad de vestirse y desvestirse: dependiente debido a la inmovilidad física y a la sedación.
- •
Necesidad de termorregulación: afebril, transferencia de calor a través del calentador del DAVI y manta de calentamiento por aire forzado. Extremidades inferiores pálidas y frías con pulsos presentes pero débiles.
- •
Necesidad de higiene y protección de la piel: higiene diaria propia del paciente crítico encamado, portadora de DAVI, totalmente dependiente. Paciente con tórax abierto y heridas quirúrgicas (inserción cánulas ECMO y BCPIAo). Hidratación de la piel y aplicación de ácidos grasos hiperoxigenados para prevenir úlceras por presión. Piel normohidratada.
- •
Necesidad de seguridad: uso de barandas, pulsera identificativa. Medidas de prevención de infección de catéteres y heridas quirúrgicas. Cumplimiento de protocolos de Neumonía Zero y Bacteriemia Zero.
- •
Necesidad de comunicación: incapaz de comunicarse. Richmond Agitation Sedation Scale (RASS) −5: sedación muy profunda.
- •
Necesidad de creencias/valores: agnóstica. No existen voluntades anticipadas.
- •
Necesidad de trabajar/realizarse: paciente activa antes del ingreso.
- •
Necesidad de recrearse: vida social activa, realiza rutas en motocicleta los fines de semana.
- •
Necesidad de aprender: la paciente realizaba curso de pintura e inglés en su tiempo libre.
Para la elaboración del plan de cuidados se describieron los diagnósticos enfermeros (DE) según la taxonomía NANDA y los problemas de colaboración potenciales o reales que presentó la paciente durante la estancia en la UCI. El desarrollo del lenguaje estandarizado NANDA-NOC-NIC en el caso clínico presentado nos permitió organizar metodológicamente el trabajo enfermero facilitando el registro y normalizando la práctica.
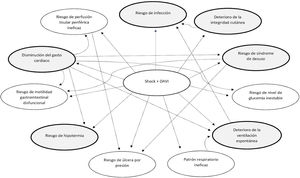
Se utilizó el modelo de AREA para detectar los DE principales (fig. 2). Como resultado se obtuvieron 6 diagnósticos principales, 2 de los cuales son derivados directamente del DAVI.
En la tabla 1 se elabora el plan de cuidados con los DE (NANDA), los objetivos (NOC) e intervenciones (NIC) con los indicadores de resultado y actividades.
Plan de cuidados en la UCI
| NANDA [00240] Disminución del gasto cardíaco r/c alteración de la contractilidad | |
| NOC[0400] Efectividad de la bomba cardíacaIndicadores:-[40001] Presión sanguínea sistólicaRO: 4 (Escala b)-[40025] Presión venosa centralRO: 4 (Escala b)-[40004] Fracción de eyecciónRO: 3 (Escala b)-[40003] Índice cardíacoRO: 4 (Escala b)-[40019] Presión sanguínea diastólicaRO: 4 (Escala b)-[40020] Gasto urinarioRO: 5 (Escala b)[2301] Respuesta a la medicaciónIndicadores:-[230101] Efectos terapéuticos esperados presentesRO: 3 (Escala a)-[230103] Cambio esperado en los síntomasRO: 4 (Escala a) | NIC[4064] Cuidados circulatorios: dispositivo de ayuda mecánico-Realizar una valoración exhaustiva de la circulación periférica (comprobar pulsos periféricos, edemas, llenado capilar, color y temperatura de la extremidad)-Observar si hay hemólisis, según lo indique la presencia de sangre en orina, las muestras de sangre hemolizadas, el aumento de la hemoglobina sérica diaria, las hemorragias francas y la hiperpotasemia-Comprobar que las cánulas no estén acodadas o desconectadas-Administrar anticoagulantes o antitrombolíticos, según prescripción[4044] Cuidados cardíacos: agudos-Monitorizar el ECG para detectar cambios del segmento ST-Vigilar las tendencias de la presión arterial y los parámetros hemodinámicos-Monitorizar las entradas/salidas, la diuresis[2080] Manejo de líquidos/electrólitos-Obtener muestras para el análisis de laboratorio de los niveles de líquidos o electrólitos alterados (hematocrito, BUN, proteínas, sodio y potasio)-Monitorizar el estado hemodinámico, incluidos los niveles de PVC, PAM, PAP y PCP, según disponibilidad-Observar si hay indicios de sobrecarga/retención de líquidos (crepitantes, elevación de la PVC o de la presión enclavamiento capilar pulmonar, edema, distensión de venas del cuello y ascitis)[2380] Manejo de la medicación-Administrar medicamentos inotrópicos/de contractilidad positivos-Monitorizar los efectos de la medicación |
| NANDA [00033] Deterioro de la ventilación espontánea r/c alteración del metabolismo (broncoespasmo y parada cardiorrespiratoria) m/p disminución de la saturación de oxígeno arterial (SaO2) | |
| NOC[0411] Respuesta de la ventilación mecánica: adultoIndicadores:-[41108] Fracción de oxígeno inspirado (FiO2) satisface la demanda de oxígenoRO: 4 (Escala b)-[41208] Presión parcial de oxígeno en la sangre arterial (PaO2)RO: 4 (Escala b)-[41209] Presión parcial de dióxido de carbono en la sangre arterial (PaCO2)RO: 4 (Escala b)-[41111] pH arterialRO: 4 (Escala b)-[41211] Saturación de oxígenoRO: 4 (Escala b)-[41224] Secreciones respiratoriasRO: 5 (Escala n)[0417] Severidad del shock: anafilácticoIndicadores:-[41707] Estridor respiratorioRO: 5 (Escala n)-[41709] BroncoespasmoRO: 5 (Escala n) | NIC[3300] Manejo de la ventilación mecánica: invasiva-Asegurarse de que las alarmas del ventilador están conectadas-Realizar aspiración, en función de la presencia de sonidos adventicios y/o aumento de las presiones inspiratorias-Documentar todas las respuestas del paciente al ventilador y los cambios del ventilador-Vigilar las lecturas de presión del ventilador, la sincronía paciente/ventilador y el murmullo vesicular del paciente[3160] Aspiración de las vías aéreas-Usar precauciones universales-Determinar la necesidad de la aspiración oral y/o traqueal-Controlar la cantidad, color y consistencia de las secreciones pulmonares, y documentar los resultados periódicamente[3180] Manejo de las vías aéreas artificiales-Mantener el inflado del globo del tubo endotraqueal a 20-30mmHg durante la ventilación mecánica-Cambiar las cintas/sujeción del tubo endotraqueal cada turno, inspeccionar la piel y la mucosa bucal, y mover el tubo al otro lado de la boca-Anotar en la gráfica de las constantes vitales la referencia en centímetros en el tubo endotraqueal para comprobar posibles desplazamientos |
| NANDA [00044] Deterioro de la integridad tisular r/c procedimiento quirúrgico m/p heridas quirúrgicas, tórax abierto sellado con smarch | |
| NOC[1101] Integridad tisular: piel y membranas mucosasIndicadores:-[110113] Integridad de la pielRO: (Escala n)[0407] Perfusión tisular: periféricaIndicadores:-[40710] Temperatura de extremidades calienteRO: 4 (Escala b)-[40736] Fuerza del pulso femoral (derecho)RO: 5 (Escala b)-[40737] Fuerza del pulso femoral (izquierdo)RO: 5 (Escala b)-[40738] Fuerza del pulso pedio (derecho)RO: 3 (Escala b)-[40739] Fuerza del pulso pedio (izquierdo)RO: 3 (Escala b)-[40743] PalidezRO: 3 (Escala b) | [3440] Cuidados del sitio de incisión-Observar las características de cualquier drenaje-Limpiar la zona que rodea la incisión con una solución antiséptica apropiada-Limpiar desde la zona limpia hacia la zona menos limpia-Cambiar el vendaje en los intervalos adecuados-Anotar el tipo y la cantidad de drenaje de los tubos y orificios, y notificar al médico los cambios importantes[3660] Cuidados de las heridas-Monitorizar las características de la herida, incluyendo drenaje-Comparar y registrar regularmente cualquier cambio producido en la herida-Cambiar el apósito según la cantidad de exudado y drenaje-Limpiar con solución salina fisiológica o un limpiador no tóxico[3480] Monitorización de las extremidades inferiores-Examinar la presencia de edema en las extremidades inferiores-Examinar el color, la temperatura, la hidratación, el crecimiento del vello, la textura y las grietas o las fisuras de la piel-Palpar los pulsos pedio y tibial posterior |
| NANDA [00040] Riesgo de síndrome de desuso r/c alteración del nivel de conciencia | |
| NOC[0204] Consecuencias de la inmovilidad: fisiológicasIndicadores:-[20401] Úlceras por presiónRO: 4 (Escala n)-[20402] EstreñimientoRO: 4 (Escala n)-[20406] Íleo paralíticoRO: 5 (Escala n)-[20418] Trombosis venosaRO: 5 (Escala n) | NIC[0740] Cuidados del paciente encamado-Colocar al paciente sobre una cama o colchón terapéutico adecuado-Colocar al paciente con una alineación corporal adecuada-Mantener la ropa de cama limpia, seca y sin arrugas-Aplicar dispositivos que eviten los pies equinos-Subir las barandillas-Vigilar el estado de la piel-Ayudar con las medidas de higiene[3540] Prevención de las úlceras por presión-Utilizar camas y colchones especiales-Mantener la ropa de cama limpia y seca, y sin arrugas-Eliminar la humedad excesiva en la piel causada por la transpiración, el drenaje de heridas-Vigilar estrechamente cualquier zona enrojecida[4110] Precauciones en el embolismo-Aplicar medias de compresión neumática intermitente |
| NANDA [00004] Riesgo de infección r/c dispositivos invasivos, herida quirúrgica abierta | |
| NOC[0703] Severidad de la infecciónIndicadores:-[70307] FiebreRO: 5 (Escala n)-[70319] Infiltrados en la radiografía de tóraxRO: 4 (Escala n)-[70320] Colonización del hemocultivoRO: 4 (Escala n)-[70321] Colonización del cultivo de esputoRO: 5 (Escala n)-[70324] Colonización del urocultivoRO: 5 (Escala n)-[70326] Aumento de leucocitosRO: 3 (Escala n) | NIC[6450] Control de infecciones-Lavarse las manos antes y después de cada actividad de cuidados de pacientes-Usar guantes según lo exigen las normas de precaución universal-Limpiar la piel del paciente con un agente antibacteriano apropiado-Mantener un ambiente aséptico mientras se cambian los sistemas y botellas de nutrición parenteral total-Garantizar una manipulación aséptica de todas las vías iv-Administrar un tratamiento antibiótico[1876] Cuidados del catéter urinario-Mantener un sistema de drenaje urinario cerrado, estéril y sin obstrucciones-Asegurarse de que la bolsa de drenaje se sitúa por debajo del nivel de la vejiga-Mantener la permeabilidad del sistema de catéter urinario-Realizar cuidados rutinarios del meato uretral con agua y jabón durante el baño diario-Observar las características del líquido drenado-Vaciar la bolsa de drenaje antes de cualquier traslado del paciente |
| NANDA [00253] Riesgo de hipotermia r/c transferencia de calor a través de las cánulas de la asistencia ventricular | |
| NOC[0800] TermorregulaciónIndicadores:-[80018] Disminución de la temperatura cutáneaRO: 4 (Escala n)-[80020] HipotermiaRO: 4 (Escala n) | NIC[3900] Regulación de la temperatura-Comprobar la temperatura al menos cada 2 h-Observar el color y la temperatura de la piel-Utilizar mantas calientes y un ambiente cálido para elevar la temperatura corporal-Ajustar la temperatura ambiental a las necesidades del paciente |
ECG: electrocardiograma; PAM: presión arterial media; PAP: presión de arteria pulmonar; PCP: presión capilar pulmonar; PVC: presión venosa central; UCI: unidad de cuidados intensivos.
Escalas Likert para valorar los indicadores de resultados:
Escala a: 1: gravemente comprometido; 2: sustancialmente comprometido; 3: moderadamente comprometido; 4: levemente comprometido; 5: no comprometido.
Escala b: 1: desviación grave del rango normal; 2: desviación sustancial del rango normal; 3: desviación moderada del rango normal; 4: desviación leve del rango normal; 5: sin desviación del rango normal.
Escala n: 1: grave; 2: sustancial; 3: moderado; 4: leve; 5: ninguno.
En la tabla 2 se describen los problemas de colaboración y las complicaciones potenciales.
Complicaciones potenciales y problemas de colaboración
| Problemas de colaboración |
| Sangrado |
| NIC[4030] Administración de hemoderivados-Verificar que el hemoderivado se ha preparado y clasificado, que se ha determinado el grupo y que se han realizado las pruebas cruzadas para el receptor-Verificar que sea correcto el paciente, el grupo sanguíneo, el grupo Rh, el número de unidad y la fecha de caducidad, y registrar-No administrar medicamentos o líquidos por vía iv (salvo solución salina isotónica) en las vías de administración de sangre o del hemoderivado[2900] Asistencia quirúrgica-Ayudar al equipo quirúrgico a ponerse la bata y los guantes-Prever y proporcionar los suministros e instrumentos necesarios durante el procedimiento-Proporcionar los instrumentos de un modo seguro y adecuado-Asegurarse de que los instrumentos, suministros y equipo apropiados están estériles y en buen orden de trabajo-Registrar la información |
| Complicaciones potenciales |
| Estreñimiento secundario a inmovilidad y al uso de opioides |
| NIC[0466] Administración de enema-Verificar la orden del médico para el enema y la ausencia de cualquier contraindicación-Determinar la razón para la administración del enema[0450] Manejo del estreñimiento/impactación-Vigilar la aparición de signos y síntomas de estreñimiento-Comprobar las defecaciones, incluyendo frecuencia, consistencia, forma, volumen y color, según corresponda-Vigilar la existencia de peristaltismo |
| Lesiones neurológicas de etiología isquémica, embólica o hemorrágica |
| NIC[2620] Monitorización neurológica-Monitorización continua de oximetría cerebral no invasiva-Examen de las pupilas cada hora (diámetro, asimetría, reactividad a la luz)-Valoración de movimientos anormales o convulsiones |
Al terminar el proceso de atención en la UCI cardiaca, y previo traslado a la UCI coronaria, se realizó una evaluación de los resultados obtenidos (RO). Se utilizó la escala Likert de 5 puntos para la evaluación de resultados NOC.
Reflexión del casoLa aparición del shock anafiláctico en un paciente con un infarto Killip I agravó la situación causando un shock mixto, evolucionando a PCR refractaria al tratamiento, siendo necesaria la implantación de una ECMO in situ. La isquemia arterial aguda de ambas extremidades inferiores obligó a implantar un DAVI para poder retirar la ECMO y el BCPiAo.
Debido a esta situación previa la paciente ingresa en nuestra UCI de forma inestable por lo que se elaboró un plan de cuidados individualizado utilizando como guía planes de cuidados de pacientes portadores de soporte ventricular8.
Entre las principales limitaciones que nos surgieron fue la dificultad para poder realizar movilizaciones debido a la apertura esternal, no pudiendo lateralizar a la paciente para evaluar la piel de forma periódica y prevenir úlceras por presión en la espalda y en la zona sacra. No obstante, hicimos especial énfasis en asegurar la nutrición por vía parenteral a la paciente y mantener activado el modo anti-escaras del colchón de aire.
En el momento de la elaboración del plan de cuidados consideramos importante tener en cuenta el estreñimiento como problema potencial ya que es una necesidad de alta importancia, muchas veces olvidada en la UCI. El 63% de los pacientes ingresados en la UCI sufren estreñimiento, por este motivo queremos dar la importancia de concienciar a los profesionales de enfermería sobre la relevancia de un correcto patrón de eliminación9.
Queremos indicar que al revisar la bibliografía para apoyar la elaboración del plan de cuidados, una dificultad que se planteó fue no encontrar artículos similares con los que contrastar nuestra planificación de cuidados enfermeros y no encontrar NIC relacionadas con el cuidado del paciente con apertura esternal. Será necesario seguir investigando y analizando casos de cuidados enfermeros según la taxonomía NANDA-NOC-NIC en este tipo de pacientes.
ConclusiónLa aplicación del proceso de atención enfermera utilizando taxonomías estandarizadas, nos permite evaluar en cualquier momento el progreso del paciente, así como la efectividad de la actividad enfermera, garantizando unos cuidados de calidad. El conocimiento de la técnica y de la anticipación a los problemas reales o potenciales, ayudó a resolver esta situación de extrema urgencia hasta conseguir la estabilidad del paciente. Queremos destacar la responsabilidad del personal de enfermería, ya que las actividades enfermeras son esenciales para un buen desarrollo de los cuidados.
FinanciaciónLos autores declaran no haber recibido financiación para la realización de este trabajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.