En los últimos años se está observando un aumento en el aislamiento de microorganismos pertenecientes a la familia Mycobacteriaceae, como sería el caso de Mycobacterium malmoense. Estas micobacterias pueden producir tanto enfermedad extrapulmonar como pulmonar, siendo clínicamente relevante en el 70-80% de los pacientes con enfermedad pulmonar1. Debemos determinar la presencia de enfermedad o no, basándonos en criterios consensuados2, teniendo en cuenta que generalmente producen enfermedad en inmunodeprimidos con inmunodeficiencia general o local. Existen series de casos en los que se ha aislado en pacientes con fibrosis quística, tuberculosis previa, neumoconiosis3 y enfermedad de Crohn, no obstante, nosotros presentamos el caso de una paciente con enfermedad pulmonar sin enfermedad de base causada por M. malmoense.
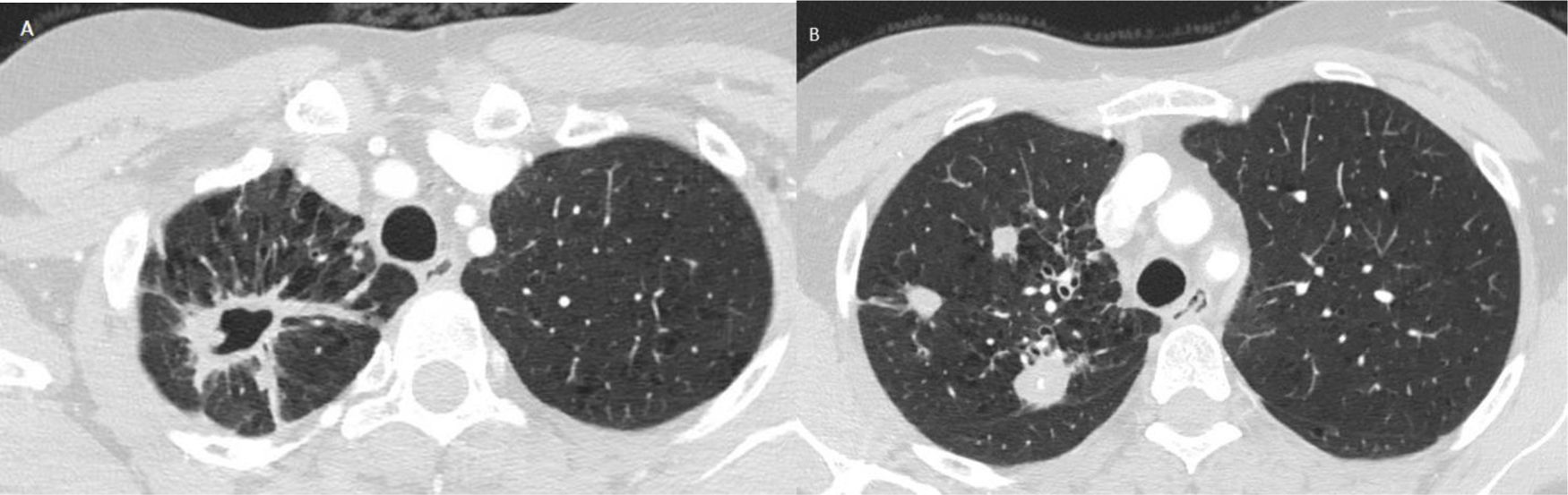
Mujer de 45 años fumadora de 15 cigarrillos al día con un consumo acumulado de tabaco de 23 paquetes/año, sin otros antecedentes. Consulta por bronquitis crónica, dolor pleurítico derecho en el último año y, en los últimos meses, infecciones respiratorias sin complicaciones. En una radiografía de tórax solicitada se evidenciaba un infiltrado pulmonar cavitado en ápex derecho, no presente en una previa realizada 8 años antes, ampliándose estudio con una TC torácica donde se describía la presencia de opacidades nodulares, algunas cavitadas en lóbulo superior derecho (LSD) (fig. 1). Se solicitó también un estudio microbiológico del esputo, con baciloscopias negativas, pero consiguiéndose aislar en el cultivo en dos determinaciones a M. malmoense, dicho aislamiento también se evidenció en un lavado broncoalveolar.
TC de tórax: Hallazgos radiológicos sugerentes de tuberculosis posprimaria con afectación de segmentos apical y posterior de LSD, bronquiectasias por tracción y enfisema centrolobulillar bilateral de predominio en lóbulos superiores. A) Cavitación mayor de 36mm asociando tractos pleuroparenquimatosos cicatriciales. B) Múltiples opacidades nodulares heterogéneas.
Se revisaron las guías diagnósticas de la American Thoracic Society (ATS)2 y la British Thoracic Society (BTS) y en base a criterios microbiológicos, clínicos y radiológicos se valoró la naturaleza patógena de M. malmoense, decidi,ndose iniciar tratamiento con azitromicina, rifampicina y etambutol, no se realizó estudio de sensibilidad debido al valor limitado en este caso. Se informó a la paciente sobre los posibles efectos adversos del tratamiento y se realizó consejo antitabaco.
En el control realizado a los 3 y 6 meses, la paciente refería adecuada tolerancia al tratamiento y estar asintomática. Las baciloscopias de esputo posteriores y los cultivos de micobacterias negativizaron al mes del inicio del tratamiento, permaneciendo así en los controles sucesivos mensuales. De igual manera, se observó una mejoría en la TC torácica solicitada a los 6 meses. Se le realizó una espirometría mostrando una leve obstrucción de vía periférica, con prueba broncodilatadora negativa, descartando en ese momento la presencia de enfermedad pulmonar obstructiva crónica (capacidad vital forzada [FVC] 3.130ml [110%], volumen espirado máximo en el primer segundo de la espiración forzada [FEV1] 2.380ml (98%), FEV1/VC 74,85%, MMEF 75/25 1.910ml [57%]).
Ante los resultados se decide mantener el tratamiento durante un año según las recomendaciones de la BTS2M. malmoense es una micobacteria ambiental, generalmente no causa enfermedad en humanos y la propagación entre personas no se ha descrito.
Este tipo de infecciones son más frecuentes en otro medio, como ocurre en el norte de Europa, aunque el aislamiento sea cada vez más común entre nosotros, debido al aumento de casos en España en los últimos años4. Hay pocos reportes de casos de M. malmoense, además con tasas de prevalencia muy variables en función del país, siendo el norte de Europa donde el número es más elevado, con el paso de los años han ido apareciendo nuevos casos de enfermedad, en 2015 se describe el primero en Corea del Sur y en 2017 el duodécimo francés5.
La infección pulmonar por M. malmoense es difícil de diagnosticar6. Se ha evidenciado mayor tendencia de M. malmoense a presentar cavidades mayores y niveles hidroaéreos en comparación con M. tuberculosis7, sin embargo, estas diferencias no son suficientes para un diagnóstico. Algunos estudios han evidenciado una prevalencia mayor en los varones, con una edad media de 58 años, con afectación limitada a lóbulos superiores en un 30% de los casos8.
Es necesario individualizar cada caso en cuanto al tratamiento, ya que no hay unas pautas establecidas únicas. En una revisión publicada en 2016 se sugiere la terapia con isoniazida, rifampicina y etambutol, con o sin fluoroquinolonas/ macrólidos9, durante al menos 12 meses después de la negativización de los cultivos de esputo.
La detección creciente de estas micobacterias obliga a pensar en ellas como causantes de enfermedades. Cada vez se están llevando a cabo más estudios como el realizado por Vande Weygaerde Y et al.10, pero no podemos olvidar que la dificultad en el diagnóstico de enfermedades producidas por M. malmoense y otras micobacterias no tuberculosas est en interpretar de forma transversal los datos microbiológicos, radiológicos y clínicos.