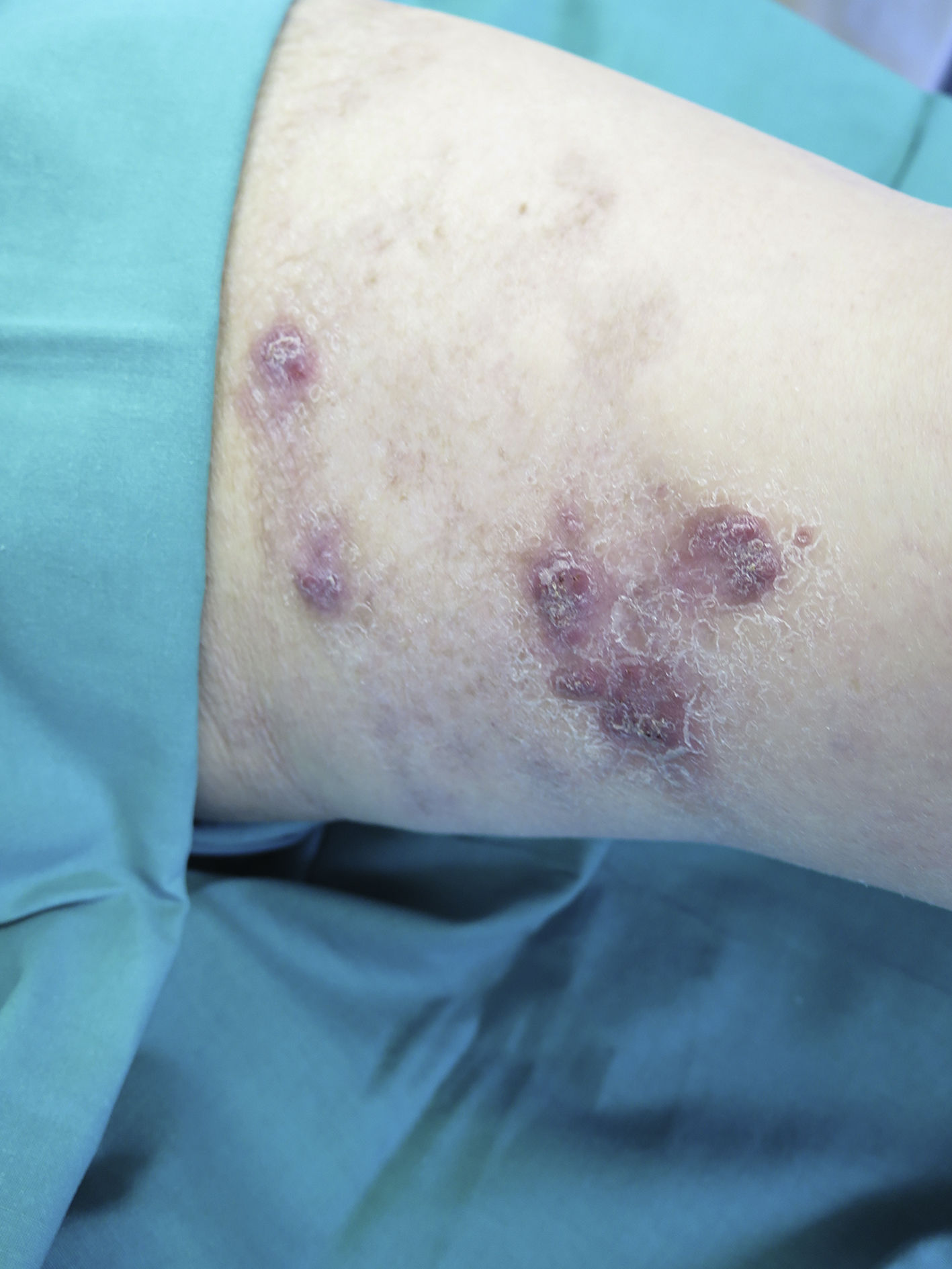
Mujer de 89 años que acude a la consulta de dermatología «obligada» por su nieta, por lesión en el muslo izquierdo de años de evolución (la paciente refiere que «lleva toda la vida con ella», que ya en la guerra «se la curaban los italianos»). A la exploración se observa una placa extensa en el dorso y cara lateral interna del muslo izquierdo con zonas de aspecto cicatricial combinado con zonas con lesiones nodulares infiltradas y eritematosas (fig. 1). No refiere otros síntomas, como fiebre, escalofríos, tos ni disnea. Se realiza una biopsia mediante punch de la lesión que es remitida a anatomía patológica y microbiología para cultivo.
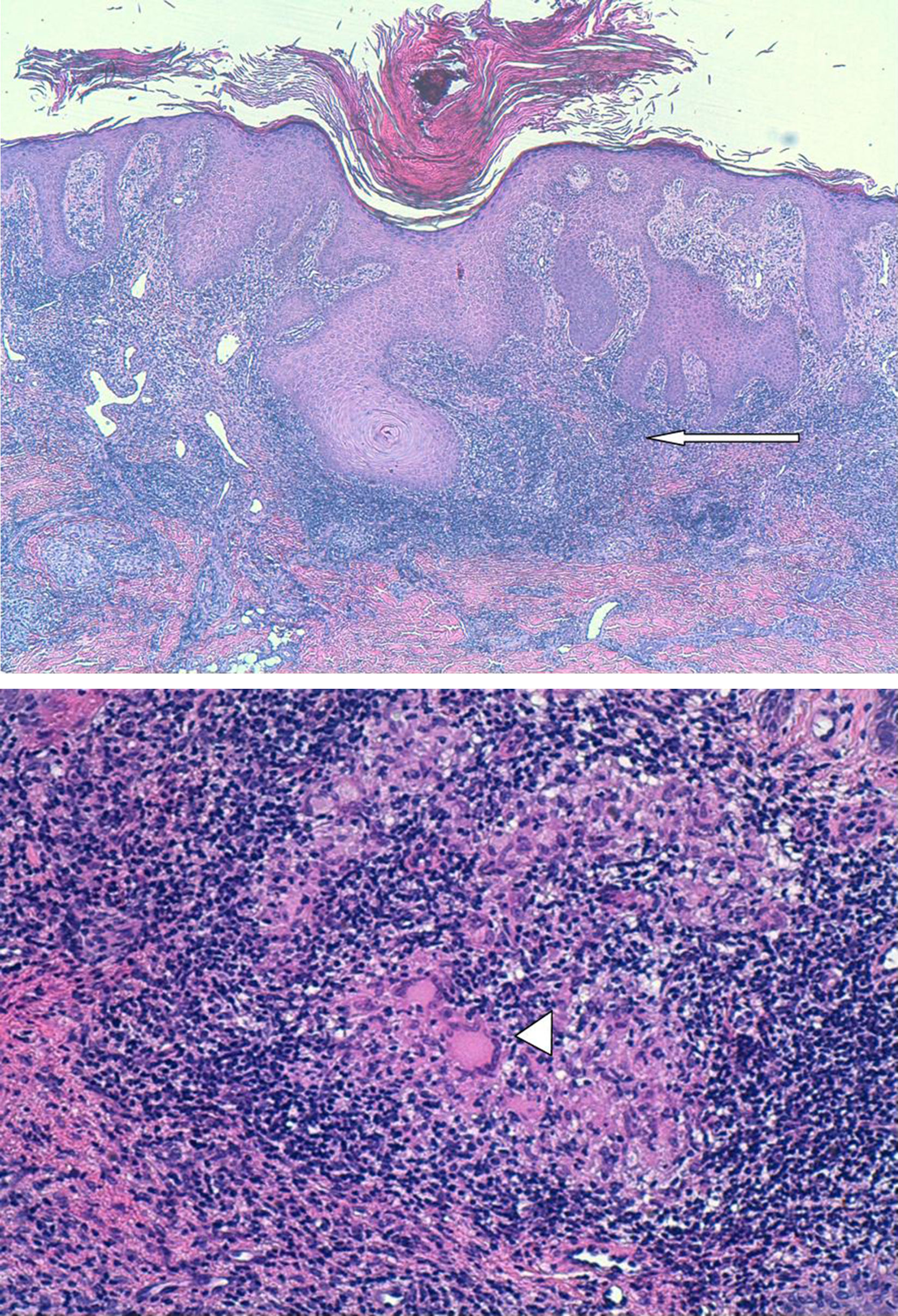
EvoluciónEn el informe de anatomía patológica se informa de biopsia con hiperplasia escamosa seudoepiteliomatosa. En dermis superficial y media se observa un denso infiltrado inflamatorio linfocítico con formación de frecuentes granulomas constituidos por histiocitos y células gigantes multinucleadas de tipo Langhans y de tipo a cuerpo extraño que se encuentran rodeados por una corona de linfocitos. No se observa necrosis central de los mismos (fig. 2). El diagnóstico principal es de dermatitis granulomatosa no necrosante compatible, en su adecuado contexto clínico, con tuberculosis (TB) cutánea tipo lupus vulgaris.
Biopsia punch con hiperplasia escamosa seudoepiteliomatosa. En dermis superficial y media se observa un denso infiltrado inflamatorio linfocítico con formación de frecuentes granulomas (flecha) constituidos por histiocitos y células gigantes multinucleadas de tipo Langhans y de tipo a cuerpo extraño que se encuentran rodeados por una corona de linfocitos (cabeza de flecha). No se observa necrosis central de los mismos.
En el cultivo microbiológico crece una micobacteria que se identifica como Mycobacterium tuberculosis complex que es sensible a rifampicina, isoniazida, estreptomicina, pirazinamida y etambutol. Además en paralelo se envió una muestra de sangre total para determinar el QuantiFERON® siendo el resultado positivo.
La paciente es remitida a la consulta de enfermedades infecciosas para completar el estudio. Se realiza una radiografía de tórax en la que se descartan lesiones compatibles con TB reciente. La paciente rechaza iniciar tratamiento antituberculoso debido a su edad y a la larga evolución de la lesión. La familia es informada y acepta la decisión.
Comentario final/discusiónLas micobacterias, los agentes causales de la TB son patógenos intracelulares que han desarrollado esta estrategia para no ser dañadas por los anticuerpos séricos y que los granulocitos no puedan eliminarlas1. La TB es una enfermedad conocida desde la antigüedad y ha sido uno de los principales problemas infecciosos para el ser humano, con una devastadora morbimortalidad, permaneciendo como un problema sanitario mundial2. Actualmente ha recobrado importancia debido a la pandemia del VIH, al creciente número de personas que se encuentra en tratamiento inmunosupresor por diversas causas, las inmigraciones y al surgimiento de cepas multirresistentes3.
La TB cutánea es una enfermedad de baja incidencia, ya que representa solo del 1 al 4% de las formas extrapulmonares4. Se corresponde con una pequeña proporción de todos los casos de TB, entre el 1 y el 2%5, pero en países con alta prevalencia de la enfermedad, cobra importancia el número de casos. Su frecuencia está ligada en el 28% de los casos con la TB sistémica y muy en especial con la pulmonar6.
La TB cutánea se puede clasificar de diferentes formas7:
- -
TB primaria, que incluye el complejo primario cutáneo y la TB consecutiva a BCG.
- -
TB post-primarias: miliar diseminada, orificial o úlcera tuberculosa, colicuativa o escrofuloderma, lupus vulgar y verrugosa.
- -
Tubercúlides que pueden ser papulonecrótica, nodular, eritema indurado de Bazin, eritema nudoso tuberculoso y liquen escrofuloso.
La escrofuloderma y el lupus vulgar son las 2 formas más comunes6.
El lupus vulgar es una forma de TB cutánea, crónica y progresiva, que se presenta en pacientes previamente sensibilizados, caracterizado clínicamente por placas asintomáticas eritemato-parduscas cuya localización más frecuente es la cara. Una característica prominente es la presencia de granulomas tuberculoides, usualmente en la dermis superior, compuesta de células epitelioides, células gigantes multinucleadas de tipo Langhans, células mononucleares y linfocitos en la zona periférica6,8.
Para el tratamiento se recomiendan los mismos regímenes de tratamiento que para la TB pulmonar. Se opta por la terapia con múltiples fármacos (mínimo 3) para disminuir la posibilidad de resistencia. También es importante establecer medidas no farmacológicas como el aislamiento del paciente para evitar la diseminación y el contagio9.
Es de destacar la evolución del proceso durante años sin que se haya consultado al especialista médico. Este hecho ya ha sido descrito por otros autores, y puede deberse a que la lenta evolución de las lesiones junto con la ausencia de otros síntomas no genera alarma en los pacientes10.