Introducción
En esta reunión de consenso se abordó únicamente la aspergilosis invasiva, no se establecieron recomendaciones para el tratamiento del aspergiloma pulmonar ni de la aspergilosis broncopulmonar alérgica. No se abordó el tema de la profilaxis ni el tratamiento empírico de la aspergilosis en el paciente neutropénico. Las recomendaciones se basan en el grado de evidencia (tabla 1) y en la experiencia personal de los asistentes a la reunión de consenso.
La aspergilosis invasiva es una de las complicaciones infecciosas más severas de los pacientes con neutropenia prolongada y de los receptores de trasplante. Su incidencia oscila entre un 5 y más del 20% en los grupos de alto riesgo1. Las vías de entrada de las especies del género Aspergillus son el tracto respiratorio, las lesiones cutáneas, las heridas quirúrgicas, la córnea y el oído. Por lo general, la infección se sitúa en la puerta de entrada y puede quedar localizada o diseminarse, bien por contigüidad (p. ej., a la órbita desde los senos paranasales) o bien por invasión vascular produciendo una enfermedad generalizada con afectación de más de un órgano. Las manifestaciones clínicas son diferentes según la enfermedad de base del paciente.
Aspergillus spp. puede causar cinco tipos diferentes de enfermedad: la aspergilosis cutánea primaria, que es una forma de enfermedad localizada pero con la posibilidad de diseminación. La aspergilosis pulmonar, que es la forma de presentación más frecuente en los pacientes neutropénicos (80-90%), sobre todo en la forma aguda invasiva. La variante crónica necrosante es menos frecuente y se observa en pacientes con infección por virus de la inmunodeficiencia humana (VIH), enfermedad granulomatosa crónica, alcoholismo y tratamiento prolongado con corticoides (neumopatías crónicas). La enfermedad de vía aérea, que puede presentarse como traqueobronquitis con o sin invasión en forma de úlceras o nódulos, se denomina traqueobronquitis invasiva o aspergilosis bronquial invasiva, y es casi exclusiva del paciente trasplantado de pulmón. La sinusitis por Aspergillus es también más frecuente en el paciente neutropénico (5-10%). Finalmente, desde los pulmones, Aspergillus spp., mediante angioinvasión puede diseminar a casi cualquier órgano del cuerpo, especialmente el cerebro, hígado, bazo y el tracto gastrointestinal produciendo una enfermedad diseminada. La infección invasiva por Aspergillus spp. presenta una elevada mortalidad dependiendo de su localización que puede oscilar entre el 37% en las formas traqueobronquiales hasta ser superior al 80% en las formas diseminadas con afectación del sistema nervioso central (SNC) a pesar de la utilización de anfotericina B2.
A. fumigatus es la especie que con más frecuencia causa enfermedad invasiva en enfermos inmunodeprimidos. Otras especies implicadas son: A. flavus, A. niger, A. terreus, A. nidulans, A. versicolor, A. glaucus, etc. A. niger se aísla más a menudo en casos de otomicosis y como colonizante.
Para intentar disminuir la elevada mortalidad relacionada con la infección fúngica invasiva, es imprescindible realizar un diagnóstico lo más precoz posible y administrar un tratamiento antifúngico agresivo3. Aunque no siempre es posible, debe intentarse disminuir o retirar la inmunosupresión o bien, aumentar la capacidad inmunológica de defensa del huésped y la cifra de neutrófilos.
El diagnóstico precoz y el inicio inmediato del tratamiento, deberían reducir la mortalidad relacionada con esta infección. El problema reside en que en la actualidad no están a nuestra disposición técnicas que permitan esta aproximación terapéutica-diagnóstica. La utilización de técnicas como la reacción en cadena de la polimerasa (PCR) (específica para Aspergillus spp. o general para la detección de cualquier hongo o levadura-panfungal) o la detección de antígeno de Aspergillus spp., han demostrado su eficacia en el paciente con leucemia o trasplantado de órgano sólido, pero su valor para el diagnóstico anticipado de un episodio de enfermedad invasiva no está establecido.
En el caso de la aspergilosis, la utilización de la tomografía computarizada (TC) torácica helicoidal o de alta resolución aumenta el índice de sospecha de esta enfermedad antes del inicio de los síntomas. Los hallazgos tomográficos incluyen, de forma inicial, el signo del halo (un área de baja atenuación alrededor de una lesión nodular debida al edema o sangrado que rodea a un área isquémica) y, tardíamente, una zona de aire creciente alrededor de un nódulo pulmonar causado por la contracción de un tejido infártico4. La presencia de signos indicativos de aspergilosis invasiva obliga a realizar técnicas diagnósticas invasivas (broncoscopia con lavado bronquioalveolar mayor sensibilidad que la biopsia transbronquial o el cepillado protegido o punción transtorácica) para intentar aislar el hongo e iniciar el tratamiento antifúngico en espera de resultados.
Los facultativos a menudo nos enfrentamos a pacientes que sufren procesos que son indicativos, aunque no definitivos, de enfermedad pulmonar invasiva. En estos casos, debe iniciarse el tratamiento, fundamentalmente, en el paciente más inmunodeprimido y con factores de riesgo, y poner en marcha, si es posible, las exploraciones complementarias que conducen a confirmar o rechazar el diagnóstico. Dada la existencia de controversias respecto a los criterios óptimos de diagnóstico de la infección fúngica invasiva en los pacientes inmunodeprimidos, recientemente se han establecido unas nuevas definiciones de aspergilosis "probada", "probable" y "posible". Estos nuevos criterios de clasificación tienen un uso potencial en el terreno de la investigación clínica y/o epidemiológica más que para adoptar decisiones clínicas5.
Por todo lo anteriormente expuesto, es imprescindible el desarrollo de técnicas de laboratorio que permitan anticiparnos al diagnóstico de la enfermedad fúngica invasiva antes de que se inicien los síntomas.
Tratamiento antifúngico
Los comentarios generales y específicos de los antifúngicos se han comentado en un capítulo previo.
Pocos estudios han comparado de forma directa anfotericina B desoxicolato con las formulaciones lipídicas en el tratamiento de la aspergilosis invasiva. Recientemente se ha comunicado un metaanálisis que compara dichas formulaciones. De la revisión conjunta de toda la literatura, parece ser que la anfotericina B liposomal, además de disminuir la toxicidad, incrementa el porcentaje de éxitos terapéuticos y disminuye el riesgo de mortalidad relacionada con la infección6-8. Por otra parte, recientemente se han publicado los resultados de un estudio aleatorizado y abierto que compara la eficacia, la seguridad y la tolerancia de voriconazol frente a anfotericina B convencional en el tratamiento primario de la aspergilosis invasiva y se demuestra que los pacientes que recibieron voriconazol presentan una mejor respuesta (52,8% frente a 31,6%), una mayor supervivencia (70,8% frente a 57,9%) y menos efectos adversos que los tratados con anfotericina B desoxicolato9. Además, en un estudio abierto y no comparativo en pacientes con aspergilosis invasiva, la respuesta de los que recibieron voriconazol fue del 48% (14% completa y 34% parcial)10. Por todo ello, consideramos que en la actualidad es cuestionable la utilización de anfotericina B desoxicolato en el tratamiento de la aspergilosis pulmonar invasiva.
El papel del itraconazol como tratamiento inicial de la aspergilosis invasiva está todavía por clarificar (BII). La mayoría de publicaciones describen la eficacia de la formulación oral en pacientes que no están gravemente inmunodeprimidos y existe poca experiencia con la formulación intravenosa de reciente aparición; aunque se describen resultados esperanzadores, respecto a seguridad y eficacia, con la utilización intravenosa seguida de la oral11. Esta formulación podría ser una opción de tratamiento primario en pacientes muy seleccionados, clínicamente estables y poco inmunodeprimidos12. Debe tenerse en cuenta el elevado número de interacciones farmacológicas que presenta el itraconazol con otros fármacos utilizados concomitantemente en estos pacientes y, si se utiliza, deben monitorizarse sus concentraciones plasmáticas de forma muy precisa, ya que su absorción puede estar también alterada por múltiples mecanismos. Se aconseja la administración de la suspensión oral ciclodextrinada y a dosis superior a 400 mg/día dada su mayor absorción13.
La caspofungina (BII) ha sido aprobada por la Food and Drug Administration (FDA) y por la EMEA para el tratamiento de la aspergilosis invasiva que no ha respondido al tratamiento convencional o en pacientes intolerantes al mismo. Se ha demostrado una respuesta del 35% en pacientes que no responden a los antifúngicos comercializados14. La dosis aconsejada es de 70 mg/día por vía intravenosa el primer día seguida de una dosis diaria de 50 mg/día. En pacientes con peso superior a los 80 kg existe la posibilidad de continuar con la dosis de 70 mg/día.
La falta de efectividad de los tratamientos existentes ha puesto en marcha la práctica de combinaciones de fármacos, combinaciones de anfotericina B con 5-fluorocitosina o itraconazol o rifampicina se han utilizado en estos pacientes. En general, se observa sinergia in vitro y mediante la utilización del modelo animal en las combinaciones de anfotericina B con 5-fluorocitosina, aunque la ausencia de datos clínicos desaconseja su utilización. La ausencia de suficientes datos de laboratorio y clínicos para descartar la posibilidad de antagonismo entre itraconazol y amfotericina B también desaconseja su uso hasta que se genere más información. La rifampicina, combinada con amfotericina B, ha demostrado sinergia en el modelo animal de aspergilosis invasiva, la ausencia de datos clínicos y la posibilidad de interacción con ciclosporina o tacrolimus también limitan su aplicación clínica. Con la reciente introducción de las equinocandinas, que tienen un mecanismo de acción diferente, pueden ensayarse nuevas pautas para buscar aquellas con efecto aditivo o sinérgico (azoles más equinocandinas, anfotericina B más equinocandinas, terbinafina más azoles, anfotericina B más azoles más equinocandinas). En este momento, está por establecer la eficacia clínica real de estas combinaciones. En los estudios in vitro se ha constatado que:
1. No se demuestra sinergia entre anfotericina B y voriconazol15.
2. Las combinaciones entre azoles (voriconazol, posaconazol, ravuconazol) o polienos y equinocandinas (caspofungina, micafungina) son por lo general sinérgicas o aditivas. No se observa antagonismo16-18.
3. Las combinaciones de terbinafina con azoles muestran sinergia, mientras que, por lo general, cuando se combina aquel fármaco con anfotericina B aparece antagonismo15,19.
En los estudios preclínicos que utilizan modelos animales no ha sido posible hallar hasta el momento sinergia, excepto con la combinación de ravuconazol y micafungina20. Ningún estudio ha demostrado antagonismo21,22.
Los resultados de la aplicación de las combinaciones de voriconazol o anfotericina B liposomal con caspofungina23-25 (BII) no son excesivamente alentadores, ya que el éxito terapéutico es parecido al hallado en controles históricos de pacientes con aspergilosis pulmonar invasiva tratados con cada fármaco por separado. En cualquier caso, el número global de pacientes es muy pequeño y sería recomendable la realización de un ensayo clínico controlado con un número más elevado.
La cirugía debe indicarse en los casos de hemoptisis, cuando sea masiva o secundaria a una lesión que se localice cerca de los grandes vasos, en la enfermedad sinusal, en la progresión de una lesión pulmonar cavitada y única a pesar del tratamiento antifúngico apropiado y en la infiltración del pericardio, grandes vasos, hueso o del tejido subcutáneo torácico mientras se está recibiendo tratamiento. En las lesiones cavitadas residuales, en particular en aquellas que contienen bolas fúngicas, estaría indicada la cirugía para evitar reactivación en las quimioterapias mielosupresoras posteriores. En el trasplante de pulmón hay algún caso comunicado de curación de una aspergilosis invasiva del pulmón nativo mediante la práctica de una neumectomía. Según un estudio no controlado26, en pacientes de alto riesgo que van a recibir un trasplante de médula ósea, la exéresis el lóbulo más afectado puede ser beneficiosa en el tratamiento de la enfermedad que empeora a pesar del tratamiento antifúngico correcto. No se ha demostrado un incremento en la supervivencia de estos pacientes con la utilización adyuvante de transfusiones de granulocitos, ni de factores estimulantes de colonias granulocíticas o macrofágicas ni de interferón gamma27.
Aspergilosis pulmonar invasiva
La enfermedad pulmonar invasiva aguda es característica de los pacientes con neutropenia o disfunción del neutrófilo y/o macrófago, quimioterapia citotóxica, tratamiento esteroideo prolongado, trasplante de progenitores hematopoyéticos (TPH) o de órgano sólido, inmunodeficiencia congénita o adquirida27. Los pulmones son el órgano afectado más frecuentemente en la infección primaria invasiva, aunque en algunos centros la afectación sinusal presenta una tasa similar. En muchas ocasiones, pues, la afectación pulmonar se acompaña de diseminación, y el SNC es el lugar de invasión secundario más frecuente.
La afectación pulmonar puede presentarse de forma focal o nodular, o bien como neumonía unilateral o bilateral. Aproximadamente el 25% de los pacientes están asintomáticos en el momento del diagnóstico. Los síntomas iniciales más comunes son la tos seca y la fiebre que puede estar ausente en aquellos pacientes sometidos a tratamiento esteroideo. La hemoptisis raramente es el síntoma inicial. El desarrollo de disnea es sinónimo de enfermedad difusa. En ocasiones, aparece dolor torácico de características inespecíficas y que raramente puede ser pleurítico. El pronóstico de la enfermedad focal es más favorable que el de la enfermedad difusa, aunque los pacientes pueden fallecer por una hemoptisis masiva sin antecedentes de expectoración hemoptoica previa. La imagen más característica de esta forma de presentación es una lesión bien delimitada, cavitada y con base pleural, aunque también pueden aparecer nódulos no cavitados, consolidación alveolar o cavidades con paredes de distinto grosor. El derrame pleural es raro. En el paciente neutropénico el neumotórax espontáneo es muy sugestivo de aspergilosis o zigomicosis.
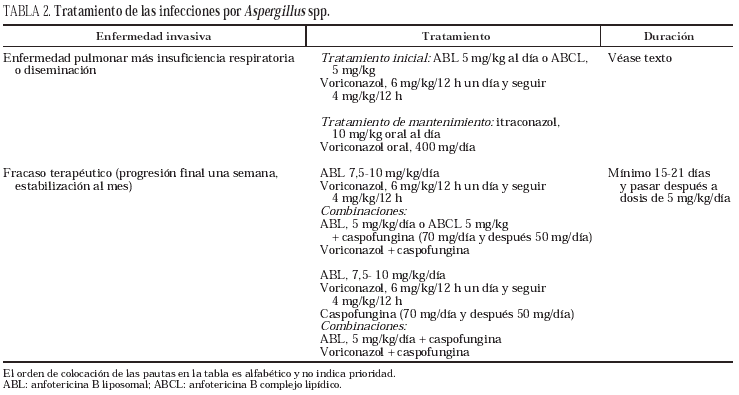
En nuestra opinión, y tras la revisión de la bibliografía actualmente disponible, el tratamiento de elección (tabla 2) de la aspergilosis pulmonar invasiva es voriconazol, a una dosis de 6 mg/kg/12 h el primer día seguido de 4 mg/kg/12 h a partir del segundo día o anfotericinas lipídicas (AII) en dosis de 5 mg/kg/día. Deben tenerse en cuenta las posibles interacciones farmacológicas del voriconazol como inhibidor del metabolismo del citocromo 450 y la inconveniencia de su utilización intravenosa en aquellos pacientes con un aclaramiento de creatinina inferior a 10 ml/min.
En los casos de enfermedad diseminada o enfermedad neumónica pulmonar con insuficiencia respiratoria, en los que se sabe presentan una mortalidad superior al 80%, deberían plantearse nuevas estrategias que, a priori, pudieran mejorar el pronóstico sin aumentar la toxicidad. Estas alternativas son las siguientes:
1. Incremento de la dosis de anfotericina B liposomal a 10 mg/kg/día (CIII), basándose en estudios que demuestran un perfil de seguridad parecido a 5 mg/kg28 y una mejor respuesta en el modelo animal29.
2. Otra posibilidad sería el tratamiento combinado, que demuestra sinergia in vitro, entre ambisome o voriconazol y caspofungina16,17 (BIII). La eficacia de estas dos aproximaciones terapéuticas debe ser confirmada en estudios clínicos futuros.
Cuando existe fracaso terapéutico, entendiendo como tal la progresión de la enfermedad al final de la primera semana o la estabilidad de las lesiones tras un mes de tratamiento correcto, estaría indicado realizar un tratamiento combinado con anfotericina B liposomal en dosis de 5 mg/kg/día asociada a caspofungina17 (BIII) o aumentar la dosis de anfotericina liposomal a 10 mg/kg/día (CIII) o el cambio de anfotericina B por caspofungina (BII) sola o asociada a voriconazol5 (BIII). Sin embargo, en el modelo experimental, esta combinación parece no mejorar de forma ostensible los resultados21.
La duración óptima del tratamiento, para cualquier tipo de antifúngico, es desconocida y depende de la extensión de la enfermedad, la respuesta al mismo y el estado inmunitario del paciente12 (BIII); por tanto, debería estar guiada por la respuesta clínica más que por una dosis total arbitraria. Parece razonable continuar el tratamiento durante varios meses (un mínimo 4 a 6; de ahí la bondad de las formas orales de tratamiento), con el fin de tratar microfocos después de que los signos clínicos y radiológicos hayan desaparecido, los cultivos sean negativos y el estado inmunitario sea lo más correcto posible. La respuesta final de estos pacientes al tratamiento antifúngico está relacionada con factores del huésped, como pueden ser la disminución de la inmunosupresión y la recuperación de la función del injerto. En conclusión, una secuencia lógica de tratamiento sería comenzar con tratamiento intravenoso con voriconazol o con una anfotericina lipídica hasta la desaparición de los signos radiológicos o, como mínimo, hasta detener la progresión de la enfermedad y, posteriormente, continuar con voriconazol o itraconazol por vía oral durante un período de tiempo prolongado para tratar los posibles microfocos.
Traqueobronquitis invasiva o aspergilosis bronquial invasiva
La traqueobronquitis aspergilosa es una enfermedad casi exclusiva de los pacientes con sida, de los receptores de un trasplante de pulmón, o de los pacientes en tratamiento esteroideo prolongado30-32. Puede oscilar entre una simple traqueobronquitis con producción excesiva de moco e inflamación o traqueobronquitis ulcerativa con úlceras y seudomembranas que se sitúan preferentemente en la sutura del injerto pulmonar33. La mayoría de los pacientes están sintomáticos con tos productiva y fiebre moderada. Más raramente pueden presentar disnea, dolor torácico y expectoración hemoptoica. En ocasiones, si no hay respuesta al tratamiento antifúngico, puede complicarse con enfermedad pulmonar o diseminada. La radiografía de tórax es normal y en la TC puede observarse un aumento de densidad peribronquial. El diagnóstico se realiza mediante la visualización broncoscópica y la histología y cultivo del material necrótico traqueobronquial.
El tratamiento debe ser administrado por vía sistémica (tabla 3) y anfotericina B desoxicolato nebulizada a dosis de 6 mg, tres veces al día. En caso de intolerancia, pueden usarse las formas lipídicas (50 mg)34 (CIII). En situaciones concretas, con presencia de masas miceliales en la tráquea, la retirada de éstas mediante técnicas broncoscópicas es útil dada la escasa penetrancia de los antifúngicos a este nivel35.
Infección sinusal y ótica
Se han descrito dos tipos de sinusitis aspergilar invasiva: la aguda, típica del paciente neutropénico y del trasplantado de médula ósea, y la crónica, que afecta a sujetos menos inmunodeprimidos. La sintomatología de la forma aguda con fiebre, cefalea y rinorrea purulenta o epistaxis es indistinguible de la sinusitis bacteriana aguda. La existencia de áreas de sensibilidad disminuida, escaras o ulceración es muy sugestiva de la etiología fúngica. Aunque por lo general es el único foco de enfermedad aspergilosa, puede extenderse hacia el paladar y coexistir con enfermedad pulmonar. La mortalidad es elevada; oscila entre el 20% en pacientes afectados de leucemia en remisión y el 100% en pacientes con recidiva de enfermedad o en sometidos a trasplante de médula ósea35,36. La radiología convencional y la TC de senos no permite distinguirla de la etiología bacteriana. La resonancia magnética en T2, muestra una señal de menor intensidad que la observada en la sinusitis bacteriana.
La biopsia y el cultivo para hongos de las lesiones son necesarios no sólo para demostrar la invasión de la mucosa, sino para diferenciarlas de las infecciones producidas por especies de Mucorales o Alternaria (AIII).
Debe realizarse el mismo tratamiento médico sistémico aconsejado para las formas invasivas asociado al desbridamiento quirúrgico amplio, sobre todo en los casos de afectación de senos paranasales o cuando existe afectación facial, craneal o intraorbitaria37 (BIII). En los pacientes neutropénicos esta práctica puede asociarse con una mayor mortalidad38.
La mayoría de los pacientes afectados de la forma crónica, ocasionada principalmente por A. flavus, son inmunocompetentes, aunque se ha descrito también en diabéticos y en pacientes con sida. La sintomatología depende del grado de extensión de la enfermedad y puede aparecer a lo largo de los meses en forma de cefalea, sensación de ocupación nasal y síntomas propios de la invasión de la órbita (diplopía, proptosis, etc.). La apirexia es constante. El diagnóstico puede ser complicado, ya que el número de hifas que pueden observarse en las biopsias es escaso o nulo. El cultivo suele ser positivo aunque requiere tomar varias muestras. En este tipo de pacientes, el desbridamiento quirúrgico y drenaje es suficiente (BIII) en la mayoría de casos y no es necesario aplicar terapia sistémica (CIII). Las recurrencia son frecuentes39.
La afectación invasiva por Aspergillus del conducto auditivo externo se ha descrito en pacientes con sida y leucemia aguda31,38,40. Esta afectación puede complicarse con una mastoiditis. En el paciente inmunodeprimido, además del tratamiento sistémico, es necesario el tratamiento quirúrgico41 (BIII).
Infección del SNC
La aspergilosis cerebral afecta a pacientes con enfermedad diseminada. Raramente es la única forma de presentación de la aspergilosis invasiva. Puede manifestarse como abscesos cerebrales únicos o múltiples, meningitis, absceso epidural o hemorragia subaracnoidea. La mortalidad de la infección del SNC es superior al 90%2,42.
Los abscesos intracraneales se producen por diseminación hematógena, con la posterior oclusión de los vasos intracraneales e infarto. La sintomatología y evolución, al igual que en la enfermedad pulmonar, dependerá del grado de inmunosupresión. La aparición de fiebre y meningismo es rara. La TC cerebral muestra una imagen de hipodensidad con gran edema a su alrededor y captación de contraste en anillo. En los pacientes neutropénicos y en aquellos muy inmunodeprimidos puede faltar la imagen en anillo y el efecto masa por el edema cerebral. Para el diagnóstico de seguridad es necesario una biopsia estereoatáxica o punción-aspiración, pero este procedimiento es difícil de realizar por el estado clínico del paciente, la localización de la lesión o la coagulopatía subyacente. Al hallarnos en la mayoría de los casos en el contexto de una aspergilosis invasiva diseminada en un paciente gravemente inmunodeprimido deberá tratarse como tal con antifúngicos en dosis elevada por vía sistémica acompañado de cirugía que permite la limpieza del tejido necrótico para una mejor penetración de los antibióticos43-45 (BIII).
La meningitis por Aspergillus spp. es muy rara, puede presentarse como una extensión de la afectación sinusal, como complicación de los tratamientos intratecales o secundaria a cirugía transesfenoidal27. El antígeno de Aspergillus puede detectarse en el LCR y monitorizarse como respuesta al tratamiento46. El tratamiento de elección es la anfotericina B por vía sistémica e intratecal. Es posible que tanto el voriconazol como la caspofungina, dadas sus características farmacocinéticas y su buena difusión al líquido cefalorraquídeo (LCR) puedan ser utilizadas para el tratamiento de estos pacientes, aunque en la actualidad existe poca información al respecto47. En los casos secundarios a neurocirugía es imprescindible retirar el material quirúrgico48.
Los abscesos epidurales habitualmente son secundarios a infecciones del cuerpo vertebral y está indicado el tratamiento sistémico además del drenaje quirúrgico.
Infección cutánea
La afectación cutánea acostumbra a ser secundaria a una diseminación hematógena de un foco primario que suele ser es el pulmón. Las lesiones pueden ser únicas o múltiples y se localizan principalmente en las extremidades. Inicialmente son máculas que se convierten en pápulas y posteriormente presentan necrosis central con un borde elevado cubierto por escara necrótica. Es necesario practicar una biopsia y cultivo del material para diferenciarlo de otros procesos de características similares. Se han descrito lesiones en relación con cintas adhesivas para la sujeción de catéteres contaminadas con esporas49. Debe realizarse tratamiento antifúngico sistémico (BIII) como en el resto de formas diseminadas. El tratamiento quirúrgico puede estar indicado en casos puntuales.
Otras localizaciones
La afectación ósea más frecuente es la osteomielitis vertebral o discitis. Se requiere del desbridamiento quirúrgico de la lesión y de tratamiento antifúngico por vía sistémica. Los niveles de anfotericina B en hueso son bajos, por lo cual se ha asociado rifampicina o 5-FC al tratamiento. La penetración de los azoles en hueso es buena y puesto que se precisa de un tratamiento prolongado y se dispone de fármaco por vía oral, voriconazol o itraconazol, pueden ser una alternativa de tratamiento27,47,50.
Se han descrito endocarditis por Aspergillus spp., tanto de válvula protésica como nativa51 que ocasionalmente acompañan a las formas diseminadas. Los hemocultivos acostumbran a ser negativos52. Las vegetaciones son largas y friables, lo cual comporta un alto riesgo embolígeno. Dada la pobre penetración de la anfotericina B en la vegetación, es necesario un recambio valvular precoz, especialmente en el caso de endocarditis protésica27,51,53. Aunque existen casos puntuales comunicados en la literatura médica, voriconazol puede ser una buena alternativa terapéutica en estos pacientes47,54.
La pericarditis aspergilosa aparece raramente en el contexto de una diseminación de la infección27,55. Acostumbra a ser secundaria a una diseminación hematógena, a la rotura de un absceso miocárdico o a diseminación directa desde el pulmón. El antígeno es positivo en el líquido pericárdico. Aproximadamente un tercio de los pacientes desarrollan taponamiento pericárdico. Además del tratamiento sistémico debe realizarse una pericardiocentesis y pericardiectomía en los casos en que esté indicado38 (CIII).
Las infecciones urinarias acostumbran a ser secundarias a una diseminación hematógena. La afectación del parénquima renal es más frecuente en pacientes con leucemia, enfermedad granulomatosa crónica o adictos a drogas por vía parenteral. La presencia de bolas fúngicas representa habitualmente una necrosis papilar renal. Es necesario el tratamiento sistémico con anfotericina B (1-1,25 mg/kg/día) o con las formas lipídicas56 para la enfermedad parenquimatosa y si existen abscesos o bolas fúngicas es necesario el tratamiento quirúrgico asociado. Aunque, dada la rareza de esta patología no existen casos en la literatura que lo avalen, voriconazol, por su farmacocinética, es un buen antifúngico en esta situación.
La endoftalmitis aspergilosa es una rara entidad secundaria a inoculación directa tras procedimientos quirúrgicos como faquectomía o por diseminación hematógena, más característica de pacientes inmunodeprimidos, en el contexto de endocarditis o de usuarios de drogas por vía parenteral57. Es indispensable la práctica de vitrectomía, tanto para el diagnóstico como para el tratamiento y dado la inadecuada penetración en el humor acuoso de la anfotericina B y los azólicos por vía sistémica, se administra anfotericina B intravítrea (10 mg dosis)58 (BIII). Otras afectaciones intraoculares son mucho más infrecuentes.