Varón de 38 años, natural de Guinea, residió en Brasil durante 4 años, y en la actualidad en España desde el año 2004. Refería antecedentes de enfermedad de Chagas con leve polineuropatía sensitiva asociada, que fue tratada con benznidazol. En mayo de 2010 se le practicó, en nuestro centro, un trasplante hepático ortotópico por cirrosis VHB y hepatocarcinoma. El postrasplante transcurrió sin complicaciones.
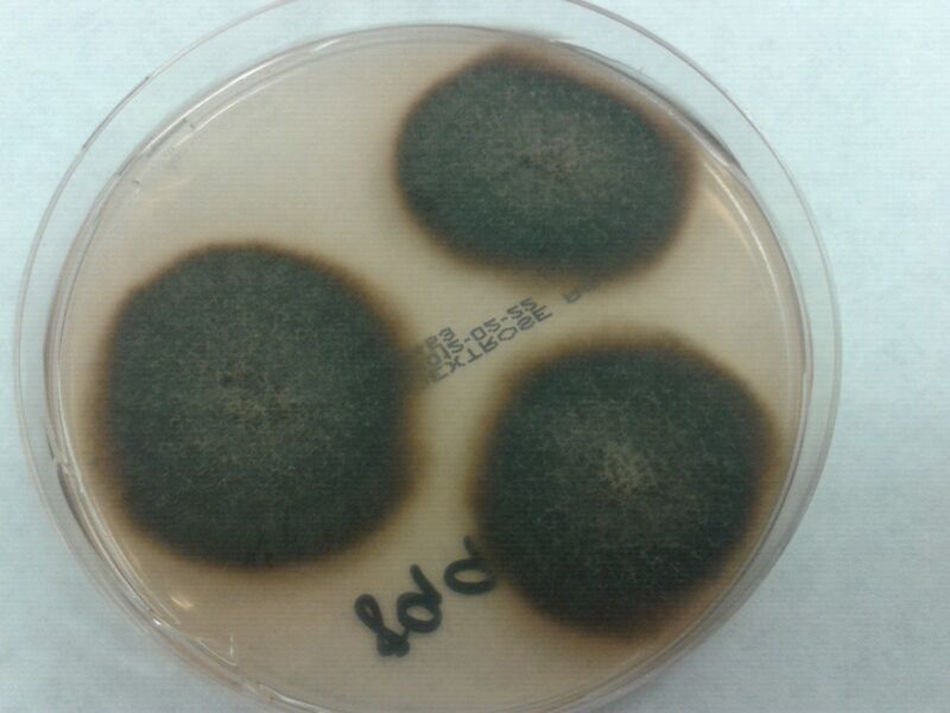
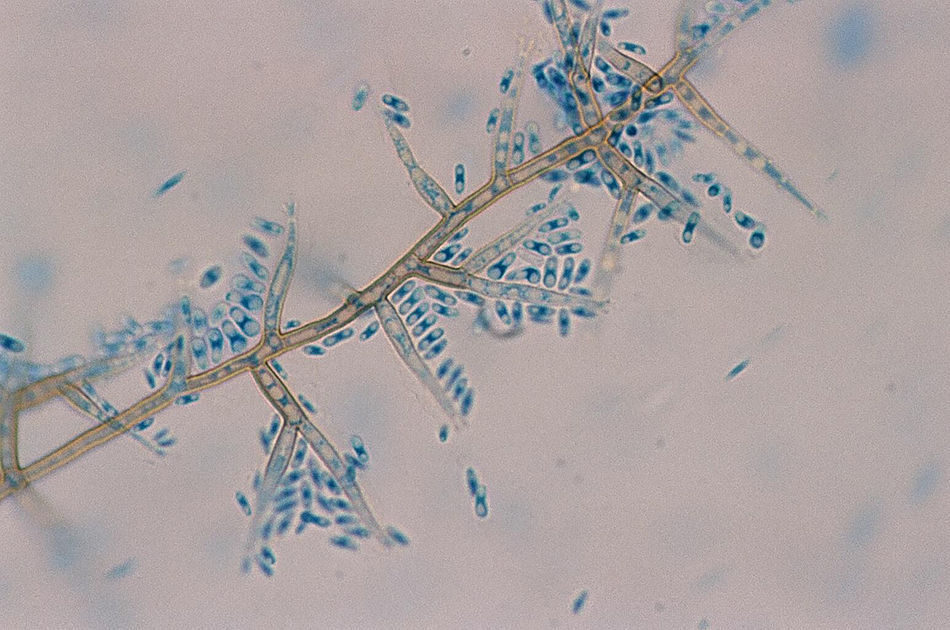
En el día +60 presentó infección asintomática por citomegalovirus tratado con valganciclovir durante 2 semanas. Diez días después se notó la presencia de 2 nódulos cutáneos (uno en cada muslo) de aproximadamente 2×2cm, no dolorosos y de aspecto violáceo, sin supuración. No refería traumatismo previo. Estaba en tratamiento inmunosupresor con tacrolimus y esteroides. No había recibido antifúngicos en ese momento, ni previamente. La biopsia cutánea fue sugestiva de paniculitis, con presencia de hifas en el estudio anatomopatológico. Posteriormente se extirparon ambos nódulos, observándose tras 5 días de incubación a 30°C, en el cultivo en agar Sabouraud-dextrosa, colonias oscuras algodonosas y de reverso negro (fig. 1). En el examen microscópico se observaron hifas septadas de color oscuro, células conidiógenas con collaretes en forma de embudo, y conidias cilíndricas y ligeramente curvas (fig. 2).
La secuenciación de nucleótidos con cebadores ITS-1 e ITS-4 reveló el 98% de similitud de secuencia con Phaeoacremonium fuscum usando la base de datos GenBank BLAST. Posteriormente, la Unidad de Micología del Centro Nacional de Microbiología (Madrid, España) confirmo la identificación de Phaeoacremonium fuscum, con la siguiente sensibilidad realizada por metodología EUCAST1: concentración mínima inhibitoria (CMI) anfotericina B 0,12mg/l, itraconazol >8mg/l, voriconazol 2mg/l, posaconazol >8mg/l, terbinafina 1mg/l y caspofungina >16mg/l.
No se administró tratamiento antifúngico. Una TAC toraco-abdominal resultó normal. El paciente ha permanecido asintomático y no ha presentado nuevas lesiones cutáneas.
Comentario finalEl género Phaeoacremonium, que fue descrito por Crous et al.2, comprende más de 20 especies de hongos filamentosos. Se encuentra en el ambiente, habiéndose aislado en humanos y en plantas leñosas como endófitos o agente causante de enfermedad. Solo algunas especies han sido reconocidas como patógenos humanos3. El género Phaeacremonium es morfológicamente intermedio entre los géneros Acremonium y Phialophora4. Phaeacremonium spp, son patógenos oportunistas que pueden causar infecciones subcutáneas, eumicetomas, osteoartritis, osteomielitis o infección diseminada, tales como fungemia y endocarditis. Habitualmente suelen ir precedidos de inoculación traumática. Las infecciones subcutáneas suelen observarse en trabajadores rurales en contacto con suelos contaminados, espinas, astillas u otros objetos causantes de traumatismo5. Dado la presencia de astillas en las lesiones, se sospecha que la retención del material contaminado es necesaria para causar la lesión, sin embargo, se han recogido otros casos en los cuales no se observó ningún cuerpo extraño. Las infecciones por estos hongos son de distribución mundial, aunque son más frecuentes en climas tropicales y subtropicales. Son más prevalentes en pacientes inmunodeprimidos, pero también pueden observarse en sujetos sin factores predisponentes6.
La identificación de la especie se basa en sus características morfológicas y de cultivo, siendo la identificación en ocasiones dificultosa. Para el tratamiento, en la mayoría de los pacientes con infecciones localizadas, la escisión quirúrgica profunda es suficiente7,8. En algunos casos se ha asociado tratamiento antifúngico.
Phaeacremonium fuscum es una de las especies que pueden producir afectación cutánea y subcutánea en humanos. Tiene un crecimiento máximo a temperatura de 37°C, en comparación con los 30°C de otras especies. La capacidad de crecimiento a 37°C sugiere que tiene potencial para sobrevivir a temperatura corporal9. Mc Grogan et al. describieron el primer caso de micetoma causado por Phaeoacremonium fuscum en un trasplantado renal10.
En conclusión, Phaeoacremonium fuscum es una infrecuente causa de infección fúngica cutánea o subcutánea, que principalmente afecta a pacientes inmunodeprimidos, siendo importante la extirpación completa de la lesión para lograr la curación en los casos en que la infección está localizada como en nuestro paciente. Como hemos comentado suelen ir precedidos de inoculación traumática, y aunque en nuestro caso el paciente no reconocía traumatismo previo, no se puede descartar que este hubiese ocurrido años atrás, y que sufriera una reactivación local en el contexto de la terapia inmunosupresora.