La amiloidosis incluye a diferentes enfermedades que se caracterizan por el depósito de proteínas extracelulares insolubles y tóxicas en diferentes tejidos y órganos. La forma más común de amiloidosis sistémica es la amiloidosis primaria (AP) de cadenas ligeras y la amiloidosis secundaria (AS) debida a enfermedades inflamatorias crónicas1–4.
En estudios autópsicos, el material amiloide está presente en la tiroides en el 80% de los pacientes con AS, y en 50% de los pacientes con AP5,6.
El bocio amiloide (BA) es una entidad rara que se caracteriza por la infiltración del tejido tiroideo por material amiloide, lo que causa el aumento de tamaño de la glándula6,7. En la AS, el depósito de la proteína amiloide A (AA) está asociado con atrofia de los folículos tiroideos7,8. En estos pacientes, el cuadro clínico se caracteriza por un crecimiento rápido e indoloro de la glándula tiroides, que se puede asociar a disfagia, disnea o ronquera. En la mayoría de los casos, no existe alteración de la función tiroidea 5–7.
A continuación, describimos el caso clínico de una paciente con bocio amiloide asociado a amiloidosis secundaria por artritis reumatoide.
Mujer de 46 años, con antecedente de artritis reumatoide desde los 21 años de edad. Fue traída a urgencias de nuestro hospital con una historia de 8 meses, caracterizada por aumento gradual e indoloro de la glándula tiroides. Desde tres meses antes de su ingreso, presentaba disfagia, odinofagia, tos y fiebre. Su tratamiento regular incluía prednisona (15mg/día) y metotrexate (7,5mg/día). La paciente no tenía historia de insuficiencia renal, ni alteración de la función tiroidea. El examen físico mostró PA: 100/60mmHg, FC: 102 latidos/minuto, FR: 22 respiraciones/minuto y T oral: 37° C. Otros hallazgos fueron piel pálida, múltiples adenopatías cervicales, glándula tiroides aumentada de tamaño (grado 1b), con múltiples nódulos a la palpación, de consistencia aumentada; y deformidad de las articulaciones sin sinovitis activa. En urgencias, la ecografía de tiroides mostró un bocio multinodular.
Los análisis de laboratorio mostraron leucocitos 16.000/mm3, hemoglobina 8,3g/dl, albúmina 1,9g/dl, creatinina 1,7mg/dl, glucosa 90mg/dl, TSH 1,24μIU/dl (VN, 0,4-4,0), T4 libre 1,61 ng/dl (VN, 0,8-1,9), depuración de creatinina 56ml/minuto, y proteinuria de 24 horas 1,9g/día. La velocidad de sedimentación fue de 70mm/h y el examen de orina mostró leucocituria, por lo que se agregó al tratamiento ceftriaxona vía endovenosa.
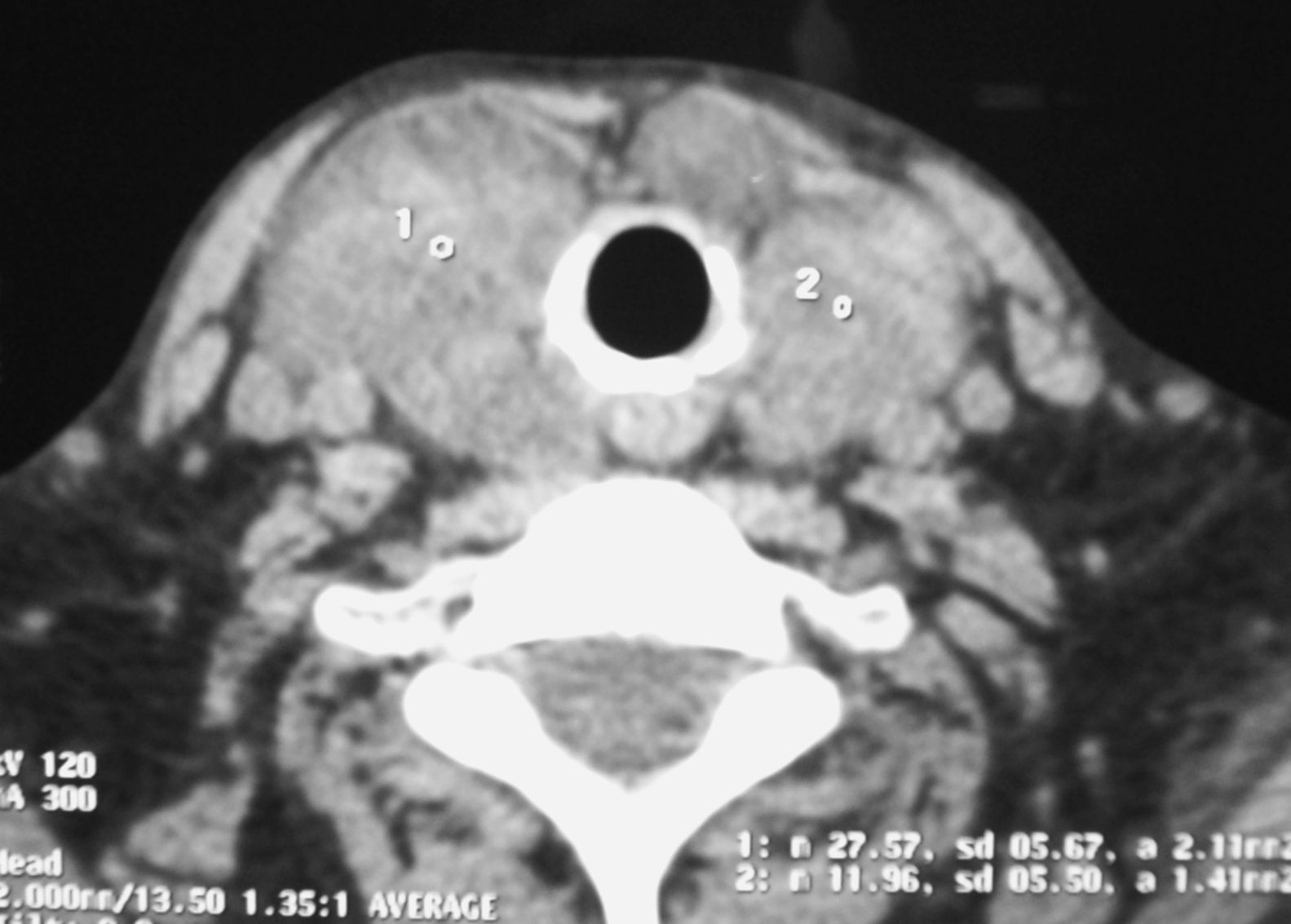
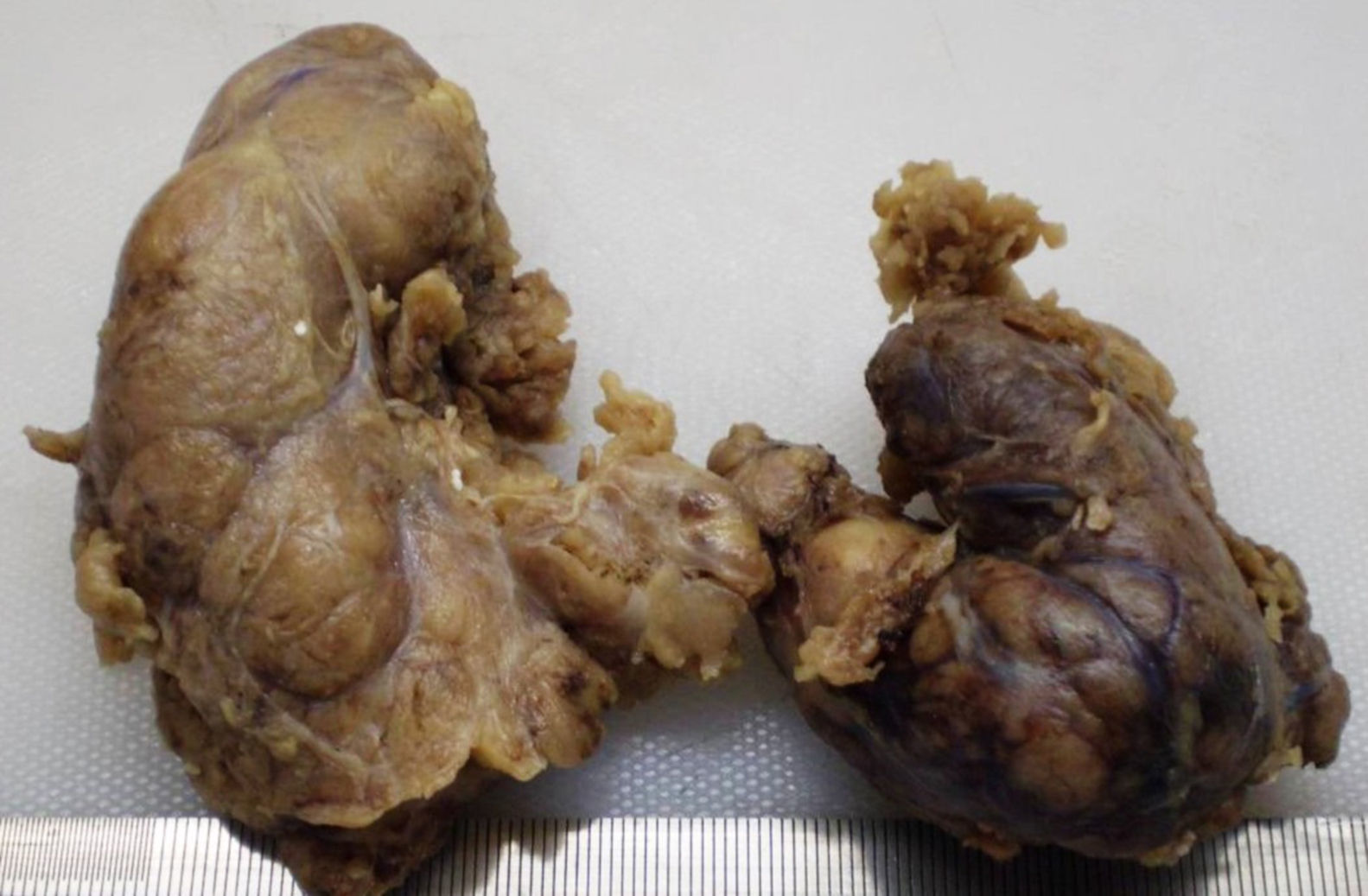
Debido a los síntomas compresivos, y antes de la cirugía, se realizó una tomografía computarizada (TC) que mostró un bocio multinodular sin compresión de la tráquea (fig. 1). Debido a la disfagia y la disnea progresiva, la paciente fue sometida a una tiroidectomía total. El estudio anatomopatológico de la pieza quirúrgica mostró una glándula tiroides aumentada de tamaño, con múltiples nódulos, de consistencia aumentada y con áreas similares a tejido adiposo (fig. 2). El estudio microscópico mostró una infiltración extensa del parénquima tiroideo por un material amorfo y eosinófilo, sin células neoplásicas.
Debido al compromiso renal caracterizado por insuficiencia renal moderada y proteinuria, se realizó una biopsia renal, cuyo resultado mostró infiltración renal por amiloide. La paciente fue dada de alta sin molestias y con tratamiento sustitutivo con levotiroxina 75μg/d y ciclofosfamida 25mg/d. Una semana después, la paciente fue readmitida al hospital por dolor epigástrico severo, diarrea y deshidratación. En la endoscopía alta no se halló úlcera, pero la biopsia de la mucosa gástrica también mostró infiltración por amiloide.
La amiloidosis sistémica puede ser una complicación severa de las enfermedades inflamatorias, como la artritis reumatoide, que generalmente se presenta 8-10 años después del inicio del compromiso articular9,10. En nuestra paciente, se demostró compromiso de los riñones, la glándula tiroides y el tracto gastrointestinal.
El BA fue descrito por primera vez en 1858 por Beckman. Es una complicación rara tanto de la amiloidosis primaria como secundaria6. El BA también está asociado con el cáncer medular de tiroides, pudiendo estar presente en 50-70% de los casos5, sin embargo, en estos casos, el constituyente principal del amiloide es la calcitonina, que se localiza en el área del tumor, sin infiltrar el resto de la glándula1,7,11.
Clásicamente, los pacientes con BA tienen un crecimiento rápido, difuso e indoloro de la glándula tiroides. Este crecimiento se puede acompañar de síntomas compresivos como disfagia, odinofagia, disnea o ronquera. En la palpación, lo más frecuente es el aumento difuso de la glándula, sin embargo, también pueden individualizarse nódulos. En casos de crecimiento rápido de la glándula tiroides, se deben descartar la presencia de una neoplasia primaria de tiroides, como linfoma primario o carcinoma anaplásico6,7.
Generalmente, la evaluación del BA incluye una ecografía tiroidea, que muestra los depósitos de amiloide como masas hipoecogénicas5. En nuestra paciente la ecografía demostró un bocio multinodular con áreas hipoecogénicas.
La punción aspiración con aguja fina (PAAF) es otra herramienta útil para el diagnóstico del BA13, sin embargo, debido a la disposición heterogénea del amiloide dentro de la glándula, en algunos casos los resultados de la PAAF pueden no ser definitivos7, en general la sensibilidad de la PAAF es mayor al 90%12,13.
Generalmente, las pruebas de función tiroidea son normales, como en nuestra paciente, pero se han descrito casos de hipotiroidismo, hipertiroidismo o síndrome de T3 bajo3,11,14.
La histología del BA se caracteriza por el depósito perifolicular de amiloide con tejido adiposo alrededor, lo cual deforma la arquitectura normal de los folículos tiroideos6,7. En nuestro caso, no se realizó la tinción con rojo Congo, aunque la tinción con cristal violeta mostró infiltración extensa del parénquima por un material eosinofílico consistente con amiloide. Para el diagnóstico de amiloidosis, la tinción de elección es rojo Congo, que muestra la típica birrefringencia verde bajo la luz polarizada; sin embargo, también son útiles las tinciones con cristal violeta o tioflavina T5. Estas tinciones no pueden diferenciar las diferentes proteínas que forman el amiloide, por lo cual, se requieren métodos inmunohistoquímicos con anticuerpos antiamiloide AA para el diagnóstico definitivo6.
La mayoría de pacientes son sometidos a tiroidectomía total debido a los síntomas de compresión, pero en algunos casos los pacientes pueden someterse a tiroidectomía programada en los casos de bocio de gran tamaño6,7.
El diagnóstico preoperatorio de BA debe considerarse en los pacientes con antecedente de amiloidosis sistémica o enfermedad inflamatoria de larga evolución, que acuden por crecimiento rápido de la glándula tiroides. En la mayoría de casos, la PAAF nos va permitir descartar una neoplasia primaria.