Estudio del trastorno del deseo sexual hipoactivo (TDSH) con 2 cuestionarios de función sexual en una muestra de mujeres con menopausia quirúrgica y su comparación con mujeres normales.
Material y métodosPresentamos una serie de 98 casos, 56 operadas de histerectomía y anexectomía bilateral (grupo Q) y 42 casos normales (grupo N). Realizaron el cuestionario BPFSF (brief profile of female sexual function ‘breve perfil de la función sexual femenina’). El cuestionario sobre salud y disfunción sexual femenina en atención primaria (SyDSF-Ap) lo realizaron 52 casos, 13 del grupo Q y 39 del grupo N.
ResultadosTras la realización de ambos cuestionarios, la intención de tratamiento con parches de testosterona (Intrinsa) fue: 7 de 56 (12,5%) en el grupo Q y 20 de 42 (47,61%) en el grupo N (p<0,001). Curiosamente, al revés de lo esperado, hubo más interés en las mujeres no operadas.
Con el BPFSF, la correlación en deseo sexual oral y el cuestionario fue positiva en 36 casos del grupo Q (64,28%) y en 35 casos del grupo N (82,33%) (p<0,05), hubo mayor correlación en el grupo N.
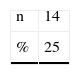
En el grupo Q hubo problemas sexuales en 14 casos (25%). En 10 de esos casos no se practicaban relaciones sexuales por diferentes causas. Las puntuaciones con BPFSF medias fueron de 16,39 (grupo Q) frente a 11,83 (grupo N), indicando ambas TDSH pero sin diferencias significativas, como tampoco en la edad media de ambos grupos: 58,48 años frente a 50,88 años.
Con el SyDSF-Ap el 80,76% tenía pareja estable, el 82,69% eran casadas, el 59,61% tenía estudios primarios, el 57,69% trabajaba, el 51,91% hacía ejercicio físico, el 36,53% fumaba y el 11,53% tomaba alcohol. El 78,84% padecía enfermedades (ansiedad-depresión, artrosis, hipercolesterolemia, HTA), el 82,69% tomaba fármacos, con una media de 2 pastillas.
ConclusionesEl 82,69% no está satisfecha con su vida sexual, el 69,23% tiene disminución del deseo sexual y el 55,76% disminución de sensaciones placenteras; el 76,92% no tiene excitación, el 26,92% tiene dispareunia, el 76,92% no tiene orgasmo y el 25% no se masturba; el 67,30% puede prescindir del sexo y el 51,92% se encuentra deprimida y nerviosa por sus problemas sexuales.
To study hypoactive sexual desire disorder (HSDD) with two questionnaires of sexual function in a sample of women with surgical menopause compared with normal women.
Material and methodsWe present a series of 98 cases, 56 with total hysterectomy plus bilateral oophorectomy (group I) and 42 normal women (group II). All women completed the Brief Profile of Female Sexual Function (BPFSF) questionnaire, while 52 women (13 in group I and 39 in group II) completed the Health and Female Sexual Dysfunction- Primary Care (HFSD-PC) questionnaire.
ResultsAfter both questionnaires were administered, testosterone patches (Intrinsa) were provided to 7/56 women in group I (12.5%) and 20/42 in group II (47.61%) (p<0.001), which was the opposite of what was expected, with much higher interest among normal women.
The correlation between reported sexual desire and the BPFSF was positive in 36 women in group I (64.28%) and in 35 in group II (82.33%) (p< 0.05), with a higher correlation in group II.
Sexual problems were found in 14 women (25%) in group I, consisting of abstinence in 10/14 women for distinct reasons. The mean BPFSF score was 13.69 in group I and 11.83 in group II, indicating HSDD in both groups but with no statistically significant differences. There was no statistically significant difference in the mean age of the two groups (58.48 years in group I versus 50.88 years in group II).
The findings of the HFSD-PC were as follows: 80.76% were in a stable relationship, 82.69% were married, 59.61% had attended primary school, 57.69% were in paid employment, 51.92% engaged in physical exercise, 36.53% smoked and 11.53% drank alcohol. Diseases were found in 78.84% (anxiety-depression, arthrosis, hypercholesterolemia, hypertension). Medication was used by 82.69%, with a mean of two pills per day.
ConclusionsSexual dissatisfaction was found in 82.69%. Loss of sexual desire was found in 69.23%, loss of pleasure sensations in 57.76%, no arousal in 76.92%, dyspareunia in 26.92%, no orgasm in 76.92%, and no masturbation in 25%. A total of 67.30% avoided sex and 51.92% were depressed and worried about their sexual problems.
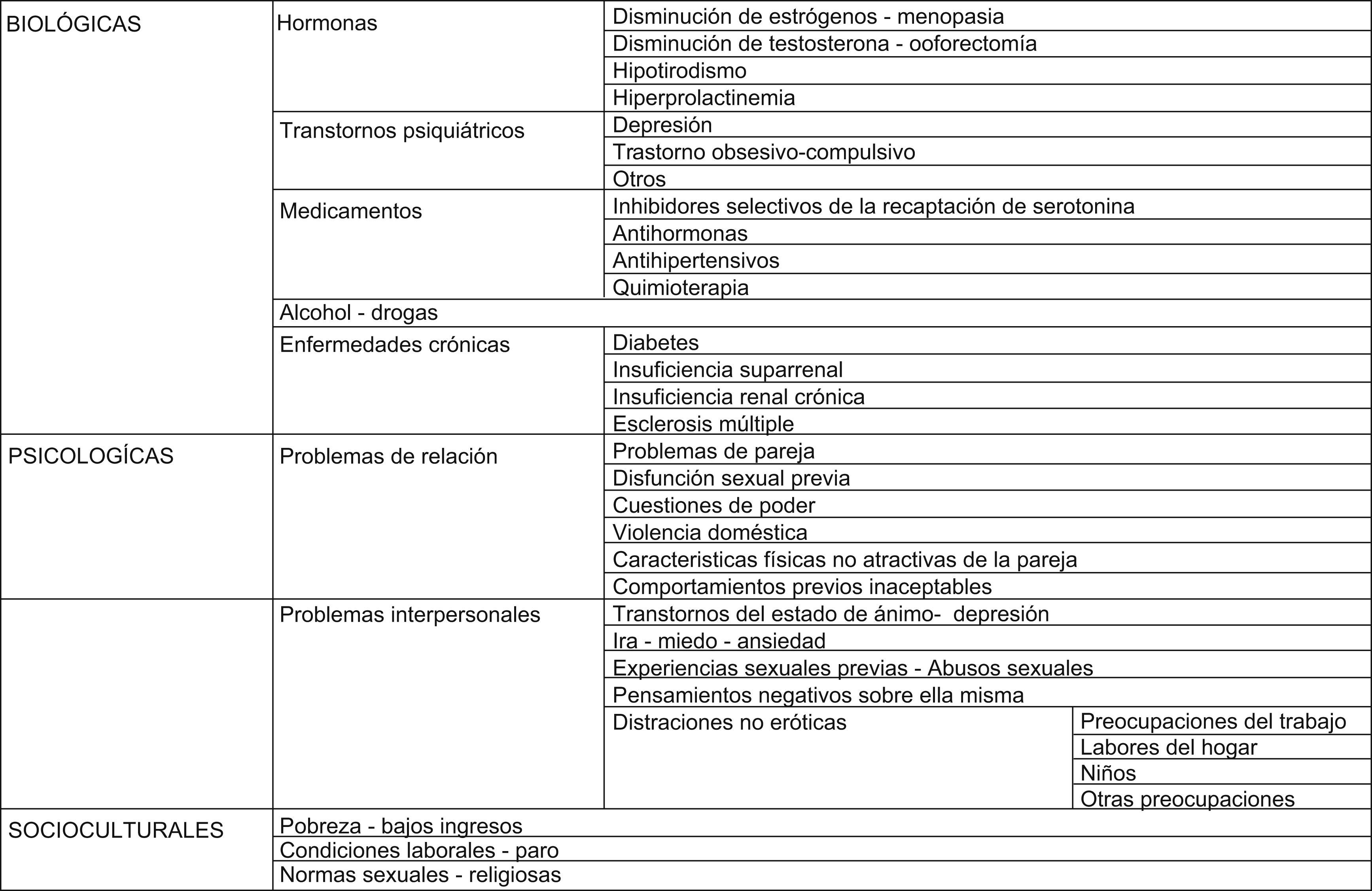
El deseo sexual es para buscar la actividad sexual. No se desea a todo el mundo y también hay discrepancia en el deseo sexual entre los miembros de la pareja. Cuando la pareja no satisface las necesidades emocionales de la mujer (amor y afecto) el deseo sexual disminuye1.
La falta de ganas de participar en relaciones sexuales por desinterés es deseo sexual inhibido (DSI) y por miedo es aversión sexual2. Unas mujeres están interesadas por el sexo en cualquier momento; otras, tienen bajo interés o nada. Esto es un foco de malestar personal en la relación de pareja. Son poco receptivas a las insinuaciones de la pareja, si bien terminan “por ceder” para no dificultar la convivencia. Pero lo normal es que surjan situaciones conflictivas y, como decíamos antes, ante la discrepancia en el deseo sexual de los miembros de la pareja, tendrá que hacerse una negociación para establecer un acuerdo de funcionamiento.
El sexo es el barómetro del bienestar vital, no va en un carril aparte. El deseo es fluctuante en la mujer y en el día3 por cambios hormonales, por razones psicológicas (de la pareja y de la vida personal). Influyen también los cambios de roles, la tensión de la vida moderna, la competitividad, el temor al futuro, las enfermedades crónicas (diabetes, depresión), los medicamentos, el alcohol, etc.
El deseo refleja las motivaciones, los impulsos y la personalidad de la persona. Influye en la autoestima, la capacidad para aceptarse como ser sexual, las experiencias sexuales previas, la accesibilidad a la relación de pareja4.
La falta de deseo sexual (FDS) es apatía, desinterés por el coito más ausencia de pensamientos y de fantasías en general sobre el sexo. Es frecuente en la mujer, tiene sobre el 40% de incidencia y provoca malestar y dificultades interpersonales. Cuando hace el coito (que no quiere) hay compensación por gratificaciones como observar el placer de la pareja, la intimidad, el mantenimiento de la relación de pareja.
El trastorno del deseo sexual hipoactivo (TDSH) es la disfunción sexual que más aumenta, y con mayor fracaso terapéutico5. El deseo y la excitación es un continuo difícil de separar. El deseo sexual del hombre es finalista (en la mujer, no). La excitación lleva al orgasmo.
En el DSM-IV-TR, manual diagnóstico de los trastornos mentales de la Asociación Psiquiátrica Americana (APA), se define el TDSH como la disminución o la ausencia de fantasías y de deseos de actividad sexual de forma persistente o recurrente. La alteración provoca malestar acusado o dificultades interpersonales. La AFUD (American Foundation for Urological Diseases) lo define igual, diciendo que causa ansiedad personal. Y Basson y el grupo de expertos lo definen como ausencia o disminución de sensaciones, interés, pensamientos o fantasías sexuales, siendo la motivación para buscar excitación escasa o nula. Teniendo en cuenta los cambios fisiológicos de la mujer en el ciclo de su vida y la duración de la pareja, el TDSH es la disfunción más frecuente en la mujer y se asocia a insatisfacción sexual, dificultades de excitación y de orgasmo.
Las causas del TDSH5–7 se clasifican en la figura 1.
El deseo sexual es respuesta a una estimulación interna o externa que produce una activación fisiológica en relación con la cultura, la emoción, la cognición y con inductores de pensamientos y de sentimientos sexuales7. La FDS es no necesidad ni apetencia de buscar placer y estímulo sexual. Puede ser primario-secundario y situacional-generalizado.
Las relaciones sexuales presionadas o forzadas en la pareja causan ansiedad e ira y dan mayor DSI. El no tener relaciones sexuales o tener pocas hace que las mujeres se sientan culpables de la frustración de la pareja y también llevan a lo anterior6, al TDSH.
En este trabajo, estudiamos el TDSH mediante 2 cuestionarios para el diagnóstico de las disfunciones sexuales en 2 grupos de mujeres: ovariectomizadas e histerectomizadas, y normales.
Material y métodosA lo largo del año 2006 fuimos recogiendo en una lista los nombres de las mujeres que en la consulta espontáneamente declaraban ausencia de deseo sexual, en total fueron 42 casos. Se hizo sabiendo de la próxima aparición en el mercado de un tratamiento para la FDS, los parches de testosterona.
A partir de abril de 2007, participamos en el estudio DIANA con 7 casos (screening de TDSH según el cuestionario validado a nivel multinacional, BPFSF [brief profile of female sexual function ‘breve perfil de la función sexual femenina’], en mujeres con menopausia quirúrgica [MQ] en España). El objetivo del estudio era conocer la prevalencia de TDSH, evaluada mediante el BPFSF, en mujeres a las que se hubiera intervenido de una ooforectomía bilateral con o sin histerectomía. Por tanto, de abril a octubre de 2007 recojimos los 7 casos del estudio DIANA; además, a todas las pacientes de la consulta intervenidas de histerectomía y doble anexectomía (HT+2A) que fueron a revisión se les pasó el cuestionario, hasta diciembre de 2007. Así, el grupo de operadas se constituyó en 56 casos. En total, la serie constaba de 98 casos: grupo Q (operadas), 56 casos y grupo N (normales), 42 casos. Todas procedían de las consultas de Ginecología Ambulatoria de Burjassot y Liria del autor, dependientes del Hospital Arnau de Vilanova, Valencia.
Por otro lado, utilizamos el cuestionario de salud y disfunción sexual femenina en atención primaria (SyDSF-Ap), también validado, para ver la correlación entre ambos cuestionarios en deseo sexual fundamentalmente, pero también en las otras disfunciones sexuales femeninas, y para poder comparar entre las mujeres ovariectomizadas e histerectomizadas (es decir, MQ) y las mujeres normales, no operadas. Cuando pudimos, pasamos ambos cuestionarios a la paciente en la misma visita.
A las que ya habían realizado el BPFSF y no el otro se las citó por teléfono para acudir otro día a la consulta a realizar el cuestionario. Algunas no acudieron, excusándose por algún motivo que luego veremos. Por otro lado se dio la circunstancia personal del autor, de cambio de hospital y de consulta, por lo que no pudo completarse la relación bilateral de cuestionarios. Para este segundo análisis, la serie constó de 52 casos, 13 casos del grupo Q y 39 casos del grupo N, que al ser no homogéneos analizaremos conjuntamente.
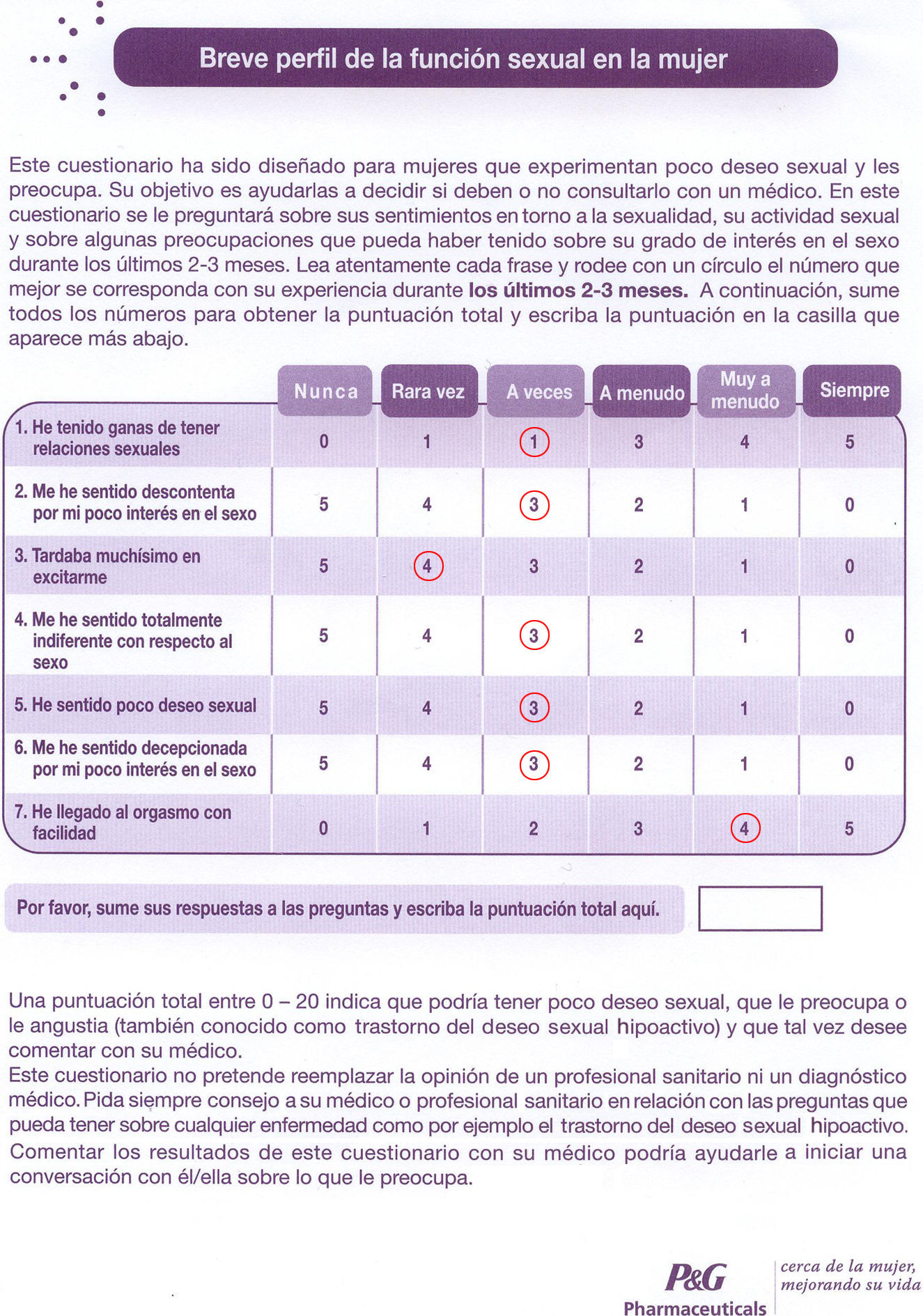
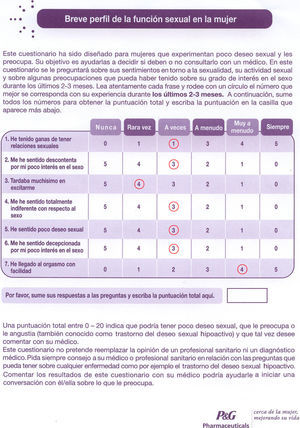
En la figura 2 y el anexo 1 se presentan ambos cuestionarios validados, BPFSF (fig. 2) y SyDSF-Ap (anexo 1).
El BPFSF8 es un cuestionario de 7 preguntas. Es un autocuestionario desarrollado a partir de 2 cuestionarios validados basados en pacientes: el perfil de la función sexual femenina de 37 preguntas y la PDS (personal distress scale ‘escala personal de distress o angustia’) de 7 preguntas.
El SyDSF-Ap9 es un cuestionario validado para analizar las disfunciones sexuales femeninas en atención primaria. Una parte presenta datos sociosanitarios y la otra parte preguntas para diagnosticar las disfunciones sexuales. Hay 6 frecuencias de respuesta: nada o nunca, un poco o casi nunca, algo o a veces, bastante o a menudo, mucho o casi siempre y muchísimo o siempre. El punto de corte lo hemos trazado a la mitad, hasta algo o a veces significa no y desde bastante o a menudo significa sí.
En el estudio estadístico para variables cuantitativas se expresan los datos en rango, media y desviación estándar. Para variables cualitativas se expresan porcentajes. Para la comparación de medias se utiliza el test de la t de Student. Para la comparación de variables cualitativas, se utiliza el test de Pearson de χ2. La significación estadística se considera con una p<0,05. También utilizamos la prueba de McNemar o prueba de la significación de los cambios en la que cada caso se usa como su propio control.
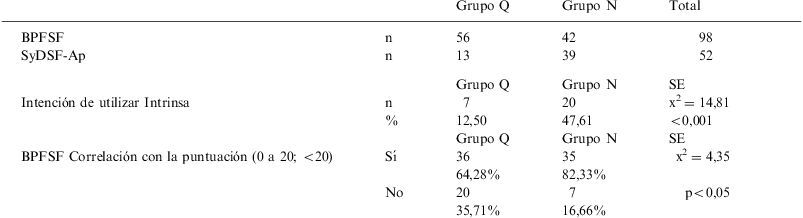
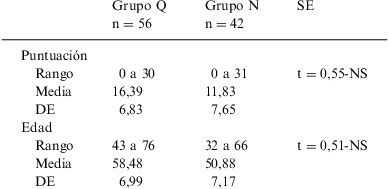
ResultadosEn la tabla 1 presentamos la serie. En el grupo Q (operadas, ovariectomía bilateral e histerectomía) con el BPFSF son 56 casos. En el grupo N (normales o no operadas) son 42 casos. En total, son 98 casos. Con el SyDSF-Ap, en cambio, son 13 casos en el grupo Q y 39 casos en el grupo N, en total son 52 casos.
Cuestionarios BPFSF (brief profile of female sexual function ‘breve perfil de la función sexual femenina’) y sobre salud y disfunción sexual femenina en atención primaria (SyDSF-Ap)
| Grupo Q | Grupo N | Total | |||
| BPFSF | n | 56 | 42 | 98 | |
| SyDSF-Ap | n | 13 | 39 | 52 | |
| Grupo Q | Grupo N | SE | |||
| Intención de utilizar Intrinsa | n | 7 | 20 | x2=14,81 | |
| % | 12,50 | 47,61 | <0,001 | ||
| Grupo Q | Grupo N | SE | |||
| BPFSF Correlación con la puntuación (0 a 20; <20) | Sí | 36 | 35 | x2=4,35 | |
| 64,28% | 82,33% | ||||
| No | 20 | 7 | p<0,05 | ||
| 35,71% | 16,66% | ||||
SE: significación estadística.
La intención de hacer el tratamiento de los parches de testosterona (Intrinsa) tras la realización de los 2 cuestionarios fue en 7 de 56 (12,5%) en el grupo Q y en 20 de 42 (47,61%) en el grupo N. Hubo diferencias significativas (p<0,001). Curiosamente, al revés de lo esperado, hubo más interés en las mujeres no operadas.
Siguiendo con el BPFSF, al ver la correlación del deseo oralmente indicado con la puntuación del cuestionario (0 a 20 o <20 puntos indican FDS) hubo correlación positiva (FDS y puntuación <20) en 36 casos del grupo Q (64,28%) y en 35 casos en el grupo N (82,33%). Hubo diferencias significativas (p<0,05), siendo mayor la correlación en el grupo N.
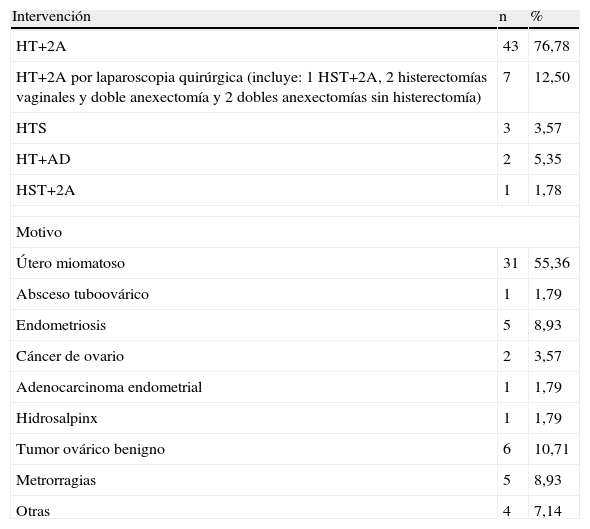
En la tabla 2 en el grupo Q presentamos el tipo de intervención: doble anexectomía e histerectomía total abdominal en 43 casos (76,78%) fue la más frecuente. En 7 casos laparoscopia quirúrgica. Hubo 2 casos (3,57%) de histerectomía simple, 3 casos de histerectomía y anexectomía unilateral derecha (5,35%) y un caso de histerectomía subtotal con doble anexectomía (1,78%).
Grupo Q: intervención y motivo
| Intervención | n | % |
| HT+2A | 43 | 76,78 |
| HT+2A por laparoscopia quirúrgica (incluye: 1 HST+2A, 2 histerectomías vaginales y doble anexectomía y 2 dobles anexectomías sin histerectomía) | 7 | 12,50 |
| HTS | 3 | 3,57 |
| HT+AD | 2 | 5,35 |
| HST+2A | 1 | 1,78 |
| Motivo | ||
| Útero miomatoso | 31 | 55,36 |
| Absceso tuboovárico | 1 | 1,79 |
| Endometriosis | 5 | 8,93 |
| Cáncer de ovario | 2 | 3,57 |
| Adenocarcinoma endometrial | 1 | 1,79 |
| Hidrosalpinx | 1 | 1,79 |
| Tumor ovárico benigno | 6 | 10,71 |
| Metrorragias | 5 | 8,93 |
| Otras | 4 | 7,14 |
HT+AD: histerectomía total abdominal y anexectomía derecha; HT+2A: histerectomía total abdominal y doble anexectomía; HTS: histerectomía total abdominal simple; HST+2A: histerectomía subtotal abdominal y doble anexectomía.
El motivo de la intervención más frecuente fue el útero miomatoso en 31 casos (55,35%). Le siguieron los tumores de ovario benignos en 6 casos (10,71%), la endometriosis en 5 casos (8,92%), las metrorragias en 5 casos (8,92%). Luego, 2 casos de cáncer de ovario (3,57%) y un caso de cáncer de endometrio (1,78%).
En la tabla 3 se presentan los problemas sexuales del grupo Q, presentes en el 25% (14 casos). En muchos casos (10 de 14) hubo falta de relaciones sexuales por viudez, problemas de pareja o enfermedad y disfunción eréctil (DE) del marido. Por esto, aunque se hubiera llamado a este subgrupo de pacientes, que no realizó en su día el cuestionario SyDSF-Ap, posiblemente no hubiera acudido por su falta de interés debido a la edad y a sus circunstancias personales. Esto explica la disparidad de los 2 subgrupos.
Grupo Q: problemas sexuales
| n | 14 |
| % | 25 |
| Caso | Problema |
| 8 | Infidelidad al marido |
| 16 | Marido parapléjico. Sin relaciones sexuales en 3 años. Viagra |
| 18 | Marido con trombosis. Sin relaciones sexuales en 3 años |
| 19 | Sin relaciones sexuales en 3 meses |
| 20 | Sin relaciones sexuales. Marido depresivo |
| 21 | Sin relaciones sexuales en 2 años |
| 23 | Hijo de 16 años esquizofrénico |
| 24 | Viuda hace 8 años |
| 26 | Viuda hace 3 meses con cáncer de mama |
| 28 | Marido operado de próstata con DE |
| 31 | Sin relaciones sexuales en 7 años. Marido diabético con DE |
| 33 | Viuda hace 9 meses. Marido muerto de sífilis cuaternaria |
| 42 | Viuda hace 15 años |
| 45 | Marido con cáncer de vejiga y DE |
DE: disfunción eréctil.
En la tabla 4 se estudian con el BPFSF las puntuaciones del cuestionario y la edad. En la puntuación no hubo diferencias significativas. La puntuación media fue inferior a 20 (16,39 frente a 11,83) en ambos grupos. En la edad tampoco hubo diferencias significativas. En el grupo Q la media fue de 58,48 años. En el grupo N, de 50,08 años.
Breve perfil de la función sexual femenina: puntuación y edad
| Grupo Q | Grupo N | SE | |
| n=56 | n=42 | ||
| Puntuación | |||
| Rango | 0 a 30 | 0 a 31 | t=0,55-NS |
| Media | 16,39 | 11,83 | |
| DE | 6,83 | 7,65 | |
| Edad | |||
| Rango | 43 a 76 | 32 a 66 | t=0,51-NS |
| Media | 58,48 | 50,88 | |
| DE | 6,99 | 7,17 | |
DE: desviación estándar; NS: no significativa; significación estadística.
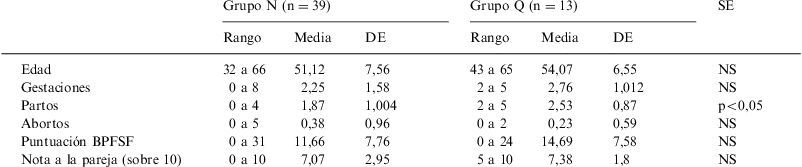
En la tabla 5 pasamos al análisis del SyDSF-Ap. Con este cuestionario, el grupo N fue el más numeroso, con 39 casos, y en el grupo Q sólo hubo 13 casos.
Salud y disfunción sexual femenina en atención primaria
| Grupo N (n=39) | Grupo Q (n=13) | SE | |||||
| Rango | Media | DE | Rango | Media | DE | ||
| Edad | 32 a 66 | 51,12 | 7,56 | 43 a 65 | 54,07 | 6,55 | NS |
| Gestaciones | 0 a 8 | 2,25 | 1,58 | 2 a 5 | 2,76 | 1,012 | NS |
| Partos | 0 a 4 | 1,87 | 1,004 | 2 a 5 | 2,53 | 0,87 | p<0,05 |
| Abortos | 0 a 5 | 0,38 | 0,96 | 0 a 2 | 0,23 | 0,59 | NS |
| Puntuación BPFSF | 0 a 31 | 11,66 | 7,76 | 0 a 24 | 14,69 | 7,58 | NS |
| Nota a la pareja (sobre 10) | 0 a 10 | 7,07 | 2,95 | 5 a 10 | 7,38 | 1,8 | NS |
DE: desviación estándar; NS: no significativa; SE: significación estadística.
No hubo diferencias significativas entre ambos grupos en la edad (medias de 51,12 y de 54,07 años, respectivamente), paridad, gestaciones y abortos; pero sí en el número de partos: 1,87 (grupo N) frente a 2,53 (grupo Q) (p<0,05). Tampoco hubo diferencias en la puntuación del BPFSF entre ambos grupos: 11,66 frente a 14,69 (FDS).
En cuanto a la nota que la mujer da a su pareja (sobre 10) tampoco hubo diferencias significativas: 7,07 frente a 7,38. Pero hay que resaltar que 4 casos del grupo N puntuaron cero, precisamente a parejas con problemas, incluido un caso de violencia doméstica.
En las tablas 6a y 6b se analiza el cuestionario SyDSF-Ap en su vertiente de datos sociosanitarios (a) y sexuales (b) globalmente en los 2 grupos, al no ser homogéneos. En total, fueron 52 casos.
Salud y disfunción sexual femenina en atención primaria
| Grupo N | Grupo Q | Total | % | |
| n=39 | n=13 | |||
| Estado civil | ||||
| Casada | 31 | 12 | 43 | 82,69 |
| Viuda | 3 | - | 3 | 5,77 |
| Separada/divorciada | 3 | 1 | 4 | 7,69 |
| Soltera | 2 | - | 2 | 3,85 |
| Estudios | ||||
| Primarios | 19 | 12 | 31 | 59,62 |
| Secundarios | 8 | 1 | 9 | 17,31 |
| Superiores | 9 | - | 9 | 17,31 |
| No | 3 | - | 3 | 5,77 |
| Trabajo | ||||
| No | 5 | 4 | 9 | 17,31 |
| Ama de casa | 3 | 1 | 4 | 7,69 |
| Sí | 23 | 7 | 30 | 57,69 |
| Pensionista | 8 | 1 | 9 | 17,31 |
| Ejercicio físico | ||||
| Sí | 22 | 5 | 27 | 51,92 |
| No | 17 | 8 | 25 | 48,08 |
| Tabaco | ||||
| Sí | 15 | 4 | 19 | 36,54 |
| No | 24 | 9 | 33 | 63,46 |
| Alcohol | ||||
| Sí | 4 | 2 | 6 | 11,54 |
| No | 35 | 11 | 46 | 88,46 |
| Pareja estable | ||||
| Sí | 32 | 10 | 42 | 80,77 |
| No | 7 | 3 | 10 | 19,23 |
| Enfermedades | ||||
| Sí | 31 | 10 | 41 | 78,85 |
| No | 8 | 3 | 11 | 21,15 |
| Fármacos | ||||
| Sí | 32 | 11 | 43 | 82,69 |
| No | 7 | 2 | 9 | 17,31 |
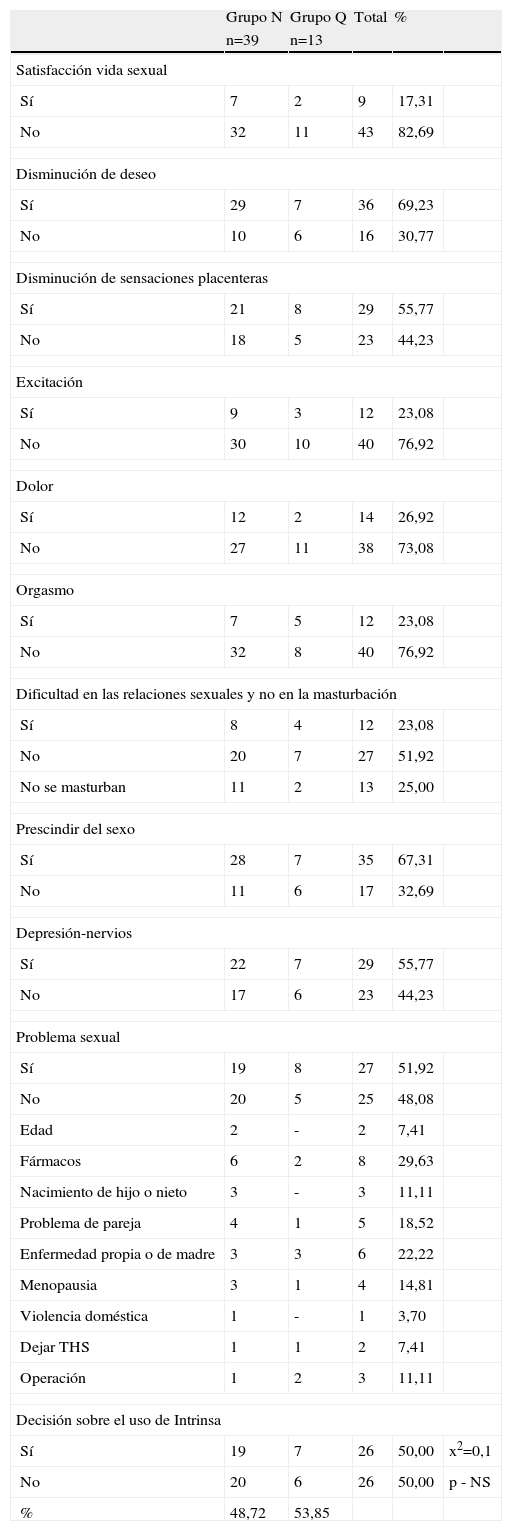
Salud y disfunción sexual femenina en atención primaria
| Grupo N | Grupo Q | Total | % | ||
| n=39 | n=13 | ||||
| Satisfacción vida sexual | |||||
| Sí | 7 | 2 | 9 | 17,31 | |
| No | 32 | 11 | 43 | 82,69 | |
| Disminución de deseo | |||||
| Sí | 29 | 7 | 36 | 69,23 | |
| No | 10 | 6 | 16 | 30,77 | |
| Disminución de sensaciones placenteras | |||||
| Sí | 21 | 8 | 29 | 55,77 | |
| No | 18 | 5 | 23 | 44,23 | |
| Excitación | |||||
| Sí | 9 | 3 | 12 | 23,08 | |
| No | 30 | 10 | 40 | 76,92 | |
| Dolor | |||||
| Sí | 12 | 2 | 14 | 26,92 | |
| No | 27 | 11 | 38 | 73,08 | |
| Orgasmo | |||||
| Sí | 7 | 5 | 12 | 23,08 | |
| No | 32 | 8 | 40 | 76,92 | |
| Dificultad en las relaciones sexuales y no en la masturbación | |||||
| Sí | 8 | 4 | 12 | 23,08 | |
| No | 20 | 7 | 27 | 51,92 | |
| No se masturban | 11 | 2 | 13 | 25,00 | |
| Prescindir del sexo | |||||
| Sí | 28 | 7 | 35 | 67,31 | |
| No | 11 | 6 | 17 | 32,69 | |
| Depresión-nervios | |||||
| Sí | 22 | 7 | 29 | 55,77 | |
| No | 17 | 6 | 23 | 44,23 | |
| Problema sexual | |||||
| Sí | 19 | 8 | 27 | 51,92 | |
| No | 20 | 5 | 25 | 48,08 | |
| Edad | 2 | - | 2 | 7,41 | |
| Fármacos | 6 | 2 | 8 | 29,63 | |
| Nacimiento de hijo o nieto | 3 | - | 3 | 11,11 | |
| Problema de pareja | 4 | 1 | 5 | 18,52 | |
| Enfermedad propia o de madre | 3 | 3 | 6 | 22,22 | |
| Menopausia | 3 | 1 | 4 | 14,81 | |
| Violencia doméstica | 1 | - | 1 | 3,70 | |
| Dejar THS | 1 | 1 | 2 | 7,41 | |
| Operación | 1 | 2 | 3 | 11,11 | |
| Decisión sobre el uso de Intrinsa | |||||
| Sí | 19 | 7 | 26 | 50,00 | x2=0,1 |
| No | 20 | 6 | 26 | 50,00 | p - NS |
| % | 48,72 | 53,85 | |||
NS: no significativo; THS: tratamiento hormonal sustitutivo.
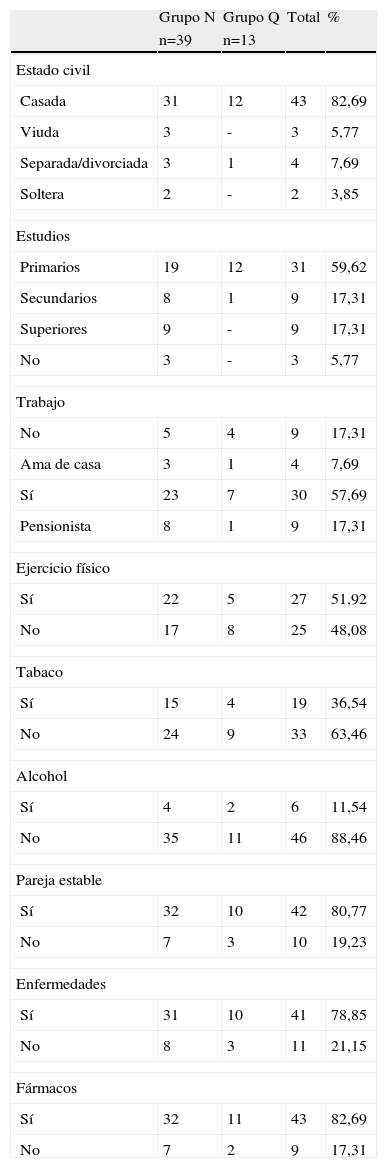
El estado civil más frecuente fue casadas (82,69%). Lo más frecuente fueron los estudios primarios (59,61%). El 57,69% de las mujeres trabajaba y el 17,30% no tenía trabajo.
Practicaba ejercicio físico el 51,92%, fumaba el 36,53% y tomaba alcohol el 11,53%.Tenía pareja estable el 80,76%.
Presentaba enfermedades el 78,84%. Las más frecuentes fueron: ansiedad-depresión en 21 casos (40,38%), artrosis en 13 casos (25%), hipercolesterolemia en 12 casos (23,07%) y HTA en 8 casos (15,38%). Por esto tomaban fármacos 43 casos (82,69%). En el grupo N tomaban entre uno y 7 fármacos, con una media de 1,78 fármacos/persona. En el grupo Q tomaban entre uno y 5 fármacos, con una media de 2,18.
De los aspectos sexuales refieren los siguientes datos:
- •
No estaba satisfecha con su vida sexual el 82,69%.
- •
La disminución del deseo sexual se daba en el 69,23%.
- •
La disminución de sensaciones placenteras se presentó en el 55,76%.
- •
No tenía orgasmo 76,92%.
- •
Dolor en el coito en el 26,92%.
- •
No tenía orgasmo el 76,92%.
- •
Tenía dificultades en las relaciones sexuales pero no en la masturbación el 23,07%, no se masturbaba el 25%.
- •
Podía prescindir del sexo el 67,30%.
- •
Se sentía deprimida y nerviosa por sus problemas sexuales el 55,76%.
- •
Presentaba problemas sexuales el 51,92%. El tipo de problema sexual lo relacionaba con más frecuencia con la toma de fármacos el 23,12%, con enfermedades propias o de sus familiares (madre) el 17,64%, con los problemas de pareja el 14,70% y con la menopausia y sus cambios el 11,76%. También les cambió la vida con la operación (HT+2A) o con el nacimiento de un hijo o de un nieto, ambas en 8,82%.
Después de todos estos datos, tras explicar la aparición en el mercado de los parches de testosterona (Intrinsa) para el tratamiento del TDSH, sus ventajas, acción y efectos secundarios, en la tabla 6b se presenta la decisión de utilizar Intrinsa, que estuvo al 50%. No hubo diferencias significativas, pero hubo una ligera tendencia a decir que sí en el grupo Q.
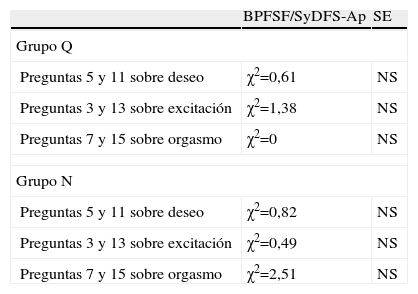
Con el test de McNemar para la significación de los cambios buscamos la correlación entre lo dicho en ambos cuestionarios, en las preguntas (p) sobre deseo sexual, p5 en el BPFSF (he sentido poco deseo sexual) y p11 en SyDSF-Ap (¿ha decaído su interés por el sexo?); sobre excitación, p3 en BPFSF (tardaba muchísimo en excitarme) y p13 en SyDFS-Ap (¿se siente excitada o estimulada durante su relación sexual?), y sobre el orgasmo, p7 en BPFSF (he llegado al orgasmo con facilidad) y p15 en SyDFS-Ap (¿logra tener orgasmos?). Pues bien, en la tabla 7 se indica que no hubo diferencias significativas en las respuestas dadas en ambos cuestionarios, tanto en las operadas como en las normales; lo que es señal de coherencia interna.
Test de McNemar: breve perfil de la función sexual femenina (BPFSF) y salud y disfunción sexual femenina en atención primaria (SyDSF-Ap)
| BPFSF/SyDFS-Ap | SE | |
| Grupo Q | ||
| Preguntas 5 y 11 sobre deseo | χ2=0,61 | NS |
| Preguntas 3 y 13 sobre excitación | χ2=1,38 | NS |
| Preguntas 7 y 15 sobre orgasmo | χ2=0 | NS |
| Grupo N | ||
| Preguntas 5 y 11 sobre deseo | χ2=0,82 | NS |
| Preguntas 3 y 13 sobre excitación | χ2=0,49 | NS |
| Preguntas 7 y 15 sobre orgasmo | χ2=2,51 | NS |
NS: no significativa; SE: significación estadística.
Como conclusiones de este estudio, se ve que la mujer que está entre la década de los 50 y los 60 años, con menopausia natural [MN] o quirúrgica presenta problemas sexuales, FDS que luego se correlaciona en el 70% con la puntuación del BPFSF. Mujeres casadas, con estudios primarios, que no trabaja el 20%, con pareja estable y que hace ejercicio el 50%, pero que fuma el 36% y bebe el 11%. Afectadas de ansiedad-depresión el 40%, artrosis el 25%, hipercolesterolemia el 23% e hipertensión arterial el 15%. Toma fármacos el 82%, con una media de 2 pastillas.
No están satisfechas con su vida sexual, su deseo sexual ha disminuido, sus sensaciones placenteras también, no tienen excitación, empiezan a tener dispareunia, no tienen orgasmo, no se masturban y pueden prescindir del sexo. Se sienten deprimidas y nerviosas, además de tener problemas sexuales y de pareja. Y por otro lado, tienen dudas de hacer un tratamiento hormonal que puede ayudarles a mejorar su FDS y su función sexual.
DiscusiónLa prevalencia de disfunción sexual femenina (DSF) varía según el instrumento utilizado para medirla, que identifica diferentes subgrupos. El instrumento de investigación afecta la prevalencia10. Preguntando a largo plazo (un año) la prevalencia es baja. Cuando se pregunta sobre lo reciente (a un mes) la prevalencia cambia, y más añadiendo si hay distress. Así, utilizando 2 cuestionarios, el SFQ (sexual function questionnaire ‘cuestionario de función sexual’) y el FSDS (female sexual distress scale ‘escala de distrés sexual femenino’), por correo en 356 mujeres de 20 a 70 años (media de 42 años) en Australia, el TDSH fue del 16% (del 12 al 20%), el trastorno de excitación del 7% (del 5 al 11%), el trastorno de orgasmo del 8% (del 6 al 12%) y la dispareunia del 1% (del 0,5 al 3%). En cambio, con otros cuestionarios fueron respectivamente del 32 al 58%, del 16 al 32%, del 16 al 33% y del 3 al 23%. Pero el diagnóstico clínico es el estándar, y no un cuestionario anónimo y por correo.
Los cuestionarios tienen utilidad para detectar los componentes especifícos de DSF y dan puntuaciones indicativas de la presencia de un desorden específico. El SFQ se hizo a partir de 5 estudios y de 2 poblaciones generales. Tiene 34 ítems y 8 dominios. El abreviado tiene 15 ítems. Estudia: deseo, excitación-sensación, excitación-lubricación, excitación subjetiva, goce, orgasmo, dolor y relación con la pareja11.
Nosotros utilizamos 2 cuestionarios en este trabajo:
El BPFSF8, a partir de 2 cuestionarios, el PFSF de 37 ítems y el PDS de 7 ítems; al final, queda en 7 ítems. El rango de puntos es de 0 a 35. Con menos de 20 puntos, hay un posible TDSH. El BPFSF psicométricamente es válido y apropiado para uso autoadministrado e instrumento de screening. El TDSH es la queja sexual más frecuente en la mujer posmenopáusica, tanto en EE. UU. como en Europa.
El SyDSF-Ap9 es un cuestionario estable, válido y fiable. Evalúa las fases de la respuesta sexual, iniciativa y grado de comunicación sexual. Es útil en la exploración y en el diagnóstico de la disfunción sexual. Tiene 14 preguntas y se cumplimenta en 5 a 10min.
Una vida sexual sana es un factor predictivo de longevidad.
Con disfunciones sexuales las mujeres tienen esquemas incompetentes en situaciones sexuales, fallos en pensamientos eróticos y aumento de focos de atención en fallos y desempeño durante la actividad sexual. Estudiando 207 mujeres, 160 sin problemas sexuales y 47 con disfunciones mediante 2 cuestionarios con variables cognitivas y emocionales12, en el TDSH hubo creencias sexuales conservadoras, tristeza, desilusión, culpa y falta de placer y de satisfacción. Los factores eran: ortodoxia religiosa, miedo a perder el control, percepción de fallo de afecto por la pareja, humor depresivo y experiencia de episodio de trauma sexual.
Hubo 4 predictores: a) creencia de deseo sexual y placer como pecado; b) conservadurismo sexual, incompetencia y soledad; c) fallo en el desempeño en la actividad sexual; d) fallo de pensamientos eróticos (el mejor predictor para el deseo sexual), y e) pensamiento de abuso sexual. Hubo menor placer y satisfacción, más culpa y angustia, y desilusión y tristeza.
Muchas mujeres tienen DSF y no lo dicen a sus médicos. En un cuestionario sobre TDSH de 10 ítems para médicos respondió el 46% (el 41,5% eran mujeres y el 58,5% eran hombres)13. El 90% dijo que tenía poca confianza en hacer el diagnóstico de TDSH; el 90% no lo preguntó y el 98% no prescribió medicación para TDSH. Los médicos de facultad universitaria tenían más confianza que los médicos residentes de 1 a 4 años. Pero no hubo diferencias de género en los médicos. Hubo relación entre disfunción sexual y calidad de vida, menor satisfacción física, emocional y general. La conclusión aquí es que hay que ofrecer a los médicos entrenamiento para el diagnóstico y manejo del TDSH para mejorar el cuidado y la calidad de vida del paciente.
La DSF aumenta con la edad pero la proporción de distress para la DSF disminuye con la edad. La prevalencia de TDSH en la población no cambia significativamente con la edad14. Es del 6 al 13% en Europa y del 12 al 19% en EE. UU. La prevalencia de TDSH permanece constante con la edad.
El WISHeS (women′s international study of health and sexuality ‘estudio internacional de salud y sexualidad de las mujeres’)15 estudió la prevalencia de TDSH en EE. UU. con cuestionarios en el año 2000 (el PFSF, el PDS y el SF-36) en mujeres de 20 a 49 años y en mujeres de 50 a 70 años, en total 2.050 mujeres. Eran mujeres con MQ, mujeres premenopáusicas de 20 a 49 años y con MN de 50 a 70 años. Había TDSH en el 9% de las mujeres con MN y en el 26% de las mujeres con MQ de 20 a 49 años. El TDSH se asocia a distress psicológico y emocional y a satisfacción sexual baja de la pareja. El TDSH se asocia a disminución del estado de salud general, incluye salud física y mental. El TDSH es prevalente en mujeres de todas las edades reproductivas. Hay mayor riesgo en la mujer joven con MQ y se asocia a escasa vida sexual activa y a disminución de satisfacción sexual en la relación.
El mismo estudio se realizó en Europa con el PFSF y el PDS, en 2.467 mujeres europeas de 20 a 70 años de Francia, Alemania, Italia y Reino Unido16. Quedaron 1.356 mujeres con pareja, con premenopausia, MN y MQ. En la mujer con MQ hubo mayor riesgo de TDSH. El TDSH se asoció a menor satisfacción en la relación sexual y de pareja y con estados emocionales negativos (p<0,001). En la mujer con FDS hubo menor inicio de sexo por ella, menor inicio de sexo por su pareja, menor coito y orgasmo, menor masturbación que en la normal (p<0,007). La mujer con TDSH está insatisfecha con su vida sexual (p<0,001), con su relación (p<0,001), tiene más emociones negativas (p<0,001) y peores relaciones íntimas.
West et al17 hicieron su estudio por teléfono en EE. UU. continental, con 1.944 mujeres de 30 a 70 años, con relaciones estables de más de 3 meses. Hubo premenopáusicas, mujeres con MN y con MQ. La prevalencia de DSF fue alta en las mujeres con MQ y con MN frente a las mujeres con premenopausia y el TDSH fue 2 veces más prevalente en las mujeres con MQ que en las mujeres con premenopausia.
La menopausia suele ocurrir a los 50 años. La esperanza de vida en la mujer es de 80 años. Quedan 30 años de vida en posmenopausia. Es una oportunidad para los beneficios de prevención en salud física y mental. Incluye la función sexual. Hay necesidad de educación y puntos de contacto con el ginecólogo y tratamientos biológicos y psicológicos; porque en esta época la mujer puede sentirse menos femenina, con baja autoestima, insegura, inadecuada y menospreciando a su pareja18. Con HT+2A hay respuesta psicogénica por pérdida del símbolo de la feminidad más importante. Pero los ovarios, útero y cérvix tienen poca conexión con la libido y la gratificación sexual. Los factores que influyen son la función sexual pasada, la clase social, la educación, el empleo, los estresores, los factores de personalidad, el entorno sociocultural, las actitudes negativas sobre el sexo y la menopausia, la pareja sexual, la edad y la salud, el tiempo de relación y los sentimientos hacia él. Cada mujer en la menopausia con TDSH requiere un manejo individualizado.
Del estudio WISHeS, estudio de prevalencia de TDSH en la posmenopausia, se concluye que la sexualidad es un componente importante de la calidad de vida19. La salud sexual es experiencia de bienestar en relación con la sexualidad física, psíquica y sociocultural, enriquece la vida individual y social con expresiones libres y responsables, no es sólo ausencia de disfunción y/o enfermedad, para esto se tienen los derechos sexuales. En la mujer, no basta ver la frecuencia de actividad sexual como medida de problema sexual. Es mucho más complejo y requiere otra aproximación, porque parece que hay una conspiración de la industria farmacéutica para crear un problema, el TDSH, y poder tratarlo.
Mc Call y Meston20 dan apuntes para el deseo sexual y hacen un cuestionario para TDSH, que se llama CSDS (cues for sexual desire scale), con 4 factores: emocionales, erótico-explícitos, visual-proximidad e implícitos-románticos. En total son 40 ítems. El CSDS tiene validez para detectar diferencias en las mujeres con y sin TDSH. Son predictivos de puntuaciones: el estado marital y el nivel de funcionamiento sexual. Con más deseo sexual hay más frecuencia de actividad sexual. La mujer tiene infrecuente “deseo espontáneo”, el deseo es más tras exposición al estímulo sexual.
Las mismas autoras21 compararon con el CSDS mujeres en la premenopausia y en la posmenopausia. En la premenopausia hubo 35 mujeres normales y 30 con FDS y en la posmenopausia, 21 mujeres normales y 39 con FDS. Hubo diferencias significativas entre mujeres con y sin deseo sexual. En la posmenopausia, el TDSH es el problema sexual más frecuente. La mujer posmenopáusica puede mejorar su sexualidad con la edad, con más intimidad y relación romántica, aumentando los focos de sensualidad, con actividad más allá del coito y aumentando el tiempo de gozar del sexo, por menor tiempo de trabajo y por menores demandas familiares.
Greenstein et al22 estudiaron 113 mujeres parejas de hombres con DE, para ver disfunciones sexuales. En 51 (45%) no había deseo sexual y en 62 (55%) había disfunción sexual; y de ellas, en 40 de 62 (65%) había más de un problema: en el 56%, FDS; en el 37%, no excitación; en el 63%, problema de orgasmo; en el 39%, dispareunia, y en el 5%, vaginismo. La duración media del problema era de 3,5 años (8 meses a 10 años). Se necesitan clínicas de medicina sexual y ver si hay disfunción sexual en la mujer para mejor tratamiento de la DE del hombre.
Nosotros estudiamos la sexualidad tras la menopausia, viendo la influencia del tratamiento hormonal sustitutivo (THS) en las disfunciones de la mujer23. En 298 mujeres, 143 con MN, 122 con MQ y 33 con menopausia precoz hubo diferencias significativas en la dispareunia (p<0,01), que mejoró, y en la sequedad vaginal (p<0,02), que paradójicamente empeoró con la THS, porque no mejoró en el grupo de menopausia precoz. El deseo sexual mejoró levemente, y no hubo cambios en la satisfacción sexual ni en la frecuencia coital.
De la misma serie estudiamos los problemas sexuales de la pareja de la mujer posmenopáusica con THS24. El varón tenía una edad media de 54 años. Sus problemas sexuales fueron: eyaculación precoz en el 8,72%, DE en el 11,07% y ausencia de deseo sexual en el 7,71% (en la mujer fue FDS en el 52,68%; p<0,001). Los factores que influían en estos problemas eran: depresión, hipertensión arterial, enfermedades de la próstata, enfermedades cardíacas y problemas laborales.
Guirao Sánchez et al25 aplicaron el cuestionario SyDSF-Ap, en atención primaria, en 4 centros de salud en mayores de 18 años. La edad media fue de 48 años. Sobre 403 cuestionarios, encontraron: mujeres casadas, 67,25% (nosotros, 82,69%); sin estudios, 21,2% (nosotros, 5,76%); fumadoras, 52,36% (nosotros, 36,53%); que bebían alcohol, 30,52% (nosotros, 11,53%); que hacían ejercicio físico, 19,6% (nosotros, 51,92%). Tenía satisfacción sexual el 75% (nosotros, 17,30%); la disminución de deseo sexual se daba en el 77,17% (nosotros, 69,23%); no había placer en el 70,22% (nosotros, 55,76%); la excitación se daba en el 75,7% (nosotros, 23,07%); no sentía dolor el 89,03% (nosotros, 73,03%); no tenía orgasmos el 53,58% (nosotros, 23,07%); dificultades de sexo en pareja y no con la masturbación en el 33,29% (nosotros, 23,07%); podía prescindir de las relaciones sexuales el 49,21% (nosotros, 67,30%), y tenía depresión o nervios el 82,88% (nosotros, 55,76%).
Entre los desencadenantes de problemas sexuales hubo: enfermedad en el 38,61% (nosotros, 22,22%); nacimiento de hijos en el 18,32% (nosotros, 11,11%); fármacos en el 5,94% (nosotros, 29,63%); violencia doméstica en el 3,47% (nosotros, 7,41%), y problemas de pareja en el 35,11% (nosotros, 22,22%). La puntuación de la pareja fue de 7,12 frente a 7,07 (en nuestro estudio). Las diferencias existentes entre ambas series pueden explicarse por la diferente edad media de las muestras, la nuestra con una media de edad una década más alta, por lo que los datos se corresponden. La sexualidad tiene un impacto importante en el contexto sociofamiliar y de pareja en la mujer.
Muchas enfermedades tienen efecto negativo sobre las disfunciones sexuales. Las enfermedades crónicas interfieren indirectamente por alteraciones relacionadas con la propia imagen, porque dan fatiga o dolor, desfiguración y dependencia26. Lo orgánico y lo psicológico van juntos. En el TDSH, el deseo, la motivación sexual del compañero y la cercanía emocional reaseguran las relaciones amorosas. Hay factores circunstanciales: las dificultades interpersonales, baja autoimagen, necesidad de estimulación sexual, privacidad y seguridad.
Los aspectos hormonales, neurológicos y vasculares influyen en el TDSH27. La HT+2A produce disminución de deseo, de placer y de bienestar, disminuye la calidad de vida y el atractivo sexual, y afecta el aparato cardiovascular, el metabolismo óseo, la función cognitiva y la respuesta sexual.
El manejo del TDSH es complejo, el tratamiento es refractario. Hay 3 posibles aproximaciones: el tratamiento hormonal (la testosterona), el tratamiento psicofarmacológico (el bupropion) y el tratamiento psicológico, que incluye terapia sexual y educación, terapia de pareja y terapia cognitiva y fisioterapia28.
Aunque ha aumentado el conocimiento en el diagnóstico y en el tratamiento del TDSH aún falta un agente terapéutico aprobado y faltan líneas guía para indicaciones y para seguridad de uso29,30.
Hay que hacer una anamnesis dirigida, exploración ginecológica, pruebas de laboratorio (aunque no haya correlación entre los niveles hormonales y la función sexual) y diagnóstico diferencial del trastorno. Hay que tener en cuenta que hay grupos de mujeres con TDSH que no necesitan tratamiento farmacológico29: a) cuando hay discrepancia sexual en la pareja, el hombre tiene más deseo sexual, pero ella tiene deseo sexual normal, aunque la presión le causa distress; b) tiene FDS y problema personal, y c) tenía deseo sexual normal antes y ahora ha disminuido (por la edad, por ejemplo).
No olvidemos que el tratamiento farmacológico con testosterona tiene efectos secundarios en la mujer30–32: hirsutismo, acné, alopecia, voz más grave, alteraciones en los lípidos (disminución de cHDL), alteraciones hepáticas, etc. Curiosamente, en nuestro trabajo, cuando se propone su uso a la mujer del parche de testosterona (Intrinsa) tras la realización de los 2 cuestionarios, en el grupo Q indica su intención de uso el 12,5%, mientras que en el grupo N la intención de uso fue del 47,61%, al contrario de lo esperado. La indicación de efectos secundarios del tratamiento hace dudar a la mujer o le produce rechazo, tanto en el tratamiento con testosterona como en el tratamiento estrogénico para el síndrome climatérico, por miedo aquí al cáncer de mama.
La testosterona está contraindicada en el cáncer de mama, cáncer de ovario, enfermedad cardiovascular y hepatopatías32 y depleción estrogénica.
Las razones que tiene la mujer para el sexo son: cercanía emocional con la pareja, aumentar el sentido propio de bienestar, sentirse más atractiva, sentirse más atractiva para la pareja o más atraída por ella, y menos para satisfacer su deseo o su necesidad sexual. La respuesta sexual cambia con la edad y con los ciclos de la vida. El deseo y la excitación coinciden y forman parte uno del otro33. Esto es así según el modelo circular de la respuesta sexual de Basson. El deseo sexual no está presente al inicio y puede haber satisfacción sexual sin orgasmo.
Finalmente, como resumen, expresamos las consideraciones de Basson y el grupo de expertos para el TDSH34 y su manejo clínico. Hacer la historia clínica, médica, sexual y psicosocial. Ver pasadas relaciones, comorbilidades, síntomas, contexto pasado y contexto presente, comienzo, respuesta sexual, papel de la pareja; distress: abuso sexual, depresión, abuso de sustancias, promiscuidad, necesidad de control, necesidad de complacer (no sabe decir no). Ver si es de siempre o adquirido, situacional o generalizado, y el grado de distress: leve, moderado o grave. Y los factores contextuales: negativos; pérdidas o traumas (físico, sexual, emocional); pasadas relaciones; restricciones culturales o restricciones religiosas; dificultades interpersonales (disfunción sexual de la pareja, estimulación inadecuada, contexto emocional inapropiado); drogas; medicamentos; enfermedades; problemas psiquiátricos.
Examen clínico y ginecológico. Ver HTA y mamas, citología vaginal y diagnóstico de enfermedades de transmisión sexual. Pedir al laboratorio: glucemia basal; hormona tiroestimulante; testosterona total y libre; albúmina; globulina transportadora de hormonas; tomar un cultivo bacteriológico vaginal. Y después de todo lo dicho, queda bien claro que el tratamiento es multidisciplinario.
Este trabajo concluye con nuestros hallazgos demoledores para las mujeres que están en la década de los 50 a los 60 años, con menopausia natural y quirúrgica. Tiene ansiedad-depresión el 40%, artrosis el 25%, hipercolesterolemia el 23% e HTA el 15%. Toma fármacos el 82%, con una media de 2 pastillas. No está satisfecha con su vida sexual el 82%, tiene disminuido el deseo sexual el 69% y las sensaciones placenteras el 56%, no tiene excitación el 77% y tiene dispareunia el 27%; no tiene orgasmo el 77%, no se masturba el 25% y puede prescindir del sexo el 67%. Se siente deprimida y nerviosa por sus problemas sexuales el 56%. Y tiene problemas sexuales el 52%, incluyendo problemas de pareja el 15%. En resumen, les ha cambiado la vida.
Este cuestionario es anónimo y pretende valorar la salud sexual de la mujer y detectar la disfunción sexual femenina (SyDSF-Ap)
| 1. | ¿Cuántos años tiene?□ □ |
| 2. | ¿Estado civil? |
| Casada □Soltera □Separada □Viuda □Divorciada □ | |
| 3. | ¿Tiene pareja estable en los últimos 6 meses? |
| Sí □No □ | |
| 4. | Número de embarazos □ |
| 5. | Número de hijos □ |
| 6. | Nivel de estudios |
| Ninguno □Primarios □Secundarios □Superiores □ | |
| 7. | Situación laboral Activa □Sin trabajo □Pensionista □ |
| 8. | Hábitos |
| ¿Realiza ejercicio físico? | |
| Sí □No □ | |
| Tabaco | |
| Sí □No □ | |
| Alcohol | |
| Sí □No □ | |
| 9. | ¿Padece alguna enfermedad? |
| Hipertensión arterial □Diabetes □Hipercolesterolemia □Depresión □Síndrome ansiedad □Artrosis □Otras □¿Cuál? □ | |
| ¿Toma fármacos? | |
| Sí □No □ | |
| En caso afirmativo ¿cuáles? | |
| ¿Ha mantenido relaciones sexuales en los últimos 3 meses? En caso afirmativo conteste a las siguientes preguntas: | |
| 10. | ¿Está satisfecha con su vida sexual? |
| Nada □Un poco □Algo □Bastante □Mucho □Muchísimo □ | |
| 11. | ¿Ha decaído su interés por el sexo? |
| Nada □Un poco □Algo □Bastante □Mucho □ Muchísimo □ | |
| 12. | ¿Tiene menos sensaciones placenteras durante su relación sexual? |
| Nunca □Casi nunca □A veces □A menudo □Casi siempre □Siempre □ | |
| 13. | ¿Se siente excitada o estimulada durante su relación sexual? |
| Nada □Un poco □Algo □Bastante □Mucho □Muchísimo □ | |
| 14. | ¿Siente dolor durante la relación sexual? |
| Nada □Un poco □Algo □Bastante □Mucho □Muchísimo □ | |
| 15. | ¿Logra tener orgasmos? |
| Nunca □Casi nunca □A veces □A menudo □Casi siempre □Siempre □ | |
| 16. | ¿Tiene dificultades sexuales cuando tiene sexo con su pareja, pero no cuando se masturba en soledad? |
| Nunca □Casi nunca □A veces □A menudo □Casi siempre □Siempre □ | |
| 17. | Si por usted fuera, ¿podría prescindir de las relaciones sexuales? |
| Nunca □Casi nunca □A veces □A menudo □Casi siempre □Siempre □ | |
| 18. | ¿Se siente deprimida y nerviosa porque tiene problemas sexuales? |
| Nunca □Casi nunca □A veces □A menudo □Casi siempre □Siempre □ | |
| 19. | En caso de tener problemas sexuales, éstos comenzaron de …(Marque todas las que considere) Enfermedad □¿Cuál? □ |
| Embarazo □ | |
| Nacimiento de un hijo □ | |
| Ingesta de anticonceptivos □ | |
| Toma de fármacos □ | |
| Algún hábito tóxico □ | |
| Violencia doméstica □ | |
| Problemas de pareja □ | |
| 20. | ¿Qué nota le pondría a su pareja de 0 a 10? □ □ |
| 21. | ¿Desea realizar algún comentario? |