La mastopatía diabética es una entidad infrecuente. La presentación más común suele ser en forma de nódulo único o múltiple. Sus características clínicas y radiológicas pueden simular un cáncer de mama, por lo que debe tenerse en cuenta este diagnóstico diferencial en las pacientes jóvenes y con antecedentes de diabetes mellitus. Un correcto diagnóstico puede evitar tratamientos quirúrgicos innecesarios. Presentamos 2 casos que hemos diagnosticado en nuestra área sanitaria así como la revisión de la bibliografía al respecto.
Diabetic mastopathy is an uncommon disorder, in which the most frequent presentation is as a single or multiple nodules. It can imitate breast cancer both clinically and radiologically. A differential diagnosis should be done in young patients with a personal history of diabetes, in order to avoid unnecessary surgical interventions. Two cases are presented that were diagnosed in our health area, as well as a review of the literature on this pathology.
La mastopatía diabética es una entidad infrecuente que fue descrita por primera vez en 1984 por Soler y Khardori1. Aparece de forma característica en mujeres premenopáusicas con diabetes mellitus (DM) tipo 1 de larga evolución2. No es infrecuente que se acompañe de otras complicaciones microvasculares, como la retinopatía, la nefropatía o la neuropatía2,3. La etiopatogenia es desconocida, postulándose un componente autoinmunitario; y no predispone al desarrollo de cáncer de mama ni de linfoma3,4. Clínicamente se manifiesta como un nódulo, único o múltiple, de consistencia dura, móvil e indoloro; con crecimiento rápido. Las pruebas de imagen radiológicas (mamografía, ecografía, resonancia magnética [RM] mamaria) suelen ser inespecíficas, siendo la anatomía patológica el pilar fundamental para su diagnóstico3.
El interés de esta entidad radica en que a menudo puede simular un proceso maligno, tanto clínica como radiológicamente. Por ello, el conocimiento de esta patología puede ahorrar múltiples procedimientos quirúrgicos en pacientes jóvenes.
Presentamos 2 casos encontrados en nuestra área y comparamos con lo descrito en la bibliografía.
Caso clínicoPresentamos los casos de 2 mujeres, de 38 y 24 años respectivamente, que acudieron a la consulta de Ginecología de nuestro centro tras palparse una zona dura en la mama, de rápido crecimiento.
La primera paciente, de 38 años, presentaba como antecedentes médicos una DM tipo 1, insulinodependiente, de larga evolución; complicada con retinopatía diabética proliferativa. Dentro de sus antecedentes quirúrgicos destacaba una tumorectomía de la mama izquierda en 2011, con diagnóstico anatomopatológico de fibroadenoma.
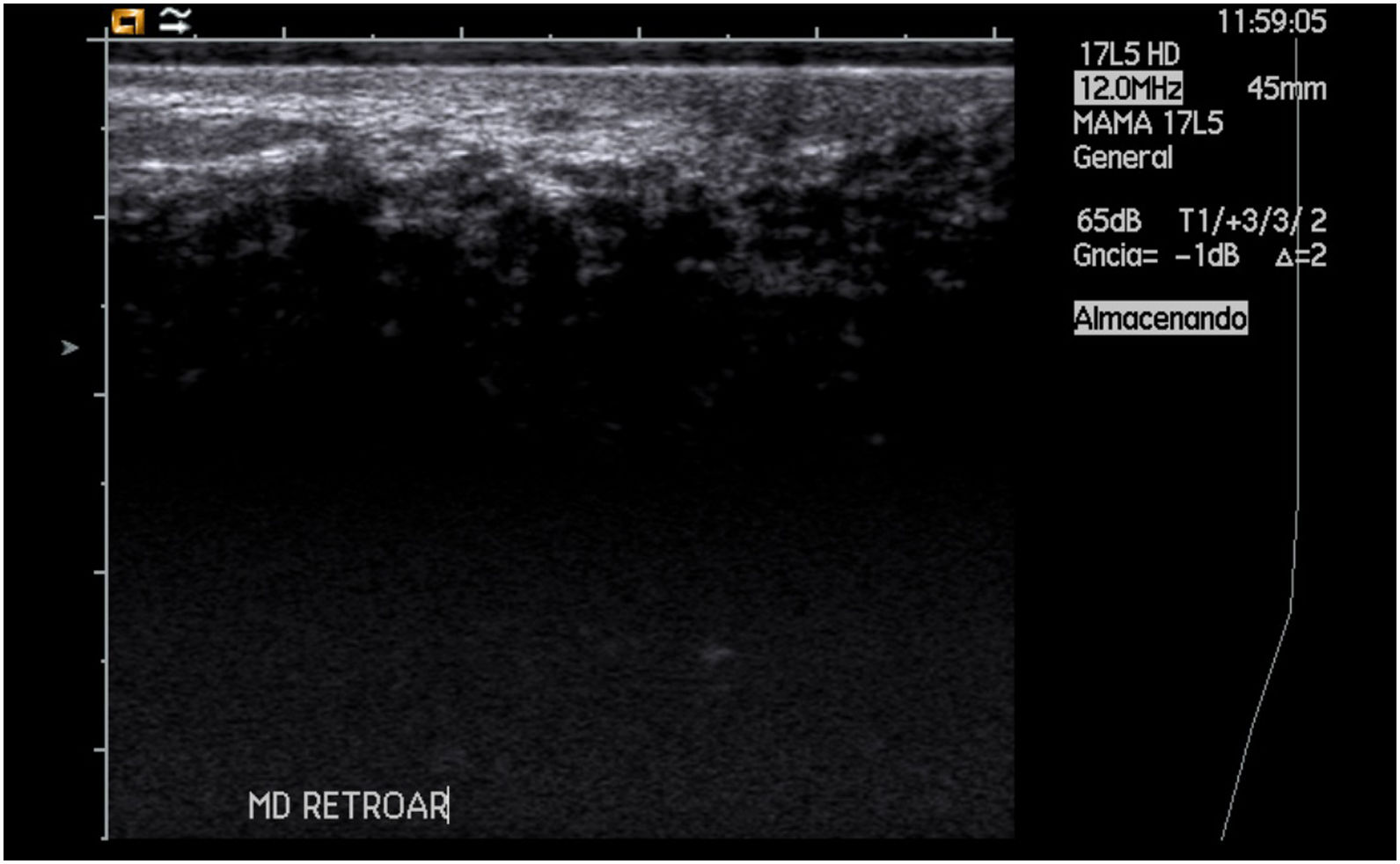
A la exploración se palpaba una zona de aumento de densidad pétrea, de 3×3cm en la unión de cuadrantes superiores y retroareolar de la mama derecha, sin palparse nódulos definidos. El resto de la exploración mamaria era normal. La mamografía bilateral no visualizó nódulos ni áreas sugestivas de malignidad. En la ecografía complementaria se apreciaba una zona hipoecogénica con mala transmisión del ultrasonido, coincidente con el área de aumento de densidad a la palpación (fig. 1). Se clasificó como BIRADS 3 y se indicó la realización de punción aspiración con aguja fina (PAAF).
El informe de la PAAF describía un frotis hemorrágico con escasa celularidad, insuficiente para el diagnóstico. Ante este hallazgo se decidió realizar una biopsia con aguja gruesa (BAG), cuyo resultado fue abundante tejido fibroso, con infiltrado inflamatorio linfoide perivascular, compatible con mastopatía diabética.
Con este diagnóstico se procedió a realizar controles periódicos cada 6 meses con mamografía y ecografía. Actualmente, tras 3 años de seguimiento, persiste la imagen ecográfica de mala transmisión sin cambios con respecto a estudios previos.
La segunda paciente, de 24 años, no presentaba antecedentes médicos ni quirúrgicos de interés en un primer momento, salvo una intolerancia a los hidratos de carbono pendiente de estudio. A la exploración se palpaba en la mama izquierda un aumento de densidad, de consistencia dura, de 2×1,5cm, retroareolar y que producía retracción del pezón izquierdo. No se palpaban adenopatías y el resto de la exploración mamaria era normal.
Se realizó ecografía de mama por mamas densas, donde se objetivó una masa sólida retroareolar hipoecogénica, de bordes espiculados, de 30×22cm, sugestiva de malignidad. Clasificación BIRADS 4. Ante este hallazgo se realizó BAG en el mismo momento, con resultado de anatomopatológico de fibroadenoma.
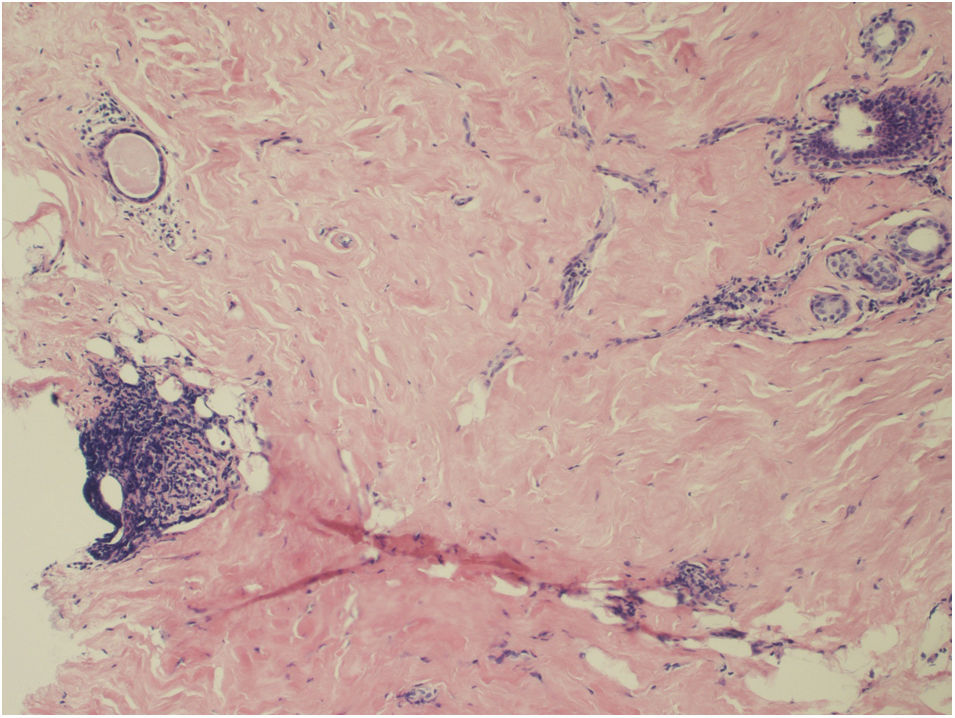
Ante la discordancia clínico-anatomopatológica se decidió ingreso para tumorectomía. La intervención transcurrió sin complicaciones y la biopsia de la pieza describió una intensa fibrosis del estroma con extensa colagenización e inflamación crónica periductal, compatible con mastopatía diabética, y sin signos de malignidad (fig. 2). Durante su ingreso la paciente debutó con una DM insulinodependiente.
Los controles posteriores durante 5 años han mostrado persistencia de la zona hipoecogénica con mala transmisión ecográfica, que ha disminuido ligeramente con respecto a los estudios previos.
DiscusiónLa fisiopatología de la mastopatía diabética es multifactorial. Su desarrollo se produce por la combinación de 2 procesos, el depósito estromal de colágeno y la infiltración de linfocitos B de origen autoinmune. La combinación de ambas situaciones conduce a una proliferación nodular y fibrosa a nivel mamario cuya importancia no radica tanto en las implicaciones propias de dicha entidad, sino en su capacidad para simular un proceso neoplásico maligno en la mama.
Por este motivo es fundamental profundizar en los detalles y las características específicas de esta entidad que pueden ayudar a su reconocimiento precoz5 (tabla 1).
El diagnóstico de mastopatía diabética es complejo. La aparición de un nódulo de características clínicas sospechosas de malignidad (crecimiento rápido, consistencia dura, indoloro, etc.) o una zona de aumento de densidad, en una mujer joven con DM insulinodependiente, nos obliga a excluir patología maligna. El diagnóstico de mastopatía diabética debe valorarse siempre que existan antecedentes de DM. Las pruebas de imagen y la realización de una BAG son la base para un correcto diagnóstico diferencial entre ambas entidades.
Esta patología no solo simula una lesión maligna a nivel clínico. Radiológicamente, también puede tener características sospechosas de malignidad. La mamografía es en general poco concluyente, pudiendo detectarse pequeñas asimetrías focales y aumento de densidad inespecífico. La ecografía mamaria presenta de forma característica una lesión hipoecogénica, de márgenes irregulares, que deja intensa sombra acústica posterior.
El diagnóstico de esta patología se basa fundamentalmente en la anatomía patológica. La realización de una PAAF en estas lesiones suele resultar dificultosa por el grado de fibrosis, siendo el resultado no concluyente debido a la escasa celularidad5,6. El diagnóstico definitivo suele obtenerse mediante BAG, donde aparece de forma característica un estroma colágeno denso de aspecto queloideo, así como infiltrado inflamatorio perivascular de linfocitos B5.
Una vez confirmado el diagnóstico anatomopatológico, el tratamiento consistirá en un seguimiento estrecho, cada 6 meses, con mamografía y ecografía. Lo más frecuente es que las lesiones permanezcan estables a lo largo de los años, lo que confirma el diagnóstico. La cirugía no es necesaria si el diagnóstico es concluyente, evitando así mayor morbilidad en estas pacientes4,7.
A pesar de que el manejo de estas pacientes debe ser conservador, con controles clínicos y radiológicos, en los casos donde exista discordancia entre las pruebas radiológicas, la evolución clínica o los resultados patológicos, debe recomendarse un tratamiento quirúrgico (como realizamos en uno de nuestros casos) para llegar al diagnóstico definitivo.
Conflicto de interesesNo refieren.