La enfermedad cardiovascular supone una de las principales complicaciones de las personas con diabetes tipo 2 (DM2). La guía ESC/ESA 2019 de lípidos ha supuesto un cambio en el control de la dislipidemia. Analizamos la evolución del perfil lipídico, el cumplimiento de los objetivos de colesterol ligado a lipoproteínas de baja densidad (c-LDL), cómo clasifica a los pacientes y el impacto de esta guía en el control lipídico en pacientes con DM2.
Materiales y métodosEstudio de cohortes prospectivo de 2017 a 2020 de una cohorte de 297 DM2 de un total de 1.229 (nivel de confianza del 95%). Clasificamos a los pacientes en función de su riesgo cardiovascular y si cumplían o no su objetivo de LDL.
ResultadosEdad 62,58±10,68 años; 52,79% varones. Niveles de c-LDL medio 116,2 al inicio y 100,2mg/dl a los 4 años (p<0,001). Cumplían su objetivo individualizado de c-LDL después de la publicación de la guía 57 (21,67%) pacientes. Hubo más controlados que eran menores de 65 años (57,9 vs. 36,9%; p<0,01; RR 0,83), varones (66,7 vs. 49,5%; p<0,05; RR 0,86) y fumadores (17,5 vs. 7,8%; p<0,05). El 74,23% tenía un riesgo cardiovascular alto y un objetivo c-LDL<70mg/dl.
ConclusionesDesde la publicación de la guía de lípidos ESC/ESA 2019 se observa un descenso en los niveles de c-LDL. Aun así, solo uno de cada 5 pacientes cumple su objetivo individualizado de c-LDL. Presentaron ventajas por cumplir su objetivo los pacientes de sexo masculino, menores de 65 años y fumadores. La mayoría de los pacientes con DM2 tienen un riesgo cardiovascular alto y el objetivo de c-LDL predominante es inferior a 70mg/dl.
Cardiovascular disease is one of the main complications of people with type 2 diabetes (T2D). The ESC/ESA 2019 lipid guide has led to a change in dyslipidemia control. We analyze the evolution of the lipid profile, the fulfillment of the low-density cholesterol (LDL-C) targets, how patients are classified and the impact of this guide on lipid control in T2D patients.
Materials and methodsA prospective cohort study from 2017 to 2020 from a cohort of 297 T2D out of a total of 1229 (95% confidence level). We classified patients according to their cardiovascular risk and whether they met or not their LDL-C goal.
ResultsAge 62.58±10.68 years; 52.79% men. Mean LDL-C levels 116.2 at baseline and 100.2mg/dL at 4 years (P<.001). They met their individualized LDL-C target after publication of the guide: 57 (21.67%). There were more controls who were under 65 years (57.9 vs. 36.9%; P<.01; RR 0.83), men (66.7 vs. 49.5%; P<.05; RR 0.86) and smokers (17.5 vs. 7.8%; P<.05). A percentage of 74.23 had a high cardiovascular risk and a target LDL-C<70mg/dL.
ConclusionsSince the publication of the ESC/ESA 2019 lipid guide, a decrease in LDL-C levels has been observed. Only one in 5 patients fulfill their individualized LDL-C target. Male patients, under 65 years of age and smokers presented an advantage in meeting their goal. Most T2D patients have a high cardiovascular risk, and the predominant LDL-C target is less than 70mg/dL.
La enfermedad cardiovascular es una de las principales complicaciones en pacientes con diabetes mellitus tipo 2 (DM2), ya que generan una gran morbimortalidad. Hasta el 80% de estos pacientes fallecen por enfermedad cardiovascular (el 75% de enfermedad coronaria y el 25% de enfermedad cerebrovascular) y un porcentaje similar es hospitalizada por dicho motivo1. El control óptimo de los factores de riesgo cardiovascular (RCV) puede disminuir el riesgo de desarrollar estas complicaciones relacionadas con la DM22.
Las nuevas recomendaciones de la última guía sobre el manejo de lípidos elaborada por la European Society of Cardiology/European Society of Anaesthesiology (ESC/ESA) resaltan la importancia de estratificar a los pacientes con DM2 según su RCV. Esta estratificación nos permite establecer un objetivo de control de colesterol ligado a lipoproteínas de baja densidad (c-LDL) para elegir el tratamiento hipolipidemiante adecuado3. Esta última actualización trae consigo la novedad de distinguir a los pacientes de alto riesgo de los de muy alto riesgo, cuyo objetivo de c-LDL debe de ser inferior a 55mg/dl.
Salvo en el grupo de RCV bajo4, el beneficio del cumplimiento de estos objetivos es claro, ya que han sido elaborados no solo en función de los estudios aleatorizados, sino que se ha llevado a cabo mediante una recopilación del conocimiento existente. Los resultados de un metaanálisis concluyeron que una reducción de 38mg/dl del c-LDL inducida por el tratamiento con estatinas reduce la mortalidad por todas las casas en un 9%, y en un 21% la incidencia de eventos cardiovasculares mayores5.
Aun así, sabemos que el cumplimiento de estos objetivos lipídicos en la práctica no es tarea fácil. En el ensayo clínico IMPROVE-IT, realizado en pacientes después de un síndrome coronario agudo, solo un 37% cumplían el objetivo de c-LDL un mes después de la aleatorización6. Según un trabajo llevado a cabo en pacientes con dislipidemia de Italia en Atención Primaria, el porcentaje de los que alcanzaban los objetivos estaba entre el 16 y el 45%7. Estas cifras de control son inferiores en DM2 según un estudio llevado a cabo en Argentina, donde se analizó el impacto de las nuevas recomendaciones y el resultado mostró que solo el 13,3% de los pacientes cumplía su objetivo individualizado8.
Nuestro objetivo fue analizar cómo ha sido la evolución del perfil lipídico de nuestros pacientes con DM2, así como conocer el grado de cumplimiento de los objetivos de c-LDL marcados por la nueva guía de lípidos ESC/ESA 2019. Además, estudiaremos qué características distintas al c-LDL (hipertensión arterial, grado de control glucémico, índice de masa corporal, tabaquismo, etc.) se asocian a un mejor cumplimiento de estos objetivos en condiciones de práctica clínica habitual. Por último, analizaremos cómo evoluciona el grado de cumplimiento durante el seguimiento y qué perfil de RCV es el predominante en nuestra población de pacientes con DM2.
Material y métodosRealizamos un estudio de cohortes fijas, longitudinal, prospectivo, basado en un estudio descriptivo previo, cuyo objetivo fue valorar el grado de control glucémico en los pacientes con DM2 de nuestra área de salud. Esta comprende 2 consultorios que atienden una población urbana de 18.481 personas mayores de 18 años. Los datos descriptivos transversales son motivo de una publicación de los autores9. El estudio fue aprobado por el Comité de Ética Local, se cumplieron los requisitos éticos expresados en la declaración de Helsinki y sus enmiendas posteriores, y, asimismo, se cumplió la ley de protección de datos española.
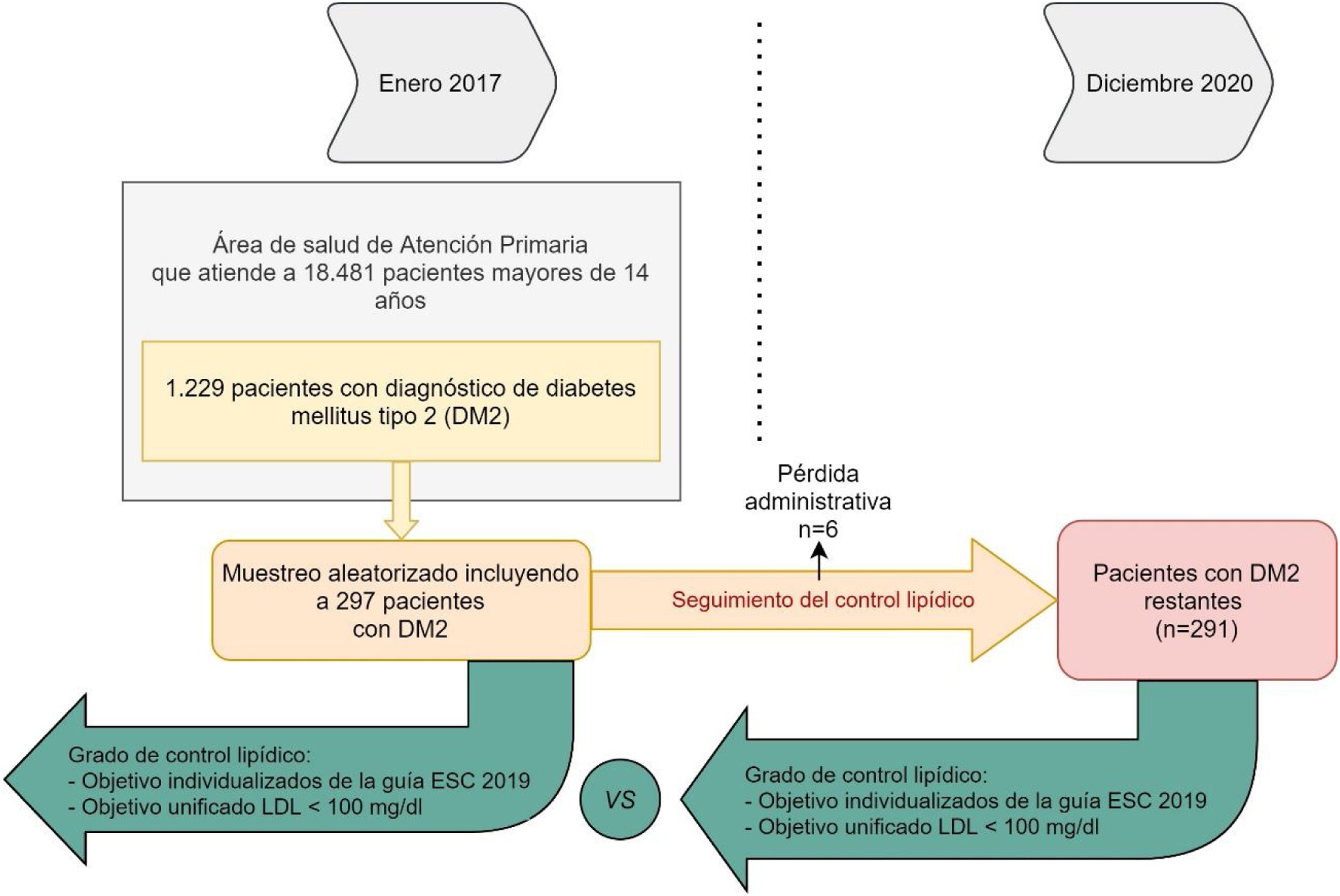
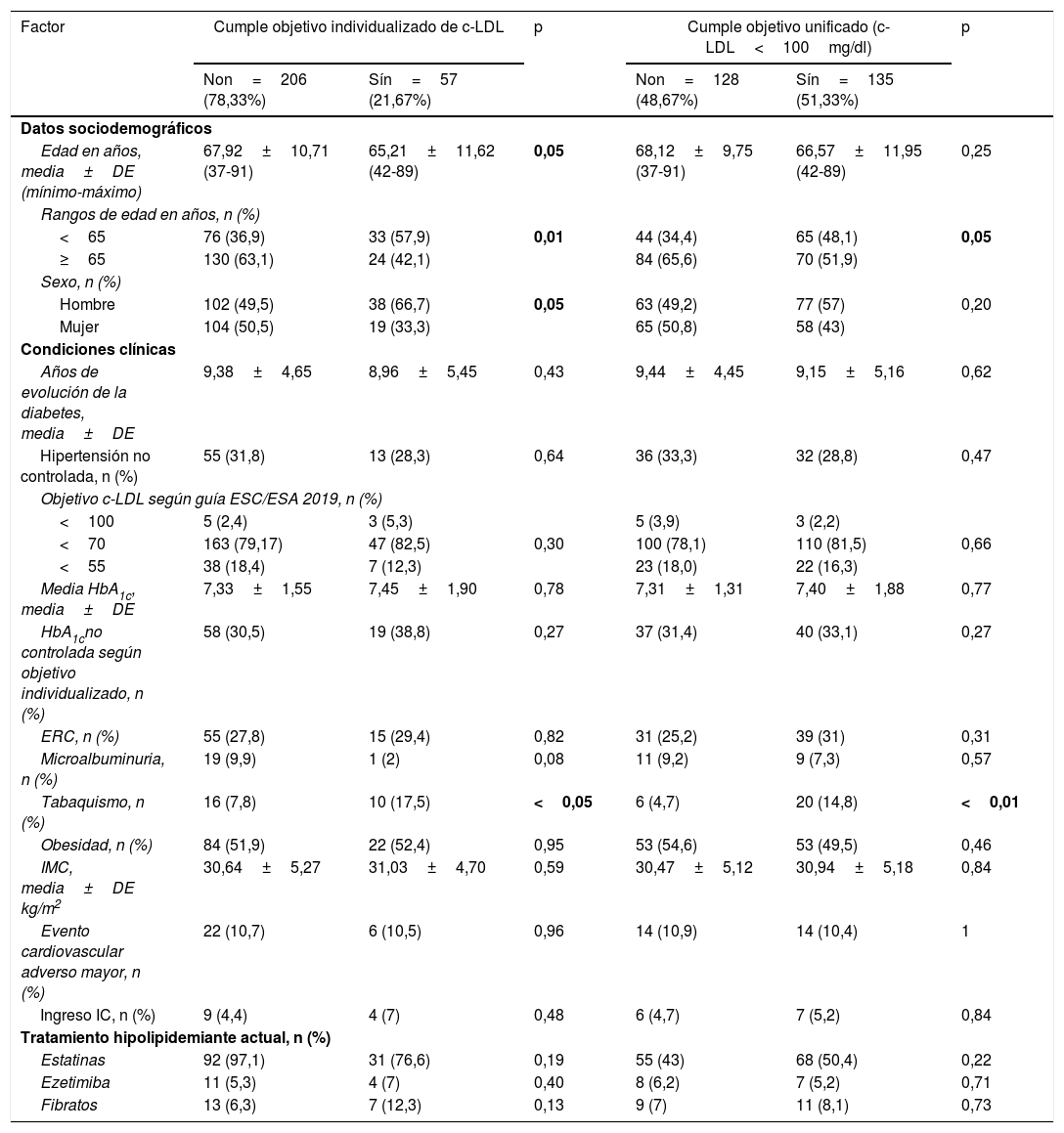
Consideramos los datos de los pacientes con DM2 registrados en enero de 2017, siendo valorados nuevamente en diciembre de 2020: 48 meses después. De los 1.229 pacientes con DM2 de nuestra área de salud se realizó un muestreo aleatorio simple de 297 pacientes para obtener una muestra representativa (nivel de confianza del 95%; margen de error<5%). Fueron excluidas las pérdidas administrativas durante el periodo de seguimiento (n=6). De los 291 pacientes restantes analizamos su grado de control lipídico al inicio y al final del seguimiento (fig. 1). Para analizar las variables relacionadas con el control lipídico se seleccionaron aquellos pacientes que tenía una determinación de c-LDL durante los 4 años de seguimiento (n=263). Para observar la evolución de los niveles de lípidos seleccionamos a los pacientes que tenían determinaciones de c-LDL y colesterol total al inicio y al final del estudio (n=170).
Las variables del estudio recogidas de la historia informatizada fueron: datos demográficos, HbA1c, índice de masa corporal, filtrado glomerular (FG), tiempo de evolución de la DM2 y grupos farmacológicos relacionado con la dislipidemia: estatinas, fibratos o ezetimiba. Para el cálculo del FG utilizamos la fórmula CKD-EPI, considerando enfermedad renal crónica cuando el FG era<60ml/min/1,73m2, y para establecer la presencia de microalbuminuria, 30-300μg/mg de albúmina en orina en al menos una determinación. Consideramos obesos a aquellos pacientes con un índice de masa corporal≥30kg/m2, y evento cardiovascular adverso mayor el tener en la historia clínica un episodio documentado de infarto de miocardio o ictus. También se documentó si durante el seguimiento el paciente había presentado algún ingreso por insuficiencia cardíaca. En cuanto a la presión arterial, consideramos no controlados a aquellos pacientes con cifras superiores a 140mmHg de sistólica o 90mmHg de diastólica en condiciones clínicas. Se consideró tabaquismo en aquellos pacientes que presentaban tabaquismo activo en su lista de problemas o de hábitos tóxicos en la historia de salud digital. Cabe destacar que no todos los pacientes tenían registradas la totalidad de las variables estudiadas, destacando que 28 pacientes (9,62%) no tenían un control de c-LDL durante los 4 años de seguimiento y 106 (36,42%) al inicio del estudio. Durante el seguimiento no obtuvimos un registro de peso en 74 pacientes (25,42%), de presión arterial en 54 (18,20%), de albuminuria en 27 (9,27%) y de creatinina en 18 (6,18%).
Dividimos a los pacientes en 2 grupos en función de si estaba controlada su dislipidemia según su última cifra de c-LDL. Para determinar si estaban o no controlados establecimos, por un lado, un objetivo unificado de c-LDL<100mg/dl, y por otro lado, un objetivo individualizado en función del RCV de cada paciente según la última guía ESC/ESA de dislipidemia3 (tabla 1). Establecimos un objetivo unificado de c-LDL<100mg/dl porque históricamente se erigió como objetivo único y consideramos que es el «objetivo mínimo» a cumplir en pacientes con DM2.
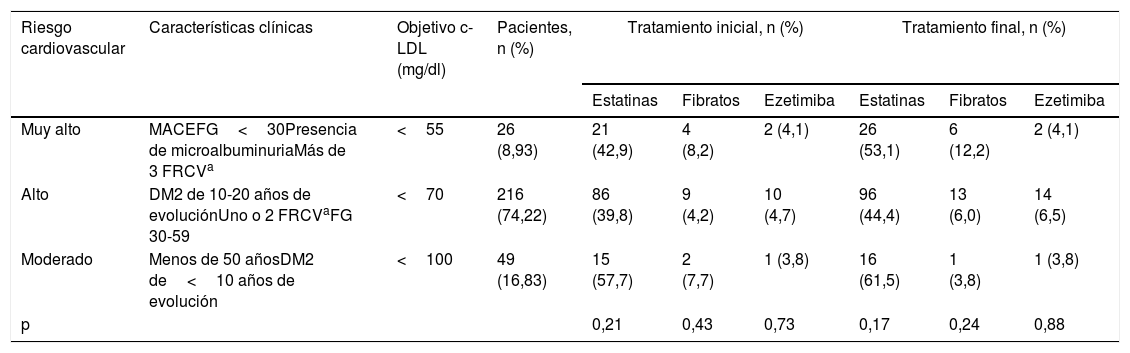
Clasificación del riesgo cardiovascular de los pacientes del estudio y su consiguiente objetivo de colesterol LDL
| Riesgo cardiovascular | Características clínicas | Objetivo c-LDL (mg/dl) | Pacientes, n (%) | Tratamiento inicial, n (%) | Tratamiento final, n (%) | ||||
|---|---|---|---|---|---|---|---|---|---|
| Estatinas | Fibratos | Ezetimiba | Estatinas | Fibratos | Ezetimiba | ||||
| Muy alto | MACEFG<30Presencia de microalbuminuriaMás de 3 FRCVa | <55 | 26 (8,93) | 21 (42,9) | 4 (8,2) | 2 (4,1) | 26 (53,1) | 6 (12,2) | 2 (4,1) |
| Alto | DM2 de 10-20 años de evoluciónUno o 2 FRCVaFG 30-59 | <70 | 216 (74,22) | 86 (39,8) | 9 (4,2) | 10 (4,7) | 96 (44,4) | 13 (6,0) | 14 (6,5) |
| Moderado | Menos de 50 añosDM2 de<10 años de evolución | <100 | 49 (16,83) | 15 (57,7) | 2 (7,7) | 1 (3,8) | 16 (61,5) | 1 (3,8) | 1 (3,8) |
| p | 0,21 | 0,43 | 0,73 | 0,17 | 0,24 | 0,88 | |||
c-LDL: colesterol ligado a lipoproteínas de baja densidad; DM2: diabetes mellitus tipo 2; FG: filtrado glomerular; FRCV: factores de riesgo cardiovascular; MACE: eventos adversos cardiovasculares mayores.
Para establecer el RCV consideramos la edad, el FG, el tiempo de evolución de la DM2, si había presentado un evento cardiovascular adverso mayor, la presencia de microalbuminuria como lesión de órgano diana y el número de factores de RCV (obesidad, tabaquismo o HTA no controlada).
Para la recogida de datos se elaboró un protocolo estandarizado y se entrenó a médicos voluntarios. Se valoró el RCV de cada paciente, el tratamiento farmacológico y el grado de control lipídico actual.
Reflejamos las variables cuantitativas con su valor medio, desviación estándar y rango (mínimo-máximo), y las variables cualitativas con el número de pacientes y su frecuencia. Para comparar las variables cuantitativas utilizamos la t de Student, comprobando previamente su aplicabilidad con el test de normalidad de Lilliefors y el test de igualdad de varianzas de Levene. En el análisis de las variables cualitativas independientes utilizamos el test de Chi-cuadrado y el test exacto de Fisher. En cambio, para variables cualitativas dependientes utilizamos el test de McNemar. Con las variables estadísticamente significativas hemos obtenido su riesgo relativo (RR) con un intervalo de confianza (IC) al 95%. En el análisis de la correlación se ha utilizado el test de correlación paramétrico de Pearson y se ha elaborado un diagrama de puntos para representar esa correlación. Utilizamos el paquete estadístico R (R Foundation for Statistical Computing, Viena, Austria), en concreto Rcmdr 4.0.3. Para todos los contrastes de hipótesis se fijó un riesgo (α) de 0,05.
ResultadosLa edad media de los pacientes estudiados fue de 62,58±10,68 años (rango: 37-91). El 59,79% tenían una edad≥65 años, con un predominio de hombres (52,79%). El tiempo medio de la evolución de la DM2 era de 8,83±5,89 años. Respecto a la situación clínica al inicio del seguimiento, el 43,31% presentaban obesidad, el 28,99% HTA no controlada, el 28,57% enfermedad renal crónica y el 9,28% eran fumadores. La media de HbA1c al final del estudio fue de 7,37±1,64 y el índice de masa corporal medio de 30,49±5,12. Durante los 4 años de seguimiento el 10,73% de los pacientes tuvo un evento cardiovascular adverso mayor y el 5,19% al menos un ingreso por insuficiencia cardíaca. En cuanto a los factores de RCV, el 41,58% tenía uno, el 12,04% 2 y el 1,37% 3. Calculamos el RCV individual de cada paciente y el 8,93% tenía un riesgo moderado, el 74,23% alto y el 16,84% muy alto. Se observa un porcentaje mayor de pacientes en tratamiento con estatinas en el grupo de riesgo moderado (p=0,17), de fibratos en el grupo de riesgo muy alto (p=0,24) y de ezetimiba en el grupo de riesgo alto (p=0,73). Además, durante el seguimiento se ha producido un aumento generalizado del uso de fármacos hipolipidemiantes (tabla 1).
El nivel de c-LDL medio fue de 117,8±51,5mg/dl al inicio y de 101,9±45,7mg/dl a los 4 años, y el nivel de colesterol total fue de 197,64±42,9mg/dl al inicio y de 176,5±44,9mg/dl a los 4 años, por lo que se produjo una disminución de 15,98mg/dl de c-LDL (IC 95% −21,94 a −10,0; p<0,001) y una disminución de 20,79mg/dl de colesterol total (IC 95% −27,3 a −14,3; p<0,001).
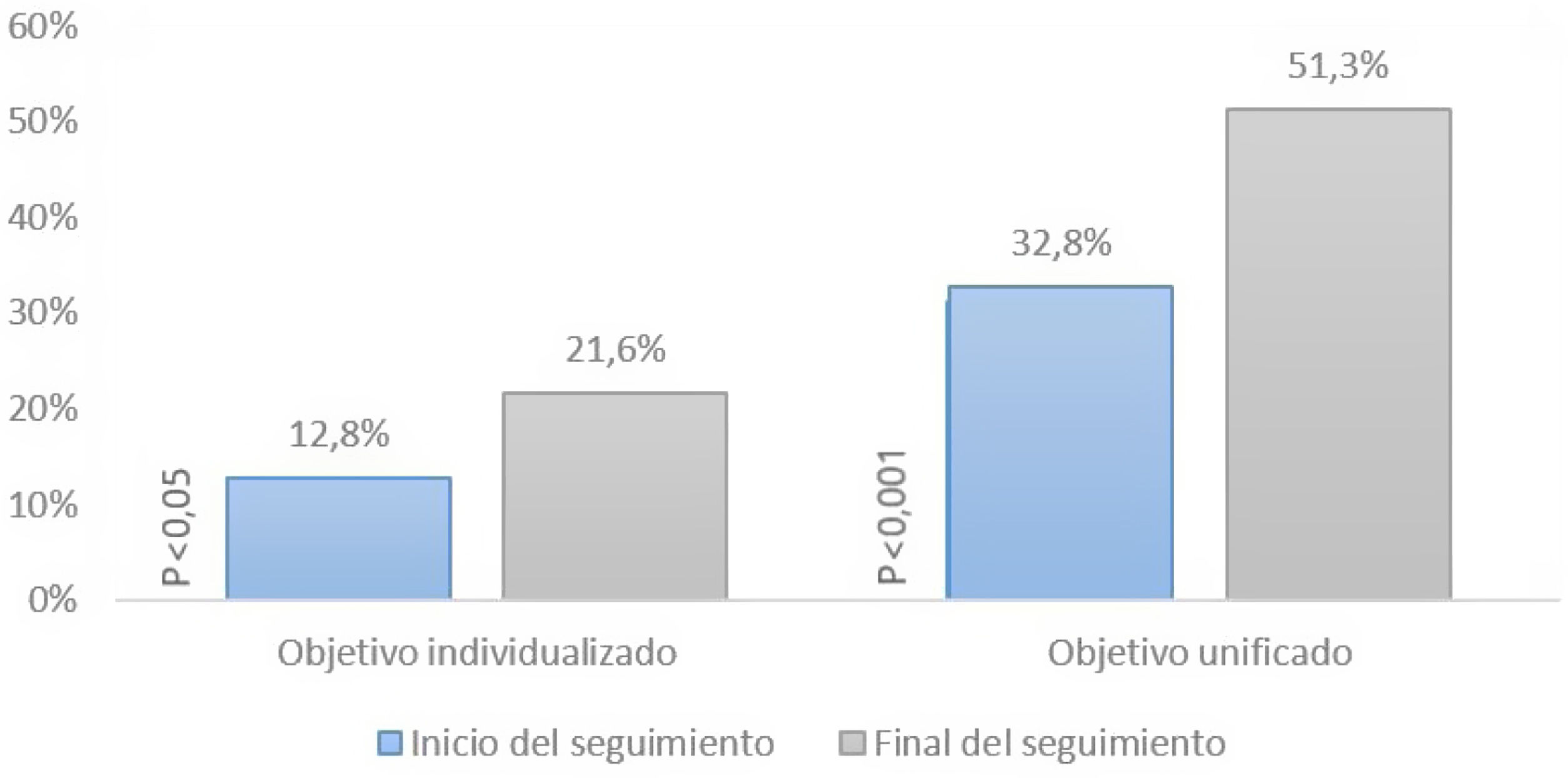
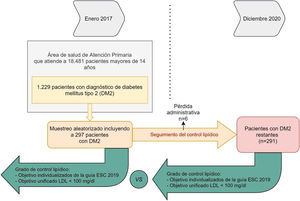
Al establecer objetivos individualizados según la guía ESC/ESA 2019 de lípidos obtuvimos que el 12,78% de los pacientes estaban controlados al inicio y el 21,57% al final del seguimiento (p<0,05). Solo el 30% de los pacientes que estaban controlados al inicio permanecieron controlados al final del seguimiento. En cambio, si establecemos un objetivo unificado de c-LDL<100mg/dl, el 32,78% estaban controlados al inicio y el 51,3% al final del seguimiento (p<0,001); el 56,6% de estos pacientes que estaban controlados al inicio permanecieron controlados al final del seguimiento (fig. 2).
Porcentaje de pacientes que cumplen su objetivo de c-LDL al inicio y al final del estudio. En el eje de ordenadas está representado el porcentaje de pacientes que cumplen su objetivo. En el eje de abscisas si cumplían objetivo individualizado o unificado al inicio y al final del estudio. En esta gráfica se observa un aumento en el tiempo del grado de control según los dos tipos de objetivo analizados.
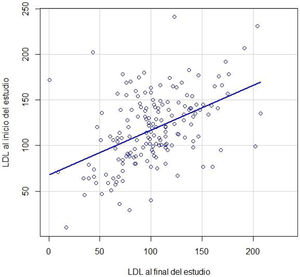
Al establecer un objetivo individualizado encontramos un mayor número de pacientes menores de 65 años en el grupo controlados que en el de no controlados (57,9 vs. 36,9%; p<0,01; edad: 65,2 vs. 67,9 años; p<0,05), con un RR de 0,83 (IC 95% 0,72-0,95). Además, encontramos un mayor número de varones en el grupo de pacientes controlados que en el de no controlados (66,7 vs. 49,5%; p<0,05), con un RR de 0,86 (IC 95% 0,75-0,99), y de fumadores (17,5 vs. 7,8%; p<0,05). Obtuvimos unos resultados similares al establecer un objetivo unificado de c-LDL<100mg/dl. En cuanto al control de otros factores de riesgo, observamos un porcentaje mayor de pacientes con HTA no controlada (31,8 vs. 28,3%; p=0,64) y un menor porcentaje que cumplen su objetivo de HbA1c (30,5 vs. 38,8%; p=0,78) en el grupo de pacientes que no cumplían su objetivo individualizado de lípidos. No encontramos diferencias estadísticamente significativas para el resto de las variables estudiadas, incluidos los diferentes grupos farmacológicos (p<0,05) (tabla 2).
Variables relacionadas con el control lipídico
| Factor | Cumple objetivo individualizado de c-LDL | p | Cumple objetivo unificado (c-LDL<100mg/dl) | p | ||
|---|---|---|---|---|---|---|
| Non=206 (78,33%) | Sín=57 (21,67%) | Non=128 (48,67%) | Sín=135 (51,33%) | |||
| Datos sociodemográficos | ||||||
| Edad en años, media±DE (mínimo-máximo) | 67,92±10,71 (37-91) | 65,21±11,62 (42-89) | 0,05 | 68,12±9,75 (37-91) | 66,57±11,95 (42-89) | 0,25 |
| Rangos de edad en años, n (%) | ||||||
| <65 | 76 (36,9) | 33 (57,9) | 0,01 | 44 (34,4) | 65 (48,1) | 0,05 |
| ≥65 | 130 (63,1) | 24 (42,1) | 84 (65,6) | 70 (51,9) | ||
| Sexo, n (%) | ||||||
| Hombre | 102 (49,5) | 38 (66,7) | 0,05 | 63 (49,2) | 77 (57) | 0,20 |
| Mujer | 104 (50,5) | 19 (33,3) | 65 (50,8) | 58 (43) | ||
| Condiciones clínicas | ||||||
| Años de evolución de la diabetes, media±DE | 9,38±4,65 | 8,96±5,45 | 0,43 | 9,44±4,45 | 9,15±5,16 | 0,62 |
| Hipertensión no controlada, n (%) | 55 (31,8) | 13 (28,3) | 0,64 | 36 (33,3) | 32 (28,8) | 0,47 |
| Objetivo c-LDL según guía ESC/ESA 2019, n (%) | ||||||
| <100 | 5 (2,4) | 3 (5,3) | 5 (3,9) | 3 (2,2) | ||
| <70 | 163 (79,17) | 47 (82,5) | 0,30 | 100 (78,1) | 110 (81,5) | 0,66 |
| <55 | 38 (18,4) | 7 (12,3) | 23 (18,0) | 22 (16,3) | ||
| Media HbA1c, media±DE | 7,33±1,55 | 7,45±1,90 | 0,78 | 7,31±1,31 | 7,40±1,88 | 0,77 |
| HbA1cno controlada según objetivo individualizado, n (%) | 58 (30,5) | 19 (38,8) | 0,27 | 37 (31,4) | 40 (33,1) | 0,27 |
| ERC, n (%) | 55 (27,8) | 15 (29,4) | 0,82 | 31 (25,2) | 39 (31) | 0,31 |
| Microalbuminuria, n (%) | 19 (9,9) | 1 (2) | 0,08 | 11 (9,2) | 9 (7,3) | 0,57 |
| Tabaquismo, n (%) | 16 (7,8) | 10 (17,5) | <0,05 | 6 (4,7) | 20 (14,8) | <0,01 |
| Obesidad, n (%) | 84 (51,9) | 22 (52,4) | 0,95 | 53 (54,6) | 53 (49,5) | 0,46 |
| IMC, media±DE kg/m2 | 30,64±5,27 | 31,03±4,70 | 0,59 | 30,47±5,12 | 30,94±5,18 | 0,84 |
| Evento cardiovascular adverso mayor, n (%) | 22 (10,7) | 6 (10,5) | 0,96 | 14 (10,9) | 14 (10,4) | 1 |
| Ingreso IC, n (%) | 9 (4,4) | 4 (7) | 0,48 | 6 (4,7) | 7 (5,2) | 0,84 |
| Tratamiento hipolipidemiante actual, n (%) | ||||||
| Estatinas | 92 (97,1) | 31 (76,6) | 0,19 | 55 (43) | 68 (50,4) | 0,22 |
| Ezetimiba | 11 (5,3) | 4 (7) | 0,40 | 8 (6,2) | 7 (5,2) | 0,71 |
| Fibratos | 13 (6,3) | 7 (12,3) | 0,13 | 9 (7) | 11 (8,1) | 0,73 |
En esta tabla se muestran las variables que pueden estar relacionadas con el control lipídico. Las variables se analizan separadamente en función de si cumplen el objetivo individualizado o unificado de lípidos. La edad y los años desde el inicio de la diabetes están contemplados al inicio del estudio.
c-LDL: colesterol ligado a lipoproteínas de baja densidad; DE: desviación estándar; ERC: enfermedad renal crónica; ESC/ESA: European Society of Cardiology/European Society of Anaesthesiology; HbA1c: hemoglobina glucosilada; IC: insuficiencia cardíaca; IMC: índice de masa corporal.
En negrita, valores de p estadísticamente significativos.
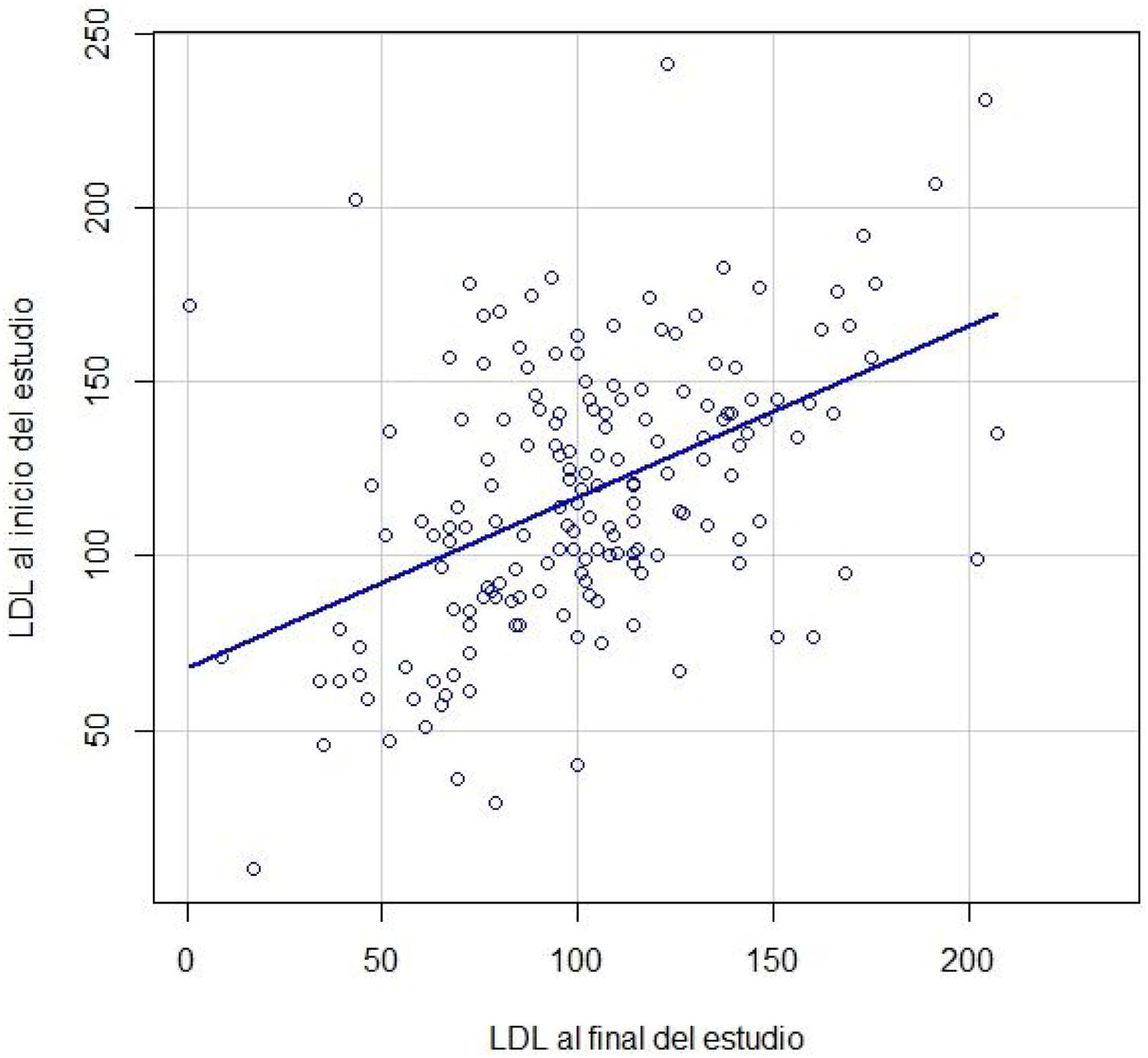
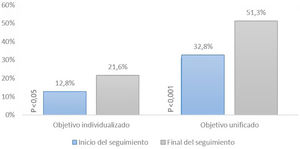
Posteriormente, elaboramos un diagrama de dispersión (fig. 3) para comparar el c-LDL individual de cada paciente tanto al inicio como al final del seguimiento y así estudiar la fuerza de asociación entre ambos: correlación c-LDL 0,47 (IC 95% 0,34-0,58; p<0,001).
DiscusiónTres de cada 4 pacientes tenían un RCV alto, por lo que este grupo supone la gran mayoría; en segundo lugar, los pacientes con RCV muy alto son el 17%, y por último, el grupo con un RCV moderado supone menos de un 9% (tabla 2). Esto implica que la gran mayoría de los pacientes con DM2 de nuestro estudio tenían un objetivo menor de 70mg/dl, y el menor porcentaje, un objetivo menor de 100mg/dl. Este dato lo consideramos de especial relevancia ya que históricamente se ha asignado el objetivo de 100mg/dl a los pacientes con DM2 y observamos que en práctica real resulta un objetivo reservado a la minoría de los pacientes.
Durante los 4 años de seguimiento se produjo un aumento del porcentaje de los pacientes que cumplen objetivos tanto individualizados como unificados de c-LDL. Aun habiéndose producido este aumento en el porcentaje de pacientes controlados, el grado de control al final del estudio fue muy inferior al deseable, ya que un 51,3% cumple el objetivo unificado y apenas un 21,57% los objetivos individualizados. En cuanto a estos últimos, no hubo diferencias significativas entre los distintos subgrupos estratificados por RCV. Estos resultados, aunque no son del todo comparables, consideramos que son inferiores al de otro estudio parecido llevado a cabo en China con pacientes que padecían DM2. En este, se estableció el objetivo de c-LDL<70mg/dl para aquellos pacientes con antecedentes cardiovasculares y de c-LDL<100 para el resto, donde el grado de control era del 49,1%10. En otro estudio, llevado a cabo en Italia en pacientes con dislipidemia de atención primaria, solo el 16% cumplía un objetivo de menos de 70mg/dl y el 45% el de menos de 100mg/dl7. Sin embargo, nuestros resultados muestran cifras de control superiores en comparación con otro estudio llevado a cabo en Argentina en pacientes con DM2, en el que solo el 13,3% de los pacientes cumplía su objetivo individualizado8.
Aunque no existe una evidencia científica sólida, se conoce que los pacientes con DM2 son hiporrespondedores a las estatinas porque se produce una mayor absorción intestinal de colesterol11. Esto podría contribuir a explicar el grado de control de los sujetos de nuestro estudio, y los del otro realizado en pacientes con DM28 que son inferiores a los publicados en otros estudios de pacientes con dislipidemia7,11.
Al ser un estudio en condiciones de práctica clínica habitual, este bajo cumplimiento de los objetivos podría deberse a la inercia terapéutica de los profesionales12, una baja adherencia terapéutica que según algunos estudios es inferior al 60%13, una intolerancia del paciente a los tratamientos hipolipidemiantes o que los objetivos no sean adecuados en pacientes diagnosticados de enfermedades avanzadas que conlleven una corta esperanza de vida14.
La media de los niveles de colesterol total y de c-LDL disminuyó durante el periodo de seguimiento 20,8 y 16,0mg/dl, respectivamente. Consideramos que los nuevos y más exigentes objetivos de c-LDL de la nueva guía de lípidos ESC/ESA 2019 son un factor que ha podido contribuir de manera relevante al aumento de la prescripción de fármacos hipolipidemiantes (tabla 1) y, por tanto, al descenso en los niveles de lípidos. Se podría pensar que este descenso también es motivado por el envejecimiento de la muestra durante el seguimiento, ya que a partir de los 57 años los niveles de c-LDL comienzan a disminuir de forma fisiológica15. Aunque paradójicamente los pacientes menores de 65 años estaban más controlados en nuestro estudio, con una probabilidad de estar controlados de un 17% frente a los mayores de 65 años, podría deberse a una menor inercia terapéutica en pacientes más jóvenes12.
Algo similar ocurre en los pacientes fumadores de nuestro estudio. Observamos que hay un mayor porcentaje de fumadores entre los pacientes controlados, pese a que se conoce que los pacientes fumadores presentan niveles de colesterol más elevados que el resto de la población16. Puede que el tabaquismo genere una mayor percepción de RCV que se podría traducir en una intensificación del tratamiento promovida por el facultativo y/o un mayor cumplimiento terapéutico por parte del paciente.
Los varones también obtuvieron una ventaja del control lipídico con una probabilidad un 14% superior de cumplir su objetivo. Estos resultados están en consonancia con un estudio multicéntrico de 9 países17, donde también se observó una desventaja de género en las mujeres con dislipidemia, que según los autores del mismo estudio es atribuida a una menor prevalencia en las mujeres de enfermedad coronaria de alto riesgo.
Las cifras de c-LDL al inicio del estudio se correlacionaron de manera positiva moderada con las del final de este, por lo que cada individuo tiende a presentar unos valores similares de c-LDL a lo largo del tiempo. Aun así, apenas uno de cada 3 pacientes que cumplían el objetivo individualizado permanecieron controlados al final del seguimiento y la mitad de los que cumplían el objetivo unificado. Esto nos indica que la estrategia «dispara y olvida»18 propuesta para el control lipídico no es la más recomendable para nuestra población, ya que observamos que un gran porcentaje de los pacientes considerados como controlados dejan de estarlo con el transcurso del tiempo. Por lo tanto, consideramos una mejor estrategia el vigilar periódicamente el cumplimiento de los objetivos de c-LDL.
A la hora de evaluar los factores de riesgo de un paciente con DM2 no solo hay que incidir sobre las cifras de c-LDL; debe hacerse desde un enfoque multidisciplinar buscando cumplir los objetivos de presión arterial y perfil glucémico, abandono del tabaco, etc. Es conocido que la incapacidad de lograr un objetivo se asoció con la dificultad de lograr el control de otros factores de riesgo, lo que agrava aún más el riesgo19. En nuestro estudio hemos observado que en el grupo de pacientes que no tenían las cifras de lípidos fuera de objetivo había una mayor tendencia a no controlar su presión arterial; sin embargo, no hemos observado esta tendencia en cuanto a la consecución de objetivos individualizados de HbA1c.
Una de las principales limitaciones de nuestro trabajo es el reducido tamaño muestral, lo que probablemente haya impedido obtener otros resultados estadísticamente significativos. Un problema de los estudios observacionales es la falta de registro en la historia de salud, sobre todo de la lesión de órgano diana (retinopatía y neuropatía diabética), por lo que el porcentaje de pacientes con RCV muy alto probablemente sea superior; esto, juntamente con otras faltas de registro de las variables observadas, ha sido un condicionante importante a tener en cuenta. Otra de las limitaciones de nuestro estudio radica en no haber considerado 2 cifras elevadas de albúmina en orina y de FG en más de 3 meses para catalogar a los pacientes de microalbuminuria o de enfermedad renal crónica, respectivamente, lo que ha podido inducir una sobreestimación de estas 2 entidades.
Un matiz diferenciador de nuestro estudio ha sido el considerar el control lipídico en función del objetivo individualizado de c-LDL, a diferencia de la mayoría de los trabajos revisados en DM2, que señalan un objetivo único inferior a 100mg/dl y a 70mg/dl, pero no inferior a 55mg/dl. El hecho de que sea un estudio realizado en condiciones de la práctica clínica habitual también creemos que aporta mucho a la literatura actual. Por otra parte, hemos intentado evitar otro tipo de sesgos que podrían haber aparecido si los profesionales se hubieran sentidos observados.
Consideramos indispensable estudiar las razones por las que no se cumplen los objetivos de tratamiento, como son el incumplimiento y la inercia terapéutica. Esto nos permitiría diseñar estrategias para conseguir aumentar el porcentaje de pacientes que cumplen los objetivos de tratamiento, disminuyendo así la posibilidad de eventos cardiovasculares. También es conveniente estudiar qué determinantes influyen en los factores que implican el no cumplimiento de estos objetivos, como son el sexo femenino y los pacientes mayores de 65 años, para mitigarlos en la medida de lo posible.
ConclusionesEn resumen, desde la publicación de la guía de lípidos ESC/ESA 2019 hemos observado un importante descenso en los niveles de c-LDL en nuestra cohorte de pacientes con DM2. Aun así, este descenso no ha sido suficiente, ya que solo uno de cada 5 pacientes cumple su objetivo individualizado de c-LDL, resultado que es algo superior al de otro estudio de características similares. Presentaron una ventaja de cumplir su objetivo frente al resto los pacientes de sexo masculino, menores de 65 años y fumadores. Solo uno de cada 3 pacientes que cumplían su objetivo al inicio del estudio continuaban controlados al final de este. La gran mayoría de nuestros pacientes diabéticos tienen un RCV alto, por lo que el objetivo de c-LDL predominante es inferior a 70mg/dl.
FinanciaciónEl presente manuscrito no presenta financiación externa.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses en relación con este trabajo.