El acúfeno se define como la percepción consciente de una sensación sonora en ausencia de un estímulo externo que lo produzca. Este síntoma audiológico, afecta del 7 al 19% de la población adulta. El objetivo del este trabajo es describir las comorbilidades asociadas presentes en los pacientes con acúfeno, mediante el análisis de probabilidad conjunta y condicional.
PacientesSe seleccionaron pacientes diagnosticados con acúfeno unilateral o bilateral, de ambos géneros, con edades comprendidas entre los 20 y 45 años; con expediente electrónico completo.
Material y métodosSe formaron grupos de estudio en base a los siguientes aspectos clínicos: 1) hallazgos audiológicos; 2) hallazgos vestibulares; 3) comorbilidades tales como disfunción temporomadibular, disfunción tubaria, otoesclerosis, y 4) factores desencadenantes del acúfeno como exposición a ruido, infección de vías respiratorias, uso de ototóxicos y/o drogas.
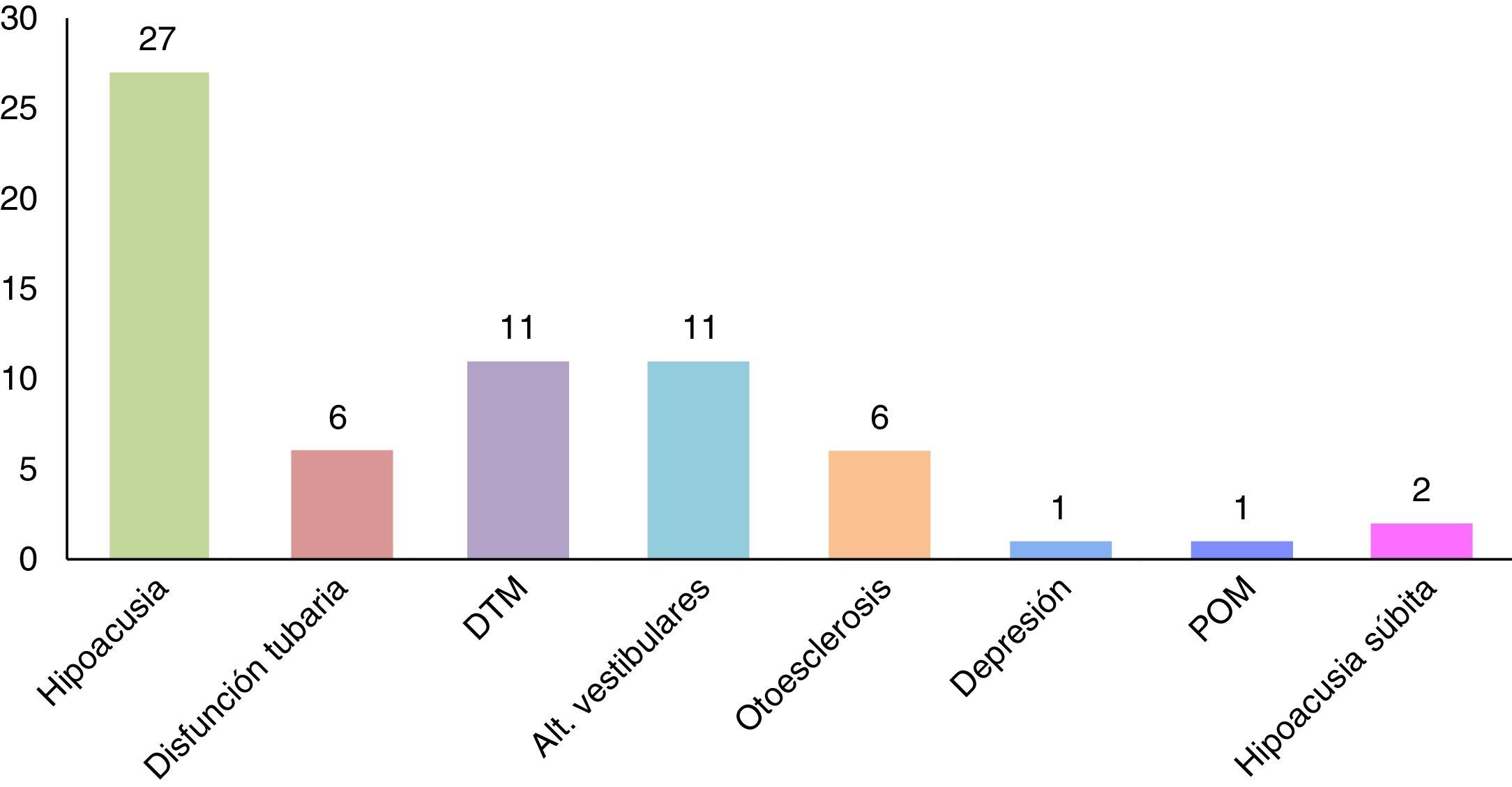
ResultadosDel total de pacientes con acúfeno, 27 (65%) pacientes refirieron hipoacusia; 11 (26.19%) disfunción temporomandibular y 11 (26.19%) alteraciones vestibulares. Al realizar el análisis de probabilidad conjunta, se obtuvo que la probabilidad de que un paciente con acúfeno tenga hipoacusia fue 2742 0.65 y que la hipoacusia sea de tipo bilateral 2042 0.47, el resultado para P (A ∩ B) = 30%. Se utilizó el teorema de Bayes P (AiB) = P(Ai∩B)P(B) y se calcularon diversas probabilidades; así, en los pacientes con disfunción temporomandibular y con alteraciones vestibulares, la probabilidad a posteriori calculada fue P (Aі/B) = 31.44%.
ConclusionesSe debe considerar la probabilidad conjunta y condicional como herramientas de aproximación probabilística para el estudio de las diversas patologías.
Tinnitus is defined as the conscious perception of a sensation of sound that occurs in the absence of an external stimulus. This audiological symptom affects 7% to 19% of the adult population. The aim of this study is to describe the associated comorbidities present in patients with tinnitus usingjoint and conditional probability analysis.
PatientsPatients of both genders, diagnosed with unilateral or bilateral tinnitus, aged between 20 and 45 years, and had a full computerised medical record, were selected.
MethodsStudy groups were formed on the basis of the following clinical aspects: 1) audiological findings; 2) vestibular findings; 3) comorbidities such as, temporomandibular dysfunction, tubal dysfunction, otosclerosis and, 4) triggering factors of tinnitus noise exposure, respiratory tract infection, use of ototoxic and/or drugs.
ResultsOf the patients with tinnitus, 27 (65%) reported hearing loss, 11 (26.19%) temporomandibular dysfunction, and 11 (26.19%) with vestibular disorders. When performing the joint probability analysis, it was found that the probability that a patient with tinnitus having hearing loss was 2742 0.65, and 2042 0.47 for bilateral type. The result for P (A ∩ B)=30%. Bayes’ theorem P (AiB) = P(Ai∩B)P(B) was used, and various probabilities were calculated. Therefore, in patients with temporomandibulardysfunction and vestibular disorders, a posterior probability of P (Aі/B)=31.44% was calculated.
ConclusionsConsideration should be given to the joint and conditional probability approach as tools for the study of different pathologies.
El acúfeno se define como la percepción consciente de una sensación sonora en ausencia de un estímulo externo que lo produzca1. Este síntoma audiológico afecta del 7 al 19% de la población adulta2. En Inglaterra, Baguley reportó una prevalencia del 10.1%, y categorizó el acúfeno en cuanto al grado de molestia: moderada (2.8%), severa (1.6%) e incapacidad para llevar una vida normal (0.5%)3.
En Estados Unidos la incidencia reportada es de 8.2%4. Se estima que en Alemania aproximadamente 1.5 millones de habitantes presentan acúfeno, de los cuales, 800,000 tienen repercusiones clínicas que requieren de atención médica5. El acúfeno se clasifica como objetivo o somatosonido, cuando el sonido es generado por el cuerpo y es conducido al oído ya sea por el flujo sanguíneo o por contracciones musculares1,4; mientras que el acúfeno subjetivo es descrito por referir alucinaciones auditivas o sonidos fantasmas presentes en trastornos psiquiátricos, como la esquizofrenia, por uso de drogas o alteraciones en el lóbulo temporal1,3.
Se ha demostrado que existe una mayor probabilidad para desencadenar acúfeno en sujetos de sexo masculino4, con problemas auditivos de predominio en el oído izquierdo, mayores de 70 años5 y que refieren haber tenido exposición a ruido1,5,6.
En las mujeres se encuentra relacionado con trastornos como la ansiedad y/o la depresión, así como enfermedades psicosomáticas2.
El acúfeno es un sonido subjetivo, que si bien es considerado para la aproximación al diagnóstico clínico, debe ser considerado con ciertas reservas, dada la peculiaridad con que es percibido por cada individuo, así como por su posible asociación con alguna patología que en ese momento curse el paciente; por ejemplo, en la enfermedad de Meniére, lo reportan como un sonido grave pero que se agudiza en las crisis; en el trauma acústico crónico y en la otosclerosis, es referido como un sonido de tono agudo, en la otitis media crónica, se manifiesta como agudo continuo o grave; y en la hipoacusia súbita se describe como grave y con aumento de intensidad tras la exposición a ruido externo7.
Las alteraciones audiológicas comúnmente asociadas al acúfeno son: hipoacusia conductiva y neurosensorial, presbiacusia, trauma acústico agudo y crónico, hipoacusia súbita viral o vascular, laberintitis, enfermedad autoinmune del oído interno, hídrops endolinfático y barotrauma8.
El acúfeno puede tener diferente origen, pero se argumenta que el 90% de los casos está asociado a disfunciones cocleares4.
Cabe mencionar que en la actualidad el acúfeno no solo se considera un síntoma de origen coclear, sino que está extremadamente ligado con la función del sistema nervioso central9. Cualquier alteración en la micromecánica coclear, homeostasis iónica del calcio y en la bioquímica de la transmisión sináptica puede provocar una actividad anormal en la vía auditiva, la cual es interpretada erróneamente por los centros auditivos y representada como acúfeno10.
En patologías desmielinizantes como en el síndrome de Guillain-Barrè y en neoplasias como los neurinomas, el acufeno suele presentarse en el 80% de los casos8,10,11.
En el área del procesamiento auditivo, la degeneración de fibras nerviosas tipo I y II pueden desencadenar acúfeno12, así como en la enfermedad de Alzheimer y las alteraciones de perfusión sanguínea, las cuales han sido evidenciadas por imágenes tomográficas13.
En algunos pacientes, se ha estudiado la presencia del acúfeno y la relación con algunos neurotransmisores; por ejemplo, se han descrito alteraciones en el ciclo metabólico y despolarizaciones de neuronas glutamatérgicas aferentes que promueven la expresión del acúfeno en las áreas de procesamiento central14.
Ciertas lesiones en el colículo inferior reducen la actividad de la enzima glutamato descarboxilasa provocando un declive de la síntesis de ácido gamma aminobutírico (GABA) en esa zona, lo cual trae como consecuencia una reducción de la actividad neural inhibitoria sobre el colículo inferior; la presencia de acúfeno es el resultado final de estos cambios neuroquímicos8.
Las patologías de origen cardiovascular como hipertensión arterial, arritmias, valvulopatías, vasculitis, ictus, arterioesclerosis, espasmos arteriales cerebrales y alteraciones en la microcirculación, son factores estrechamente asociados con la generación de acúfeno8,15,16. Los traumatismos craneoencefálicos y las lesiones cervicales asociadas con frecuencia a los accidentes de transito, son también factores desencadenantes para el acúfeno y otros síntomas que lo acompañan como la hiperacusia4.
Valente analiza la correlación entre el nivel de molestia generado por el acúfeno y el grado de hipoacusia; su estudio revela que el acúfeno produce mayor incomodidad o molestia en aquellos sujetos que no tenían una pérdida auditiva importante; asimismo, reafirma la asociación entre el acúfeno y síntomas clínicos como hipoacusia, mareo, dolor de cuello, cefalea y la ingesta excesiva de cafeína y carbohidratos6.
Según Andersson, la cefalea está relacionada con la intensidad del acúfeno, prevaleciendo en un 23.6% de los casos17; Peñaloza-Cárdenas menciona que las enfermedades metabólicas, como la dislipidemia, las alteraciones tiroideas y la diabetes tienen una asociación importante con este síntoma18.
Se conoce que el acúfeno induce la activación del sistema límbico, especialmente en la amígdala y el hipotálamo, lo que provoca un estado de inestabilidad emocional alterando la calidad de vida de quien lo padece11. También se ha demostrado que puede desencadenarse y/o agravarse cuando se asocia a aspectos psicológicos como ansiedad, depresión, estrés, trauma y etapas de duelo8,12,19. Andersson reporta que estos pacientes pueden desarrollar síntomas cognitivos como falta de concentración, problemas de memoria, estados de confusión, dificultades en la conversación, e incapacidad para realizar actividades cotidianas y/o laborales17.
Las alteraciones del sueño a consecuencia de este síntoma son habituales, ya que los pacientes pueden manifestar insomnio, aumento de la frecuencia de despertares, sensación de sueño poco reparador y somnolencia diurna, cuya prevalencia oscila entre el 16 y 57%20. Andersson refiere que los pacientes con acúfeno y trastornos del sueño presentan estados de neurosis, ansiedad y depresión, así como conducta de aislarse en lo social y lo familiar hasta en 61% de los casos17.
El acúfeno se refiere como un síntoma que puede afectar la calidad de vida de los individuos e incluso en casos graves provocar discapacidad. Debido a la subjetividad del síntoma no se han logrado esclarecer completamente sus mecanismos fisiopatológicos. Es trascendental realizar este tipo de estudios en pacientes en edad productiva que presentan acúfeno, con la finalidad de conocer los factores de riesgo y las patologías asociadas a este síntoma. Este trabajo se basa en el análisis de probabilidad conjunta mediante la intersección de variables y el análisis de probabilidad condicional, los cuales tratan de establecer mediante el análisis de las proporciones y el cálculo de la probabilidad a posteriori, los índices de asociación de las patologías involucradas en la presentación del acúfeno. El objetivo del este trabajo es describir las comorbilidades asociadas presentes en los pacientes con acufeno, mediante el análisis de probabilidad conjunta y condicional.
MetodologíaTipo de estudioRetrospectivo, descriptivo
Tipo de muestreoMuestreo censal; para el estudio se incluyó a todos los pacientes que presentaron acúfeno y que asistieron al Instituto Nacional de Rehabilitación Luis Guillermo Ibarra Ibarra (INR-LGII), a los servicios de audiología y otoneurología, durante el periodo de enero a diciembre de 2013.
Sujetos de estudioSe seleccionó a pacientes diagnosticados con acúfeno unilateral o bilateral, de ambos sexos, con edades comprendidas entre los 20 y 45 años, que contaran con expediente electrónico completo, historia clínica, anamnesis, otoscopía, audiometría e impedanciometría. Se excluyó a a los pacientes fuera del rango de edad establecido, los que padecieran enfermedad crónicodegenerativa, con un expediente clínico incompleto, así como hipertensión arterial y diabetes mellitus.
ProcedimientoSe revisaron los expedientes clínicos electrónicos de 200 pacientes mediante el Sistema Automatizado de Información Hospitalaria (SAIH); según los criterios de inclusión y exclusión fueron seleccionados 42 pacientes.
Las variables que se analizaron en los pacientes seleccionados fueron: el tono, la lateralidad y los antecedentes patológicos.
Se formaron grupos de estudio en base a los siguientes aspectos clínicos:
- 1)
Hallazgos clínicos audiológicos, como grado, lateralidad y tipo de hipoacusia.
- 2)
Sintomatología vestibular: mareo y vértigo.
- 3)
Otras comorbilidades como disfunción temporomadibular (DTM), disfunción tubaria, otoesclerosis, depresión, patología de oído medio.
- 4)
Factores desencadenantes del acúfeno como exposición a ruido, uso de ototóxicos, infecciones de vías respiratorias, uso de drogas y medicamentos.
Se elaboraron tablas de contingencia y se realizaron intersecciones para determinar la probabilidad condicional entre las variables.
El protocolo fue aprobado por el comité de investigación del Instituto Nacional de Rehabilitación LGII. Los autores declaran no tener ningún conflicto de interés.
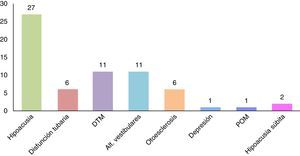
ResultadosLa muestra estuvo constituida por 42 pacientes de ambos sexos, de los cuales 18 (42.86%) fueron hombres, con un promedio de edad de 33.78 ± 5.48 años y 24 (57.14%) mujeres, con un promedio de edad de 31.29 ± 6.84 años; el rango en el sexo femenino fue de 20 años (20-40), al igual que en el masculino (22-42). Se obtuvieron los porcentajes de las comorbilidades presentes en los pacientes con acúfeno; los resultados indican que 27 (65%) pacientes refirieron hipoacusia, siendo la principal patología asociada al acúfeno; 11 (26.19%) DTM; 11 (26.19%) alteraciones vestibulares; 6 (14.28%) disfunción tubaria; 6 (14.28%) otoesclerosis; 2 (4.76%) hipoacusia súbita; 1 (2.38%) depresión, y 1 (2.38%) patología de oído medio (fig. 1).
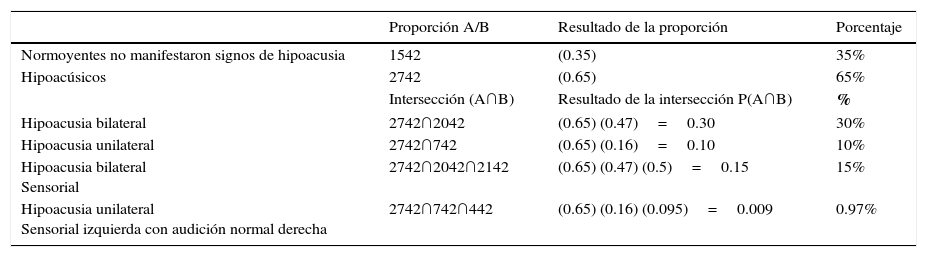
Se calculó la probabilidad conjunta mediante la intersección de variables, para determinar la proporción de presentación de comorbilidades asociadas al acúfeno, se empleó la formula P (A ∩ B) = P (A) · P (B), donde A y B, fueron calculadas. Al realizar el análisis de probabilidad conjunta P (A ∩ B) donde se calculó la probabilidad de que un paciente con acúfeno (A) tenga hipoacusia 2742 0.65 y que la hipoacusia sea de tipo bilateral (B) 2042 0.47, el resultado para P (A ∩ B) = 0.30 o 30%; en la intersección P (A ∩ B) formada por los pacientes con hipoacusia 2742 0.65 y que la hipoacusia sea de tipo unilateral 742 0.16, el resultado es del 10%. Se estableció la relación de pacientes con acúfeno que presentan hipoacusia (A) 2742 0.65, de tipo bilateral (B) 2042 0.47 y que fuera de tipo sensorial (C) 2142 0.5, la probabilidad conjunta calculada es P (A ∩ B ∩ C) = 0.15,o sea, del 15%; finalmente, al analizar la intersección para los hipoacúsicos con (A) acúfeno 2742 0.65, (B) hipoacusia unilateral 742 0.16 y (C) de tipo sensorial izquierda con audición normal derecha 442, el resultado de su probabilidad conjunta P (A ∩ B ∩ C) = 0.0097.
El 35% de los pacientes con acúfeno no manifestaron hipoacusia (tabla 1).
Probabilidad conjunta pacientes con acúfeno e hipoacusia
| Proporción A/B | Resultado de la proporción | Porcentaje | |
|---|---|---|---|
| Normoyentes no manifestaron signos de hipoacusia | 1542 | (0.35) | 35% |
| Hipoacúsicos | 2742 | (0.65) | 65% |
| Intersección (A∩B) | Resultado de la intersección P(A∩B) | % | |
| Hipoacusia bilateral | 2742∩2042 | (0.65) (0.47)=0.30 | 30% |
| Hipoacusia unilateral | 2742∩742 | (0.65) (0.16)=0.10 | 10% |
| Hipoacusia bilateral Sensorial | 2742∩2042∩2142 | (0.65) (0.47) (0.5)=0.15 | 15% |
| Hipoacusia unilateral Sensorial izquierda con audición normal derecha | 2742∩742∩442 | (0.65) (0.16) (0.095)=0.009 | 0.97% |
Los cálculos de las intersecciones que se muestran en este trabajo se realizaron tomando como referencia al total de los sujetos ingresados al estudio, el cual fue de N = 42.
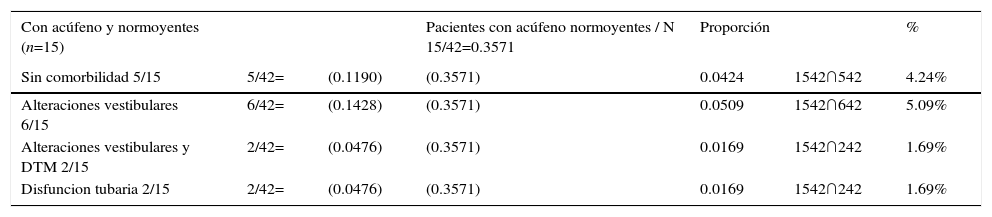
La probabilidad conjunta P (A ∩ B) para pacientes con acúfeno y con audición normal también fue calculada. La intersección entre pacientes con (A) acúfeno normoyentes 1542 y (B) sin comorbilidades 542 correspondió el valor P (A ∩ B) = 0.04. En la intersección pacientes con (A) acúfenos normoyentes 1542 y (B) pacientes con alteraciones vestibulares 642 el valor de la intersección fue de P (A ∩ B) = 0.05; es decir, la probabilidad de que un paciente con acúfeno y audición normal tenga alteraciones vestibulares es del 5.09%. Finalmente, se calculó la intersección de los pacientes con (A) acúfeno y que no presentaban hipoacusia 1542, con pacientes que presentaban (B) alteraciones vestibulares y DTM 242, así como con aquellos pacientes con (B) disfunción tubaria 242, el valor de la probabilidad condicional en ambas intersecciones fue de P (A ∩ B) = 0.01 (tabla 2).
Probabilidad conjunta entre pacientes normoyentes y acúfeno
| Con acúfeno y normoyentes (n=15) | Pacientes con acúfeno normoyentes / N 15/42=0.3571 | Proporción | % | |||
|---|---|---|---|---|---|---|
| Sin comorbilidad 5/15 | 5/42= | (0.1190) | (0.3571) | 0.0424 | 1542∩542 | 4.24% |
| Alteraciones vestibulares 6/15 | 6/42= | (0.1428) | (0.3571) | 0.0509 | 1542∩642 | 5.09% |
| Alteraciones vestibulares y DTM 2/15 | 2/42= | (0.0476) | (0.3571) | 0.0169 | 1542∩242 | 1.69% |
| Disfuncion tubaria 2/15 | 2/42= | (0.0476) | (0.3571) | 0.0169 | 1542∩242 | 1.69% |
DTM: disfunción temporomandibular.
La mayor probabilidad calculada en pacientes con acúfeno y audición normal fue en aquellos que presentan alteraciones vestibulares.
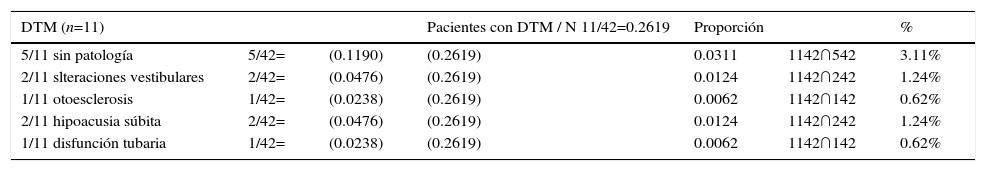
La DTM es una entidad asociada a la presencia de acúfeno; mediante el análisis de probabilidad conjunta se obtuvo la proporción con P (A ∩ B) = P (A) · P (B). La probabilidad P (A ∩ B) de que un paciente con (A) acúfeno tenga DTM 1142 y no presente alguna (B) patología asociada 542 fue P(A ∩ B) =0.03; o sea, el 3.11%; al calcular las intersecciones entre los paciente con (A) acufeno que tengan DTM 1142 con (B) alteraciones vestibulares 242, el resultado de P (A ∩ B) = 0.0124, el mismo valor fue calculado para los pacientes con hipoacusia súbita. Al calcular P (A ∩ B) de que un paciente con (A) acúfeno tenga DTM 1142 y presente otoesclerosis 142, el valor de la intersección P(A ∩ B) = 0.0062: o sea, del 0.6% (tabla 3).
Probabilidad conjunta entre acúfeno y disfunción temporomandibular
| DTM (n=11) | Pacientes con DTM / N 11/42=0.2619 | Proporción | % | |||
|---|---|---|---|---|---|---|
| 5/11 sin patología | 5/42= | (0.1190) | (0.2619) | 0.0311 | 1142∩542 | 3.11% |
| 2/11 slteraciones vestibulares | 2/42= | (0.0476) | (0.2619) | 0.0124 | 1142∩242 | 1.24% |
| 1/11 otoesclerosis | 1/42= | (0.0238) | (0.2619) | 0.0062 | 1142∩142 | 0.62% |
| 2/11 hipoacusia súbita | 2/42= | (0.0476) | (0.2619) | 0.0124 | 1142∩242 | 1.24% |
| 1/11 disfunción tubaria | 1/42= | (0.0238) | (0.2619) | 0.0062 | 1142∩142 | 0.62% |
DTM: disfunción temporomandibular.
El acúfeno es un síntoma subjetivo que es percibido de diversas maneras. Al realizar la descripción del acúfeno en sujetos que no refirieron trastornos de percepción auditiva (15, 35.71%), se identificó la lateralidad de la siguiente manera: 6 pacientes (40%) manifestaron acúfeno bilateral, 4 (26.66%) en el oído derecho, 2 (13.33%) en el oído izquierdo y 3 (20%) bilateral de predominio izquierdo.
En los pacientes con acúfeno e hipoacusia conductiva, la lateralidad se observó como se describe a continuación: un paciente (2.38%) con hipoacusia conductiva bilateral refirió el acúfeno de tipo bilateral; otro paciente (2.38%) con hipoacusia sensorial izquierda e hipoacusia conductiva derecha también refirió acúfeno bilateral y un (2.38%) paciente con hipoacusia conductiva derecha e hipoacusia mixta izquierda lo refirió bilateral de predominio izquierdo.
Al calcular la proporción de los pacientes con acúfeno que manifestaron hipoacusia de tipo sensorial P (A ∩ B)= 2742∩2142 el resultado de la intersección fue de P (A ∩ B)= 0.3214; esto significa que el 32.14% de los pacientes con acúfeno tienen hipoacusia sensorial. Al realizar el cálculo de la intersección para P (A ∩ B) = 2742∩2142∩942, el resultado fue P (A ∩ B) = 0.0688; esto es, el 6.88% de los pacientes de este estudio presentan hipoacusia sensorial y acúfeno de tipo bilateral. La mayoría de los pacientes presentaron hipoacusia sensorial bilateral con 9 casos(tabla 4).
Tipo de hipoacusia y lateralidad del acufeno
| Sin hipoacusia | Hipoacusia conductiva | Hipoacusia sensorial | Hipoacusia mixta | Total | |
|---|---|---|---|---|---|
| Bilateral | 6 | 2 | 9 | 2 | 19 |
| Derecha | 4 | 0 | 4 | 1 | 9 |
| Izquierda | 2 | 0 | 1 | 0 | 3 |
| Predilecta derecha | 0 | 0 | 5 | 0 | 5 |
| Predilecta izquierda | 3 | 1 | 2 | 0 | 6 |
| Total | 15 | 3 | 21 | 3 | 42 |
Se aprecia que el acúfeno predomina en las hipoacusias sensoriales y se manifiesta con mayor frecuencia de forma bilateral.
Respecto a los antecedentes audiológicos que pudieran influir en la presentación del acúfeno, se encontró que 12 (28.57%) pacientes no tuvieron antecedentes clínicos relevantes, 30 (71.42%) pacientes si tuvieron antecedentes importantes; de estos, 18 (60%) refirieron solo uno antecente sobresaliente y 12 (40%) manifestaron haber presentado más de un antecedente importante. Los principales antecedentes referidos por los pacientes fueron: exposición a ruido generado por maquinaria pesada, maquiladoras o choferes, entre otros; tratamiento médico con aminoglicósidos (amikacina, gentamicina), ingestión de drogas (tabaco, alcohol y psicotrópicos prohibidos), infecciones de las vías respiratorias recurrentes y traumatismo craneoencefálico. De los 18 pacientes que atribuyeron la presencia de acúfeno a un solo antecedente, 3 (16.66%) dijeron haber estado expuestos al ruido, 6 (33.33%) a medicados con ototóxicos, 6 (33.33%) a la ingestión de algún tipo de droga, 1 (5.55%) a infección de las vías aéreas respiratorias superiores (IVARS) y 2 (11.11%) a traumatismo craneoencefálico (TCE). Asimismo, los 12 pacientes que refirieron más de un antecedente asociado al acúfeno, se distribuyeron de la siguiente manera: 4 (33.33%) presentaron antecedentes de exposición a ruido y ototóxicos, 3 (25%) a exposición a ruido y drogas, 2 (16.66%) a exposición a ruido e infecciones de vías aéreas recurrentes, 2 (16.66%) a exposición a ototóxicos e infecciones de vías respiratorias altas, 1 (8.33%) al uso de ototóxicos y drogas. Para determinar si existía una asociación etre las variables (antecedentes otológicos), se realizó la pureba de chi cuadrada (X2) con un valor de confiabilidad de p < 0.05. El valor obtenido fue 9.18 < 26.29, lo cual significa que no existe una asociación entre los antecedentes otológicos y la presentación del acúfeno (tabla 5).
Antecedentes otológicos y acúfeno
| Patologias asociadas al acúfeno | Total | |||||
|---|---|---|---|---|---|---|
| 1 antecedente | Ruido 3 | Ototóxicos 6 | Drogas 6 | IVARS 1 | TCE 2 | 18 |
| 2 antecedentes | Ruido/ototóxicos 4 | Ruido/drogas 3 | Ruido/IVARS 2 | Ototóxicos/drogas 1 | Ototóxicos/IVARS 2 | 12 |
IVARS: infección de las vías aéreas respiratorias superiores; TCE: traumatismo craneoencefálico.
Se observa en el cuadro que los ototóxicos y el uso de drogas son los antecedentes de mayor incidencia que favorecen la presentación de acúfeno.
En relación con el tono del acúfeno y el tiempo de evolución, el tono agudo se presentó en 23 (54.76%) y el tono grave en 17 (40.47%); en 2 (4.76%) el tono fue variable. Los pacientes que refirieron acúfeno de tono agudo acudieron a consulta audiológica en promedio a los 22.57 ± 37.38 meses de evolución, mientras que los que lo describían de tono grave acudieron en promedio a los 18.88 ± 30.78 meses; en el caso de los pacientes con tono variable acudieron a los 6.50 ± 3.53 meses. Esto indica que el tono grave es más molesto y los pacientes acuden de manera más temprana a consulta. Para determinar si existía una asociación etre las variables (patologías asociadas y tono del acúfeno), se realizó la pureba de X2 con un valor de confiabilidad de p < 0.05. El valor obtenido fue 6.30 < 31.41, lo cual significa que no existe una asociación entre las patologías asociadas y la presentación del acúfeno.
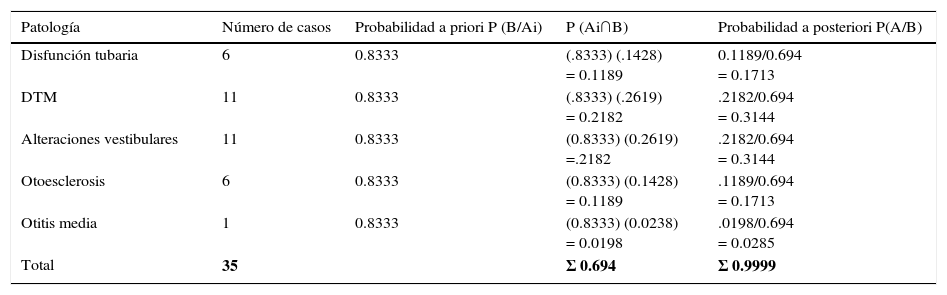
Análisis bayesiano. Probabilidad a posterioriSe calculó la probabilidad condicional del acúfeno con las siguientes comorbilidades asociadas: disfunción tubaria, DTM, alteraciones vestibulares, otoesclerosis y otitis media, se utilizó el teorema de Bayes P (AiB) = P(Ai∩B)P(B) y se calculó la probabilidad a priori resultado del cociente del total de pacientes sin patología asociada (35/42) lo que resulta, P(B/Aі) = 0.8333. Al calcular la probabilidad a posteriori de los pacientes con acúfeno y con disfunción tubaria, la probabilidad calculada fue de P(Aі/B) = 0.1713 o el 17.13%; en los pacientes con DTM, la probabilidad a posteriori calculada fue de P(Aі/B) = 0.3144 o 31.44%, al igual que para los pacientes con alteraciones vestibulares. En pacientes con otoesclerosis la probabilidad a posteriori calculada fue P(Aі/B)=0.1713 o el 17.13% y en los pacientes con acúfeno asociado a otitis media, el valor calculado de la probabilidad a posteriori se estableció en P(Aі/B)=0.0285 o sea del 2.85% (tabla 6). Cabe señalar que los 12 pacientes que no manifestaron alteraciones de la audición no fueron incluidos en este cuadro.
Análisis bayesiano. Relación de comorbilidades asociadas al acúfeno
| Patología | Número de casos | Probabilidad a priori P (B/Aі) | P (Aі∩B) | Probabilidad a posteriori P(A/B) |
|---|---|---|---|---|
| Disfunción tubaria | 6 | 0.8333 | (.8333) (.1428) = 0.1189 | 0.1189/0.694 = 0.1713 |
| DTM | 11 | 0.8333 | (.8333) (.2619) = 0.2182 | .2182/0.694 = 0.3144 |
| Alteraciones vestibulares | 11 | 0.8333 | (0.8333) (0.2619) =.2182 | .2182/0.694 = 0.3144 |
| Otoesclerosis | 6 | 0.8333 | (0.8333) (0.1428) = 0.1189 | .1189/0.694 = 0.1713 |
| Otitis media | 1 | 0.8333 | (0.8333) (0.0238) = 0.0198 | .0198/0.694 = 0.0285 |
| Total | 35 | Σ 0.694 | Σ 0.9999 |
DTM: disfunción temporomandibular.
El presente trabajo describe las comorbilidades asociadas, los principales síntomas y aspectos como la lateralidad y tono del acúfeno en pacientes que asistieron al INR-LGII (hospital de tercer nivel de la Ciudad de México) en el periodo comprendido entre enero y diciembre del 2013.
Se estima que del 10 al 15% de la población mundial lo ha percibido al menos una vez1,6. Martines closet al. refieren que el acúfeno puede presentarse a cualquier edad sin predominio de género, aunque destaca que en los masculinos tiende a ser mayor la incidencia5, debido probablemente a la exposición por ruido de tipo laboral; si embargo, en la población estudiada en el INR-LGII prevaleció en el sexo femenino (57.14%), en comparación con el masculino (42.86%).
Un aspecto importante de este trabajo es la homogeneidad de la población estudiada, ya que la edad promedio de los pacientes osciló en 33.78 años y 31.29 años para hombres y mujeres, respectivamente; el rango de edad fue de 20 años para ambos géneros. Debido a esto, cobra importancia el hecho de que los hallazgos clínicos descritos en los pacientes con acúfeno son en sujetos con edades potencialmente productivas, lo cual debe llevar a la propuesta de estrategias para dar solución en aquellos casos en donde el acúfeno se torna como un factor discapacitante tanto en el aspecto emocional como en el laboral. En otros trabajos, los reportes describen poblaciones heterogéneas con rangos de edad amplios entre los 22 y 90 años.13
En cuanto a los principales factores asociados a la presencia de acúfeno, nuestros hallazgos revelan que el 65% de los pacientes refirieron hipoacusia, datos semejantes a los reportados por Vernon y Meikle, quienes puntualizan que del 70 al 80% de los pacientes con acúfenos tienen alteraciones de la audición21. Además de la hipoacusia, otros porcentajes referidos en este trabajo son para la DTM y las alteraciones vestibulares, en el 26.19% de los casos; además de la disfunción tubaria y la otoesclerosis, con el 14.28%.
Por otra parte, Lockwood precisa que la exposición a ruido, la presbiacusia, la otoesclerosis, la otitis, la impactación con cerumen, la enfermedad de Menière y la hipoacusia sensorineural, son las comorbilidades más importantes asociadas a acúfeno22. Henry, por su parte, cita el trauma acústico, el traumatismo en cráneo y cuello, la infección de las vías aéreas, la otitis, las alergias, el estrés y la DTM, como factores asociados.7 Tanto Lockwood como Henry reseñan las patologías asociadas pero no proporcionan algún índice o porcentaje de referencia.
Diversos estudios reportan que la hipoacusia sensorial es uno de los principales hallazgos en los pacientes con acúfeno, pero no determinan alguna condición probabilística5,7,16,21. De esta manera, nuestro trabajo cobra mayor importancia, ya que permite calcular mediante la intersección de variables; por ejemplo, ¿cuál sería la probabilidad de que un paciente con acúfeno presente hipoacusia y que sea de tipo sensorial?, P(A ∩ B) = 0.32; o ¿qué probabilidad hay de que un paciente con acúfeno tenga hipoacusia sensorial y que esta sea de tipo bilateral? P(A ∩ B) = 0.068. Este tipo de análisis proporciona relevancia al estudio, ya que se considera al análisis de probabilidad conjunta una herramienta más para el análisis de la asociación entre patologías.
La hipoacusia es la principal patología asociada al acúfeno, solo el 35% de los pacientes no manifestaron signos de hipoacusia. Este comportamiento se entiende debido a los diversos factores desencadenantes de la hipoacusia los cuales pueden variar desde un proceso mecánico obstructivo a nivel de oído medio, hasta una pérdida auditiva originada por un TCE o por patología auditiva de origen neurológico central4,7,13,21,23.
Respecto al tono del acúfeno, se encontró que predomina el tono agudo en un 54.76%, el tono grave en el 40.47% de los casos y 4.76% el tono variable. La literatura menciona que el tono puede estar asociado con la patología, por ejemplo, los pacientes con hipoacusia súbita manifestaron acúfeno de tono grave; los que padecen de otoesclerosis y alteraciones vestibulares refieren que el acúfeno es de tono agudo; en la enfermedad de Menière el tono agudo es el referido principalmente; en los casos donde hay más de una comorbilidad no existe una tendencia respecto al tono.7
La DTM es otra comorbilidad relacionada con el acúfeno, con frecuencia asociada a síntomas otológicos; se estima que en Estados Unidos aproximadamente 10,000,000 de personas la presentan y su prevalencia a escala mundial es del 19-69%, siendo más frecuente en mujeres que en hombres en proporción 2:1. Delgado et al. encontraron que el 36% de pacientes con DTM referían acúfeno24; en el trabajo realizado en el INR-LGII, se reporta que del total de pacientes con acúfeno el 26.19% presentaba DTM. Al calcular la probabilidad a posteriori en los pacientes con DTM mas la presencia de acúfeno, el valor obtenido fue P(A/B) = 0.3144, es decir el 31.44%. Park et al estudiaron a pacientes con disfunción tubaria y determinaron que el 28.3% de estos pacientes presentaban acúfenos25; en nuestra población analizada el porcentaje de pacientes con acúfeno que presentaron disfunción tubaria fue del 14.28%. La otoesclerosis está asociada a una alta incidencia de alteraciones vestibulares, ya que involucra el deterioro de la cápsula ótica, por lo que es frecuente que exista conjuntamente hipoacusia sensorial o mixta, acúfeno y vértigo7,15. Gristwood refiere que la incidencia de acúfeno en pacientes con otoesclerosis es del 65%.26
Deggouj plantea que la disfunción del estribo es uno de los principales factores etiopatogénicos para el desarrollo del acúfeno en pacientes con otosclerosis27. En nuestro estudió, la otoesclerosis prevaleció en el 14.28% de los pacientes y 17.13% en el análisis bayesiano expresado mediante la probabilidad a posteriori.
Con respecto a los factores que el paciente refiere haber influido en la presentación del acúfeno, 30 (71.42%) consideraron que si había antecedentes importantes, de estos, 18 (60%) refirieron solo uno antecente sobresaliente y 12 (40%) manifestaron más de un antecedente.
Según la literatura, la exposición a ruido y el uso de ototóxicos son los principales factores de riesgo que desencadenan la aparición del acúfeno28,29. En nuestro trabajo, se determinaron los principales factores desencadenantes del acúfeno, los pacientes refirieren como un solo factor a la medicación con ototóxicos 6/18 (33.33%), la ingestión de drogas (alcohol, tabaco) 6/18 (33.33%), la exposición a ruido 4/18 (22.22%) y el TCE con dos casos 2/18 (11.11%).
Así mismo, los 12 pacientes que refirieron más de un antecedente asociado a la presentación de acúfeno, se distribuyeron de la siguiente manera: 4 (33.33%) por exposición a ruido y ototóxicos, 3 (25%) por exposición a ruido y drogas, 2 (16.66%) por exposición a ruido e infecciones de vías aéreas recurrentes, 2 (16.66%) por exposición a ototóxicos e infecciones de vías respiratorias altas, 1 (8.33%) por uso de ototóxicos y drogas.
De esta manera y en combinación, el ruido es identificado como el principal factor asociado con una frecuencia de 9 ocasiones, seguido por los ototóxicos con 7 y con menor frecuencia el uso de drogas y las enfermedades de vias respiratorias.
Eggermont reportó que el 23.6% de los sujetos expuestos a ruidos prolongados o trascientes refirieron acúfeno, mientras que el 17.7% lo desencadenó por TCE y lesión en cuello12. Seidman et al. refieren que en pacientes con schwannoma del acústico un 57% desencadenaron acúfeno, finalmente en aquellos pacientes con antecedentes de depresión lo presentaron en un 34%.15
ConclusiónEl acúfeno es un signo de relevancia para el clínico en audiología, ya que afecta de manera importante la calidad de vida de los pacientes. Debido a la heterogeneidad del acúfeno es difícil determinar la etiología, sitio de lesión y por consiguiente el tratamiento. En este estudio se encontraron comorbilidades que son frecuentemente relacionadas a la aparición y permanencia del acúfeno, como la hipoacusia y la medicación con aminoglucósidos. El análisis de probabilidad conjunta y el de probabilidad condicional son una herramienta de apoyo que debe tenerse en cuenta cuando se diseñen protocolos clínicos para la prevención, control y tratamiento de esta patología, esto con el propósito de mejorar la calidad de vida de los pacientes y reincorporarlos a sus actividades cotidianas y laborales.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.