En la enfermedad reumática con afectación mitral, la insuficiencia es la forma de presentación más frecuente en gente joven. La posibilidad de reparación quirúrgica en la insuficiencia reumática depende fundamentalmente de factores anatómicos de la válvula, como son la flexibilidad del velo anterior y la presencia de lesiones calcificadas a nivel del aparato subvalvular, pero también de la experiencia del centro en reparación mitral compleja. Todo ello hace que esta patología infradiagnosticada haya quedado relegada a la sustitución protésica, ya que en muchos casos es remitida de forma tardía con una calcificación avanzada. Con el fin de desmitificar esta entidad, en el siguiente artículo abordaremos la insuficiencia mitral reumática y su tratamiento con las técnicas específicas reparadoras, así como la presentación de nuestra experiencia y una discusión de la patología con revisión de la literatura publicada hasta la fecha.
In rheumatic disease with mitral involvement, regurgitation is the most common form of presentation in young people. The possibility of surgical repair in rheumatic regurgitation depends on anatomical factors of the valve, such as the flexibility of the anterior leaflet and the presence of calcified lesions at the level of the subvalvular apparatus, but also on the experience of the center in complex mitral repair. All this means that this underdiagnosed pathology has been relegated to prosthetic replacement, since in many cases it is remitted late with advanced calcification. In order to demystify this entity, in the following article we will address rheumatic mitral regurgitation and its treatment with specific repair techniques, as well as the presentation of our experience and a discussion of the pathology with a review of the literature.
La enfermedad reumática (ER) afecta alrededor de 30 millones de personas en el mundo siendo la causa principal de valvulopatía mitral en países subdesarrollados. Aunque en el mundo occidental esta causa ha sido prácticamente erradicada, no debemos olvidar los efectos de los fenómenos migratorios en su incidencia a nivel hospitalario1,2. La reparación mitral sería la técnica de elección para el tratamiento de la ER en países en vía de desarrollo3, por existir una pérdida en el seguimiento de los pacientes tras la cirugía y problemas asociados al control de la anticoagulación en este tipo de enfermos. La enfermedad reumática afecta a la válvula mitral en la práctica totalidad de los casos y, casi siempre, en forma de estenosis mitral. Sin embargo, no hay que olvidar que la forma más frecuente de presentación de la ER en gente joven es la insuficiencia mitral, aunque en nuestro país el perfil del paciente reumático es más tardío, situándose entre los 65-70 años de edad1. La afectación valvular, con frecuente calcificación de los velos y del aparato subvalvular, plantea un gran desafío al cirujano cardiaco en la reparación, ya que hay que dotar a la válvula de la flexibilidad perdida y evitar la sustitución de esta por una prótesis.
Centro mitralDerivado de la complejidad de la patología valvular mitral y la especialización de la profesión médica en las últimas décadas, con el fin de mejorar los resultados surge la necesidad de crear un «centro mitral» donde lo complejo sea rutinario y el paciente se beneficie de forma directa. Los criterios para formar un centro especialista en reparación mitral son: realización de un volumen de actividad suficiente para acumular experiencia, atención en equipo multidisciplinar, disponibilidad de recursos humanos y equipamiento suficientes, realización de actividades docentes y de investigación, sistema de información específico, indicadores de resultados y capacidad de formación a otros profesionales. Gracias a la formación de este centro se crea un «programa de reparación» dirigido a la valvulopatía mitral compleja, en donde se encuadra la insuficiencia mitral reumática.
En el caso específico de la insuficiencia mitral reumática, como veremos más adelante, la reparabilidad dependerá fundamentalmente de dos factores: la presencia de un velo anterior móvil y la ausencia de calcificación avanzada, siendo factible la reparación en centros de excelencia.
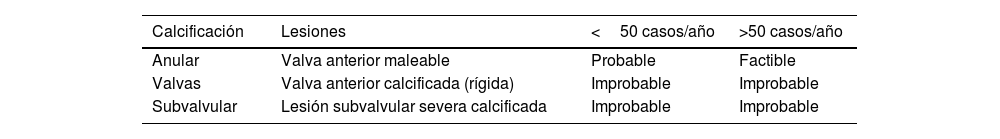
ReparabilidadLa primera pregunta que debemos hacernos frente a la cirugía en la patología reumática es si es factible la reparación. Gracias a las técnicas desarrolladas por Carpentier4 en el siglo pasado, hoy podemos afirmar que sí lo es. La posibilidad de reparación mitral5 en la insuficiencia reumática depende fundamentalmente de factores anatómicos de la válvula, como son la flexibilidad del velo anterior y la presencia de lesiones calcificadas a nivel del aparato subvalvular, que juegan un papel crucial y que suelen estar infradiagnosticadas (tabla 1). Por esta razón, la intervención precoz es crucial para el éxito de la reparación antes de que la presencia de calcio impida la aplicación de las técnicas reparadoras. Otro de los factores fundamentales para conseguir la reparabilidad valvular mitral reumática es la experiencia del centro. Este tipo de cirugía se debería llevar a cabo en centros de gran volumen de reparación6. En nuestro medio sería en centros CSUR para garantizar la factibilidad de la reparación con garantía, incluso en los casos de presencia de calcio5.
Reparabilidad quirúrgica según el grado de calcificación valvular mitral en la etiología reumática
| Calcificación | Lesiones | <50 casos/año | >50 casos/año |
|---|---|---|---|
| Anular | Valva anterior maleable | Probable | Factible |
| Valvas | Valva anterior calcificada (rígida) | Improbable | Improbable |
| Subvalvular | Lesión subvalvular severa calcificada | Improbable | Improbable |
Es importante el diagnóstico preoperatorio etiológico de la válvula mitral. Dentro de la valvulopatía reumática existen cuatro hallazgos que sugieren su presencia4: afectación mitral tipo IIIa según la clasificación de Carpentier, sobre todo a nivel del velo posterior, afectación mitral tipo II con un ligero prolapso o pseudoprolapso del velo anterior, lesiones específicas como fusión comisural, apertura diástolica de los velos en cúpula o domo/doming (velo anterior en palo de golf), engrosamiento de los velos y fusión de cuerdas tendinosas. Todas las válvulas mitrales con ER tienen «afectación comisural». Y, por último, lesiones asociadas en válvulas aórtica o tricúspide: lesiones fibróticas con dilatación anular, fusión comisural y engrosamiento de velos. En la ER mitral, la participación de la válvula tricúspide es prácticamente una constante, por lo que estamos obligados a evaluar su función durante la cirugía.
En la fase crónica de la enfermedad reumática las comisuras están engrosadas y fusionadas. El anillo mitral está dilatado y/o deformado, sobre todo a nivel de P3 y la comisura posterior. El velo posterior está engrosado y las indentaciones que limitan los segmentos o festones no son visibles. El velo anterior generalmente está menos afectado, a excepción de la zona de superficie de coaptación que prolapsa ligeramente y a veces está calcificado. Además de la afectación «comisural» y «valvar», no debemos olvidarnos de su repercusión a nivel «subvalvular» donde a menudo existe un déficit diagnóstico. Las cuerdas tendinosas del velo posterior están acortadas y a menudo engrosadas y fusionadas, mientras que las cuerdas del velo anterior pueden estar elongadas o desplazadas.
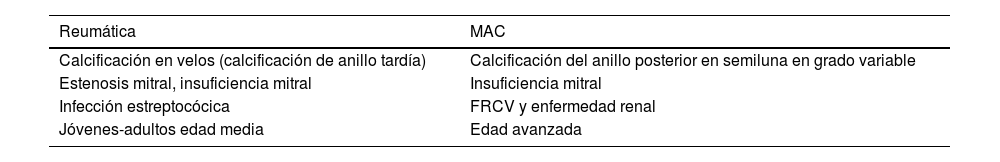
A menudo, el hecho de ver calcificación en la válvula puede llevarnos al error de confundir la valvulopatía reumática y la patología degenerativa con calcificación anular mitral (MAC). Se trata de dos entidades distintas que requieren de un tratamiento quirúrgico con técnicas diferentes. Alguna de las diferencias entre ambas patologías se puede observar en la tabla 2. El diagnóstico de MAC se debe hacer con TAC; frecuentemente se trata de un hallazgo y el hecho de diagnosticarlo debe poner en alerta al cirujano para planificar una cirugía radicalmente diferente a lo que sería una valvulopatía reumática. Su prevalencia aumenta con la edad y por encima de los 75 años hay estudios7 que lo sitúan en un 25%. En el MAC es más frecuente la insuficiencia mitral que la estenosis, la cual se encuentra en menos del 10% de los pacientes7 y los mecanismos de esta son diferentes en ambas patologías.
Diagnóstico diferencial de la enfermedad reumática con la patología degenerativa
| Reumática | MAC |
|---|---|
| Calcificación en velos (calcificación de anillo tardía) | Calcificación del anillo posterior en semiluna en grado variable |
| Estenosis mitral, insuficiencia mitral | Insuficiencia mitral |
| Infección estreptocócica | FRCV y enfermedad renal |
| Jóvenes-adultos edad media | Edad avanzada |
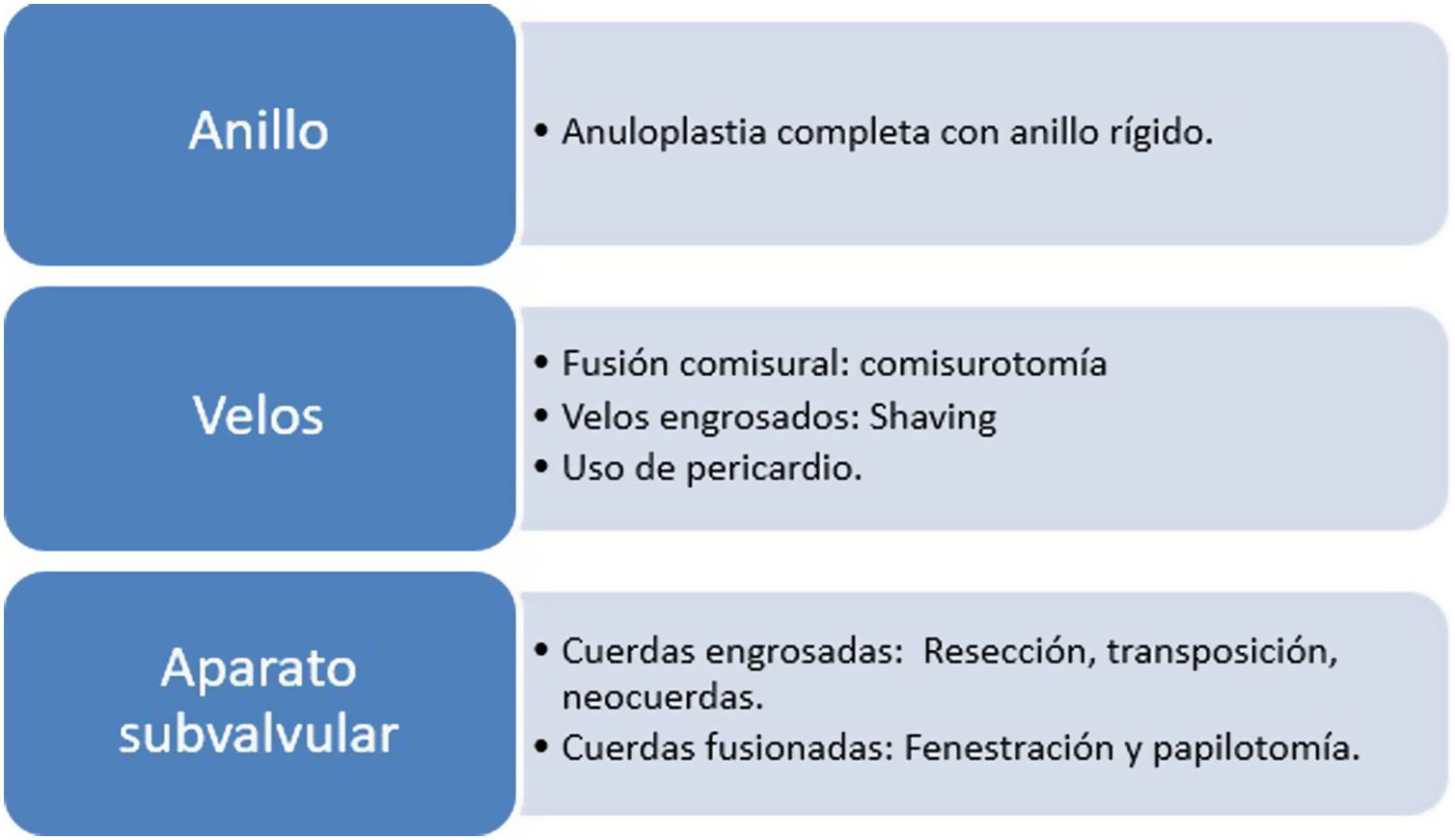
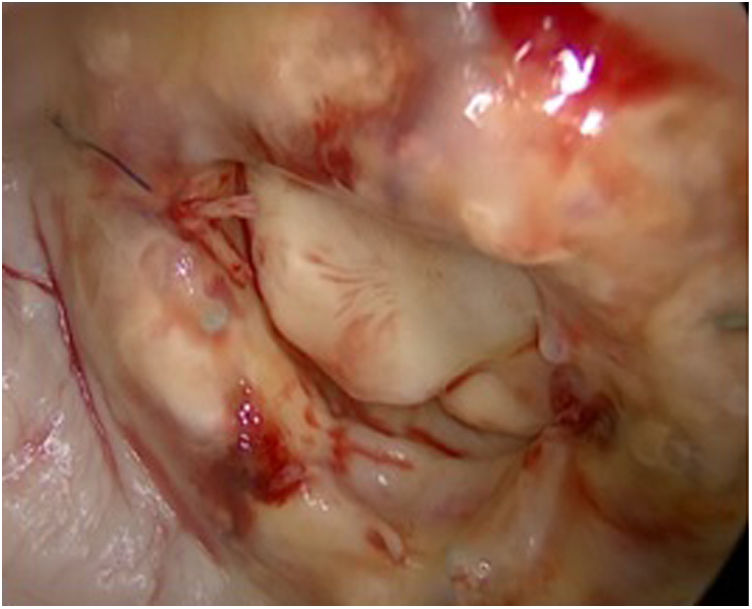
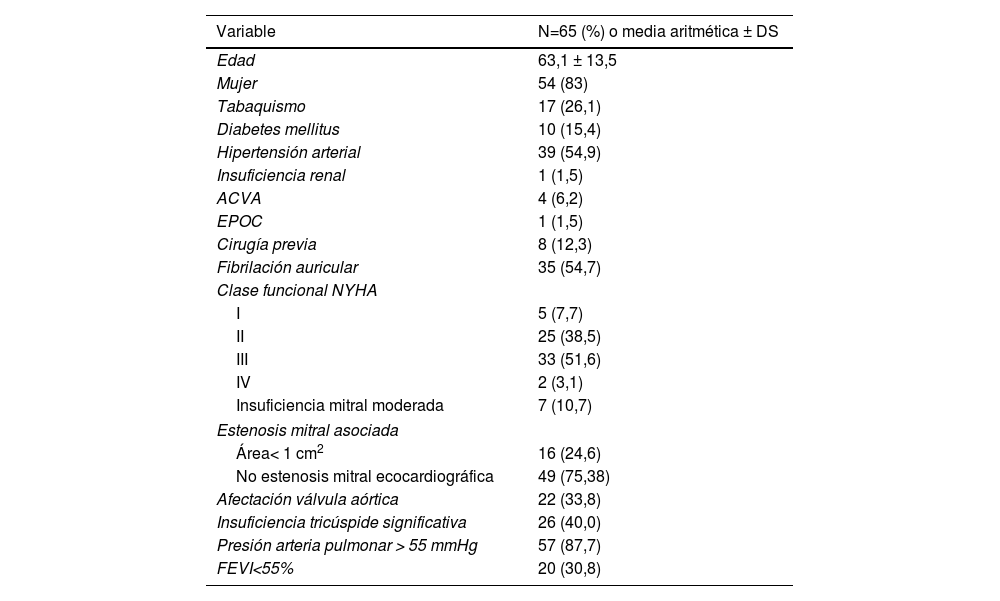
Exploramos in situ, en quirófano la válvula mitral y analizamos las lesiones responsables del malfuncionamiento de la misma. Se procede a realizar la reparación con las «técnicas básicas específicas» de esta patología paso a paso y una a una (fig. 1):
- •
Puntos de anuloplastia para optimizar exposición.
- •
Análisis valvular meticuloso y aplicación de técnicas de decalcificación.
- •
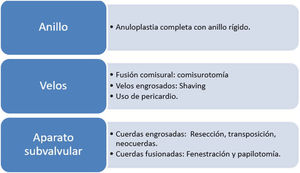
Comisurotomía: para evitar una fuga o defecto comisural hay que preservar al menos 5mm de tejido valvar hasta el anillo. Lo complicado de esta técnica es identificar la línea comisural donde llevar a cabo la comisurotomía, para conseguirlo se puede traccionar de las cuerdas primarias del velo anterior en sentido opuesto a la comisura. La incisión empieza a 5mm del anillo y continúa hacia el orificio mitral, antes de terminarla es preciso localizar las cuerdas comisurales y dejar al menos una cuerda en cada margen comisural4.
- •
Papilotomía: la papilotomía se puede realizar a continuación de la comisurotomía de cada lado, conviene dejar en la división del músculo papilar algo más de grosor para el velo anterior que para el posterior. El resultado de la comisurotomía y la papilotomía de cada lado es la creación de un orificio subcomisural que evitará la recidiva.
- •
Acceso al aparato subvalvular con resección de cuerdas secundarias: se identifican y se cortan primero a nivel del músculo papilar y después a nivel del velo. Se pueden resecar todas las cuerdas secundarias mientras dejemos al menos una cuerda primaria cada 4mm de borde libre valvar, si no mantenemos esta regla puede ser necesaria una transposición de cuerda secundaria al borde libre o utilizar neocuerdas8,9. Si hay una fusión de cuerdas con calcificación subvalvular se puede realizar una fenestración.
- •
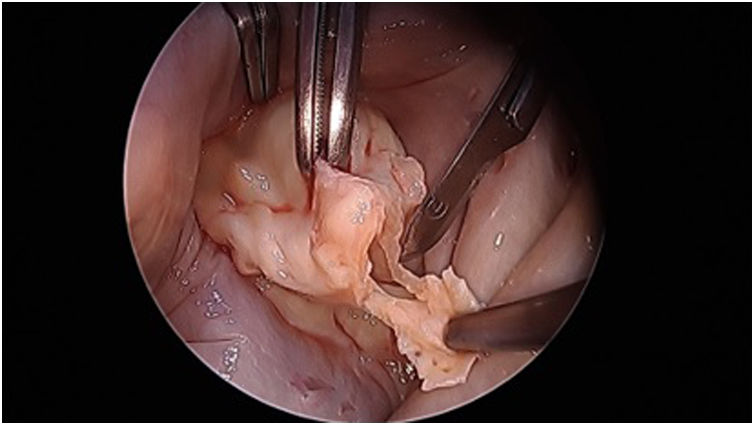
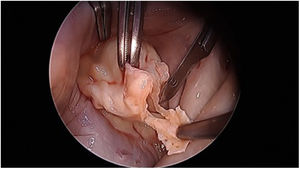
«Peeling, thinning o shaving valvar»: decalcificación de los velos afectos con sumo cuidado de conservar su integridad (fig. 2). Hay que encontrar un plano de clivaje desde el anillo comisural y seguir con una disección roma hasta recuperar la flexibilidad del velo10–12.
- •
Anuloplastia completa: con anillo rígido, fundamental para estabilizar el anillo y conseguir una adecuada superficie de coaptación en todos los casos. Se usan anillos grandes de 32-34mm para varones, 30-32mm para mujeres y 28-30mm en niños.
- •
Prolapso de A2: si está presente intentaremos solucionarlo con reposicionamiento de cuerdas y asegurando que al menos haya una cuerda cada 4mm de borde libre. El empleo de neocuerdas es una alternativa totalmente válida, y según las series ha mejorado los resultados frente a la transposición13.
- •
Parche de ampliación en caso de calcificación severa no susceptible de shaving, sobre todo para conseguir un anillo del tamaño anteriormente descrito y no dejar estenosis residual14,15. El material preferido es pericardio autógeno tratado con glutaraldehído 0,65% durante 10 min16.
- •
Procedimientos adjuntos: retirada de trombo, cierre de orejuela izquierda, MAZE IV en presencia de fibrilación auricular, e incluso plastia de reducción auricular en casos seleccionados17.
- •
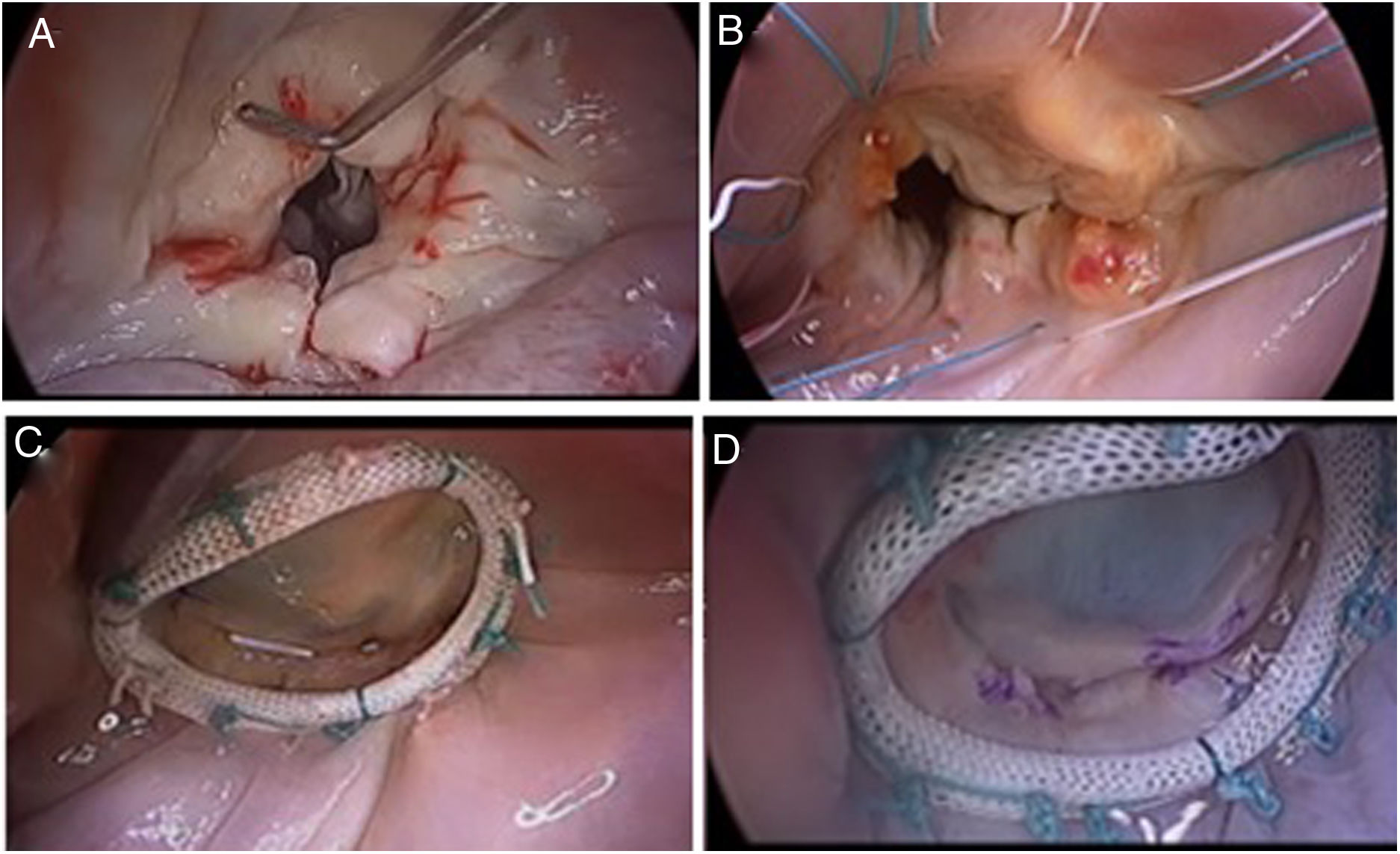
El objetivo final de la reparación es recuperar la función de la válvula en diástole y en sístole siendo agresivo y preciso en la aplicación de las técnicas de reparación18 (fig. 3).
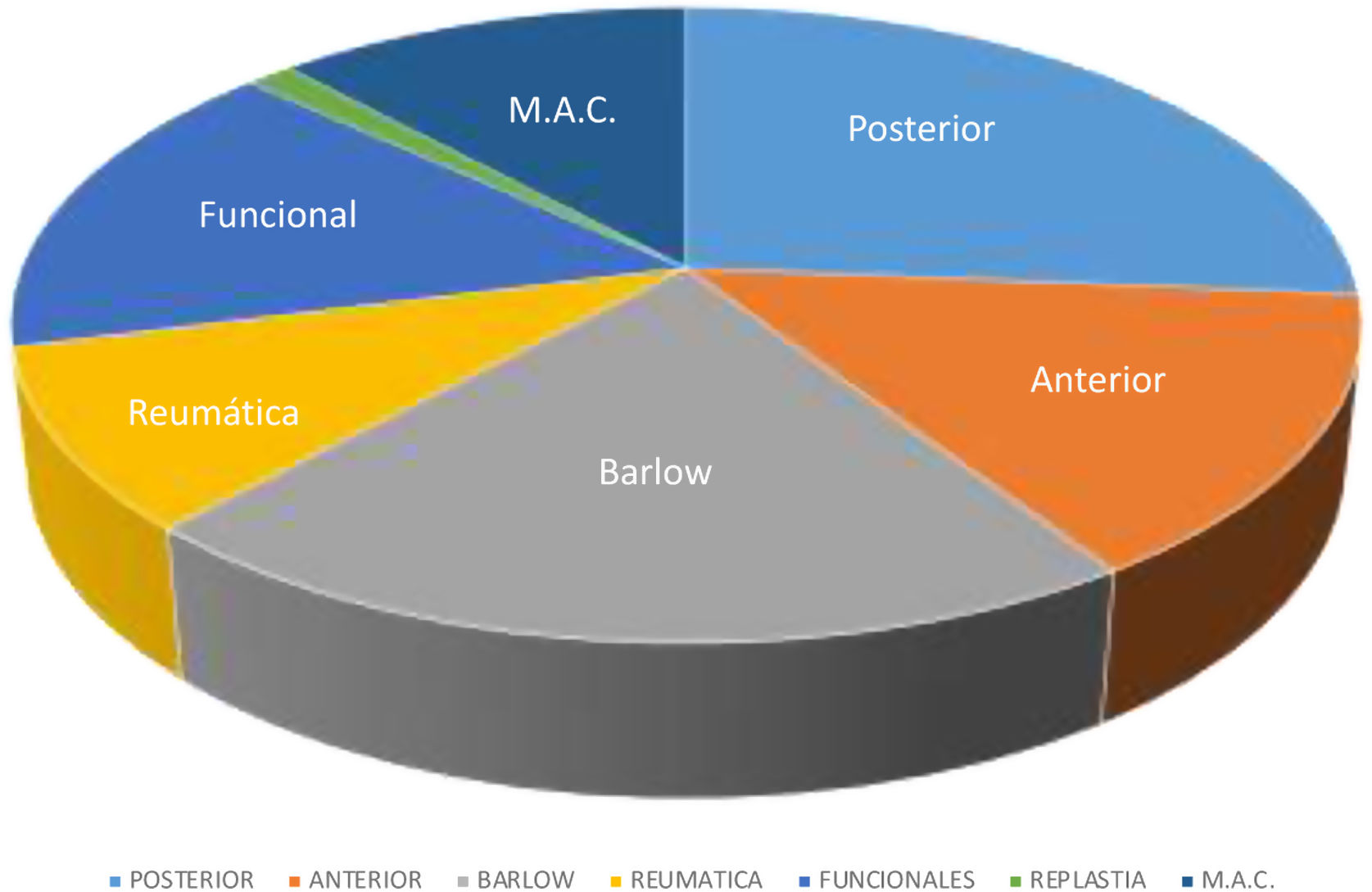
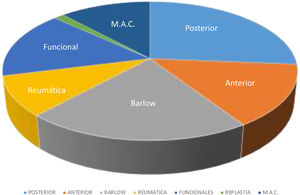
En la base de datos del Centro mitral del Hospital Universitario Gregorio Marañón de Madrid, la reparación de etiología reumática constituye el 9% de toda la actividad de reparación (fig. 4). Desde enero 2004 a noviembre 2021, 72 pacientes diagnosticados con insuficiencia mitral severa de etiología reumática fueron elegidos para reparación. Se consiguió efectuar una reparación en 65 pacientes con un índice de reparabilidad del 90,2% inferior al 100% deseable, tal y como sucede en la etiología degenerativa. Pero llegando los pacientes más evolucionados y, por lo tanto, con más lesión cicatricial y afectación del aparato subvalvular deberíamos considerar aceptables índices de reparabilidad superiores al 80% en un centro especializado.
Los datos epidemiológicos de los pacientes se pueden ver en la tabla 3. Llama la atención la edad media elevada de los enfermos (63,5+/-13,5 años), el avanzado grado funcional de la NYHA de los pacientes (55% se encontraba en clase funcional III/IV), porcentaje elevado de pacientes con IT significativa (40%) así como de hipertensión pulmonar severa –mayor de 55mmHG– (87,7%) y un 31% con una disfunción severa en presencia de insuficiencia mitral severa (FEVI <55%). Solo el 25% tenían una estenosis mitral severa ecocardiográficamente hablando (con un área menor de 1cm2). El 75,38% no tenía estenosis mitral significativa en la ecografía, sino que se trataba de pacientes con una insuficiencia mitral fibro-calcificada. Todo ello representa un espectro nada halagüeño cuando tratamos de comparar los pacientes de ambas patologías ya que no son equiparables, como tampoco lo son los resultados en cuanto a mortalidad y recidiva de la IM. Grosso modo, la reparación mitral en la patología reumática multiplica por dos la mortalidad quirúrgica y, también, la mortalidad a largo plazo de los enfermos, siendo también más alta, en comparación con la etiología degenerativa, la tasa de recidiva de la IM, 10% frente a un 17%.
Datos demográficos de los pacientes IM reumática intervenidos
| Variable | N=65 (%) o media aritmética ± DS |
|---|---|
| Edad | 63,1 ± 13,5 |
| Mujer | 54 (83) |
| Tabaquismo | 17 (26,1) |
| Diabetes mellitus | 10 (15,4) |
| Hipertensión arterial | 39 (54,9) |
| Insuficiencia renal | 1 (1,5) |
| ACVA | 4 (6,2) |
| EPOC | 1 (1,5) |
| Cirugía previa | 8 (12,3) |
| Fibrilación auricular | 35 (54,7) |
| Clase funcional NYHA | |
| I | 5 (7,7) |
| II | 25 (38,5) |
| III | 33 (51,6) |
| IV | 2 (3,1) |
| Insuficiencia mitral moderada | 7 (10,7) |
| Estenosis mitral asociada | |
| Área< 1 cm2 | 16 (24,6) |
| No estenosis mitral ecocardiográfica | 49 (75,38) |
| Afectación válvula aórtica | 22 (33,8) |
| Insuficiencia tricúspide significativa | 26 (40,0) |
| Presión arteria pulmonar > 55 mmHg | 57 (87,7) |
| FEVI<55% | 20 (30,8) |
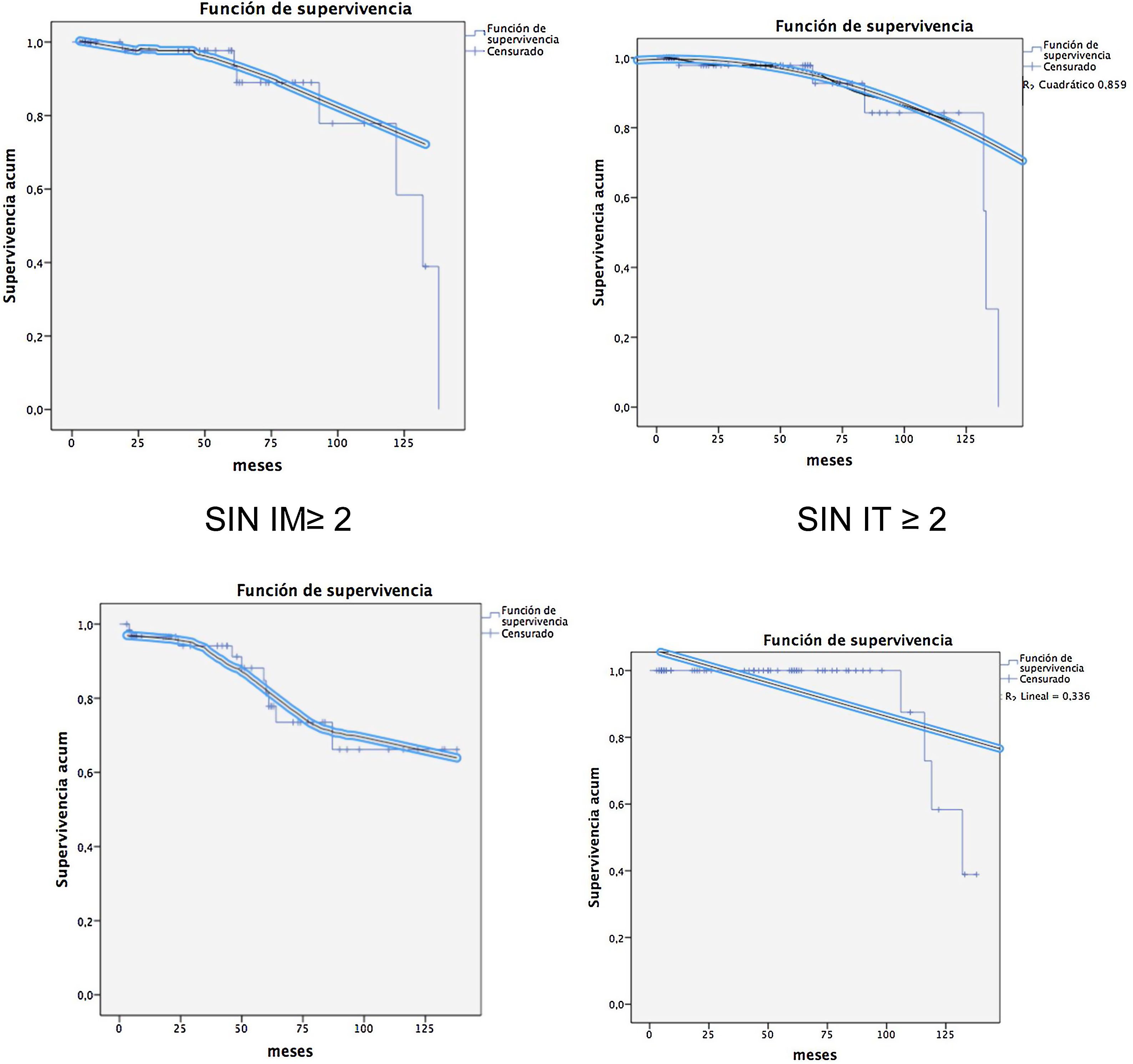
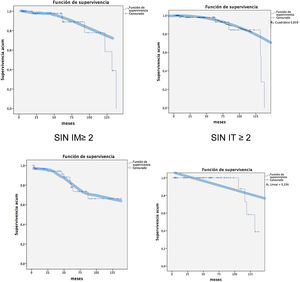
En el Centro Mitral del Hospital Gregorio Marañón la mortalidad global fue del 2,38%, siendo esta un 4,6% en mayores de 65 años y un 0% en menores de 65. Con un seguimiento medio de 866,7708± 862,58227 días, permanecen vivos el 92,30% (60 pt) de los pacientes y se han reintervenido un 9,2% (6pt). Presentaban IM ≥ 2 un 16,3% (11) y una IT≥ 2 un 12,3% (8), estando en clase funcional I el 85% de los pacientes (fig. 5).
DiscusiónLa ER afecta fundamentalmente a jóvenes menores de 30 años tras una infección estreptocócica, sobre todo amigdalitis por estreptococo beta-hemolítico del grupo A (Streptococcuspyogenes)20. La etiopatogenia no se conoce bien, pero parece guardar relación con cierta predisposición genética y la producción de fenómenos autoinmunes antígeno-anticuerpo con actividad inflamatoria sobre tejidos valvulares y la sinovial. La evolución posterior suele dejar como secuela una afectación valvular variable que afecta frecuentemente a las válvulas mitral, aórtica y tricúspide, siendo su lesión característica la estenosis, pero también la insuficiencia sobre todo en gente joven. En países desarrollados, la prevalencia de ER valvular con screening ecocardiográfico es de 20-30 casos por 1000 niños en edad escolar7. La estenosis mitral constituye entre el 5-10% de la enfermedad valvular de adultos entre 20-50 años de edad, mientras que pacientes con doble lesión valvular mitral constituyen entre el 20-30% de la enfermedad valvular para esa edad. En otros países en vías de desarrollo la ER constituye el 46% de toda la enfermedad valvular, por lo que a nivel global se podría considerar la etiología más frecuente de la patología valvular.
Todos los componentes de la válvula, incluido el anilllo se pueden ver afectados en la patología, siendo las lesiones más características engrosamiento de los velos y las cuerdas tendinosas, fusión de las comisuras en la fase crónica de la enfermedad y múltiples lesiones fibrocalcificadas, características de esta patología con doble lesión valvular.
En aquellos casos en los que la valvulopatía reumática se presenta como una insuficiencia valvular la reparación quirúrgica en pacientes sintomáticos es la primera opción de tratamiento21. Pacientes con disfunción ventricular, fibrilación auricular o hipertensión pulmonar también se pueden beneficiar de este tratamiento aun estando asintomáticos. La dilatación auricular (>60ml/m2 o un diámetro ≥ 55mm) es otro factor a tener en cuenta en este grupo de pacientes sin síntomas, que generalmente se trata de pacientes más jóvenes y ha generado una reacción inflamatoria importante y precoz con afectación fibro-calcificada de la válvula. La presencia de insuficiencia valvular en los pacientes reumáticos excluye la posibilidad de cualquier tratamiento percutáneo. La reparación valvular reumática es conocida por presentar una recidiva más precoz y una menor tasa de reparabilidad si la comparamos con otras etiologías como podría ser la degenerativa mixomatosa. Sin embargo, ofrece una mayor supervivencia frente a la sustitución valvular22–24.
En las series de pacientes con enfermedad reumática de Carpentier, la supervivencia era del 89%± 19% a los 10 años, y del 82%± 18% a los 20 años, estando libres de reintervención a los 20 años el 55%± 25%25.
Daniel J. DiBardino26 en su serie de cuatro décadas de reparación mitral, estima la mortalidad a los 30 días del 0,5% en el grupo con enfermedad reumática mitral, y la supervivencia a los 10, 20 y 30 años fue del 75, 56 y 39% respectivamente, similar al grupo de las mitrales con afectación mixomatosa. La tasa de reintervención fue algo peor, con un 82, 34 y 10% libres de reintervención a los 10, 20 y a los 30 años. Este autor, en una de sus conclusiones afirma que a los 20 años de la cirugía de reparación mitral reumática el paciente requiere de una reintervención. Revisando la técnica quirúrgica en estos pacientes, en la mayoría (67,4%) no se hizo una anuloplastia correctora y a menudo la reparación consistía principalmente en una comisurotomía uni- o bilateral sin llegar a abordar el aparato subvalvular.
Según un metaanálisis reciente que incluye 5654 pacientes27, la reparación mitral en pacientes con enfermedad reumática reduce la mortalidad temprana y aumenta la supervivencia a largo plazo al evitar las complicaciones derivadas de las prótesis vasculares, sin embargo, la reparación se asocia a un mayor riesgo de reintervención28. Un velo anterior rígido o una calcificación avanzada del aparato subvalvular se consideran factores de recurrencia de la insuficiencia. Aun así, los pacientes que se someten a una reintervención tras una reparación mitral, presentan un riesgo quirúrgico de mortalidad menor que aquellos que se reintervienen siendo portadores de una prótesis mitral. En aquellos en los que la insuficiencia reumática recidiva no debemos olvidar que en pacientes con alto riesgo quirúrgico existe la alternativa de realizar un abordaje mínimamente invasivo con prótesis transcatéter y llevar a cabo un Valve-in-Ring con resultados aceptables y una mortalidad a los 30 días del 5,4%29.
A fin de evitar problemas técnicos, otros autores recomiendan sistematizar la reparación en patología reumática mitral con lo que denominan procedimiento «score»30 con cuatro pasos: empezando desde la comisura anterior con «shaving» de placas comisurales, «comprobar» el borde comisural que tiene una forma natural adecuada, en tercer lugar la «comisutotomía», y por último «relajar» la válvula desde el aparato subvalvular fusionado (que muchas veces requiere de papilotomía). Primero aborda la comisura anterior y después la posterior. Además, estos autores evalúan la afectación reumática en tres grados de menor a mayor dificultad, siendo el grado III de dificultad máxima solo para expertos en reparación con alto riesgo de recurrencia por la presencia de: fusión de ambas comisuras, longitud de la fusión comisural > 1,5cm, área de calcificación >1cm2, aparato subvalvular acortado y fusionado o músculo papilar y velos comisurales directamente fusionados.
Waikittipong31 plantea la pregunta de si realmente merece la pena reparar estas válvulas reumáticas. Presenta una serie de 151 pacientes jóvenes con una edad media de 26 ± 14,9 años en los que el mecanismo predominante de ER es la insuficiencia: el 72,2% con una insuficiencia mitral pura, un 6% con estenosis, y un 22% con doble lesión mitral. La supervivencia a los 5, 10 y 15 años fue de 90,7% ± 2,5%, 83,5% ± 3,6%, y 76,5 ± 6,1% respectivamente. El porcentaje de pacientes libres de reintervención a los 5, 10 y 15 años fue del 96,1% ± 1,7%, 89,8% ± 3,2%, y 82,3% ± 6,1%. Estuvieron libres de insuficiencia mitral significativa el 70,9% ± 4,3%, 56% ± 5,9%, y 53,3% ± 6,4%, a los 5, 10 y 15 años. Es evidente que hay una recurrencia significativa de la insuficiencia en este grupo de pacientes, fundamentalmente debido a la progresión de la enfermedad (fig. 6), pero también que la reparación tiene beneficios innegables a la hora de evitar la anticoagulación de por vida en pacientes jóvenes o con contraindicación para la misma. Para hacerlo es necesario un equipo experimentado en reparación y hacer un seguimiento estrecho del paciente.
Es importante reconocer la patología reumática en su totalidad, y como enfermedad global que afecta al corazón, hacer una correcta evaluación del resto de válvulas para evitar reintervenciones que podrían evitarse. La afectación sobre la válvula tricúspide32 no debe pasar desapercibida, y a menudo encontramos en pacientes operados de reparación mitral una insuficiencia tricúspide residual significativa. Factores que predisponen al desarrollo de una IT significativa tras la cirugía, además de la etiología reumática, son: edad avanzada, género femenino, fibrilación auricular, cirugía previa, dilatación auricular e insuficiencia tricúspidea grados II y III. En estos pacientes debemos ser más radicales en la indicación de una reparación tricuspídea concomitante con anuloplastia33–35 para evitar segundos procedimientos innecesarios.
La patología valvular aórtica reumática concomitante debe tratarse en caso de estar indicado, siendo la reparación una opción más dudosa que en la válvula mitral. Lo que está claro es que en pacientes con patología valvular múltiple la reparación mitral ofrece mejores resultados a largo plazo que la sustitución36.
ConclusionesSe trata de una patología frecuente a nivel global mundial siendo escasa la incidencia en los países desarrollados, pero a la vez es poco habitual derivar pacientes a cirugía cardiaca por la idea preconcebida de que la reparación no es posible. Esto es un error y esta revisión pretende dar a conocer la posibilidad terapéutica de la reparación en centros especializados.
La insuficiencia mitral reumática con afectación fibrocalcificada requiere de técnicas específicas que se deben llevar a cabo por cirujanos especializados en reparación valvular. Es habitual el uso de varias técnicas para abordar esta patología compleja sin que haya estándares.
La reparación de la insuficiencia reumática requiere de un programa de reparación mitral certificado, donde se garanticen unos resultados óptimos en base a una experiencia y una casuística previa reconocida.
Es posible conseguir resultados buenos a medio-largo plazo. En pacientes con diagnóstico claro de enfermedad reumática con afectación mitral no hay que esperar a un deterioro claro de la clase funcional, varios intentos de valvuloplastia percutánea o estadios en los que la válvula tenga una afectación reumática severa, ya que si el velo anterior está muy rígido o el aparato subvalvular muy calcificado la posibilidad de reparación es menor.
Los resultados a largo plazo no son tan excelentes como en la patología degenerativa, pero justifican la actitud reparadora al tener mayor supervivencia que tras el implante de una prótesis. No debemos olvidar que la opción del valve in ring es un procedimiento válido en el caso de una recidiva de la insuficiencia en el seguimiento a largo plazo en pacientes con alto riesgo quirúrgico.