El tratamiento de elección en la hipertensión pulmonar tromboembólica crónica es la tromboendarterectomía pulmonar quirúrgica (indicación clase I). La incidencia de hipertensión pulmonar posterior a una tromboendarterectomía aparentemente exitosa está poco descrita en la literatura, representando más de un tercio de los casos intervenidos. Puede ser debida a resección incompleta del trombo distal, a enfermedad concomitante de los microvasos o a la presencia de tumores. Se presenta un caso de un varón de 46 años intervenido en 2 ocasiones de tromboendarterectomía pulmonar, con hipertensión pulmonar recurrente. En la segunda intervención la enferrmedad relevó un tumor miofibroblástico inflamatorio. Fue intervenido nuevamente por tercera vez de forma precoz, tras 2 años de la primera cirugía, ante un empeoramiento clínico y radiológico, sin incidencias postoperatorias. El diagnóstico definitivo con la anatomía patológica fue de sarcoma.
The treatment of choice in chronic thromboembolic pulmonary hypertension is surgical pulmonary thromboendarterectomy (class I indication). The incidence of pulmonary hypertension after an apparently successful thromboendarterectomy is little described in the literature, representing more than a third of cases intervened. It may be due to incomplete resection of the distal thrombus, to concomitant disease of the microvessels or to the presence of tumors. We present a case of a 46-year-old male who underwent pulmonary thromboendarterectomy twice, with recurrent pulmonary hypertension. In the second intervention, the pathology revealed an inflammatory myofibroblastic tumor. He was intervened again for the third time in a precocious manner, two years after the first surgery, before a clinical and radiological worsening, without postoperative incidents. The definitive diagnosis with pathological anatomy was sarcoma.
La hipertensión pulmonar tromboembólica crónica (HPTEC) se define como una presión media de la arteria pulmonar mayor a 25mmHg, con menos de 15mmHg de presión pulmonar capilar y al menos un segmento pulmonar con defecto de perfusión, después de 3 meses o más de anticoagulación tras un tromboembolismo pulmonar (TEP)1. El tratamiento quirúrgico es el tratamiento de elección, pues es el único procedimiento que ha demostrado mejorar la supervivencia en estos pacientes1–4. La hipertensión pulmonar persistente tras la tromboendarterectomía pulmonar (TEAP) puede ser debida a resección incompleta del trombo distal, a enfermedad concomitante de los microvasos o a causa multifactorial, como la presencia de tumores que provocan oclusión endoluminal1,5.
Caso clínicoVarón de 46 años, sin antecedentes de interés, que fue diagnosticado de TEP masivo. Asociaba trombosis venosa profunda en la vena peronea profunda. Tras 3 meses de anticoagulación sin éxito se realizó una TEAP. La anatomía patológica de la muestra quirúrgica reafirmó el diagnóstico de trombo organizado. El control radiológico posquirúrgico mostró importante mejoría del TEP bilateral, sin signos de sobrecarga ni hipertensión, aunque con extensa trombosis del árbol vascular derecho con infarto en el lóbulo inferior derecho. La evolución inicial transcurrió sin incidencias, pero a los 6 meses postoperatorios se evidenció nuevamente hipertensión pulmonar, con aumento progresivo de la disnea y síncopes de repetición. La tomografía computarizada torácica al año confirmó el TEP crónico bilateral con empeoramiento respecto al control previo. Además, presentaba trombo agudo acabalgado en la bifurcación de la arteria pulmonar y en la arteria pulmonar izquierda. Por ello se realizó un estudio de trombofilia6, que fue negativo, y volvió a realizarse una TEAP al año y medio aproximadamente de la primera cirugía. La anatomía patológica resultó positiva para los marcadores actina, vimentina y S100, no tratándose de una nueva retrombosis, sino de un tumor miofibroblástico inflamatorio.
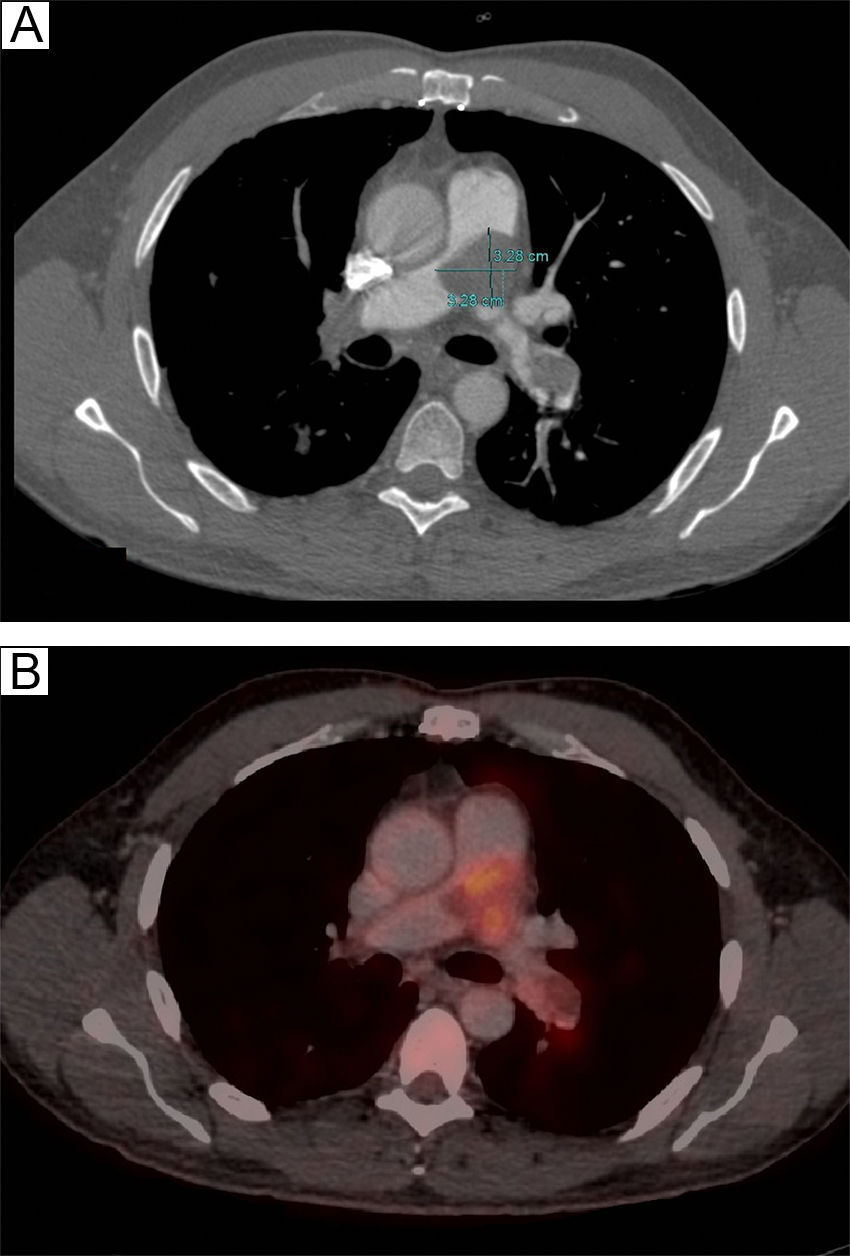
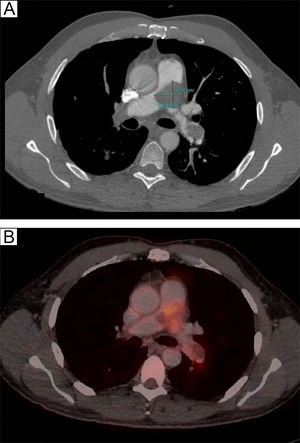
Tras un año de la segunda cirugía, el paciente presentó empeoramiento clínico con disnea progresiva de meses de evolución asociada a accesos de tos con cuadros presincopales y sincopales. La ecocardiografía era compatible con un cuadro de cor pulmonale. Mostraba dilatación del ventrículo derecho con contractilidad disminuida, arteria pulmonar dilatada con tiempo de aceleración pulmonar acortado de 70ms, y una insuficiencia tricúspide ligera con una presión sistólica de la arteria pulmonar de 80-85mmHg. Se repitió una tomografía por emisión de positrones toraco-abdominal (fig. 1), objetivándose una masa de 33×33×21mm en la arteria pulmonar principal, ocupando gran parte de la luz de la misma, con focos de actividad metabólica. Esta masa se extendía a gran parte de la luz de la arteria pulmonar izquierda con defectos de repleción en todas las arterias lobares y segmentarias, a excepción de la arteria segmentaria anterior del lóbulo superior izquierdo. En la arteria pulmonar derecha se observaba trombosis crónica, con actividad metabólica solo en la arteria lobar superior y en las arterias segmentarias proximales del lóbulo superior derecho. Las cavidades cardiacas derechas estaban dilatadas. No se encontraron lesiones tumorales en el resto de la exploración. Se realizó ecografía de miembros inferiores descartando trombosis venosa.
Corte a nivel de la bifurcación de la arteria pulmonar del PET/TAC toraco-abdominal. A) Se objetiva una masa de 33×33×21mm en la arteria pulmonar principal, ocupando gran parte de la luz de la misma, que se extiende a la arteria pulmonar izquierda. B) Se aprecia los focos de actividad metabólica de esta masa.
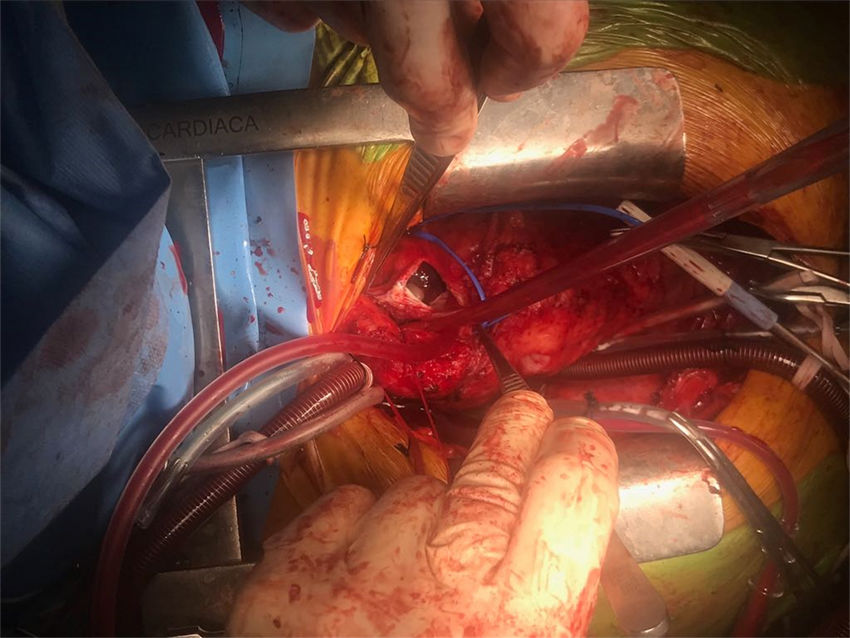
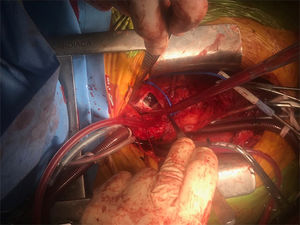
Se realizó una nueva intervención quirúrgica. Tras reesternotomía media completa y adhesiolisis se estableció circulación extracorpórea con canulación arterial en la arteria femoral derecha y canulación venosa bicava, con aspiración a través de la vena pulmonar superior derecha. Se procedió a enfriamiento progresivo hasta llegar a los 20°C, requiriendo en la cirugía de 2 períodos de parada circulatoria de unos 15min de duración, con un período de reperfusión entre ambos períodos de unos 10min. No fue necesaria isquemia miocárdica, de forma que no se realizó clampaje aórtico y la protección miocárdica se realizó de forma exclusiva por hipotermia7. En el primer período de parada circulatoria, se realizó la arteriotomía del tronco pulmonar principal extendida hacia la arteria pulmonar izquierda (fig. 2), retirándose toda la masa accesible, de aspecto fibroso, infiltrativa, que ocupaba prácticamente toda la arteria pulmonar y se extendía distalmente hacia las arterias segmentarias. No fue posible acceder a las zonas distales por el elevado riesgo de rotura dado el nivel infiltrativo de la tumoración. En el segundo período de parada circulatoria se procedió a la arteriotomía pulmonar derecha con tromboendarterectomía de las arterias lobares y segmentarias accesibles. Tras finalizar el procedimiento se procedió al recalentamiento y salida de circulación extracorpórea progresiva sin incidencias intraoperatorias reseñables.
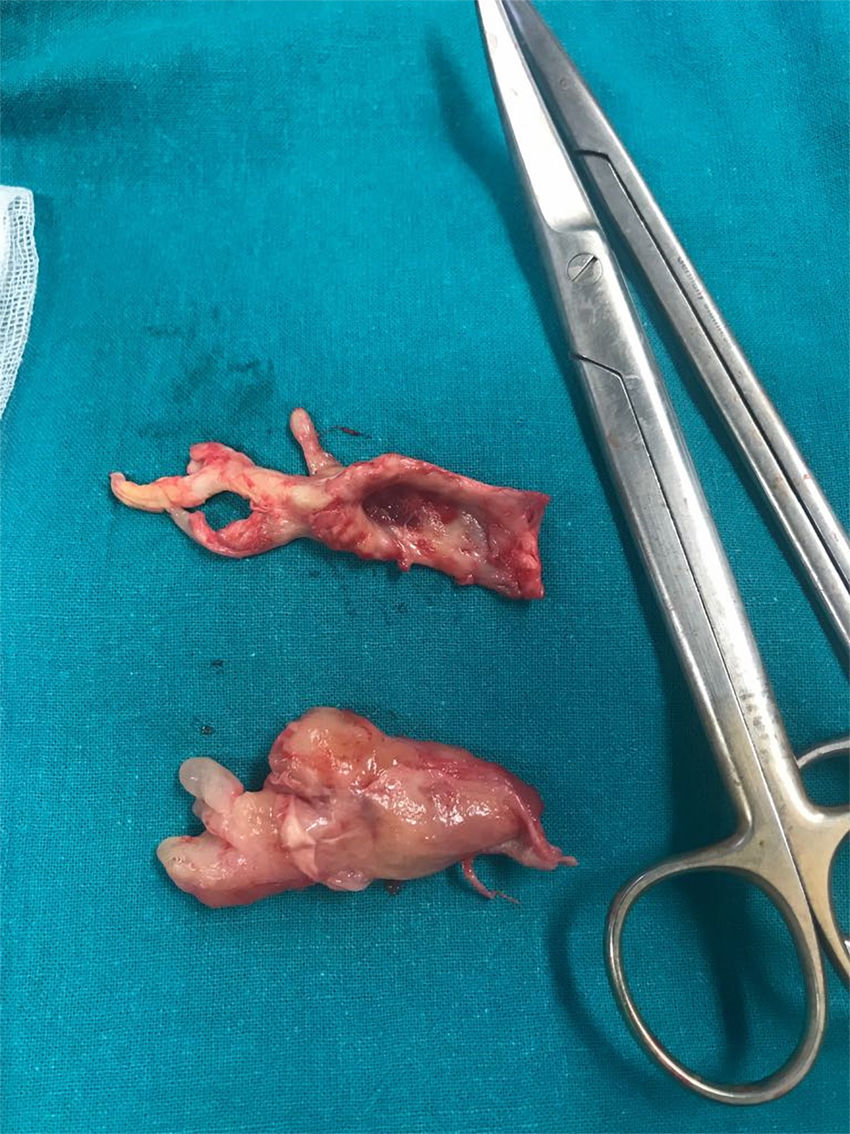
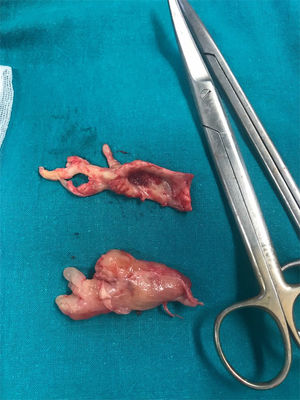
El paciente presentaba un riesgo anestésico de la American Society of Anesthesiologists clase IV. Se realizó la inducción anestésica con etomidato por vía intravenosa lenta con el objetivo de mantener el tono simpático y no producir una depresión de la función miocárdica, evitando también el colapso hemodinámico del ventrículo derecho. Tras el procedimiento quirúrgico, no se observó edema de reperfusión pulmonar ni hemorragia pulmonar. La evolución en la unidad de reanimación transcurrió sin incidencias, pasando el paciente a sala de hospitalización en el tercer día postoperatorio. La evolución posterior inmediata fue favorable, objetivando con ecocardiografía al alta una disfunción ventricular derecha sin cambios respecto al preoperatorio, pero con disminución de la hipertensión pulmonar estimada. La anatomía patológica de la muestra quirúrgica (fig. 3) fue diagnóstica de sarcoma.
ConclusiónEl tratamiento de elección en la HPTEC es la TEAP (indicación clase I de la actual guía de hipertensión pulmonar), cuando estos pacientes son operables: acceso quirúrgico suficiente al material tromboembólico, realizándose la cirugía por un equipo con experiencia en la misma1,3. La incidencia de hipertensión pulmonar posterior a una TEAP aparentemente exitosa está poco descrita en la literatura, representando más de un tercio de casos intervenidos. Y lo que es más importante, tampoco ha sido bien establecida su relevancia clínica. Por ello, puede considerarse importante el seguimiento postoperatorio de estos pacientes para iniciar tratamiento médico lo antes posible o indicar una nueva reintervención, pese a no existir guías claras de seguimiento1,8.
La enfermedad tromboembólica puede ocultar la presencia de tumores. El tumor primario cardiaco más frecuente es el mixoma, incluido dentro del grupo de los tumores benignos del corazón. Los otros 2 grupos de tumores cardiacos más conocidos son los malignos y los de comportamiento incierto. Entre los tumores de comportamiento incierto destaca el tumor inflamatorio miofibroblástico, que es una neoplasia que no suele metastatizar ni tener un comportamiento invasivo, pero que puede provocar la muerte debido a su prolapso o embolización. Este tumor puede ser confundido con el mixoma o el sarcoma por su similitud histopatológica en ocasiones, debido a la presencia de características mixoides e inflamatorias variables, con pocas figuras mitóticas y una superficie erosionada9. No obstante, el tumor miofibroblástico inflamatorio carece de la atipia citológica y la hipercromasia nuclear del sarcoma10.
El sarcoma de la arteria pulmonar es el sarcoma más frecuentemente implantado en grandes arterias. Su presentación habitual es similar al del embolismo pulmonar, con disnea progresiva, tos y dolor torácico, pero de forma más gradual que en el embolismo pulmonar. Su tratamiento incluye la TEAP, la lobectomía o la neumonectomía, dependiendo de la extensión de la tumoración y las condiciones del paciente. Este tipo de cirugía aumenta la supervivencia de los pacientes, siendo importante el diagnóstico precoz para realizar una resección lo más amplia posible, aunque en ocasiones se trata de una cirugía paliativa de los síntomas. Se puede usar quimioterapia o radioterapia de forma adyuvante en casos seleccionados5.
Se presenta un caso clínico de un varón de 46 años intervenido en 2 ocasiones de TEAP sin éxito debido a HPTEC. En la segunda intervención fue diagnosticado de tumor miofibroblástico inflamatorio. Se realizó una nueva intervención quirúrgica, la tercera, con el posible diagnóstico diferencial de hipertensión pulmonar de mecanismo multifactorial, por una parte, por una recidiva o persistencia de la trombosis pulmonar crónica y, por otra parte, ante un mecanismo de oclusión intrínseca de la arteria pulmonar de probable causa tumoral3. El diagnóstico definitivo a través de la anatomía patológica fue de sarcoma. Por ello, es importante ofrecer a los pacientes con HPTEC una garantía quirúrgica a través de una experiencia en este tipo de intervenciones. No obstante, esta enfermedad tiene un pronóstico desfavorable en algunos casos, requiriendo de un seguimiento para intentar conseguir la menor morbimortalidad, con guías no del todo claras del manejo posterior ante las posibles complicaciones. Sumado al diagnóstico definitivo de sarcoma se requiere de un manejo multidisciplinar por un equipo cualificado que aporte la mayor supervivencia posible con una calidad de vida aceptable.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.