La enfermedad de Parkinson (EP) es una enfermedad neurodegenerativa, progresiva y de etiología desconocida, que afecta principalmente a personas mayores de 70 años. Se manifiesta por temblor en reposo, paso lento, dificultad para hablar, falta de empatía, etc. Se han descrito diferentes manifestaciones orales asociadas como una mayor presencia de caries y de enfermedad periodontal, edentulismo, sialorrea, xerostomía, disfagia, ardor bucal, y otras.
ObjetivoConocer las principales alteraciones orales descritas en los pacientes con EP y su prevalencia.
MetodologíaRevisión sistemática de la bibliografía publicada entre el 1 de Enero de 1990 y el 30 de Junio de 2015, en las bases de datos de Science Direct, PubMed, Scopus y Cochrane. Palabras clave: alteraciones orales, enfermedades orales, enfermedad de Parkinson.
ResultadosSe han analizado 9 estudios caso-control y 1 estudio de serie de casos. La muestra total fue de 693 pacientes. Las alteraciones más comunes fueron: peor higiene oral, mayor nivel de caries y de enfermedad periodontal, mayor edentulismo, presencia de xerostomía, sialorrea y ardor bucal.
ConclusionesLos pacientes con enfermedad de Parkinson muestran una elevada predisposición a padecer enfermedades orales debido al deterioro motor que presentan y a los efectos secundarios de los fármacos que consumen.
Parkinson's disease (PD) is a progressive neurodegenerative disease of unknown aetiology that mainly affects people over 70 years. It is manifested by tremor at rest, slow walking, slurred speech, lack of empathy, etc. Different oral changes associated to this disorder have been described, including an increase in caries and periodontal disease, edentulism, drooling, dry mouth, dysphagia, burning mouth, and some others.
ObjectiveTo determine the main oral alterations described in patients with PD and their prevalence.
MethodsA systematic review was conducted on the literature published between 1 January 1990 and 30 June 2015 in the databases Science Direct, PubMed, Scopus and Cochrane.
ResultsAn analysis was made of nine case-control studies and one case series. The total sample was 693 patients. The most common abnormalities were worse oral hygiene, higher level of caries and periodontal disease, more edentulism, presence of xerostomia, drooling, and burning mouth.
ConclusionsPatients with Parkinson's disease show a high predisposition to oral diseases due to motor impairment that occur as side effects of the drugs they take.
La enfermedad de Parkinson (EP) es un trastorno neurodegenerativo que afecta al sistema nervioso central y desencadena una serie de mecanismos que ocasionan daño y degeneración de las neuronas ubicadas en la sustancia negra. Estas neuronas se encargan de producir la dopamina (neurotransmisor) que es fundamental para el movimiento. En la EP el cerebro no dispone de la dopamina suficiente y los mensajes de cómo y cuándo moverse se transmiten de forma errónea, apareciendo de forma gradual los síntomas motores típicos1,2.
La EP afecta a todas las razas y a ambos sexos, con un ligero predominio masculino, sobre todo a partir de los 70 años. La incidencia anual es de 8-18 casos nuevos por 100,000 habitantes, con el pico en la sexta década de la vida1,2. En los últimos años ha habido avances en su conocimiento genético, tales como las mutaciones autosómicas dominantes en el gen de la alfa-sinucleína, las autosómicas recesivas en los genes PARK2, PINK y DJ-1, otras con expresión fenotípica variable como las del gen LRRK2, así como numerosos haplotipos de riesgo que confieren un riesgo aumentado de padecer la enfermedad2.
La EP se caracteriza por ser un trastorno motor progresivo cuyos principales síntomas son la torpeza generalizada con lentitud en la realización de movimientos, escasez de motilidad espontánea, temblor en reposo y rigidez, inexpresividad facial, escasez de movimientos automáticos como el parpadeo o el braceo al caminar, inclinación del tronco hacia delante durante la marcha, etc.3. No es infrecuente la asociación de síntomas no motores como cierto grado de depresión o de disfunción autonómica e incluso la aparición de cierto deterioro cognitivo. No obstante, existe una gran variabilidad en la evolución de esta enfermedad, de forma que en algunos pacientes el proceso progresa muy lentamente mientras que en otros puede ser muy rápido3.
El diagnóstico de la EP al día de hoy sigue siendo clínico, con los datos aportados por el paciente y su familia y los hallazgos de la exploración física.
El objetivo del tratamiento es, controlar los síntomas y los efectos secundarios derivados de los fármacos que se usan para combatirla. La dopamina no puede administrarse directamente ya que no pasa la barrera hematoencefálica y por ello se administra la levodopa que por medio de la enzima dopa se transforma en dopamina. Otros fármacos utilizados son: los anticolinérgicos, los agonistas dopaminérgicos, los inhibidores de la enzima MAOB, etc.1–3.
La EP es una enfermedad crónica, de larga evolución y curso progresivo, en la que el deterioro motor y las complicaciones en relación con el tratamiento, conllevan un importante grado de incapacidad y afectación de la calidad de vida, aunque su evolución es variable2,3
Las alteraciones orales presentes en los pacientes de Parkinson van a estar asociadas principalmente a la dificultad motora que presentan para realizar una correcta higiene oral, así como a los efectos secundarios producidos por los fármacos empleados en su terapéutica, junto a la dieta blanda y azucarada que muchos consumen y a la disminución del flujo salival4. Entre las alteraciones orales que más frecuentemente se han estudiado, con resultados dispares en ocasiones, se encuentra la caries, la enfermedad periodontal, la hiposialia (xerostomía), la sialorrea, la disfagia, el edentulismo, el síndrome de boca ardiente, la disgeusia, etc.5–16.
La promoción de la salud bucal y la prevención de las principales enfermedades bucales son aspectos muy importantes y en muchos casos críticos en el manejo de los pacientes con EP. Un cuidado bucodental regular es esencial para lograr una buena salud y bienestar general en estos enfermos.
La coordinación de los profesionales médicos que tratan a los enfermos de Parkinson con el profesional odontólogo, es muy importante para ayudar al paciente de la manera más eficaz posible a mantener su boca en salud y mejorar su salud general. Las intervenciones terapéuticas tempranas sobre las enfermedades bucales pueden prevenir complicaciones sistémicas causadas por las infecciones orales. No obstante, a medida que la EP avanza es mucho más difícil tratar a los pacientes debido a su incapacidad motora, a su menor tolerancia a permanecer mucho tiempo en el sillón y a las modificaciones en su estado psicológico17.
En este estudio tratamos de conocer las principales alteraciones orales presentes en pacientes diagnosticados de enfermedad de Parkinson y su prevalencia, tras realizar una revisión sistemática de la literatura científica publicada en los últimos años.
Material y métodosSe ha realizado una revisión sistemática de la bibliografía publicada entre el 1 de Enero de 1990 y el 30 de Junio de 2015, en cuatro bases de datos (Science Direct, PubMed, Scopus y Cochrane) utilizando las palabras clave “alteraciones orales, enfermedades orales, enfermedad de Parkinson” y en inglés “oral diseases and parkinson diseases” y “mouth diseases and parkinson diseases”. En Science Direct se han aplicado filtros para reducir el número de artículos obtenidos: “humans”, “parkinsonism and related disorders”, “patient”, “Parkinson”, “journal”, “neurology”, “health science”. Se han excluido los artículos repetidos y aquellos que no coincidían con el objetivo de nuestra investigación tras su lectura completa.
A los estudios y trabajos publicados finales se les han aplicado los siguientes criterios:
- A)
Criterios de inclusión: 1) Artículos científicos en los que se valora la prevalencia y características de las alteraciones orales en series de casos con más de 3 pacientes con EP.
- B)
Criterios de exclusión: 1) Casos aislados, 2) Estudios específicos de aspectos neurológicos o de otros aspectos no orales asociados a la EP.
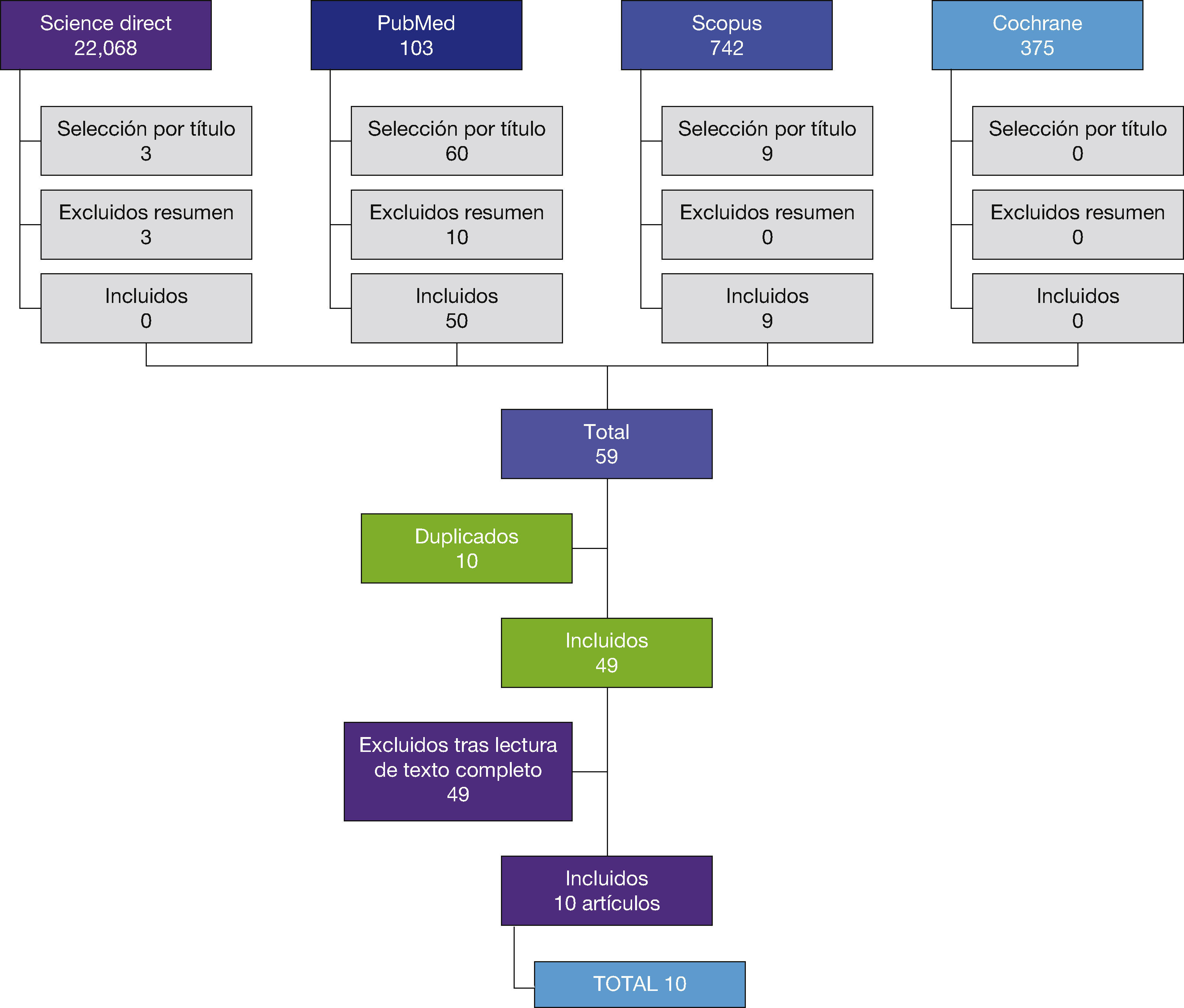
En la figura 1 aparece el diagrama de la revisión bibliográfica realizada y en la que finalmente quedaron 10 artículos que cumplían los criterios descritos.
ResultadosEn la revisión sistemática realizada finalmente hemos recogido 9 estudios caso-control y 1 estudio de serie de casos, en los que se han analizado la presencia de diferentes alteraciones orales presentes en pacientes diagnosticados de enfermedad de Parkinson.
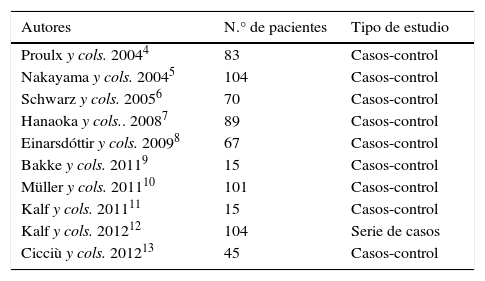
La muestra total de pacientes ha sido de 693, en los que se ha reconocido una distribución uniforme por género, con una edad media de 68.3 años (tabla 1).
Características de los 10 estudios analizados
| Autores | N.° de pacientes | Tipo de estudio |
|---|---|---|
| Proulx y cols. 20044 | 83 | Casos-control |
| Nakayama y cols. 20045 | 104 | Casos-control |
| Schwarz y cols. 20056 | 70 | Casos-control |
| Hanaoka y cols.. 20087 | 89 | Casos-control |
| Einarsdóttir y cols. 20098 | 67 | Casos-control |
| Bakke y cols. 20119 | 15 | Casos-control |
| Müller y cols. 201110 | 101 | Casos-control |
| Kalf y cols. 201111 | 15 | Casos-control |
| Kalf y cols. 201212 | 104 | Serie de casos |
| Cicciù y cols. 201213 | 45 | Casos-control |
En relación con el nivel de evidencia siguiendo al Centre for Evidence-Based Medicine (OCEBM)18,19, 7 estudios correspondían a 3B y 3 a 4C. El grado de recomendación del conjunto de los estudios fue B.
A continuación se exponen los principales datos relacionados con la salud oral que hemos considerado más importantes en esta revisión.
En relación con la higiene oral se ha observado, que en general los pacientes con EP tienen una higiene oral más deficiente que los controles, lo que les predispone para padecer mas frecuentemente enfermedad periodontal y cariogénica5–8,10,13. No obstante, Bakke y cols.9 obtienen un índice de higiene bueno-moderado en estos pacientes, similar en ambos grupos, y que además se asocia a una baja pérdida dental.
Algunos estudios6,7,9,10,13 han mostrado que los pacientes con EP presentan un nivel elevado de enfermedad periodontal, con mayores bolsas e índice de sangrado. Por el contrario Einarsdóttir y cols.8 no observaron valores tan altos de enfermedad periodontal en el grupo de pacientes con EP, aunque sí fueron mayores que en los controles.
El estudio de Hanaoka y cols.7 indica que los pacientes con EP tienen 6.5 veces más riesgo de padecer patología cariogénica que los controles. No obstante, el trabajo de Cicciu y cols.13 no muestra diferencias significativas en relación con la presencia de caries entre los pacientes con EP y los controles.
La pérdida dental en los pacientes con EP va a ser una consecuencia directa de la deficiente higiene oral que conduce a que estos pacientes padezcan más enfermedad periodontal grave y numerosas caries. El estudio de Nakayama y cols.5 muestra que el 76.9% de los pacientes con EP eran portadores de prótesis por presentar edentulismo parcial o total, con la consecuente dificultad para masticar los alimentos. Estos pacientes edéntulos con EP también se quejaban de molestias al utilizar las prótesis removibles y de dificultad para tragar (disfagia)5.
Con respecto a las alteraciones en la secreción salival, Proulx y cols.4 muestran en su estudio la existencia de valores significativos de hiposialia y xerostomía en los pacientes afectos de EP. En estos enfermos, aparecen situaciones patológicas que estarían relacionadas en gran medida con la medicación que se utiliza en el tratamiento de la EP. Además, la disfagia aparecería en más del 30% de los afectados por este trastorno4.
También se ha descrito de un modo clásico la aparición de sialorrea en los pacientes con EP. Actualmente, se considera que este signo se debe a la dificultad para tragar que presentan estos pacientes, lo que les produce una acumulación de saliva en su boca y condiciona la aparición del incómodo “babeo”, en ocasiones muy llamativo11. Kalf y cols.12 observan la existencia, tanto de babeo diurno como nocturno en los pacientes con EP, con aproximadamente un tercio de los pacientes que lo muestran durante la vigilia. El babeo nocturno se asociaría a una apertura bucal involuntaria y a las dificultades que presentan en relación con la deglución. En relación con el babeo diurno, aparecería más tardíamente en el desarrollo de la enfermedad12. Estos autores12 proponen a la luz de sus resultados, que se debe favorecer el desarrollo de pautas de tratamiento conductual en estos pacientes.
Otro dato interesante que también se ha descrito como común en los pacientes con EP, es la presencia de síndrome de boca ardiente, que aparece en el 24% de los pacientes que sufren este trastorno, con predominio entre las mujeres16. Llama la atención que el 96% de los pacientes estaban medicados con levodopa, por lo que sospechan que este fármaco podría ser un factor etiológico de este problema en estas pacientes. En el estudio no observaron relación alguna con el estado dental, ni con el ser portadores de prótesis, ni con la presencia oral de Candida16.
DiscusiónLa enfermedad de Parkinson es una enfermedad neurodegenerativa, crónica, progresiva e incapacitante, causada por la pérdida de neuronas dopaminérgicas en la sustancia negra2.
La presencia de diferentes procesos patológicos en la cavidad oral constituye una gran necesidad de atención percibida por los pacientes afectos de EP y puede ser motivo de una gran morbilidad en este colectivo4–13.
Sin embargo, no existen muchos estudios que hayan analizado el verdadero estado de salud oral de los pacientes con enfermedad de Parkinson y los que lo han hecho pertenecen a poblaciones en algunos aspectos socioeconómicos y culturales muy diversos lo que afecta de un modo muy importante los resultados obtenidos4–13.
Tras esta revisión podemos señalar que la mayor parte de la bibliografía consultada nos indica que existe una mayor incidencia de las enfermedades orales más comunes (caries y enfermedad periodontal) en los pacientes con EP4–13.
Una higiene oral deficitaria junto a una dieta inadecuada y a los efectos secundarios de los medicamentos que toman de forma mantenida estos pacientes, son sin duda los factores más importantes para el desarrollo y el control de las patologías orales más frecuentemente descritas en este colectivo.
Diferentes estudios4,7,8,10 demuestran que existe una peor higiene oral de los pacientes con EP, al compararla con la de los controles, lo que explicaría que muchos pacientes hayan perdido sus propios dientes y que una gran parte sean portadores de prótesis5. Muchos autores5,7,8,10 señalan que el problema de una higiene oral deficiente en estos pacientes, estaría relacionada con la dificultad motora que presentan para realizarla.
En diferentes estudios6,7,10,13 se reconoce una alta tasa de enfermedad periodontal en los pacientes con EP y que es mayor en las mujeres que en los hombres. Esta circunstancia va a condicionar una mayor predisposición para la pérdida dental e incluso para la posible aparición de complicaciones sistémicas relacionadas con la enfermedad periodontal.
Varios trabajos7,13 han reconocido la existencia de un mayor porcentaje de caries en el grupo de pacientes con EP, lo que también estaría asociado a los problemas motores que padecen estos pacientes y que les conducen a tener una mala higiene, a ingerir una dieta blanda, a realizar una inadecuada masticación, etc., que conducen a un incremento de caries.
Otro problema importante en estos pacientes es la sequedad bucal (xerostomía) que relatan, y que para algunos autores puede estar relacionada con los fármacos que toman de modo continuo para paliar los síntomas de la enfermedad5. La levodopa provoca una disminución del flujo salival, y aunque no se ha podido relacionarla con seguridad, sí se ha reconocido que la producción de saliva está relacionada con el estadio clínico de la EP, y que estaría aumentada en los casos más avanzados5. Son necesarios más estudios para poder confirmar esta posible relación y para tratar de paliar estos efectos no deseados para la salud bucal, en la medida que sea posible.
El babeo es uno de los datos que más preocupa a los enfermos de EP y a sus cuidadores y familiares, debido a las repercusiones psicosociales que este signo tiene.
En el estudio de Kalf y cols.11, se intentó probar que el babeo en los pacientes con EP tenía un origen multifactorial. No obstante, las limitaciones que presenta este estudio no les permitieron reconocer las causas, así como el subtipo de Parkinson con el que estaba relacionado. El género masculino obtuvo valores más significativos tanto en relación con la sialorrea como con la disfagia, que si estaba relacionada con el estadio de la enfermedad. Este grupo de autores11,12 sugieren la necesidad de realizar más estudios que permitan aclarar el problema de las alteraciones de la deglución, utilizando pautas de tratamiento conductual. Este babeo continuo asociado a un pobre control de la saliva en la cavidad oral, puede provocar complicaciones importantes como la aspiración de la saliva y llegar a producir infecciones de las vías respiratorias14. Además, existen los efectos sociales del babeo como el tener vergüenza, ansiedad y/o angustia emocional, que son muy importantes y pueden producir un deterioro importante de la calidad de vida tanto de los pacientes como de las personas de su entorno14. Actualmente se ha introducido el tratamiento con toxina botulínica para disminuir la secreción salival con buenos resultados, aunque el problema mayor en el babeo sea la dificultad para la deglución14. En este sentido el estudio de Monte y cols.15 demuestra que los pacientes con disquinesia realizan mejor la deglución que los que no la sufrían y la relación con la dosis más alta de L-dopa administrada. Esto les lleva a deducir que la disquinesia o dosis altas de L-dopa podrían disminuir las alteraciones de la deglución15.
Dentro de otras alteraciones bucales descritas en los pacientes con EP, destaca la del síndrome de boca ardiente16. Dado que el 96% de los sujetos del estudio donde se describe estaban medicados con levodopa, este fármaco podría ser un factor muy importante en la génesis de esta patología16.
ConclusionesPodemos señalar las siguientes conclusiones de esta revisión:
- 1.
Los pacientes con enfermedad de Parkinson muestran una elevada predisposición a padecer enfermedades orales debido al deterioro motor que presentan y a los efectos secundarios producidos por los fármacos que consumen.
- 2.
La higiene oral en los pacientes con EP es deficiente y está relacionada con la dificultad motora que sufren, que les condiciona para realizar unas correctas maniobras.
- 3.
La enfermedad cariogénica y la enfermedad periodontal están incrementadas en los pacientes con EP debido principalmente a una higiene deficiente.
- 4.
La xerostomía presente en los pacientes con EP está asociada con los fármacos utilizados en la terapéutica de la enfermedad.
- 5.
El babeo es un dato preocupante en estos pacientes, ya que provoca importantes efectos psicosociales. Este signo está relacionado principalmente con la dificultad para la deglución (disfagia) presente en muchos de estos enfermos.
- 6.
En relación con la presencia de otras alteraciones orales son necesarios más estudios que analicen su verdadera prevalencia y su posible relación con los principales aspectos de esta enfermedad.
Los autores declaran no tener conflicto de intereses.