La celulitis orbitaria es una enfermedad infecciosa muy frecuente en la edad pediátrica que puede provocar el desarrollo de severas complicaciones. Los principales microorganismos involucrados son Staphylococcus aureus, Streptococcus pneumoniae, Haemophilus influenzae y Moraxella catarrhalis, que juntos corresponden al 95% de los casos. También se pueden presentar Streptococcus beta hemolíticos y microorganismos anaerobios, que corresponden a menos del 5% de los casos. Se presenta un caso poco frecuente de celulitis orbitaria complicada por absceso subperióstico ocasionado por Streptococcus pyogenes (estreptococo beta hemolítico del grupo A).
Caso clínicoPaciente masculino de 9 años de edad con antecedente de trastorno por déficit de atención e hiperactividad desde los 5 años de edad. Inició su padecimiento actual por presentar eritema en canto externo del ojo derecho; posteriormente, aumento de volumen periorbicular con limitación de apertura palpebral, progresión a proptosis, dolor a los movimientos oculares y secreción conjuntival purulenta. Los estudios de imagen reportaron absceso subperióstico y preseptal derecho con celulitis extraocular. Se inició manejo empírico con antibióticos, drenaje quirúrgico y cultivo del material purulento. De este, se aisló Streptococcus pyogenes.
ConclusionesDebido a la implementación de los esquemas de vacunación desde la década de los 90 contra H. influenza y S. pneumoniae, los casos por estos patógenos han disminuido, provocando que nuevas bacterias tomen su lugar como causantes de la infección. La importancia de considerar a S. pyogenes como etiología de celulitis orbitaria radica en la rápida progresión para la formación de abscesos, así como los pocos casos descritos en la literatura.
Orbital cellulitis is an infectious disease that is very common in pediatric patients, in which severe complications may develop. Etiological agents related to this disease are Haemophilus influenzae B, Staphylococcus aureus, Streptococcus pneumoniae and Moraxella catarrhalis, which correspond to 95% of cases. Moreover, Streptococcus beta hemolytic and anaerobic microorganisms may also be present corresponding to < 5% of the cases. We present an uncommon case of cellulitis complicated by sub-periosteal abscess caused by Streptococcus pyogenes (Group A beta hemolytic streptococcus).
Case reportA 9-year-old male patient with a history of deficit disorder and hyperactivity since 5 years of age. His current condition started with erythema in the external edge of the right eye, increase in peri-orbicular volume with limitation of eyelid opening, progression to proptosis, pain with eye movements and conjunctival purulent discharge. Image studies reported subperiosteal abscess and preseptal right with extraocular cellulitis. The patient started with empirical antibiotic treatment, surgical drainage and culture of purulent material from which Streptococcus pyogenes was isolated.
ConclusionsDue to the implementation of vaccination schemes against H. influenza and S. pneumoniae since the 90s, the cases by these pathogens have decreased, causing new bacteria to take place as the cause of the infection. The importance of considering S. pyogenes as an etiology of orbital cellulitis is the rapid progression to abscess formation, and the few cases described in the literature.
La celulitis orbitaria es una enfermedad infecciosa cuya edad de presentación más común varía desde los 5 a 12 años, sin embargo, puede aparecer en pacientes de 10 meses de edad hasta los 18 años, con predominio en varones, y especialmente en los meses fríos1. Los principales microorganismos involucrados son Staphylococcus aureus, Streptococcus pneumoniae, Haemophilus influenzae y Moraxella catarrhalis. Juntos, estos organismos se relacionan con el 95% de los casos. También se pueden presentar Streptococcus pyogenes (estreptococo beta hemolítico del grupo A) y microorganismos anaerobios, que corresponden a menos del 5% de los casos2. Los casos de celulitis orbitaria se presentan con una frecuencia del 6 al 27%, y la incidencia del absceso orbitario como complicación de sinusitis es del 1 al 2%. La introducción de la vacuna contra H. influenzae tipo b y neumococo se ha asociado con una disminución en la frecuencia de casos originados por estas bacterias. Esto ha provocado un cambio en la frecuencia de los patógenos aislados en los cultivos de pacientes con celulitis orbitaria, encontrándose bacterias que eran poco frecuentes en el pasado como el Streptococcus pyogenes (estreptococo beta hemolítico del grupo A)3.
El Streptococcus pyogenes es considerado uno de los mayores patógenos del ser humano debido a su gran habilidad para colonizar e infectar al hospedero4. Los casos de celulitis orbitarias asociados a S. pyogenes se caracterizan por ser de una evolución progresiva y rápida, y por la aparición de complicaciones que pueden ser fatales. Estas comprometen primordialmente la visión porque se producen abscesos subperiósticos y orbitarios. Las de mayor severidad son la trombosis del seno cavernoso, la irritación parameníngea, el empiema subdural, la ceguera o, incluso, la muerte5. El objetivo del estudio fue reportar un caso de celulitis orbitaria por S. pyogenes, que es poco frecuente en la población pediátrica mexicana.
2Caso clínicoPaciente de sexo masculino de 9 años, con antecedentes de trastorno por déficit de atención e hiperactividad desde los 5 años de edad. Su esquema de vacunación estaba completo para la edad. Acudió al servicio de urgencias por padecimiento de 3 días de evolución, que había iniciado por la noche con eritema en el canto externo del ojo, sin historia previa de trauma contuso, laceración o picadura de insecto. Se citó prurito ocular y del parpado inferior; no presentaba fiebre o secreción ocular ni síntomas catarrales. Al día siguiente presentó un aumento del volumen periorbicular derecho, condicionando una limitación a la apertura palpebral de aproximadamente el 30%. Acudió con el facultativo quien, al integrar el diagnóstico de conjuntivitis aguda, le prescribió colirio oftálmico. El paciente no presentó mejoría clínica; la progresión del edema continuó, ahora con limitación de los movimientos oculares, proptosis derecha, dolor localizado en maxilares, región frontal y ocular de intensidad moderada a intensa que condicionó postración, así como la salida de secreción conjuntival purulenta.
A la exploración física se encontró una oclusión del globo ocular del 80%, apertura palpebral forzada con soporte digital, y dolor moderado a la manipulación y a los movimientos oculares. No se observó lesión de anexos, pero sí esclera respetada, escasa secreción de aspecto amarillo claro en predominio en canto interno ipsilateral, isocoria y normorreflexia. En el ojo izquierdo, la agudeza visual fue de 20/20. Sin embargo, en el ojo afectado no fue valorable. Presentaba halitosis, desviación del septum nasal hacia la derecha, mucosa nasal congestiva, edematosa, rinorrea escasa y descarga posterior con secreción color verde.
A su ingreso, los signos vitales se encontraban dentro de rangos normales. Los exámenes de laboratorio mostraron hemoglobina de 13.5g/dl, hematocrito de 38.6%, leucocitosis 19.1 x 103/μl, linfocitos 2.32 x 103/μl, neutrófilos 15.1 x 103/μl, plaquetas 244 x 103/μl y proteína C reactiva de 2.1mg/l.
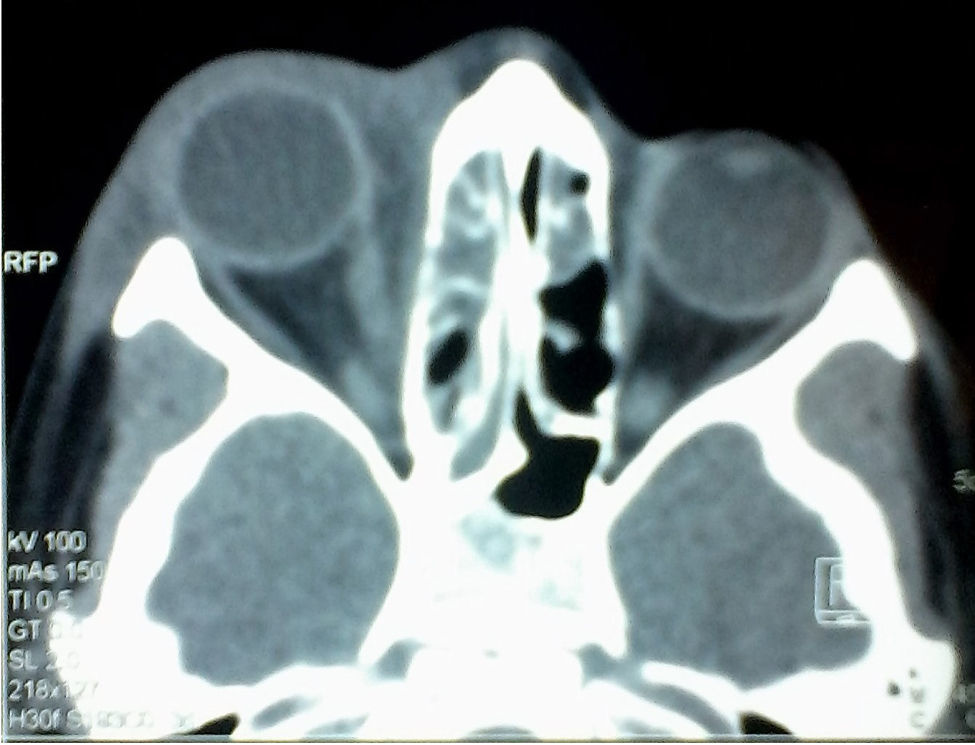
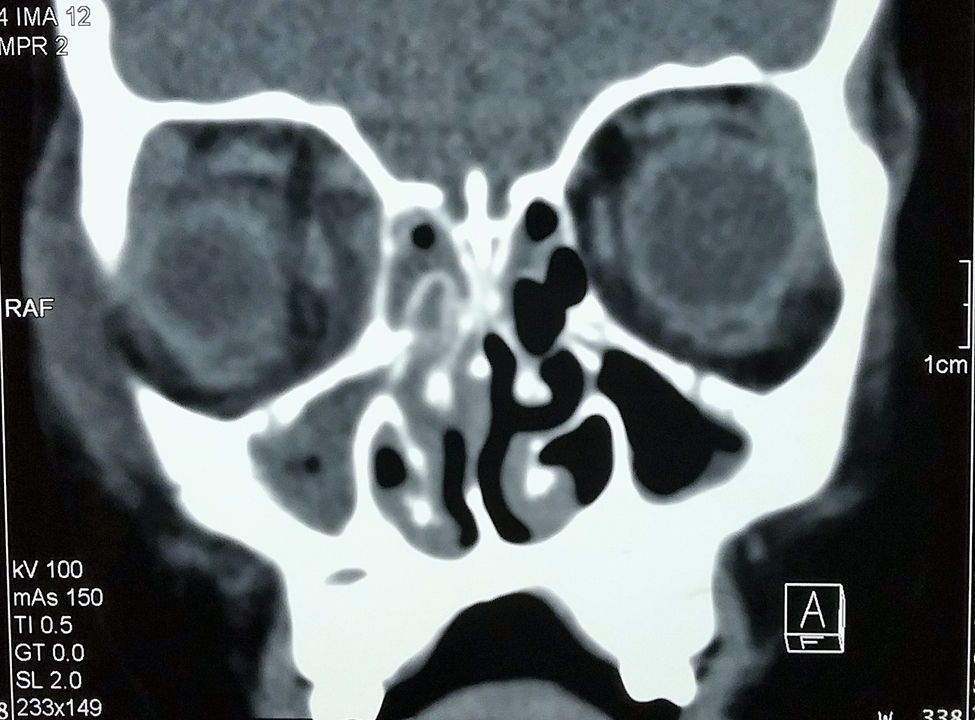
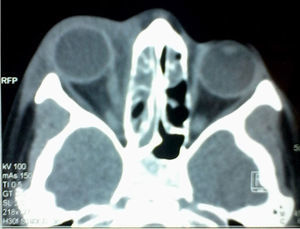
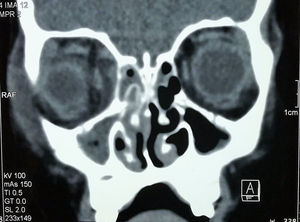
Se realizó una tomografía axial computarizada (TAC) de órbitas y tejidos blandos que reportó absceso subperióstico en la pared medial de la órbita derecha y celulitis extraocular, además de ocupación de senos maxilares, etmoidal derecho y anterior izquierdo (figs. 1 y 2).
Con base en las características clínicas y en los hallazgos de la TAC, se integró el diagnóstico de celulitis orbitaria y absceso subperióstico grado III de Chandler, con un índice de severidad de Vu de seis puntos. Se implementó un esquema antibiótico empírico con ceftriaxona (50mg/kg/día cada 12h), vancomicina vía oral (40mg/kg/día) y metronidazol (40mg/kg/día cada 8h) por 4 días. El paciente fue abordado quirúrgicamente por medio de una endoscopia transnasal. El absceso fue drenado a través de la lámina papirácea. Se realizó la tinción de Gram y el cultivo del material purulento en agar sangre de carnero.
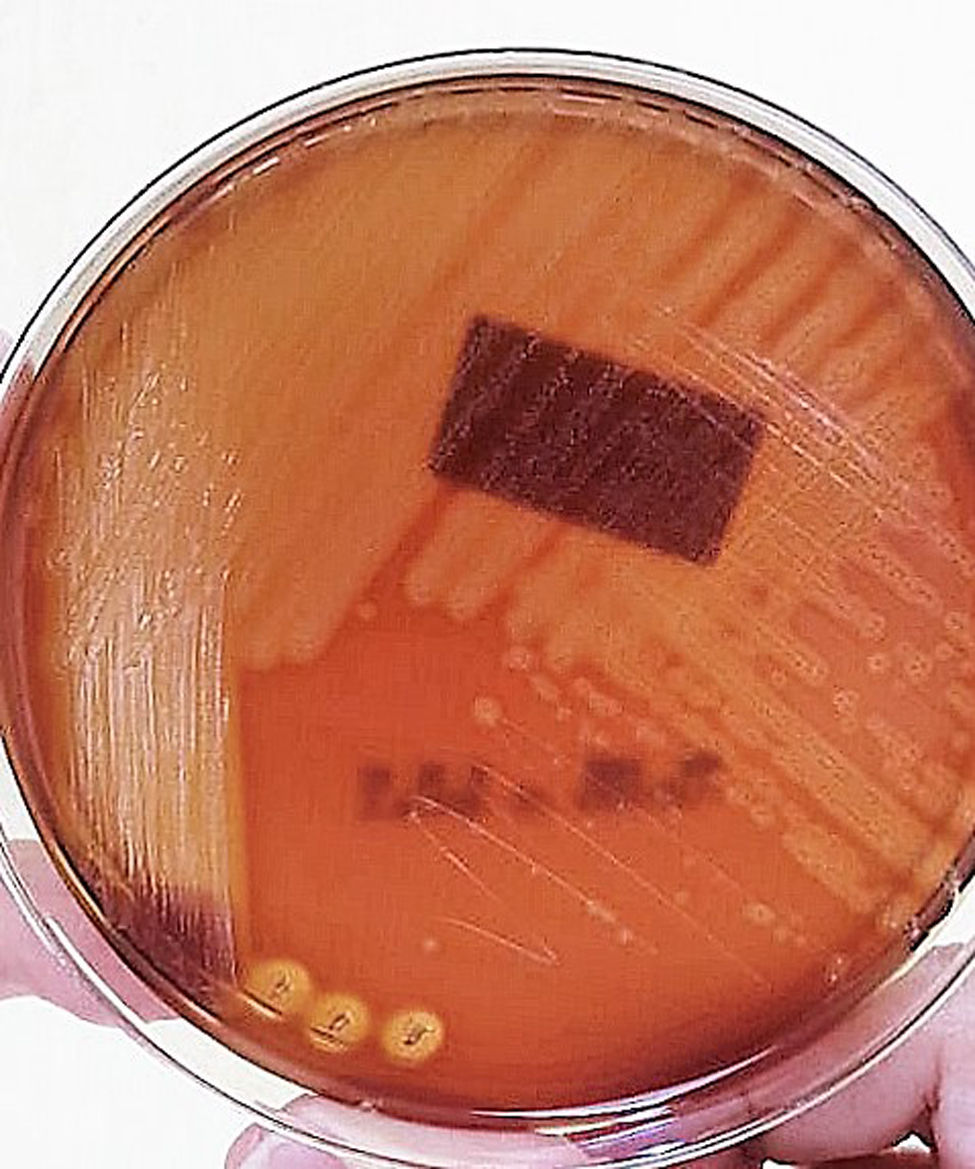
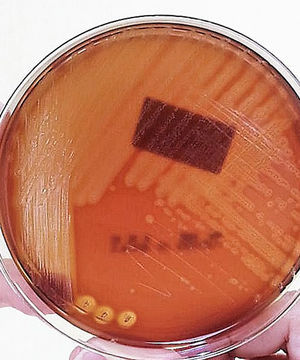
El cultivo de la secreción del absceso presentó colonias beta hemolíticas circulares, traslúcidas y de superficie lisa, con borde entero y diámetro variable, del cual se aisló S. pyogenes (fig. 3). En la tinción de Gram se observaron cocos agrupados en pares y cadenas de diámetro y longitud variable. El resultado del antibiograma mostró sensibilidad a bencilpenicilinas (CIM ≤ 0.06), por lo que se cambió el esquema antibiótico a amoxicilina/sulbactam vía oral (90mg/kg/día cada 12h por 14 días) debido a que no hay disponibilidad intravenosa de amoxicilina/clavulanato en nuestro hospital.
Al egreso, los exámenes de laboratorio mostraron un descenso de los leucocitos a 14.2 x 103/μl, linfocitos 6.16 x 103/μl, neutrófilos 7.07 x 103/μl, hemoglobina 14.2g/dl y hematocrito 40%. El paciente egresó a los 18 días de hospitalización por mejoría clínica, sin complicaciones y la resolución del absceso subperióstico, completando en casa 7 días de tratamiento cada 12 horas por disponibilidad de los servicios de salud, para completar tres semanas de tratamiento. Su seguimiento en los 2 meses posteriores ha sido favorable.
La tutora del paciente otorgó su consentimiento para la publicación del caso e imágenes del mismo.
3DiscusiónLa celulitis orbitaria (postseptal) es una enfermedad infecciosa que se presenta con mayor frecuencia en la edad pediátrica. El factor subyacente más común para su desarrollo es la sinusitis etmoidal2. En contraste, en la celulitis periorbitaria (preseptal) las lesiones son directas al párpado debido a un traumatismo, picaduras de insecto o lesiones cutáneas (varicela, mordeduras); además, las causas predisponentes pueden presentarse de forma secundaria a un proceso infeccioso-inflamatorio, como el caso de conjuntivitis y dacrioadenitis. También existe un patrón de aparición estacional más frecuente durante los meses fríos y un ligero predominio de la infección sobre el lado izquierdo que en el derecho5–9.
La primera clasificación de la celulitis peri u orbitaria fue descrita por Hubert en 1937, revisada posteriormente por Smith y Spencer en 1948 y modificada por Chandler y colaboradores en 1970. Estos investigadores clasificaron las complicaciones orbitarias de la sinusitis en cinco categorías (tabla 1). Esta clasificación se utiliza como un indicador de la severidad de la enfermedad6. El absceso de localización subperióstica y las características clínicas clasifican al presente caso en el tipo 3 de esta escala.
Clasificación de Chandler de la enfermedad orbitaria
| Clasificación | Categoría | Descripción |
|---|---|---|
| 1 | Celulitis preseptal | Edema de los párpados sin afección de las estructuras orbitarias |
| 2 | Celulitis orbitaria | Inflamación de los tejidos de la órbita, proptosis, restricción de los movimientos oculares, disminución de la agudeza visual |
| 3 | Absceso subperióstico | Colección de pus entre la periórbita y la pared ósea de la órbita |
| 4 | Absceso orbitario | Colección de pus en el tejido orbitario |
| 5 | Trombosis del seno cavernoso |
Los microorganismos involucrados en la celulitis orbitaria son comúnmente bacterias asociadas con infecciones de vías respiratorias, como S. pneumoniae, S. aureus, H. influenzae y M. catarrhalis, así como otras especies de estreptococos y microorganismos anaerobios2.
La introducción en México de la vacuna conjugada contra H. influenzae tipo b en 1995, y posteriormente la vacuna heptavalente (PCV7) —que fue introducida en el 2006 y que desde el año 2011 se sustituye de manera gradual por la tridecavalente (PCV13)— han causado la disminución en el número de casos por estos microorganismos, y la infección por otros patógenos que eran poco frecuentes en el pasado3–7.
El S. aureus es el agente causal en, por lo menos, el 30% de los pacientes; la incidencia de cepas resistentes a meticilina varía del 23-72%. La incidencia de este agente en los cultivos orbitarios y de senos paranasales ha sido aproximadamente del 20% de todos los aislamientos reportados en la literatura8.
Se ha visto que la etiología de la celulitis es diferente según el origen: en aquellos casos secundarios a infección dentaria, se relaciona con bacterias anaerobias y Streptococcus spp.; en infecciones o traumatismos de la piel, con S. aureus y S. pyogenes; por último, los secundarios a infección de senos paranasales son causados por H. influenzae tipo b, M. catarrhalis y Streptococcus spp.9.
Un estudio retrospectivo realizado durante un periodo de 5 años, en Colorado, EUA, en una población de entre 2 y 18 años identificó a 94 pacientes con infecciones orbitarias confirmadas mediante una TAC, cuya única causa predisponente fue una sinusitis. El patógeno más identificado fue Streptococcus anginosus (15%), seguido de S. aureus (9%), y con menor frecuencia S. pyogenes (6%)3.
El Streptococcus pyogenes se ha asociado con la celulitis en pacientes con historias de trauma facial o cirugía oral o sinusal recientes10. El paciente reportado en este trabajo negó picaduras de insecto, traumas o alguna laceración. En la tomografía pudo observarse la ocupación de los senos maxilares y etmoidales; por ello, la vía de entrada de la bacteria se relacionó con una infección de vías respiratorias que, como consecuencia, generó sinusitis.
Diversas invasiones diseminadas por el S. pyogenes se han asociado con la proteína M11. La proteína M, codificada por el gen emm, es la mayor proteína de virulencia de esta bacteria, y responsable de la producción de un tipo específico de anticuerpos en el humano. Podría existir una asociación entre los tipos de emm y diversas manifestaciones clínicas, aunque esto continúa como controversia12. Actualmente se han identificado más de 220 tipos de emm. En Europa y Norte América, un pequeño número de tipos de emm representan la mayoría de los aislamientos mientras que en África y regiones del Pacífico se ha encontrado una gran diversidad4.
La celulitis orbitaria es una infección potencialmente grave en la edad pediátrica por el bajo espesor óseo que separa los tejidos periorbitarios de las estructuras orbitarias y cerebrales, así como por los numerosos nervios y vasos que perforan la porción más fina de la pared medial de la órbita, la lámina papirácea13.
El diagnóstico se basa en un examen clínico cuidadoso que permita identificar fiebre, mal estado general, dolor, edema, eritema y quemosis de los párpados, signos de afección orbitaria como proptosis, disminución de agudeza visual, oftalmoplejia, dolor al movimiento ocular y diplopía.
Vu y colaboradores14 desarrollaron un índice de severidad para la celulitis orbitaria que evalúa signos sistémicos y locales, y los correlaciona con el manejo de antibióticos orales o intravenosos con base en el puntaje obtenido (tabla 2). Los niños que requirieron terapia antibiótica intravenosa obtuvieron seis puntos, mientras que el grupo con terapia oral obtuvo dos puntos. A pesar de que este índice se correlaciona bien con el estado general del niño y es muy sensible a los cambios en la severidad, se requiere más evidencia de su utilidad real para determinar la necesidad de hospitalización, la vía de suministro de la terapia antibiótica y la eficacia de la misma.
Puntaje de Vu de la severidad de la celulitis orbitaria y periorbitaria
| Manifestaciones | Puntaje | ||
| Sistémicas | 0 | 2 | 4 |
| Interacción | Alerta-sonriente | Somnoliento, pero se despierta | Persistentemente irritable o letárgico |
| Fiebre | No | < 39°C | > 39°C |
| Puntaje | |||
| Locales | 0 | 1 | 2 |
| Localización | Un párpado | Ambos párpados | Más allá del párpado |
| Eritema | Mínimo | Rojo | Equimosis |
| Apertura palpebral | Abiertos | Se abre con esfuerzo | No se puede abrir |
| Dolor | No hay | Al tacto | Constante |
La radiografía de senos paranasales ayuda a confirmar la presencia de sinusitis. Esta comprende cuatro proyecciones estándar: lateral, de la base, de Waters y de Cadwell15. El hallazgo característico es la opacificación de los senos. Con mayor frecuencia se ve afectado el seno etmoidal, seguido del maxilar; la afección del seno frontal es poco frecuente, y en muy raras ocasiones está afectado el seno esfenoidal16.
La tomografía computarizada simple en proyecciones axial y coronal es esencial para estadificar la enfermedad, además de ser el estudio de imagen de elección para evaluar a los pacientes con sinusitis aguda y sospecha de afección orbitaria. La presencia de un absceso es sugerida por un efecto de masa de baja densidad, el desplazamiento medial del músculo recto medio o el desplazamiento del periostio lejos de la lámina papirácea, mientras que la inflamación del músculo recto medial usualmente indica una celulitis orbitaria17. En este paciente, la tomografía fue el método que se utilizó para evaluar las posibles complicaciones oculares o intracraneales. Se localizó un absceso subperióstico y preseptal derecho.
El aislamiento de bacterias se ha realizado por hemocultivo. La obtención de la muestra puede ser mediante la aspiración de heridas, el cultivo de material purulento que se ha fistulizado o se ha obtenido por drenaje de abscesos10. El medio de cultivo de elección para el crecimiento de S. pyogenes beta hemolítico es el agar de sangre de carnero18. El medio de cultivo que se empleó para este caso fue el agar sangre de carnero, y se logró aislar el S. pyogenes.
La celulitis orbitaria es comúnmente la complicación relacionada con sinusitis aguda en los niños; en la literatura presenta una prevalencia estimada del 74 al 85%6. Las complicaciones de la celulitis, en gran parte, son secundarias a un aumento de la presión intraorbitaria. La ceguera ocurre en aproximadamente en el 1% de los pacientes con celulitis orbitaria. Las complicaciones más importantes son la formación de abscesos subperiósticos y orbitarios, la trombosis del seno cavernoso con afección del III, IV y VI pares craneales, la irritación parameníngea, el empiema subdural o, incluso, la muerte6.
Con relación al tratamiento de esta enfermedad, se deben tener en cuenta dos aspectos: la elección de un tratamiento médico y la necesidad de un tratamiento quirúrgico. Como abordaje inicial es necesario administrar antibioterapia empírica, con base en las bacterias más frecuentemente implicadas y ante la sospecha de la vía de infección, lo que garantiza la cobertura ante estafilococos, estreptococos y anaerobios5.
De manera empírica, los antibióticos más utilizados son amoxicilina/clavulánico en celulitis secundarias a cuadros respiratorios, y la combinación de cloxacilina más una cefalosporina (cefuroxima o cefotaxima) en casos de infecciones cutáneas. Si hay mala evolución o sospecha de Staphylococcus aureus resistente a meticilina (SAMR), se puede utilizar vancomicina 40mg/kg/día13. Además, debe considerarse la implicación de anaerobios y su cobertura mediante el empleo de metronidazol (30mg/kg/día cada 8h), especialmente si existe afección intracraneal5.
Otro de los esquemas de tratamiento más recientes propone que debe iniciarse de forma empírica con ampicilina/sulbactam (100-200mg/kg/día divididos cada 6h)17–20. Si el paciente no es alérgico a las penicilinas, puede iniciarse un esquema con ceftriaxona (50-75mg/kg/día cada 12-24h) o cefpodoxime 10 mg/kg/día cada 12 horas. Si se conoce alergia a las penicilinas iniciar con eritromicina 30-50 mg/kg cada 6 h clindamicina 10-30 mg/kg cada 8 h13–18. Se recomienda agregar vancomicina a los pacientes con historia de Staphylococcus aureus meticilin resistente, si hay evidencia de un absceso o afectación a hueso, trauma a la órbita, una reciente cirugía oftálmica o una infección severa19–20.
Para el tratamiento vía oral se recomienda iniciar con amoxicilina/clavulánico (80-90mg/kg/día cada 12h). La duración del esquema de tratamiento varía dependiendo de la severidad del padecimiento, con un periodo que dura de 7 días hasta 3 semanas si existe afectación a estructuras óseas20.
Se ha estudiado la actividad de las penicilinas y otros antibióticos en S. pyogenes; la gran actividad de la penicilina G le confiere una susceptibilidad del 100%. Adicionalmente, las cefalosporinas y la amoxicilina son casi igual de efectivas. Sin embargo, debido a la similitud estructural de esta familia de antibióticos, se ha demostrado la presencia de reactividad cruzada entre diferentes tipos de penicilinas y cefalosporinas de primera generación, que es de aproximadamente el 10%, por lo que se sugiere evitar su uso en caso de alergia a la penicilina21. En estas situaciones, la alta susceptibilidad de hasta el 100% que han demostrado la vancomicina y el levofloxacino contra el S. pyogenes los hacen una buena opción. Aun así, se recomienda, como tratamiento de segunda línea en caso de alergia a penicilina, la clindamicina y los macrólidos del tipo de la eritromicina, ya que tienen alta actividad y ambos confieren el 97% de susceptibilidad contra el S. pyogenes22. El resultado del antibiograma de este paciente mostró una buena sensibilidad hacia las bencilpenicilinas, por lo que se decidió cambiar el esquema de tratamiento a amoxicilina/sulbactam, ya que no se contó con amoxicilina/clavulanato endovenosa. Se observó una buena respuesta clínica ante este esquema de tratamiento hasta completar dos semanas, y pese a que algunos autores recomiendan esquemas de manejo más cortos, para este caso se siguió la recomendación de 3 semanas23.
Uno de los aspectos más debatidos es la necesidad del tratamiento quirúrgico. Los abscesos orbitarios deben ser drenados sin ningún retraso. Los antibióticos intravenosos pueden penetrar el absceso, pero sin el drenaje la actividad antibacteriana dentro del absceso es pobre, probablemente porque el medio purulento protege a los microorganismos de la degradación enzimática de los antibióticos24. Sin embargo, la decisión del drenaje de un absceso subperióstico es compleja, e involucra muchos factores como la respuesta al manejo con antibióticos, la edad, el tamaño y la localización de la colección de pus. Tradicionalmente, el drenaje se ha logrado principalmente a través de una etmoidectomía externa. Sin embargo, en la actualidad, esta técnica se ha ido desplazando por el abordaje endoscópico17. La técnica endoscópica transnasal proporciona un drenaje rápido y seguro de los senos paranasales, la órbita y base del cráneo anterior, ofrece mejores resultados, menor traumatismo quirúrgico, así como menor estancia intrahospitalaria, molestias postoperatorias y acelera el periodo de recuperación11. Se valoró la localización del absceso, su tamaño y la edad del paciente, por lo que se optó por realizar el abordaje quirúrgico por medio de la técnica endoscópica transnasal, que además tiene pobres posibilidades de contaminación de la muestra que se requiere para el cultivo.
El desarrollo de vacunas para prevenir infecciones por S. pyogenes ha sido el objetivo durante muchos años. Existen muchas vacunas en estadios clínicos o preclínicos, principalmente vacunas basadas en la proteína M como son la 26-valente y la 30-valente. La primera ha sido sometida a fases I/II de ensayos clínicos con adultos voluntarios y mostró ser segura, bien tolerada e inmunogénica. El principal obstáculo para el desarrollo completo de estas vacunas es la gran complejidad global de la epidemiología de las infecciones por estreptococos beta hemolíticos del grupo A25.
En la actualidad, debido a la implementación de los esquemas de vacunación en la década de los 90 contra H. influenza y S. pneumoniae, los casos por estos patógenos han disminuido, provocando que bacterias que eran poco frecuentes en el pasado tomen su lugar como causantes de la infección. La importancia de considerar a S. pyogenes como etiología de celulitis orbitaria radica en la rápida progresión que tiene para la formación de abscesos y a los pocos casos descritos hasta la fecha en la literatura. Debido a la alta susceptibilidad que tiene la penicilina G contra este patógeno, se prefiere como el tratamiento de elección, aunque en casos de alergias, las cefalosporinas y la amoxicilina son igual de efectivas; se debe de tomar en cuenta la reactividad cruzada que presentan estos fármacos antes de decidir su uso en caso de que el paciente sea alérgico a la penicilina. La celulitis orbitaria en la edad pediátrica es una patología que debe ser diagnosticada rápida y oportunamente, antes del desarrollo de las complicaciones intracraneales que pueden ocasionar secuelas potencialmente fatales que modifiquen la calidad de vida del paciente. Por lo tanto, es de vital importancia un abordaje multidisciplinario, entre infectólogos pediatras, oftalmólogos y otorrinolaringólogos, para realizar un manejo integral que disminuya las complicaciones intracraneales que pongan en peligro la vida del paciente.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciamientoNinguno.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos su participación a todo el equipo que colaboró en el abordaje de este caso: infectólogos pediatras, oftalmólogos y otorrinolaringólogos. De igual manera, al laboratorio de microbiología por el procesamiento y resguardo de la cepa bacteriana.