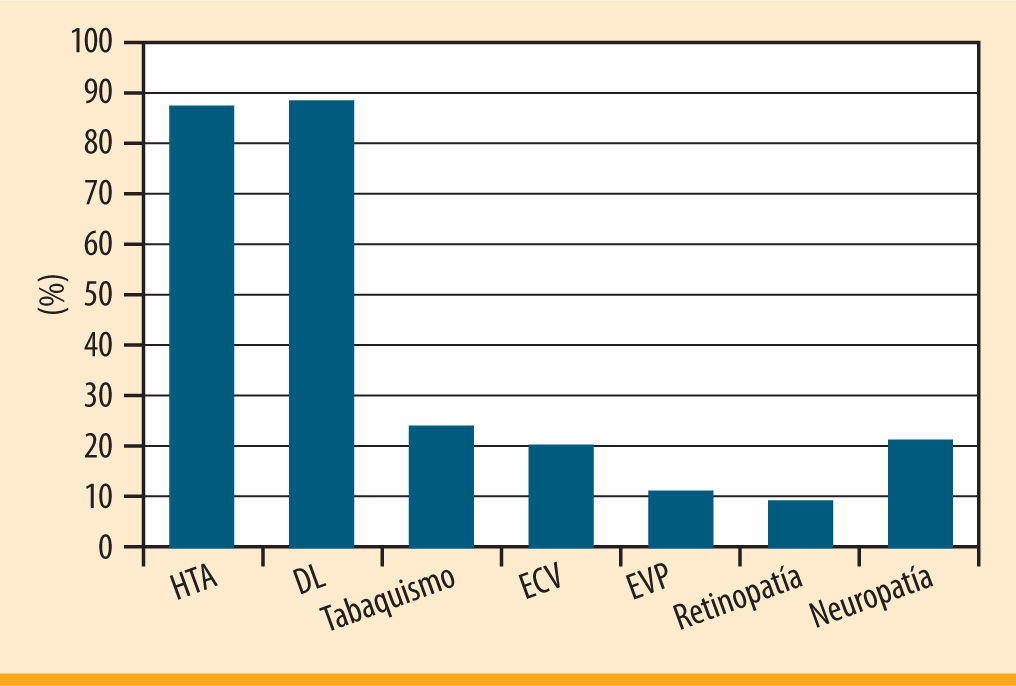
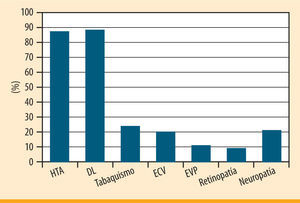
Introducción: El pie diabético es un problema de salud frecuente y representa una causa importante de morbimortalidad. Objetivos: Analizar la evolución de la exploración de pies de pacientes diabéticos y determinar factores asociados al desarrollo de pie patológico. Material y método: Estudio observacional prospectivo en el que se incluyeron pacientes con diabetes tipo 2 seguidos en un centro de salud entre 2003 y 2008. Se recogieron datos sociodemográficos, clínicos y analíticos. Se realizó un análisis descriptivo de los datos de evaluaciones sucesivas, y un análisis multivariante mediante regresión logística binaria para relacionar las variables con el desarrollo de pie patológico. Resultados: Se incluyeron 161 pacientes con una edad media de 66 años. Un 87% presentaba hipertensión arterial, un 88% dislipemia, un 20% tenía antecedentes de enfermedad cardiovascular y un 11% de enfermedad vascular periférica. Un 9% presentaba retinopatía, un 21% neuropatía sintomática y un 0,6% antecedente de úlcera o amputación,. En las evaluaciones anuales se objetivó una disminución de pulsos palpables (77,4% normales en la primera evaluación y 62,8% en la cuarta evaluación; p <0,0001), manteniéndose estable la sensibilidad al monofilamento (81,2-85,9%). El porcentaje de sujetos con pie de riesgo aumentó del 30 al 42% (p <0,001), el de pie normal se mantuvo estable (de 39,5 a 42,3%) y el de pie patológico pasó del 30,6% en la primera evaluación al 23,1% en la última (p <0,01). Los niveles medios de HbA1c se mantuvieron alrededor de 7,4% a lo largo de los 4 años. El análisis multivariante relaciona significativamente con pie diabético: edad avanzada, niveles elevados de HbA1c en la primera evaluación, presencia de nefropatía al inicio del seguimiento, alteración basal en la exploración de pulsos, y menor número de puntos sensibles al monofilamento. Conclusiones: Al final del estudio se objetiva una disminución del porcentaje de pies normales, fundamentalmente por la ausencia/disminución de los pulsos. El perfil de mayor riesgo para el desarrollo de pie diabético lo constituiría la persona de mayor edad, con nefropatía, niveles elevados de HbA1c y alteraciones en la exploración (sensibilidad y/o pulsos distales).
Introduction: Diabetic foot is a frequent health problem and it represents an important cause of morbidity and mortality. Objectives: To analyze the evolution of foot examination in diabetic people and to determinate risk factors associated with diabetic foot. Material and methods: We performed an observational prospective study. Patients with type 2 diabetes between the years 2003-2008 and from a primary health care center were included. Measurements: sociodemographic, clinical data and test results. Descriptive analysis and logistic regression to relate the variables with development of diabetic foot were used. Results: 161 patients were included, with a mean age of 66 years old. 87% of them had hypertension, 88% dyslipidemia, 20% had history of cardiovascular disease and 11% of peripheral arterial disease. 9% had retinopathy, 21% symptomatic neuropathy and 0.6% a history of ulcer or amputation. Successive annual assessments showed reduction of pedal pulse palpation (77.4% normal at 1st evaluation and 62.8% at 4th evaluation, p <0.0001). Sensation in the feet kept stable (81.2-85,9%). Proportion of patients with foot-at-risk increased from 30 to 42% (p <0.001), % of those with normal foot did not change (from 39.5 to 42.3%) and % of those with pathologic diabetic foot changed from 30.6% at first evaluation to 23.1% in the last one (p <0.01), Mean HbA1c levels remained about 7.4% through the four years of follow-up. Multivariate analysis shows find a significant relationship of diabetic foot to advanced age, higher HbA1c levels at the beginning, presence of nephropathy at first evaluation, basal alteration of pedal pulses, and a low number of sensitive points in the monofilament evaluation. Conclusions: At study end, we observe a diminution of the proportion of healthy feet, basically because of absence/deterioration of artery pulses. The patient with higher risk would be an old patient, with nephropathy, high levels of HbA1c and alterations in clinical evaluation (sensitivity and/or distant pulses).
antidiabético oral
dislipemia
diabetes mellitus
enfermedad cardiovascular
enfermedad vascular periférica
hipertensión arterial.
El pie diabético es un problema de salud frecuente a escala mundial y representa una causa importante de morbilidad y mortalidad. La diabetes continúa siendo la principal causa de amputación no traumática de miembros inferiores en países occidentales1.
El término «pie diabético» engloba cualquier lesión del pie que aparece como resultado de la diabetes y sus complicaciones. Existen múltiples factores que contribuyen al desarrollo de úlceras en los pies de los pacientes diabéticos, y entre ellos se encuentran la neuropatía periférica, la enfermedad vascular periférica, los traumatismos y las deformidades de los pies1.
La incidencia anual de úlceras en los pies se encuentra entre el 2 y el 6%, con una prevalencia del 3 al 8% y una tasa de recurrencia entre el 50 y el 70% a los 5 años. Se estima que las amputaciones están precedidas de úlceras en el 75-85% de los casos1. De acuerdo con Singh et al., hasta el 25% de los pacientes con diabetes desarrollarán una úlcera en el pie a lo largo de su vida3 y hasta un 2% de los pacientes han sufrido ya una amputación2. Estudios que han revisado el porcentaje de población diabética que presenta factores de riesgo para padecer una ulceración en el pie han determinado que entre el 40 y el 70% de los sujetos se encuentran en una categoría de alto riesgo2.
Crawford et al. realizaron un metaanálisis para evaluar el valor predictivo de las pruebas diagnósticas y los signos en la exploración física que se asocian a la aparición de úlceras en el pie. Encontraron que los test y los signos que detectaban neuropatía (alteraciones en la sensibilidad en la exploración con el monofilamento o ausencia de reflejo aquíleo) y exceso de presión plantar (presencia de callosidades o de deformidades articulares) se asociaban significativamente al desarrollo de úlceras en el pie4. Por tanto, los pacientes con un alto riesgo de ulceración pueden ser fácilmente identificados mediante la exploración física de los pies.
En un análisis de coste-utilidad se concluyó que las medidas de prevención podrían reducir la incidencia de úlceras en el pie y amputaciones hasta en un 25%, sobre todo si dichas medidas se centraban en pacientes con factores de riesgo para desarrollar úlceras5.
La Asociación Americana de Diabetes recomienda realizar anualmente a todos los pacientes diabéticos una exploración del pie para identificar factores de riesgo de aparición de úlceras y amputación, así como impartir educación diabetológica, en especial sobre los autocuidados de los pies. La exploración debe incluir la inspección de ambos pies, la palpación, la medición del índice tobillo-brazo, la evaluación de la sensibilidad con el monofilamento de 5,07 (10g) de Semmes-Weinstein, y al menos otro de los siguientes: valoración de la sensibilidad vibratoria con un diapasón de 128Hz, o valoración de los reflejos. Aquellos sujetos con uno o más factores de riesgo deben ser evaluados con mayor frecuencia. Está recomendado un abordaje multidisciplinar en aquellos pacientes con úlceras o con pie de alto riesgo, sobre todo aquellos con antecedente de úlcera o amputación6.
Como se ha comentado anteriormente, las medidas más efectivas para prevenir las complicaciones del pie diabético son los programas estructurados de cribado y tratamiento del pie de riesgo, junto con el control de los factores de riesgo y la educación diabetológica7-10. Sin embargo, la exploración del pie en los diabéticos es una de las actividades de bajo cumplimiento en las visitas de control y una de las intervenciones educativas menos realizadas11-13. Ya desde atención primaria se debe evaluar la presencia de factores de riesgo para el desarrollo de lesiones en los pies y clasificar a los pacientes en grupos de riesgo a fin de planificar la intervención6,14,15.
Este estudio tiene como objetivo analizar la evolución de la exploración de pies en una cohorte de paciente con diabetes mellitus (DM) tipo 2 y determinar los factores asociados al desarrollo de pie patológico.
MetodologíaSe diseñó un estudio observacional prospectivo de cohorte dinámica en el que se incluyeron los pacientes con diagnóstico de DM tipo 2 adscritos al Centro de Salud El Palo (Málaga), y atendidos en una consulta de atención primaria durante los años 2003-2008. Se excluyeron los pacientes incapacitados en domicilio.
El tiempo de seguimiento fue variable para cada paciente. La entrada en el estudio se produjo a partir de 2003 (año de formación del cupo de atención primaria), bien en la fecha de adscripción al cupo o desde el momento del diagnóstico de DM. La salida del grupo de estudio se debió a alguna de las siguientes circunstancias: pacientes que cambiaron de médico, pacientes que cambiaron de zona básica de salud y exitus. Se recogieron las siguientes variables:
- •
Edad (años).
- •
Sexo.
- •
Hábito tabáquico en cada una de las evaluaciones.
- •
Hipertensión arterial (HTA) en la primera evaluación, considerando como tal cifras de presión arterial ≥130/80mmHg, con o sin tratamiento farmacológico.
- •
Dislipemia (DL) en la primera evaluación, considerando como tal cifras de colesterol LDL ≥100mg/dL o triglicéridos ≥150mg/dL, con o sin tratamiento farmacológico.
- •
Antecedente de enfermedad cardiovascular (ECV) en la primera evaluación: presencia de complicaciones macroangiopáticas tales como cardiopatía isquémica, enfermedad cerebrovascular y enfermedad arterial periférica.
- •
Presencia de enfermedad vascular periférica (EVP) en la primera evaluación: clínica de claudicación intermitente.
- •
Tipo de tratamiento hipoglucemiante en cada evaluación, clasificado en cinco categorías: medidas dietéticas, antidiabéticos orales (ADO) en monoterapia, ADO combinados, ADO con insulina, e insulina.
- •
Clínica de neuropatía periférica, con presencia de alguno de los siguientes síntomas: dolor urente, dolor incisivo, parestesias, sensaciones de calor y frío, hiperestesia.
- •
Presencia de retinopatía diabética, evaluada anualmente mediante retinografía realizada por el servicio de oftalmología.
- •
Antecedente de úlcera o amputación en miembros inferiores al inicio del estudio.
- •
Nivel de HbA1c (%).
- •
Presencia de microalbuminuria, determinada anualmente. Se consideró positivo un valor entre 30 y 299mg/g constatado en tres ocasiones en un periodo de 6 meses.
- •
Número de puntos sensibles a la exploración con monofilamento de 5,07 (10g) de Semmes-Weinstein, que se realizó anualmente.
- •
Presencia de pulsos pedios y tibiales posteriores sensibles en cada evaluación.
La exploración de los pies se realizó anualmente. Incluyó, en primer lugar, la inspección para valorar alteraciones tróficas de la piel y/o las uñas, heridas, deformidades, nivel de cuidados e higiene y tipo de calzado. A continuación, se llevó a cabo la palpación de los pulsos pedios y tibiales posteriores, valorando su intensidad y simetría respecto a la otra extremidad. La sensibilidad se evaluó mediante la exploración con el monofilamento de 5,07 (10g) de Semmes-Weinstein. El explorador presionó el filamento perpendicularmente a la piel en la zona plantar hasta que éste se dobló en parte durante 1-2 segundos y se preguntó al paciente si lo sentía. Las zonas exploradas fueron cinco puntos de la planta del pie: falange distal del primer dedo, falange distal de quinto dedo, cabeza del primer metatarsiano, cabeza del quinto metatarsiano, y calcáneo. La exploración fue realizada por varios profesionales médicos y de enfermería.
Según el resultado de la exploración, los pacientes fueron asignados a tres categorías: pie patológico o pie diabético, pie de riesgo, y pie normal.
Se considera pie patológico o pie diabético aquella situación en la que la exploración del pie está alterada por falta de sensibilidad en algún punto, falta de pulsos pedios y/o aparición de úlceras. Se considera pie de riesgo aquel que no cumple criterios de pie patológico pero presenta alteraciones anatómicas o estructurales -como deformidades (dedos en martillo, dedos en garra, hallux valgus o cabezas metatarsianas prominentes, artropatía de Charcot), callosidades, xerosis, patología ungueal o alteraciones tróficas–, o bien factores de riesgo para el desarrollo de lesiones (uso de calzado inadecuado y falta de higiene o cuidados). Se considera pie normal aquel que no presenta ninguna alteración.
Se realizó un análisis descriptivo de los datos, que se presentan como media, desviación típica y proporciones. Se utilizaron los test de contraste de hipótesis de la ji al cuadrado (variables cualitativas) y de Wilcoxon (variables cuantitativas) para comparar las variables «exploración física del pie», «tipo de tratamiento» y «media de HbA1c entre la primera y la cuarta evaluación». Se definió como variable dependiente el desarrollo de pie patológico en alguna de las evaluaciones sucesivas, utilizándose como variables predictoras las mediciones correspondientes a la primera evaluación. El análisis bivariante para el estudio de la relación entre las variables y el desarrollo de pie patológico se calculó mediante la U de Mann-Whitney para muestras independientes en el caso de variables independientes cuantitativas, y el test de la ji al cuadrado para variables independientes cualitativas. El análisis multivariante se realizó mediante regresión logística para la variable dependiente «pie patológico en alguna valoración». El nivel de significación considerado fue α ≤0,05. El software utilizado para el análisis estadístico fue el SPSS 11.5 para Windows.
ResultadosSe incluyeron 161 pacientes, 96 hombres y 65 mujeres, con una edad media de 66 ± 0,85 años. Existía una alta prevalencia de factores de riesgo cardiovascular (HTA, DL, tabaquismo) al inicio del estudio (figura 1). Asimismo, encontramos alguna complicación macrovascular (ECV y/o EVP) o microvascular (retinopatía diabética y/o neuropatía diabética) en el 10-25% de los sujetos (figura 1). Tan sólo un 0,6% de los pacientes tenían el antecedente de úlcera o amputación de miembros inferiores.
Se realizaron cuatro evaluaciones anuales sucesivas (n1= 132, n2= 125, n3= 102, n4= 73), en las que se recogieron los siguientes datos: tipo de tratamiento hipoglucemiante, nivel de HbA1c, valor de microalbuminuria y exploración del pie.
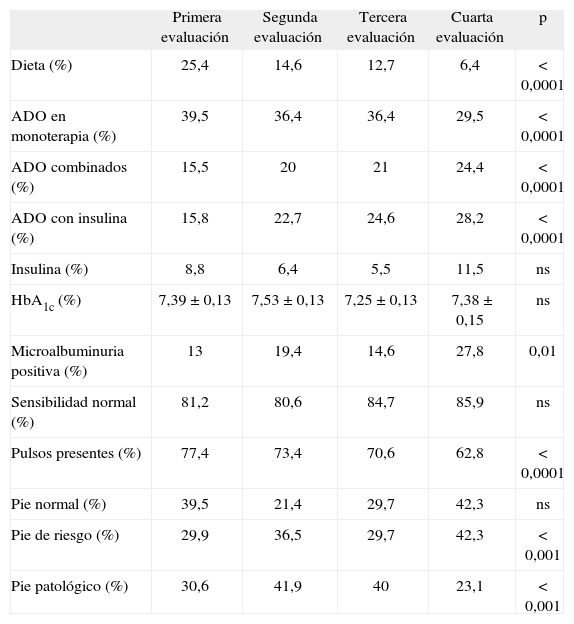
Respecto al tratamiento hipoglucemiante (tabla 1), durante el periodo de estudio disminuyó el porcentaje de pacientes en tratamiento exclusivo con medidas dietéticas a favor del tratamiento combinado, tanto en el caso de la asociación de distintos ADO como en el de la administración de ADO junto con insulina.
Evolución del tratamiento hipoglucemiante, los parámetros analíticos y la exploración de los pies, y comparación de dichas variables entre la primera y la cuarta evaluación
| Primera evaluación | Segunda evaluación | Tercera evaluación | Cuarta evaluación | p | |
| Dieta (%) | 25,4 | 14,6 | 12,7 | 6,4 | <0,0001 |
| ADO en monoterapia (%) | 39,5 | 36,4 | 36,4 | 29,5 | <0,0001 |
| ADO combinados (%) | 15,5 | 20 | 21 | 24,4 | <0,0001 |
| ADO con insulina (%) | 15,8 | 22,7 | 24,6 | 28,2 | <0,0001 |
| Insulina (%) | 8,8 | 6,4 | 5,5 | 11,5 | ns |
| HbA1c (%) | 7,39 ± 0,13 | 7,53 ± 0,13 | 7,25 ± 0,13 | 7,38 ± 0,15 | ns |
| Microalbuminuria positiva (%) | 13 | 19,4 | 14,6 | 27,8 | 0,01 |
| Sensibilidad normal (%) | 81,2 | 80,6 | 84,7 | 85,9 | ns |
| Pulsos presentes (%) | 77,4 | 73,4 | 70,6 | 62,8 | <0,0001 |
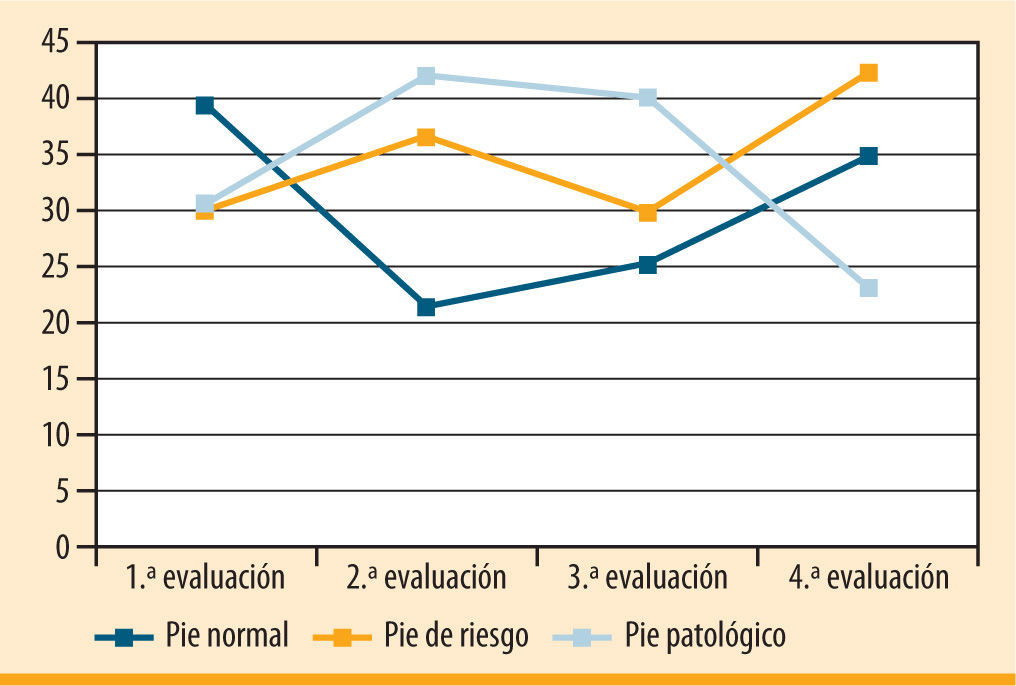
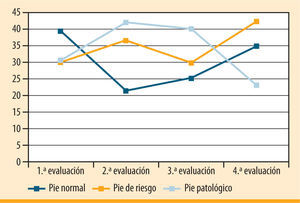
| Pie normal (%) | 39,5 | 21,4 | 29,7 | 42,3 | ns |
| Pie de riesgo (%) | 29,9 | 36,5 | 29,7 | 42,3 | <0,001 |
| Pie patológico (%) | 30,6 | 41,9 | 40 | 23,1 | <0,001 |
ADO: antidiabético oral; ns: no significativo.
El nivel de HbA1c media, al igual que el porcentaje de pacientes con microalbuminuria positiva, se mantuvo estable a lo largo del seguimiento (tabla 1).
En la exploración de los pies destaca un incremento del 15% en el porcentaje de sujetos con disminución de pulsos distales a la palpación (p < 0,0001), mientras que la alteración de la sensibilidad evaluada mediante filamento aumenta sólo un 5% (tabla 1). Por tanto, encontramos una reducción del porcentaje de pacientes con pies sanos, fundamentalmente debido al aumento del pie de riesgo (incremento del 12%) y, en menor medida, del pie diabético (tabla 1, figura 2). No se detectó la aparición de nuevas úlceras durante el estudio.
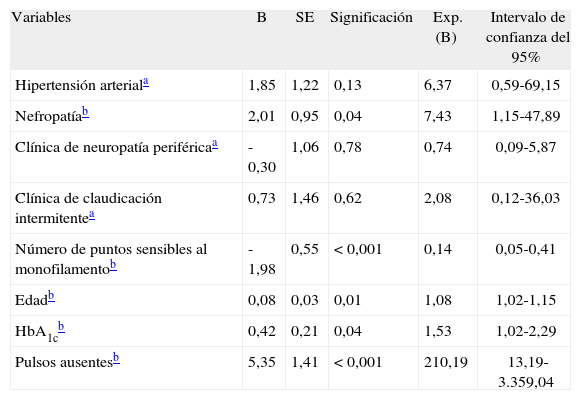
El análisis bivariante muestra una relación significativa entre las variables edad, HTA, nefropatía diabética, exploración al monofilamento, palpación de pulsos distales, presencia de clínica neuropática o vascular, nivel de HbA1c y presencia de pie patológico. El análisis multivariante (tabla 2) relaciona con el desarrollo de pie diabético la mayor edad, un mayor nivel basal de HbA1c, la presencia de microalbuminuria positiva en la primera valoración, un menor número de puntos sensibles al monofilamento, y pulsos distales débiles o ausentes en la valoración inicial. El modelo explica el 52% de la variancia del desarrollo de pie patológico (coeficiente R cuadrado 0,519).
Análisis multivariante para relacionar las variables con la evolución a pie diabético
| Variables | B | SE | Significación | Exp. (B) | Intervalo de confianza del 95% |
| Hipertensión arteriala | 1,85 | 1,22 | 0,13 | 6,37 | 0,59-69,15 |
| Nefropatíab | 2,01 | 0,95 | 0,04 | 7,43 | 1,15-47,89 |
| Clínica de neuropatía periféricaa | -0,30 | 1,06 | 0,78 | 0,74 | 0,09-5,87 |
| Clínica de claudicación intermitentea | 0,73 | 1,46 | 0,62 | 2,08 | 0,12-36,03 |
| Número de puntos sensibles al monofilamentob | -1,98 | 0,55 | <0,001 | 0,14 | 0,05-0,41 |
| Edadb | 0,08 | 0,03 | 0,01 | 1,08 | 1,02-1,15 |
| HbA1cb | 0,42 | 0,21 | 0,04 | 1,53 | 1,02-2,29 |
| Pulsos ausentesb | 5,35 | 1,41 | <0,001 | 210,19 | 13,19-3.359,04 |
En cuanto a las características demográficas de la muestra de estudio, la edad media coincide con la encontrada en otros trabajos16-20. Sin embargo, en nuestra muestra existe un mayor porcentaje de varones (59,6%), frente al predominio de mujeres en otros estudios realizados en pacientes con DM tipo 216-20. Respecto a los factores de riesgo cardiovascular, hallamos una mayor prevalencia de HTA y de DL que en otros estudios16-20. Esto podría explicarse por tratarse de pacientes en seguimiento, sometidos a revisiones periódicas en las que se incluye de forma protocolizada la detección y tratamiento de los factores de riesgo según las recomendaciones de las guías de práctica clínica6,14,15.
Según Boulton et al., el 40-70% de los pacientes diabéticos presentan pies catalogados como de alto riesgo para el desarrollo de úlceras2, resultado similar al que obtenemos en nuestro estudio. Por el contrario, el porcentaje de sujetos con antecedente de amputación o de úlcera establecida es muy pequeño en nuestra muestra.
En distintos estudios se consideran factores de riesgo clínicamente relevantes para la evolución negativa del pie las alteraciones neuropáticas como la reducción de la sensibilidad al monofilamento en uno o más puntos, y también la disminución de los pulsos, el hábito tabáquico, el tiempo de evolución de la diabetes, un mal control glucémico (HbA1c >7%), niveles de colesterol HDL <50mg/dL, niveles de colesterol LDL >100mg/dL, un índice de masa corporal elevado, el desarrollo de retinopatía, la edad avanzada1,4,21,22, la presión arterial (cifras de sistólica ≥130mmHg y de diastólica ≥80mmHg)23, la presencia de úlceras previas, deformidades en los pies o callosidades, una inadecuada limpieza y cuidado de los pies y el uso de calzado no apropiado24,25. Kastenbauer et al. asocian el desarrollo de pie diabético al hábito enólico, al aumento del umbral de la sensibilidad vibratoria (medido mediante biotensiómetros), a las zonas de elevada presión plantar y a la ausencia de reflejo aquíleo26.
En nuestro trabajo encontramos algunos de estos elementos, siendo especialmente relevantes la alteración de los pulsos periféricos y el déficit de sensibilidad al monofilamento en la primera valoración, lo que pone de manifiesto la importancia de la exploración como modo para determinar la evolución desfavorable y el riesgo de ulceración27,28. No obstante, hay que considerar que ambos factores se utilizan para definir el pie patológico, por lo que la asociación quedaría ya predicha por la descripción de la variable «resultado». Otras variables como la presencia de algún grado de nefropatía o el mal control metabólico inicial inciden en la necesidad de alcanzar los objetivos de control para prevenir el desarrollo de pie diabético.
Entre las limitaciones del estudio encontramos que la muestra se tomó del grupo de pacientes adscritos a una consulta de atención primaria, así como las pérdidas de sujetos durante el seguimiento, si bien tendríamos la ventaja de acercarnos a las condiciones reales de seguimiento. Al excluir a pacientes incapacitados podemos tener una menor prevalencia de amputación y otras complicaciones que otros estudios. Como sesgos de información pueden considerarse las variaciones producidas en la exploración -al ser realizada por varios profesionales–, así como la falta de medición de todas las variables relacionadas (según la bibliografía revisada) con el desarrollo de pie diabético y que serán tenidas en cuenta en sucesivos análisis: índice de masa corporal, tiempo de evolución de la diabetes y niveles de colesterol LDL.
La principal aplicación práctica de nuestro estudio es el establecimiento de planes precoces de actuación para la prevención del desarrollo del pie diabético en personas de mayor riesgo.
Como líneas futuras de actuación, destacamos el interés de incorporar el uso del Doppler para determinar el índice tobillo-brazo, y complementar la exploración del pie mediante la valoración de los reflejos, una herramienta sencilla y al alcance en las consultas que puede aportarnos mayor información de cara a valorar el desarrollo de neuropatía.
Como conclusión fundamental de nuestro estudio, podemos resumir que el perfil de mayor riesgo para el desarrollo de pie diabético representa una persona de avanzada edad, con nefropatía, niveles elevados de HbA1c y alteración en la exploración de los pies (ausencia de puntos sensibles al monofilamento y, sobre todo, de pulsos distales). ¿
Declaración de potenciales conflictos de interesesLos autores declaran que no existen conflictos de intereses en relación con el contenido del presente artículo.