Describimos los casos de dos pacientes de sexo femenino con síndrome de Straatsma y tratamiento satisfactorio de ambliopía.
DiscusiónLa anisometropía y la mielinización de fibras nerviosas de la retina (MFNR) fue diferente en cada paciente; pero las dos alcanzaron agudeza visual con corrección de 0,20 (logMAR) en ambos ojos posterior al tratamiento de ambliopía con parche ocular. El pronóstico visual de ambliopía asociada a MFNR y anisometropía es peor que en ambliopía anisometrópica sin MFNR, siendo la primera refractaria a la terapia oclusiva. La rehabilitación visual debe intentarse a pesar de encerrar un mal pronóstico. Nuestros casos fueron tratados exitosamente con parche ocular.
The cases are presented on 2 female patients with Straatsma syndrome, with satisfactory treatment of amblyopia.
DiscussionThe level of anisometropia and myelination of retinal nerve fibres were different in these two patients. However, both achieved 0.20 (logMAR) visual acuity with correction in both eyes following amblyopia treatment with ocular patching. Visual prognosis of amblyopia associated with myelination of retinal nerve fibres and anisometropia is poorer than anisometropic amblyopia without myelination. It is well known that the former is refractory to occlusive therapy. Despite having a poor prognosis, visual rehabilitation should be attempted. The two cases presented were successfully treated with eye-patching.
La mielinización de fibras nerviosas de la retina (MFNR) es causa de anisometropía que conlleva a ambliopía refractaria al tratamiento1. Straatsma et al. publicaron una serie de 3.968 autopsias (7.936 ojos), encontrando que la MFNR ocurre en el 0,98% de los casos, 92,3% unilaterales y 7,7% bilaterales2. A la coexistencia de MFNR, miopía ipsilateral, ambliopía y estrabismo se le denomina síndrome de Straatsma. Cuando se asocia a hipermetropía se denomina Straatsma inverso, en este la mielinización ocurre en el ojo con el error refractivo más bajo3. La mielinización intrarretiniana generalmente es yuxtapapilar y las fibras toman aspecto de parches blanco-grisáceos, nacarados, parecidos a plumas; siguiendo la dirección de las fibras de la retina y a veces ocultando la papila4,5. Casos familiares de MFNR sugieren un factor genético4. A pesar de la corrección refractiva y la terapia de ambliopía, muchos pacientes no responden bien al tratamiento1–5; sin embargo, presentamos dos casos que alcanzaron buena agudeza visual (AV) con el tratamiento adecuado.
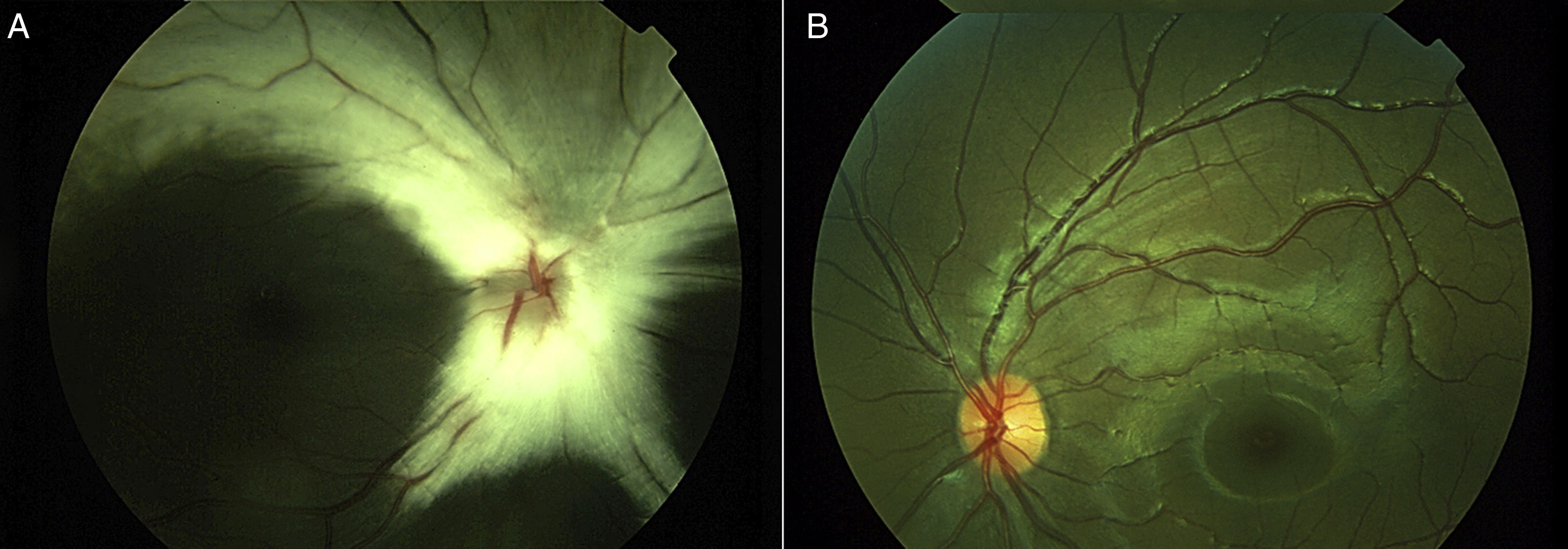
Casos clínicosCaso 1Niña de 3 años, traída a consulta por desviación del ojo derecho (OD) desde el nacimiento. Antecedentes de abuela paterna con miopía e hipertensión arterial. Se documentó AV de 1,45 en el OD y 0,40 en el ojo izquierdo (OI), refracción bajo cicloplejía de −6,00-1,50×180˚ en el OD y +0,25-1,00×180˚ en el OI; exotropía derecha (XTD) de 20 dioptrías prismáticas (DP) por Krimsky y segmento anterior normal en ambos ojos (AO). En fondo del OD se observó nervio óptico de aspecto hipoplásico, con abundantes fibras mielinizadas en ambas arcadas y OI normal (fig. 1). La tomografía axial computarizada cerebral fue normal. Se inició tratamiento de ambliopía con parche ocular con un mínimo de 8h diarias todos los días, evaluándose cada 3 semanas; 11 meses después la paciente mejoró a una AV de 0,20 en AO con corrección.
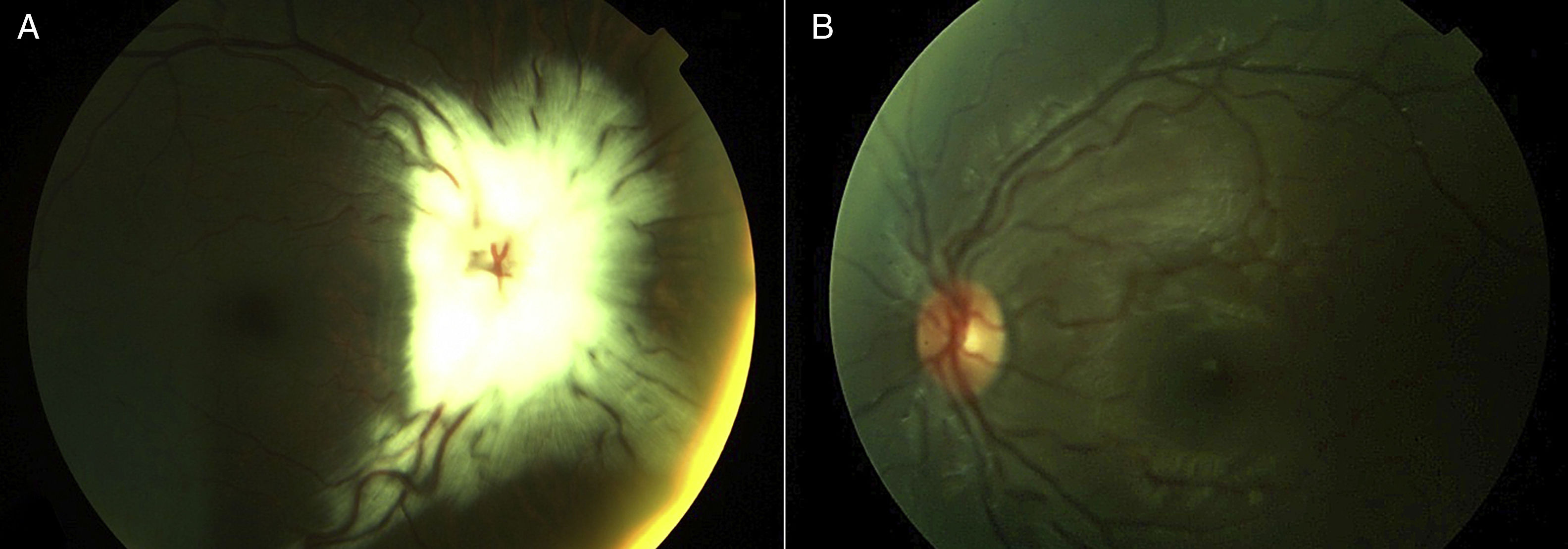
Caso 2Niña de 7 años, traída a consulta porque ocluye un ojo al salir al sol, confunde las letras y además desvía el OD. No hay antecedentes médicos patológicos. Se encontró AV de 1,6 en el OD y 0,30 en el OI, refracción bajo cicloplejía de −3,75-5,50×180˚ en el OD y +0,25-3,50×180˚ en el OI; con exoforia. Segmento anterior normal en AO. Fondo de ojo con abundantes fibras mielinizadas en arcadas vasculares que dificultaron la visualización del nervio óptico derecho, el cual se observó con aspecto hipoplásico y OI normal (fig. 2). Resonancia magnética cerebral normal. Se inició tratamiento de ambliopía con parche ocular con un mínimo de 8h diarias todos los días evaluándose cada 7 semanas; 7 meses después la paciente mejoró la AV a 0,20 en AO con corrección.
DiscusiónLa prevalencia del síndrome de Straatsma es del 0,03 al 10%3. Sin embargo, las escasas publicaciones impiden obtener estadísticas reales. La MFNR también llamada «papila leporina»6, constituye un hallazgo incidental; ya que es asintomática, no presenta cambios a lo largo del tiempo y además se ha descrito posterior a neuritis óptica e isquemia. Nuestros casos fueron de género femenino, aunque Straatsma et al. no encontraron diferencia estadística de género2. Tres tipos de mielinización han sido descritos según su localización: 1) A lo largo de la arcada temporal superior; 2) A lo largo de ambas arcadas, y 3) MFNR sin continuidad con el disco7. De acuerdo con esta clasificación, los 2 casos reportados presentan un tipo 2; lo más frecuente según otras literaturas6. Ambas pacientes obtuvieron buenos resultados con el tratamiento de ambliopía, lo cual difiere de otros reportes en los que no se menciona mejoría1,3,5,7, y en los casos que se han alcanzado buenos resultados generalmente la miopía es menor o igual a −5,00 dioptrías (D)8,9; sin embargo, en uno de nuestros casos la esfera en la refracción fue −6,00D, aunque el tiempo de tratamiento se prolongó más (11 meses) en comparación con la otra paciente que tenía −3,75D (7 meses) el tratamiento en ambas fue satisfactorio; es de tomar en consideración que el apego al tratamiento es importante para el éxito del mismo. Factores que influyen en el pronóstico visual son la cantidad de anisometropía y el área de mielinización con o sin involucro macular1. En nuestras pacientes, la MFNR no involucraba mácula y tuvieron cantidades distintas de anisometropía, por lo que se puede decir que es de peor pronóstico el involucro macular que la cantidad de anisometropía. Posterior a la corrección óptica y el tratamiento de ambliopía con la subsecuente mejoría de la AV, las pacientes compensaron su estrabismo a ortotropía; similar a lo que se reporta en otros estudios de pacientes con estrabismo combinado con ambliopía anisometrópica10. Debe realizarse evaluación a familiares de pacientes con esta afección, ya que reportes recientes evidencian asociación a factores genéticos4. La madre de uno de nuestros casos fue evaluada sin presentar la afección. Es imprescindible realizar imágenes diagnósticas para descartar anomalías asociadas: oculares, hamartoneoplásicas y craneoencefálicas (craneosinostosis e hidrocefalia)5. No encontramos anomalías en nuestros 2 casos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses