Las lesiones de menisco son habituales en el fútbol, aunque su frecuencia es más baja que las lesiones musculotendinosas u otras lesiones de rodilla en este deporte. Cuando estas lesiones necesitan intervención quirúrgica, actualmente se opta por conservar la mayor parte del menisco posible, evitando o retrasando de esta forma la posible artrosis futura. Por tanto, la meniscectomía parcial se ha convertido en la intervención más exitosa para el tratamiento y la curación de las lesiones meniscales.
Una temprana e intensiva rehabilitación tras la misma puede llevar a reducir el tiempo de baja, permitiendo al futbolista regresar a la competición de forma más segura. Así, el proceso de readaptación deportiva ha de ser correctamente planificado, tanto para la zona lesionada como para el resto de estructuras que inciden en el rendimiento deportivo del futbolista, teniendo como meta final una segura integración a los entrenamientos y a la competición.
Meniscus injuries are quite common in soccer, although they are less frequent than muscle or tendon injuries or other knee injuries in this sport. Nowadays, when surgery is needed for these injuries, the majority of the meniscus is conserved, avoiding or delaying any future possible degenerative osteoarthritis. Therefore, partial meniscectomy has become one of the most successful surgeries for treating and healing meniscus injuries.
An early and intensive rehabilitation can lead to a reduction in time off training, enabling the soccer player to safely return to competition. Thus, the rehabilitation process must be properly planned, both for the injured area and the other structures that affect the sports performance soccer player, with the final aim being to restart training sessions and competition.
El fútbol es el deporte más popular en el mundo, con aproximadamente 240 millones de jugadores amateur y 200 000 profesionales1. Sin embargo, estudios previos han mostrado que el fútbol tiene un alto índice de lesiones, más que otros deportes de campo, como el baloncesto, el balonmano, el hockey hierba, el voleibol o el rugby, entre otros2. Las lesiones de menisco, a pesar de no ser las más frecuentes en este deporte, sí suelen ser habituales, como posteriormente se mostrará en el apartado de epidemiología.
El objetivo de este trabajo es establecer un protocolo de actuación para la rehabilitación de las lesiones meniscales que requieren meniscectomía. En él se debe distinguir el trabajo que realizará el futbolista para la zona lesionada (en piscina, gimnasio y campo) así como para el resto de estructuras que inciden en el rendimiento deportivo del jugador, con el objetivo de evitar al máximo el desentrenamiento y optimizar el proceso de reincorporación a los entrenamientos y a la competición. De esta forma, la lesión intenta ser contemplada desde el marco del deportista en su conjunto, en la que se han de considerar, además, una multivariedad de factores psicobiológicos que envuelven al jugador como un todo3.
Recordatorio anatómicoEn la rodilla, la no concordancia de las superficies articulares se compensa por la interposición de los meniscos o fibrocartílagos semilunares, que aumenta la superficie de contacto entre ambas superficies articulares. Juegan un papel importante por tanto en la congruencia articular, en la absorción de impactos, en la transmisión de fuerzas entre el fémur y la tibia, y en la estabilidad de la rodilla.
Se ha demostrado que, al nacer, todo el menisco está vascularizado4, pero pronto se desarrolla un área avascular en la zona interna del menisco. Ya en la vida adulta, el grado de vascularización varía dentro de cada menisco y entre los distintos individuos. La extensión de la zona vascular tendrá implicaciones importantes en la curación de las lesiones meniscales.
Epidemiología de las lesiones meniscalesLas lesiones de rodilla son muy habituales en el fútbol (en torno al 17% del total de las lesiones), según diferentes estudios epidemiológicos5, 6. Además, si se analiza la severidad de las lesiones, el mayor porcentaje de lesiones graves ocurre en esta articulación5.
Las lesiones meniscales se suelen producir sin contacto7. Algunos estudios con jugadores profesionales han concluido que un 2-3% de total de lesiones que ocurren durante una temporada completa son de este tipo8, 9. Así, por ejemplo, la lesión de menisco es tres veces menos habitual que la de ligamento lateral interno en la rodilla10. En un reciente estudio lesional de campeonatos UEFA entre 2006-2008 el 1% del total de las lesiones se refistró como lesiones de cartílago/menisco7, y la incidencia fue mayor en los entrenamientos de estos campeonatos que en los partidos de competición oficial. El tiempo de ausencia medio en las lesiones de menisco suele ser superior a 28 días11.
Las roturas del menisco interno suelen ser más frecuentes que las del menisco externo en deportistas (69,3% frente al 30,7%)12. En el citado estudio se observó un mayor porcentaje de lesiones de menisco externo asociadas a ligamento cruzado anterior (LCA) que de menisco interno asociadas al mismo ligamento (56 y 44%, respectivamente).
Mecanismos de lesiónLa rodilla es mucho más vulnerable a lesiones ligamentosas y meniscales en flexión, mientras que en extensión es más vulnerable a las fracturas articulares y a las roturas ligamentosas. Se han determinado como principales movimientos de producción de lesión sin contacto en la rodilla, el giro con el pie en apoyo, los aterrizajes con las rodillas extendidas y las frenadas bruscas con una sola pierna13.
La lesión del menisco aparece como resultado de la acción del peso corporal combinada con movimientos incorrectos, forzados o excesivos, tanto de flexión-rotación como de extensión-rotación14. Además, la mayoría de los desgarros meniscales, especialmente los del menisco externo, se asocian con lesiones del LCA12.
La lesión en el menisco externo es más grave que en el menisco interno, porque el primero tiene mayor importancia funcional en relación con la estabilidad de la rodilla15. Sin embargo, algunos estudios parecen indicar que las roturas aisladas del menisco externo son las que mejores resultados obtienen16. Estas lesiones aumentan el riesgo de inestabilidad en el futuro y de «desgaste y desgarro» con el paso del tiempo.
Menisco interno-menisco externoCon el pie en apoyo, la rotación interna del fémur sobre la tibia puede lesionar el menisco interno, sobre todo si se une con una extensión repentina. De forma contraria, el menisco externo se lesionaría con la rotación externa del fémur sobre la tibia.
Otro mecanismo definido de lesión es el producido por una extensión brusca de la rodilla, como es el caso de un puntapié a un balón en fútbol.
Están bien descritos los factores de riesgo para la lesión de menisco: «la insuficiencia constitucional, la laxitud de los ligamentos, la insuficiencia muscular, los hábitos laborales que motivan esfuerzos incorrectos, la obesidad, la constitución excesivamente vara o valga de la rodilla […] y esfuerzos violentos que contribuyen a la rotura del menisco y a la aparición de cambios degenerativos»14. Esto es importante, porque comprender y conocer los factores de riesgo específicos de una lesión en el fútbol resulta importante como base para desarrollar sus medidas preventivas17.
DiagnósticoPara diagnosticar una lesión de menisco será necesaria una resonancia magnética (RM), que determinará el alcance exacto de la lesión. Parece ser que la sensibilidad y la especificidad de la RM no es del 100%, sobre todo en el caso del menisco externo18, así que a veces es necesario realizar una artroscopia para confirmar el diagnóstico de RMI. Existe una clasificación de las zonas meniscales, propuesta por Cooper19, que distingue las zonas vasculares y avasculares, así como la localización (anterior-media-posterior). Cuando la lesión se localiza en una zona avascular, imposibilita una sutura meniscal20. En este caso será necesaria una meniscectomía parcial, a pesar del riesgo futuro de artrosis tras ella12, 21. En la actualidad, el objetivo de la intervención es conservar la mayor parte del menisco posible (concepto de «economía meniscal») y solo retirar fragmentos inestables e inviables desde el punto de vista de la cicatrización14.
Programa de reeducación funcional deportivaSe entiende por readaptación lesional «el conjunto de medidas médico-terapéuticas y físico-deportivas destinadas a prevenir los riesgos de lesión, restablecer y desarrollar la salud deportiva y mejorar u optimizar el rendimiento del deportista para posibilitar una mayor vida deportiva»22. Dentro de esta área, el autor define dos ámbitos funcionales de actuación profesional:
• La recuperación funcional deportiva (RFuD), con un ámbito de actuación clínico.
• La readaptación físico deportiva (RFiD), que pertenece a un área de actuación no clínica, cuyo principal medio de intervención es el reentrenamiento al esfuerzo físico (REEF).
El proceso de readaptación en las lesiones de menisco tras meniscectomía puede oscilar entre las 5 y las 8 semanas (en función de si el menisco dañado es el interno o el externo). Es un período claramente inferior al requerido por las reparaciones meniscales, que puede llegar hasta las 14 semanas23 e incluso hasta las 20 semanas24. El alto período de recuperación, así como la necesidad de que la rotura se encuentre en la zona vascular, hace que la reparación meniscal no sea tan frecuente como la meniscectomía en futbolistas con menisco dañado.
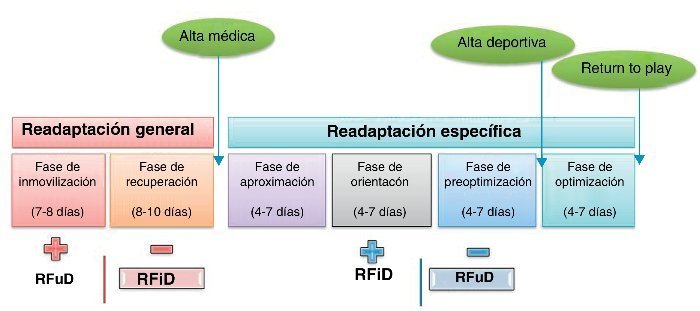
En el tiempo de baja el jugador no solo ha de recuperar la funcionalidad perdida, sino que además debe trabajar específicamente en la adaptación progresiva a los esfuerzos deportivos, para que al final del proceso pueda incorporarse a la dinámica de entrenamientos grupal en las mejores condiciones posibles25. Las fases y subfases se pueden ver en la Figura 1.
Figura 1. Etapas y fases del programa de readaptación.
Meniscectomía parcialA pesar de su naturaleza mínimamente invasiva, los pacientes que padecen una meniscectomía parcial experimentan dolor e inflamación que conducen a la pérdida de rango de movimiento, a una función alterada y a la disminución de la fuerza del músculo cuádriceps femoral26.
La experiencia clínica indica que las habilidades propioceptivas juegan un papel importante en la protección de la rodilla, especialmente en los rangos extremos de movimiento, identificados por la presencia de tres tipos de mecanorreceptores en los cuernos anteriores y posteriores de los meniscos humanos: las terminaciones de Ruffini, los corpúsculos de Pacini y los órganos tendinosos de Golgi27. Por tanto, la meniscectomía parcial en la lesión de menisco puede alterar la propiocepción de la rodilla, supone una pérdida de mecanorreceptores y evidentemente va a requerir una recuperación tanto de la inestabilidad mecánica como de la inestabilidad funcional, pudiéndose definir estabilidad en la rodilla como la capacidad de la articulación para mantener la posición (estabilidad estática) o mantener la trayectoria (estabilidad dinámica) tras una perturbación interna o externa28. En esto va a tener mucho que ver el sistema somatosensorial o propioceptivo, que necesitará una adecuada readaptación.
En la progresión a lo largo del proceso, tanto los ejercicios que inciden en la oclusión del espacio articular correspondiente al menisco lesionado (para el interno los que van hacia el varo y para el externo los que van hacia el valgo) como los realizados en flexión o extensión máxima, así como los que soliciten una rotación a nivel de rodilla, son los últimos que se incorporan en el protocolo de trabajo propioceptivo14.
Los principales objetivos de la recuperación tras meniscectomía son el control del dolor y la inflamación asociada a la cirugía; mantener el rango de movimiento y el acondicionamiento general; restaurar la función muscular, y optimizar la coordinación neuromuscular de la extremidad inferior29.
Asimismo, los médicos deben estar alerta para evaluar los cambios en la articulación femoropatelar, en el tendón rotuliano y la posible irritabilidad de la interlínea articular de la articulación tibiofemoral, sobre todo una vez comience el programa de reeducación29.
Tras la artroscopia es necesario movilizar la articulación de la rodilla lo antes posible para evitar la atrofia de la musculatura de soporte articular y estimular el drenaje linfático. Los movimientos articulares sin carga favorecerán el mantenimiento de la lubrificación fisiológica, y en este sentido la generación de una presión sobre el eje de la articulación de la rodilla mediante el entrenamiento de la fuerza en el sistema cerrado es vital para mantener el cartílago articular30.
Queda claro, por tanto, que una temprana e intensiva rehabilitación es vital para conseguir un resultado funcional exitoso tras meniscectomía parcial29. En esta, como en otras lesiones, la rehabilitación funcional deportiva específica ha de comenzarse en fases iniciales del proceso de rehabilitación3. En esta línea, será interesante iniciar un programa de pedaleo lo antes posible, para conseguir un rango de movimiento (ROM) activo de forma más temprana31 (rango de movimiento tolerado por el paciente).
En cuanto a la recuperación de la fuerza, los pacientes requieren de 4 a 6 semanas para volver a conseguir los valores de fuerza isocinética preoperatorios del cuádriceps femoral, y 4 semanas para los isquiotibiales, tras una meniscectomía parcial29.
Desarrollo de las fasesReadaptación generalFase de inmovilizaciónLa intervención quirúrgica suele tener una estancia hospitalaria no superior generalmente a 24h. Tras ella, la fase de inmovilización (relativa) se prolongará hasta los 7-8días, cuando el futbolista, de forma progresiva, pueda realizar la carga completa. Mangine, citado por Basas et al.14, señala como requisitos para permitir esta carga completa:
• Que no exista inflamación.
• De 5 a 110¿ de amplitud de movimiento.
• Capacidad de realizar un movimiento progresivo contra resistencia de 10kg sin que exista dolor localizado en la zona de la reparación.
El principal condicionante de esta fase será favorecer, respetar y permitir los procesos reparadores del organismo, para conseguir una adecuada cicatrización tisular25. La RFuD trabajará de forma específica para disminuir el edema y reducir el dolor, y también para recuperar la movilidad articular y mantener el tono muscular (especialmente en el cuádriceps).
En el caso del menisco, habrá que tener en cuenta tanto la cicatrización de las heridas de la intervención quirúrgica —que por ejemplo limitará el uso de la terapia acuática hasta que estas heridas estén cerradas, dado el riesgo de posibles infecciones31— como la herida en la zona meniscal consecuencia de la meniscectomía. Por otro lado, la contracción muscular máxima estará contraindicada en los primeros días de la recuperación, debido a las fuerzas dinámicas que actúan sobre los meniscos14.
Es importante prescribir en esta etapa ejercicio de los grupos musculares no afectados, con el objetivo de mantener un estado físico y un tono muscular adecuado, manteniéndose a la vez los niveles de autoconfianza y de motivación del lesionado32.
Las pautas de actuación se exponen en la Tabla 1.
Tabla 1. Fase de inmovilización
| Área lesionada |
| →Crioterapia: aplicación de hielo 10min, cada 1-3h (primeras 24h) y cada 4-6h (días sucesivos) |
| →Reposo: miembro inferior elevado (primeras 24h) |
| →Vendaje compresivo o férula (primeras 24-48h) |
| →Movilizaciones activas de dedos, tobillo y cadera, con la rodilla en extensión (primeras 24h) |
| →Isométricos de cuádriceps, elevando el miembro inferior con flexión de cadera y extensión de rodilla (primeras 24h) |
| →Masaje circulatorio, en zonas adyacentes |
| →Termoterapia previa a la movilización de la rodilla (si no hay inflamación, tras 48h) |
| →Movilización activa asistida y activa libre de la rodilla hacia la flexoextensión (introducción de fitball) |
| →Isométricos del cuádriceps, con flexión de cadera y rodilla en extensión con peso en zona distal; progresando a isométricos con flexión de rodilla no superior a 60° |
| →Isométricos de cuádriceps combinados con electroestimulación |
| →Inicio del programa de pedaleo para conseguir un ROM activo de forma más temprana |
| Área no lesionada |
| →Isométricos en aductores (si es el menisco externo el dañado) o abductores (si es el interno) de cadera |
| →Fuerza-resistencia en gemelos, isquiotibiales y cuádriceps de la pierna no afectada |
| →Fuerza-resistencia de tren superior (ejercicios en descarga) |
| →Estabilidad central. Ejercicios concéntricos en superficie estable con amplia base estable |
| →Mantenimiento de la capacidad cardiorrespiratoria mediante dispositivos como un ergómetro de brazos |
| →Estiramiento global de miembros inferiores, tanto de la cadena anterior como de la cadena posterior |
Modificado de Basas et al. 14
Se trabaja en esta fase con el objetivo fundamental de devolver a la estructura afectada la funcionalidad perdida. Así, a nivel de RFuD, los objetivos se establecerán a tres niveles25:
• Recuperar la pérdida de balance articular.
• Recuperar la pérdida de balance muscular.
• Mitigar dolores o procesos inflamatorios.
Por tanto, al finalizar la fase de recuperación el deportista debe ser capaz de desarrollar las actividades normales de la vida cotidiana, consiguiendo de esta forma el alta médica. Las pautas para esta fase se exponen en la Tabla 2.
Tabla 2. Fase de recuperación
| Área lesionada |
| →Continuar con la movilización activa libre de la rodilla hacia la flexoextensión (indolora). Alcanzar máxima amplitud fisiológica |
| →Isotónicos del cuádriceps: contra resistencia entre 30 y 60° (resistidos por fisioterapeuta). Cadena cinética abierta (CCA) |
| →Introducción progresiva de isotónicos de cuádriceps en cadena cinética cerrada (CCC hasta 80°) |
| →Isométricos de isquiotibial en diferentes grados de flexión de rodilla |
| →Comienzo del programa de natación y readaptación acuática. Mediante nado libre (evitando braza para no insistir en el valgo) e iniciando el trabajo de marcha y carrera en descarga para progresar a carga parcial (agua por la cintura) |
| →Reeducación de la marcha en medio terrestre |
| →Propiocepción: inicialmente en descarga para progresar a carga parcial y total mediante ejercicios en apoyo bipodal sobre superficie estable, para pasar posteriormente a ejercicios sobre apoyo monopodal sobre superficie estable |
| →Evitar aún movimientos de rotación |
| Área no lesionada |
| →Isotónicos de la musculatura de la cadera (en máquina multicadera para progresar a gomas elásticas, permitiendo mayor funcionalidad) |
| →Isotónicos de los gemelos |
| →Mantenimiento de la capacidad cardiorrespiratoria mediante bicicleta estática y elíptica |
| →Fuerza-resistencia del tren superior. Posibilidad de iniciar programa de hipertrofia si el jugador tiene déficits en este aspecto |
| →Estabilidad central. Ejercicios concéntricos e isométricos en superficie estable, con reducción de base de apoyo |
| →Continuación con el estiramiento global de los miembros inferiores |
A la hora de planificar el fortalecimiento es importante tener en cuenta el siguiente aspecto biomecánico: las fuerzas de compresión femorotibiales son más importantes entre 0 y 60° de flexión cuando el trabajo muscular del cuádriceps se realiza en cadena cerrada. Más allá de 60° de flexión, el responsable de las mayores fuerzas de compresión es el trabajo muscular del cuádriceps en cadena abierta14. Por eso, en los primeros momentos se evitará el trabajo en cadena cinética cerrada, y los ejercicios en cadena abierta se realizarán entre 0 y60°.
Además es importante un entrenamiento alternativo, continuación del entrenamiento de mantenimiento de la fase anterior, en el que se persigue una adaptación progresiva a la dinámica normal de esfuerzo y descanso, según la disciplina deportiva32. Por tanto, tendrá dos objetivos fundamentales:
• Evitar pérdida de la forma física.
• Mantener la condición física general.
El objetivo final del proceso será alcanzar el alta deportiva que capacite al jugador a volverse a entrenar en las mismas condiciones que el resto de sus compañeros no lesionados25. Esto se conseguirá mediante el trabajo de readaptación de las habilidades básicas que afectan a la zona lesionada (correr, saltar, cambiar de dirección, girar, pivotar) y del reentrenamiento de los elementos técnicos propios de la disciplina deportiva (pasar, chutar, cabecear, esprintar…).
Conforme avanza el proceso, la RaFD irá ganando importancia en detrimento de la RFuD (Figura 1). Del mismo modo, el porcentaje de trabajo en campo se irá incrementando respecto al realizado en el gimnasio, de forma que al finalizar la etapa el jugador alcanzará un nivel de destreza y habilidad semejante al que tenía antes de la lesión.
Para conseguir esto, el jugador superará las fases de intervención, propuestas por Lalín33, que a continuación se detallan en el caso de esta lesión.
Fase de aproximaciónEn esta primera fase de la readaptación específica comienza el trabajo de campo. Los criterios para comenzar este trabajo se pueden resumir en los siguientes: tener buena estabilidad articular en los test clínicos, que no hayan existido episodios de sensación de inestabilidad en las fases previas, dolor ausente o mínimo, derrame mínimo, ROM completo y diferencias inferiores al 20% en el peak torque entre extremidades en tests isocinéticos3.
Será fundamental el desarrollo de la capacidad aeróbica, bien sea en el gimnasio (bicicleta estática, elíptica…), en el campo (circuitos educativos de desplazamientos con control de la intensidad) o en medio acuático (series a intensidad umbral anaeróbico, realizando carrera en carga parcial, o series de nado buscando la misma intensidad).
En la reeducación de la carrera será importante evitar los giros en las primeras fases (si se trabaja en un circuito cerrado, tal como dar vueltas a un campo de fútbol) que favorezcan la oclusión del menisco lesionado.
El trabajo de fuerza se centrará en ejercicios de cadena cinética cerrada, como series de fuerza-resistencia en prensa horizontal progresando de bipodal a monopodal. Se puede incidir en el trabajo de factores morfológicos para el desarrollo de la hipertrofia si existe déficit de masa muscular respecto a los valores pre-lesión, mientras que el trabajo propioceptivo avanzará hasta situaciones en carga total realizadas en superficies inestables, tanto bipodal como monopodal. Por último, cabe resaltar el trabajo de reeducación de los desplazamientos básicos en seco (carrera, marcha, carreras laterales, cambios de dirección controlados…) y los giros, pivotajes, saltos en medio acuático (Tabla 3).
Tabla 3. Fase de aproximación
| Área lesionada |
| →Fuerza: concéntricos y excéntricos controlados (CCC). Prensa horizontal bipodal, monopodal |
| →Readaptación acuática: reeducación de los giros, pivotajes, saltos… |
| →Reeducación de los desplazamientos básicos (laterales, atrás, adelante…) mediante circuitos |
| →Propiocepción: carga total en superficie inestable progresando de bipodal a monopodal |
| Área no lesionada |
| →Capacidad cardiorrespiratoria mediante elíptica, circuitos reeducativos de desplazamientos. Alternar carrera y marcha y progresar a carrera continua incrementando intensidad (series umbral anaeróbico) |
| →Tren superior. Proponer tareas que puedan implicar la zona afecta, incrementando así la dificultad de los ejercicios |
| →Estabilidad central. Ejercicios concéntricos e isométricos en plano inestable, con reducción de base de apoyo |
Una vez reeducados los desplazamientos básicos en la fase anterior, se puede incrementar la intensidad para adaptar al organismo a los esfuerzos requeridos en el fútbol. Por ello en esta fase se trabajará en el desarrollo de la capacidad mixta aeróbico-anaeróbica mediante trabajos intermitentes. Estos trabajos simulan las exigencias fisiológicas del fútbol, que están perfectamente descritas en la literatura específica34.
Para el trabajo de fuerza será interesante la utilización de ejercicios en cadena cinética cerrada (CCC) más funcionales, tales como la media sentadilla (tanto bipodal como monopodal) o diferentes Lunges (frontal, lateral), incidiendo en el trabajo excéntrico de la musculatura estabilizadora de la rodilla y progresando hacia el trabajo de fuerza explosiva.
El trabajo propioceptivo debe incrementar su dificultad y dará comienzo la reeducación de las habilidades básicas con balón, tales como conducciones en línea recta, dominio de balón, golpeos cortos o voleas bajas (Tabla 4).
Tabla 4. Fase de orientación
| Trabajo en gimnasio |
| →Estiramientos activos y en tensión activa para asegurar la protección articular de la rodilla |
| →Fuerza explosiva, mediante ejercicios que eleven la funcionalidad. Media sentadilla bipodal-monopodal, lunge frontal-lateral… |
| →Propiocepción: acciones dinámicas en condiciones de inestabilidad |
| →Estabilidad central: ejercicios con control dinámico, implicando la zona lesionada |
| Trabajo en campo |
| →Resistencia: capacidad mixta aeróbico-aneróbica y potencia aeróbica, mediante métodos intermitentes o interválicos intensivos medios |
| →Circuitos reeducativos: desplazamientos, giros, pivotajes |
| →Circuitos reeducativos: combinación con habilidades básicas con balón |
El trabajo de resistencia en esta fase incidirá en los esfuerzos de alta intensidad y corta duración, adaptados al puesto específico del lesionado, ya que en función de la posición que ocupa el jugador en el campo, las exigencias físicas de partido varían significativamente35. Algunas propuestas parecen interesantes para su desarrollo de forma específica36, especialmente los trabajos basados en el método RSA (repeated-sprint ability), cuyo objetivo es incrementar la capacidad para realizar esprines con un mínimo tiempo de recuperación entre repeticiones37.
Puede ser adecuado el trabajo de fuerza explosiva en condiciones de inestabilidad, en consonancia con el concepto de fuerza propioceptiva38. En esta línea también sería de utilidad el método SAQ (speed, agiliy, quickness), ya que puede ser eficaz para mejorar la rapidez y la aceleración, así como la fuerza explosivo-elástica39; todas ellas son importantes en el fútbol.
La reeducación de las habilidades avanzadas, tales como el dribling, los golpeos largos, las voleas altas, los cabeceos, los tackles…, tanto en situaciones analíticas como en situaciones de juego, serán de vital importancia en esta fase, así como la reintegración progresiva y controlada en el entrenamiento grupal (Tabla 5).
Tabla 5. Fase de preoptimización
| Trabajo en gimnasio |
| →Estiramientos activos y en tensión activa para asegurar la protección articular de la rodilla |
| →Entrenamiento de la potencia muscular en cadena cinética cerrada (CCC) (media sentadilla monopodal) |
| →Fuerza propioceptiva: fuerza explosiva en condiciones de inestabilidad |
| →Estabilidad central: ejercicios con control dinámico, implicando la zona lesionada |
| Trabajo en campo |
| →Introducción progresiva del método de contrastes en el campo, facilitando la combinación de ejercicios explosivos con elementos técnicos propios del deporte/puesto específico (orientación hacia la resistencia a la fuerza explosiva/resistencia a la fuerza velocidad) |
| →Circuitos físico-técnicos. Aplicación método SAQ (speed, agiliy, quickness) |
| →Resistencia a la velocidad mediante RSA (repeated-sprint ability). Introducir cambios de dirección (p.ej., en naveta) |
| →Reeducación de habilidades avanzadas con balón |
| →Introducción progresiva en tareas grupales: comenzando por calentamientos controlados y acciones técnicas sin oposición |
El objetivo final de esta fase ha de ser conseguir regresar a la competición, una vez confirmados los criterios médicos definidos en «Return to Play»40. Por ello, en esta fase se completarán todos los trabajos reeducativos, incidiendo en el reentrenamiento del/de los gesto/s lesivo/s, con fatiga muscular previa; también se incidirá en el entrenamiento de la fuerza en su manifestación reactiva. Además, se completará la integración en la dinámica de entrenamientos grupal (Tabla 6).
Tabla 6. Fase de optimización
| Trabajo en gimnasio |
| →Calentamiento previo a la sesión grupal (preventivo) |
| →Estabilidad central: ejercicios control dinámico incidiendo en rotaciones del tronco a velocidades altas (provocar rotaciones de la rodilla) |
| Trabajo en campo |
| →Circuitos físico-técnicos que soliciten la manifestación reactiva de la fuerza (CEA: ciclo de estiramiento-acortamiento, incidiendo en la reeducación del gesto) |
| →Reentrenamiento de gestos lesivos con fatiga muscular previa (cambios de dirección, salto-recepción…) |
| →Completar la reeducación de las habilidades de partido mediante situaciones reducidas de intensidad progresiva: 2×1, 2×2… |
| →Completar la integración en el grupo (inclusión en rondos, posesiones como comodín; tareas tácticas con exigencias progresivas, fútbol en condiciones facilitadoras…) |
Reducir el tiempo de baja de cualquier lesión deportiva debe ser un objetivo prioritario del proceso de readaptación lesional. Para conseguirlo, el equipo de rehabilitación deportiva trabajará de forma coordinada, utilizando todas las habilidades de cada uno de los miembros del mismo, realizando un abordaje multidisciplinar3. Para reducir este tiempo de baja en las lesiones de menisco que requieren meniscectomía, una temprana e intensiva rehabilitación debe ser prioritaria. Con la ayuda de las progresiones funcionales, se intentará que el jugador recupere la funcionalidad perdida. El objetivo final de volver a jugar un partido de fútbol exigirá que durante el proceso no solo se trabaje la zona lesionada, sino que sea prioritario mantener un estado físico y un tono muscular adecuado en el resto de estructuras, para que el retorno a la dinámica de entrenamientos grupal y a la competición se lleve a cabo de forma óptima y segura.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Recibido 3 Noviembre 2011
Aceptado 12 Diciembre 2011