Desde hace unos 25 años, las técnicas endovasculares han ido adquiriendo mayor importancia en el tratamiento de las varices secundarias a insuficiencia de ejes safenos. Podemos clasificarlas en 2 grupos: 1. Endoablación térmica, las primeras en aparecer, que emplean calor como mecanismo de la ablación. Incluimos en este grupo el endoláser, la radiofrecuencia y el vapor de agua. 2. Endoablación química o mixta, más novedosas que las anteriores salvo la escleroterapia, y que se caracterizan además porque pueden evitar el quirófano propiamente dicho. En este grupo, además de la escleroterapia ecoguiada, incluimos la ablación mecánico-química MOCA y el sellado con adhesivo cianoacrilato. En este trabajo de revisión, analizamos el estado actual de cada una de ellas, basándonos en la bibliografía y en la experiencia personal del grupo.
Endovascular procedures have gained importance in the treatment of varicose veins secondary to saphenous vein reflux over the last 25 years. There are two types of endovascular techniques: 1. Endothermal ablation (which includes endolaser), radiofrequency, and steam ablation. All of them use heat to achieve the occlusion of the vein. 2. Chemical or mixed ablation, of late appearance except sclerotherapy, characterised due to the fact that they do not need a traditional operating room to be performed. This group includes ultrasound-guided sclerotherapy with foam, mechanical-chemical ablation, and cyanoacrylate glue. The aim of this work is to present our personal experience and the most current bibliographic review, in order to compare these techniques.
La safenectomía o stripping ha sido la técnica de elección para el tratamiento de las varices durante 90 años. Bien por méritos propios o bien por desinterés, casi podríamos decir que ha sido la única técnica. La cirugía clásica de las varices básicamente tenía 2 objetivos: eliminar las mismas y corregir la hipertensión venosa (habitualmente el reflujo de la vena safena). Y para ello, el procedimiento se basaba en 2 conceptos fundamentales: exéresis y radicalidad. Pero poco a poco, y especialmente en los años 90, aparecen otros objetivos: minimizar las complicaciones, reducir la baja sociolaboral y obtener el mejor resultado cosmético posible. Además de las modificaciones de la safenectomía convencional, la concepción que estaba adquiriendo la cirugía de las varices en esos años (exéresis y radicalidad dejaban de ser principios básicos), hizo que se desarrollasen 2 tipos de técnicas: a) Conservadoras, basadas en una filosofía hemodinámica (CHIVA, ASVAL, o incluso SEPS); y, b) Endovasculares o endoablativas, basadas en la navegación intravascular.
Un primer metaanálisis de las diferentes opciones de tratamiento endovenoso de varices muestra tasas de éxito a 5 años de un 75,7% para la safenectomía completa, de un 73,5% para la escleroterapia troncular ecoguiada, de un 79,9% para la ablación mediante radiofrecuencia y un 95,4% para la ablación mediante endoláser1. Progresivamente, los excelentes resultados de las diferentes modalidades terapéuticas endovasculares han conducido a organizaciones tan reconocidas como la Society for Vascular Surgery, el American Venous Forum o el National Institute of Clinical Excellence (NICE) a recomendar en sus guías de actuación el uso de técnicas de ablación termal endovenosa como primera opción de tratamiento en pacientes con insuficiencia venosa secundaria a reflujo troncular2,3. La Guía de Práctica Clínica en enfermedad venosa crónica del Capítulo de Flebología y Linfología de la Sociedad Española de Angiología y Cirugía Vascular, aunque publicado en el número 1 del 2016 de la revista Angiología, no hace ninguna referencia a las técnicas endovasculares no térmicas para el tratamiento de la insuficiencia venosa superficial4.
El objetivo de la presente revisión es, desde la literatura, pero también y especialmente desde la experiencia personal, analizar la evolución y comparar las técnicas endoablativas para el tratamiento de las varices secundarias a la insuficiencia de los ejes safenos.
Tipos de técnicas endoablativasAntes de entrar en materia en comparar y analizar técnicas endoablativas queríamos hacer algunos comentarios, basados en nuestra experiencia personal, que consideramos importantes:
- 1.
Las varices forman parte de una enfermedad crónica con una carga genética muy importante. Y es fundamental comunicar este hecho a los pacientes desde el primer momento.
- 2.
No se pueden tratar correctamente todos los pacientes de varices aplicando una sola técnica quirúrgica. Cuanto más conocimiento tengamos de todas las opciones posibles, mayor éxito obtendremos.
- 3.
En la actualidad creemos que no existe obligación de resolver el problema de varices de un paciente en un solo acto terapéutico.
Y queríamos hacer también unos reconocimientos:
- 1.
Independientemente de que uno pueda ser defensor o no de las técnicas hemodinámicas o conservadoras, creemos que es el momento de resaltar la importancia que tuvo la creación de la estrategia CHIVA en 1988, para conceptos como el planteamiento ambulatorio y el marcaje preoperatorio con ecodoppler5,6.
- 2.
Aunque algunos profesionales pueden considerar la escleroterapia troncular como una buena opción para tratar reflujos safenos y otros crean que es una opción poco efectiva, debe reconocerse la gran ventaja que puede suponer en muchos casos la escleroterapia con microespuma, para eliminar varices residuales o como terapia coadyuvante (fig. 1).
- 3.
Chandler, et al. en el año 2000 demuestra que no es necesaria la crosectomía asociada a las técnicas endovasculares7. Y posteriormente Grandman lo confirma en 2007 con más de 21.000 pacientes8.
Hoy en día disponemos de diversos sistemas que permiten la ablación endovascular de la vena safena, y por orden aproximado de descripción y aparición bibliográfica serían: la escleroterapia con microespuma (1993), el endoláser (2001), la radiofrecuencia (2002), la ablación mecánico-química MOCA con sistema Clarivein® (2010), el vapor de agua (2011) y el sellado con pegamento cianoacrilato mediante el dispositivo Venaseal® (2011). Hasta la introducción del dispositivo Venaseal®, estas técnicas podíamos clasificarlas de varias formas, pero lo más común era hacerlo en función de su mecanismo de acción: a) endoablación térmica o por calor (láser, radiofrecuencia y vapor de agua); y b) endoablación química (microespuma) o mixta (MOCA). El sellado con pegamento, sin constituir realmente una ablación química, se asemeja más a este último grupo. Y es que no se trata solo de una distribución atendiendo a su mecanismo de acción, sino que agrupan otras características. La endoablación térmica requiere algún tipo de anestesia/sedación, y es muy aconsejable el empleo de anestesia tumescente. En el otro grupo, aunque muchos defienden que la escleroterapia troncular debe hacerse con anestesia tumescente, en general podemos decir que no es necesaria, y no requiere ningún tipo de anestesia/sedación; por lo que probablemente tampoco requiera la realización del procedimiento en un quirófano propiamente dicho.
Pero, si queremos comparar, deberíamos poder dar respuesta a estas preguntas: ¿Qué es realmente un tratamiento efectivo de las varices? ¿La tasa de oclusión se correlaciona con la mejoría de los síntomas, la calidad de vida y el riesgo de recidiva?
Nesbitt et al.9 en una actualización de la Cochrane concluyen que, aunque el endoláser, la radiofrecuencia y la escleroterapia troncular ecoguiada son técnicas tan efectivas como la cirugía, las grandes diferencias entre los ensayos y las distintas maneras de cuantificar el éxito hacen que la evidencia no tenga consistencia.
No nos olvidemos de mencionar que la mayoría de los estudios están realizados sobre la safena interna. Existe un metaanálisis que analiza los tratamientos sobre la safena externa, y concluye que la endoablación térmica es superior a la cirugía y a la escleroterapia ecoguiada10. Solo hay un artículo analizado sobre el sistema MOCA (y considera que es muy prometedor para evitar la lesión nerviosa) y ninguno sobre el adhesivo cianoacrilato.
Este quiere ser un análisis de la modalidad terapéutica endovascular para eliminar el reflujo venoso del eje safeno. No nos olvidemos que sea cual sea la técnica que utilicemos, debemos tener el cuenta el tratamiento que daremos a las varices tributarias: flebectomía simultánea, escleroterapia simultánea, escleroterapia diferida o, simplemente, esperar.
Vamos a hacer una pequeña revisión y actualización de cada una de las modalidades.
EndoláserLa tecnología láser se emplea en medicina en multitud de campos. La ablación térmica endovenosa láser (conocida como EVLA, por sus siglas en inglés), fue descrita por primera vez por Puglisi et al.11, aunque se asume que la primera publicación real es del 200112, y desde entonces ha tenido una gran difusión. Bajo el concepto de fototermolisis selectiva, el láser emite una longitud de onda de luz dirigida al cromóforo del tejido diana. La primera generación de láseres utilizaba una longitud de onda entre 800 y 1.000nm, dirigidos principalmente al cromóforo de la hemoglobina, mientras que las nuevas generaciones presentan una longitud de onda entre 1.300 y 1.600nm, dirigida principalmente a los cromóforos de agua y células de la pared endotelial, ocasionando la lesión de la pared de la vena, mediada directamente por absorción de la energía del fotón (radiación térmica) e indirectamente por convección térmica a partir de burbujas de vapor, y la conducción térmica a partir de sangre calentada13,14.
Desde los inicios, la tecnología láser se ha acompañado de ciertas incertidumbres: ¿Debe existir contacto directo con el endotelio? ¿Cuánta energía debe liberarse? ¿Qué longitud de onda es la adecuada? En definitiva, ¿qué láser escoger? La elección de una longitud de onda definitiva aún es cuestión de debate, debido a que diferentes estudios realizados no son concluyentes. Es clara una tendencia a que el láser con longitudes de ondas superiores así como el uso de fibras con emisión de ondas de forma radial tienen mejores resultados sobre la calidad de vida del paciente.
Doganci et al.15, en su estudio de 60 pacientes (106 extremidades), donde comparaban endoláser de 980nm con fibra de emisión frontal frente al endoláser de 1.470nm con fibra de emisión radial, reportan un éxito técnico del 100% con ambos métodos, permaneciendo el mismo porcentaje de venas ocluidas hasta el seguimiento a los 6 meses. Pero parámetros de morbilidad como dolor local, equimosis, induración y parestesias fueron también evaluados y se encontró una reducción significativa a favor del láser 1470nm y fibra radial en comparación con el láser 980nm y fibra frontal. También en los parámetros de satisfacción del paciente el láser 1.470nm obtuvo una diferencia significativa a su favor en el primer mes de seguimiento, aunque ambos mejoraron la calidad de vida del paciente con respecto a su estado previo al tratamiento16. Aunque en un principio se mantiene la duda de que si estos resultados están referidos a la longitud de onda o al uso de fibra radial, o a una combinación de ambos factores. Hirokawa et al.17 demuestran, en su estudio de comparación de láser con fibra radial de 1.470nm frente a láser de 1.470 con fibra frontal, con 385 pacientes y 453 extremidades, una reducción clínicamente significativa en los efectos adversos a corto y largo plazo de aquellos paciente tratados con fibra de 1.470nm con fibra radial.
RadiofrecuenciaExiste conocimiento del empleo de la radiofrecuencia para tratamiento de la insuficiencia venosa superficial desde 1998 en algún caso en Suiza, pero la primera publicación se sitúa en 2002 en una revista japonesa. El primer efecto de la radiofrecuencia es la contracción del colágeno y posteriormente la desnaturalización de su matriz. En la evolución hacia el cierre fibrótico del vaso intervienen otros factores como el espasmo venoso, la denudación endotelial y el edema de la pared.
En la evolución de la endoablación por radiofrecuencia en España (la de mayor difusión está comercializada en la actualidad por la casa Medtronic), distinguimos 2 etapas bien marcadas. Una primera etapa en la que se utilizaba el catéter Closure Plus. Un dispositivo que, aunque tenía menos complicaciones locales que el endoláser, en términos de tasas de oclusión, era claramente inferior (85-88% frente a 97-98%).
En 2006 se inicia una segunda etapa gracias al diseño del catéter Closure Fast, que junto al empleo sistemático de la anestesia tumescente alcanzó tasas de oclusión del 98% similares al endoláser, pero con claramente menos complicaciones18. Este catéter facilita mucho el procedimiento, y su protocolización hace que sea fácilmente reproducible (fig. 2).
Existen multitud de trabajos que han comparado la radiofrecuencia con otras técnicas; inicialmente con la cirugía convencional19, y a posteriori especialmente con el endoláser. Un estudio compara la radiofrecuencia con 3 modalidades de endoláser de diferentes longitudes de onda: 810, 980 y 1.47020. La radiofrecuencia y el endoláser de 1.470 son las modalidades más eficaces y menos nocivas, con resultados muy similares.
El año pasado se publicaron los resultados a 5 años del estudio multicétrico liderado por Proebstle21. La tasa libre de reflujo a 5 años es del 95%. De las 295 extremidades tratadas, se observaron 3 recanalizaciones completas y 12 parciales; y de estas solo 6 fueron sintomáticas.
Vapor de aguaEl sistema de aplicar de forma pulsada vapor de agua a 120¿C para provocar la oclusión de ejes safenos insuficientes ha sido la última técnica de ablación térmica en incorporarse22. Aunque se llevaba algunos años hablando del procedimiento, este se caracterizó desde un principio por un escaso sustento bibliográfico. En este primer estudio sobre 20 extremidades, aunque se consideró efectiva la técnica en 19, de ellas 7 presentaban a 6 meses algún grado de recanalización.
Sin embargo estudios posteriores han demostrado unas tasas de oclusión a un año similares a otros dispositivos de ablación térmica. Milleret et al.23 trataron 88 venas y consiguieron una tasa de obliteración del 96,1% a 12 meses según análisis de Kaplan-Meier. Aunque por otro lado, si bien lo consideraban como efectos secundarios poco importantes, 60 piernas mostraban algún grado de equimosis.
El vapor de agua es un sistema de ablación térmica que requiere, o es recomendable, el empleo de anestesia tumescente24. Y aunque hay publicaciones entusiastas, generalmente de centros aislados y con pocos pacientes, como decíamos antes, no ha alcanzado la difusión de otras técnicas endovasculares25. El sistema, ideado en Francia, apareció en su primer momento como alternativa al endoláser y la radiofrecuencia, para los casos de ejes safenos tortuosos y muy superficiales. El catéter efectivamente es claramente más fino que el de la radiofrecuencia y puede permitir navegar por venas no rectilíneas, aunque se complica por la gruesa conexión al generador con una funda estéril. El campo se llena de conexiones, ya que hay que añadir la sonda del ecógrafo y la anestesia tumescente.
Escleroterapia ecoguiadaYa en 1939 McAusland inyectó aire en forma de espuma en pacientes con varices, con un objetivo terapéutico26. Desde entonces se han sucedido multitud de autores que han dejado su huella en este campo, y es de justicia resaltar a 2: Cabrera27 y Tesari28. Pero si antes hablábamos de la escasa consistencia científica de algunos procedimientos debido a la variabilidad técnica, es aquí donde alcanza su máxima expresión.
¿Qué esclerosante utilizar? ¿A qué concentración? ¿Cómo elaborar la espuma? ¿Con qué gas? ¿Como inyectar la microespuma, con punción directa o catéter en retirada? ¿Con o sin anestesia tumescente? Son muchas preguntas sin respuesta definitiva. Probablemente el profesional dedicado a la escleroterapia ha ido probando e incorporando de forma paulatina aquellos detalles técnicos que le mejoraban el resultado. Puede parecer una exageración, pero podríamos decir que cada «esclerosador» tiene su técnica de «escleroterapia».
En general, la escleroterapia troncular ofrece menos morbilidad local que la ablación térmica en cuanto a lesiones nerviosas, pero, generalmente, lleva mayores tasas de tromboflebitis y pigmentación. Y aunque pueden considerarse resultados aceptables, es la modalidad que ostenta las tasas de fracaso más altas; tanto en cuanto a porcentaje de oclusiones precoces fallidas como a mayor número de recanalizaciones a medio plazo29.
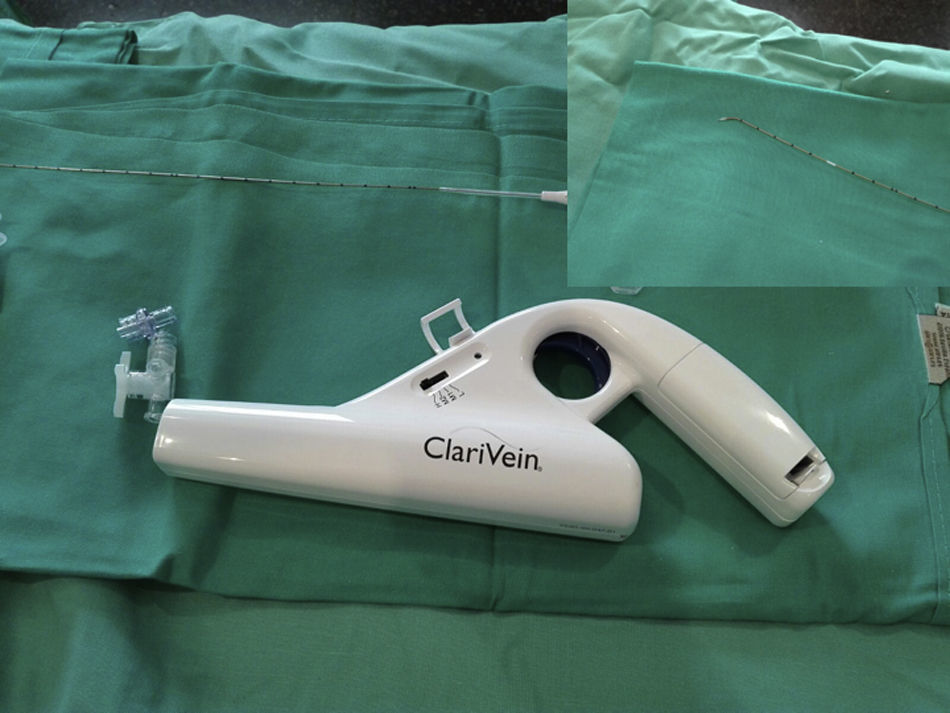
Ablación mecanicoquímicaEl catéter Clarivein® (Vascular Insights, Madison, CT, EE. UU.) es un dispositivo mínimamente invasivo con doble acción: por un lado, mecánica, con una guía que rota a 3.500rpm provocando un espasmo del endotelio venoso; y por otro lado, química, mediante la infusión del agente esclerosante que induce la fibrosis de la vena, eliminando la necesidad de aplicar anestesia tumescente en el trayecto tratado de vena (fig. 3).
La ablación mecanicoquímica ha demostrado ser un procedimiento seguro y eficaz en sus estudio iniciales en pacientes con enfermedad venosa por reflujo troncular de la safena interna y externa30,31.
Autores como Van Eekeren, et al.32 presentan resultados de 106 extremidades intervenidas mediante catéter Clarivein® con tasa de éxito técnico del 99% y sin complicaciones mayores. La tasa de oclusión a los 6 meses y al año es del 93,2 y 88,2%, respectivamente.
Pero no todo se reduce a tasas de oclusión. Van Eekeren, et al.32,33 comparan la radiofrecuencia y la ablación mecanicoquímica, para pacientes con varices, obteniendo resultados favorables con significación estadística para el sistema MOCA, en lo relativo al dolor perioperatorio, mejora en la calidad de vida y recuperación de las actividades de la vida diaria, lo que implica una ventaja sustanciosa en la reincorporación a la vida habitual de los pacientes intervenidos.
En un estudio multicéntrico, Bootun et al. también ha encontrado las ventajas del sistema MOCA frente a la radiofrecuencia en cuanto a dolor postoperatorio, con similares mejoras clínicas y de calidad de vida34.
Tang et al.35 presentan una serie de 371 extremidades tratadas mediante el catéter Clarivein® y reportan tasas de éxito técnico inmediato del 100%, con una tasa de oclusión de la vena del 94% al año de tratamiento, sin describir complicaciones mayores (trombosis venosa profunda) y un mínimo porcentaje de eventos adversos menores (flebitis transitorias, 4%).
El estudio MARADONA (Mechanochemical endovenous Ablation versus RADiOfrecueNcy Ablation in the treatment of primary GSV incompetence) ha sido diseñado para comparar directamente la tasa de éxito anatómico y clínico a un año comparado con la radiofrecuencia36. El ensayo MESSI se centrará en objetivos similares para pacientes con insuficiencia primaria de la vena safena externa37.
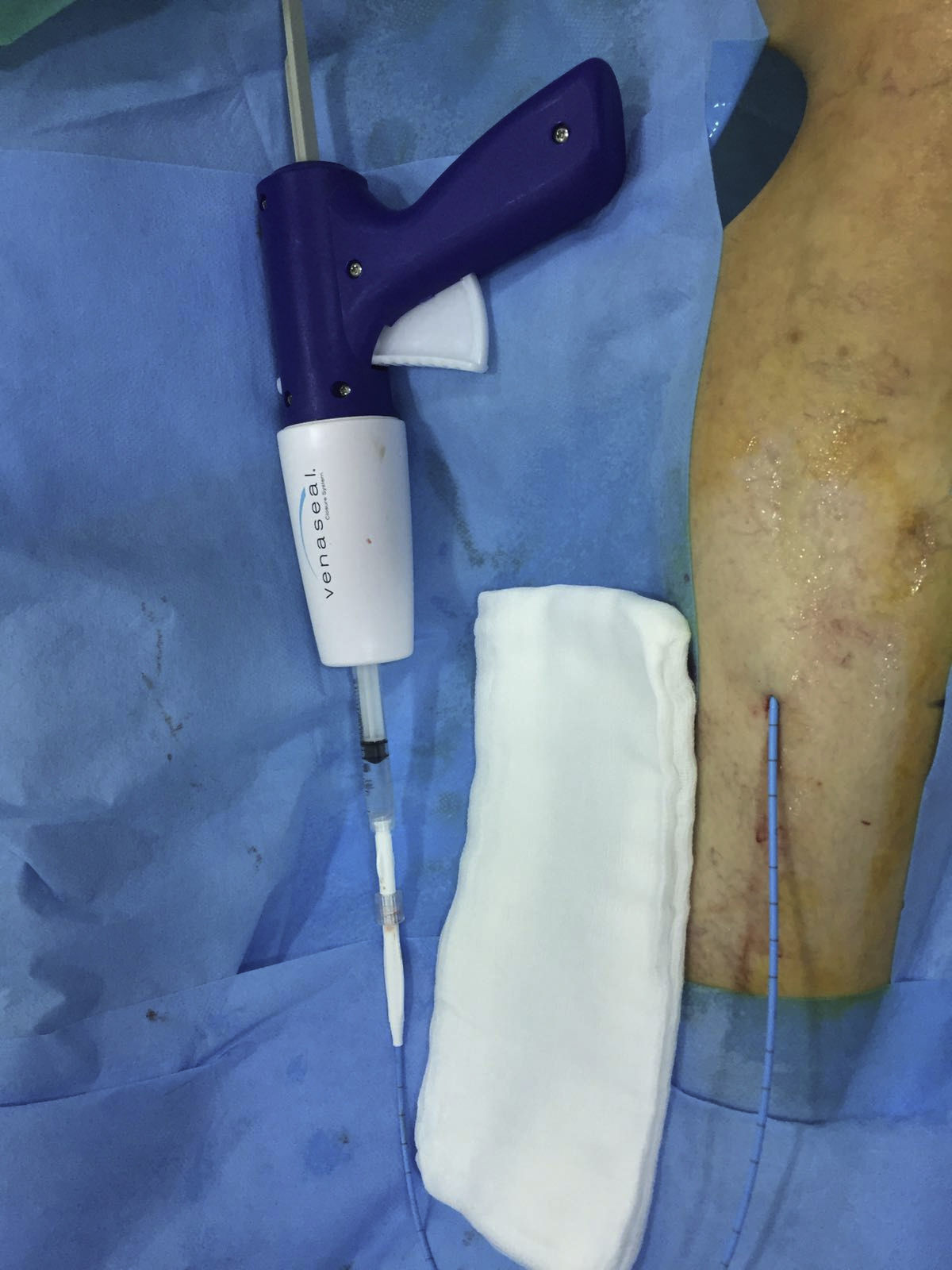
Sellado con adhesivoEl adhesivo cianoacrilato (Venaseal TM Closure System, Medtronic)(fig. 4) tiene una vida larga en cuanto a aplicaciones médicas, especialmente en malformaciones arteriovenosas cerebrales38. Las propiedades adhesivas del cianoacrilato y sus primeras aplicaciones médicas datan de 1951. Los derivados empleados en medicina son los ésteres de n-butilo, que proporcionan uniones fuertes y rígidas39. Su aplicación en insuficiencia venosa crónica se ha conseguido tras planificar algunas modificaciones, como otorgar al pegamento una mayor flexibilidad para tolerar el movimiento dinámico de las piernas, una rápida polimerización en contacto con la sangre y los tejidos, y especialmente una mayor viscosidad para eliminar el riesgo de embolización a sistema venoso profundo o circulación pulmonar.
Podríamos decir que es el último en aparecer. Pero de él disponemos ya de 3 estudios importantes: DR, eScope (europeo) y VeClose Trial (en EE. UU.).
Tras un primer intento en modelo animal40, el primer estudio en humanos sobre su aplicabilidad en el sellado de venas safenas internas incompetentes aparece publicado en 201341. Se trataron 38 pacientes consiguiendo una tasa de oclusión del 92% a un año según análisis mediante tablas de Kaplan-Meier.
Entre diciembre de 2011 y julio de 2012 se llevó a cabo un estudio prospectivo multicéntrico en 7 centros de 4 países (Reino Unido, Dinamarca, Holanda y Alemania), donde se trataron 69 venas safenas internas con embolización por catéter de cianoacrilato, sin anestesia tumescente ni compresión elástica postoperatoria. Se consiguieron tasas de oclusión del 100% a los 2 días, y del 95 y 90% a 3 y 6 meses respectivamente, según tablas de Kaplan-Meier, debido a recanalizaciones parciales. No hubo pigmentaciones ni parestesias42. Los autores publican los resultados del seguimiento a un año de 60 extremidades seguidas43 con tasas de oclusión del 94,3%, y a un año de 68 extremidades seguidas44, con tasas de oclusión del 92,9%.
En 2015 se publicó el estudio VeClose45, un estudio multicéntrico en EE. UU. donde se aleatorizaron 222 extremidades con incompetencia de la vena safena interna, para recibir 2 tratamientos, 108 en el grupo de Venaseal® y 114 en el grupo de radiofrecuencia. Las tasas de oclusión fueron muy similares, con un 97,2% a un año para el grupo Venaseal®; los efectos secundarios fueron escasos en ambos grupos, hallándose significación estadística en el menor número de equimosis del grupo Venaseal®.
Durante el 4.o symposium internacional sobre tratamiento endovenoso con el pegamento cianoacrilato, celebrado en Mainz en abril de 2016, el Dr. Ulf Zierau presentó su serie de 45 meses empleando el dispositivo Venaseal® sobre 616 pacientes y 1.106 extremidades (775 safenas internas y 331 safenas externas). Destaco 2 datos de manejo: empleó sedación en el 95% de los casos (probablemente innecesaria) y no usaron media el 98% de los pacientes. No hubo ningún caso de flebitis, trombosis venosa, parestesias o pigmentaciones; aunque sí un 12% de reacción inflamatoria local. La tasa de oclusión en el primer día de postoperatorio fue del 99,6; del 98,1% a 30 días; y del 97,6 a 6-8 y 45 meses.
El procedimiento no requiere anestesia tumescente ni compresión elástica postoperatoria. Dada la no necesidad de emplear medias de compresión elástica en el postoperatorio de Venaseal®46, se obvia así uno de los puntos donde no existe consenso sobre la terapia compresiva ideal postoperatoria47.
Diversos estudios han evaluado conceptos como sintomatología y calidad de vida, empleando el VCSS score, el cuestionario de Aberdeen (AVVQ) o el SF-36, con excelentes resultados47,48.
Análisis de los procedimientosPara intentar hacer una valoración global y personal de cada una de estas técnicas, hemos seleccionado algunos parámetros que podrían agruparse en diferentes categorías. Pero no se ha hecho un análisis completo de costes, porque resulta tremendamente complicado incluir todos los conceptos; aspectos como el personal necesario para el procedimiento, el tiempo empleado para cada una de ellos, la ubicación en un quirófano o una sala de curas, la repercusión económica de la baja sociolaboral, resultan muy difíciles de cuantificar y de comparar. De hecho las guías NICE, incluyendo términos de coste-efectividad, establecen la recomendación de utilizar siempre que sea posible, la endoablación térmica. Y esto ha levantado muchas ampollas, especialmente en Reino Unido. Nos podría parecer que la escleroterapia troncular es la estrategia menos cara, incluso asumiendo una mayor necesidad de retratamientos, como han defendido algunos autores que se han enfrentado al NICE49. Otros claramente defienden la decisión de los redactores de NICE de otorgar a la endoablación térmica la categoría de más coste-efectiva50.
En definitiva, hemos establecido 10 categorías, y a cada una de ellas le hemos dado una valoración de 0 a 5 (tabla 1).
Representación de las valoraciones de todas las técnicas para cada unos de los apartados y puntuación final
| EVLA | RFA | Vapor | ESCL | MOCA | CIA | |
|---|---|---|---|---|---|---|
| Sustento bibliográfico | 4 | 4 | 2 | 2 | 3 | 3 |
| Reproducibilidad | 3 | 4 | 3 | 3 | 3 | 5 |
| Sencillez | 4 | 5 | 4 | 4 | 4 | 4 |
| Bienestar para el paciente | 2 | 3 | 2 | 4 | 4 | 5 |
| Éxito inicial | 4 | 4 | 4 | 4 | 4 | 4 |
| Complicaciones postoperatorias | 2 | 3 | 2 | 2 | 4 | 5 |
| Bienestar postoperatorio | 4 | 4 | 4 | 3 | 4 | 5 |
| Éxito a medio plazo | 4 | 4 | 4 | 3 | 4 | 4 |
| Coste directo | 4 | 3 | 3 | 5 | 2 | 1 |
| Atracción | 5 | 4 | 2 | 4 | 3 | 4 |
| Total | 36 | 38 | 30 | 34 | 35 | 40 |
CIA: adhesivo cianoacrilato; ESCL: escleroterapia ecoguiada; EVLA: endoláser; MOCA: ablación mecanicoquímica; RFA: radiofrecuencia.
Las categorías son:
- 1.
Sustento bibliográfico y evidencia científica. Claro, las 2 técnicas más antiguas (EVLA y radiofrecuencia) son las que mayor soporte científico tienen, y de mejor calidad. Si bien los últimos dispositivos, como el Clarivein y el adhesivo Venaseal®, han iniciado su andadura con trabajos de gran calidad.
- 2.
Reproducibilidad. En este apartado valoramos conceptos como protocolización. Valoramos si el procedimiento es aplicable al mayor número de pacientes posibles; así pues tenemos en cuenta, entre otras, situaciones como: intentar evitar MOCA y escleroterapia en venas grandes, eludir la ablación térmica en pacientes muy delgados, venas extrafasciales y safenas externas, etc.
- 3.
Sencillez. Ahora valoramos aspectos como curva de aprendizaje, tiempo medio consumido para cada procedimiento. Consideramos que la punción y canalización endovenosa tienen el mismo grado de dificultad para todos. Y aunque todos son muy similares, en opinión de nuestro grupo, en este apartado gana la radiofrecuencia. El dispositivo Venseal® tiene muy claramente definido el procedimiento como la radiofrecuencia pero consume más tiempo medio. La escleroterapia y el endoláser consideramos que tienen un pequeño factor de variabilidad, y el sistema MOCA precisa una curva de aprendizaje ligeramente superior.
- 4.
Bienestar para el paciente. Consideramos importantes aspectos como el lugar de tratamiento (si es un quirófano o una sala de curas), si es necesaria la anestesia tumescente y/o la sedación, el dolor que genera el procedimiento, etc.
- 5.
Éxito inicial. Aquí vamos a fijarnos exclusivamente en las tasas de oclusión, donde todos los procedimientos son muy similares.
- 6.
Complicaciones postoperatorias. Dolor, tromboflebitis, lesión nerviosa. La radiofrecuencia parece haber demostrado siempre su superioridad en este aspecto frente al láser, y las últimas opciones más novedosas parece que superan a la radiofrecuencia.
- 7.
Bienestar postoperatorio. Necesidad de contención elástica; prohibición de exposición solar; riesgo de pigmentación; recuperación sociolaboral. Creemos que el dispositivo Venaseal® aporta muchas ventajas en este apartado.
- 8.
Éxito a medio plazo. Tasa de oclusión, recanalizaciones, necesidad de retratamientos. Creemos que la escleroterapia ecoguiada ofrece los peores resultados en este apartado.
- 9.
Coste directo. Como hemos explicado previamente, es un apartado irreal, ya que nos centramos solo en el precio de los dispositivos y fungible necesarios; y aquí, el dispositivo Venaseal® resulta muy caro en comparación al resto. Consideramos que la escleroterapia y el endoláser son los más económicos en términos de coste directo del material.
- 10.
Atracción. Este apartado valora la fascinación, la seducción, el hechizo que puede generar sobre los pacientes, y por lo tanto, la facilidad de difusión. Y aquí creemos que no hay color, la palabra LÁSER gana a cualquier otra técnica. Y estamos convencidos que en algunos casos se emplea el término endoláser para referirse a otro tipo de procedimiento endovascular. Hemos de reconocer también que las palabras RADIOFRECUENCIA y ESPUMA han ganado en los últimos años muchos puestos, y vemos mucho futuro en el concepto de PEGAMENTO.
Si ya de por sí las técnicas endovasculares en el tratamiento de la insuficiencia venosa superficial por incompetencia de ejes safenos suponían un gran avance frente a la cirugía convencional u otras técnicas abiertas, en conceptos como menor agresividad y más rápida recuperación sociolaboral, estas mismas están evolucionando todavía más para eliminar algunas complicaciones cosméticas y efectos secundarios como las parestesias y la equimosis, y eludir el quirófano clásico como el lugar de realización. Venaseal® supone el último eslabón en la actualidad, que aunque tiene que demostrar sus bondades a largo plazo, se postula como una gran modalidad terapéutica, que además elimina la necesidad de la compresión elástica.
No parestesias, ausencia de pigmentaciones, no quirófano, no medias, son muchos aspectos atractivos para el paciente.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.