El linfedema se define como un aumento anormal de líquido rico en proteínas en el espacio intersticial debido a una alteración de la capacidad de transporte del sistema linfático, que se manifiesta por un incremento del tamaño o hinchazón de una extremidad1.
Tiene un efecto negativo en el paciente desde el punto de vista físico y psicosocial, provocando alteraciones de la imagen corporal, limitaciones de la movilidad de los miembros, dolor, malestar y aumento de la frecuencia de infecciones, del uso de antibióticos y de las hospitalizaciones.
Se estima que unos 300 millones de personas están afectadas por linfedema de los miembros. Menos de un 10% de estos casos son idiopáticos o primarios, originados por una alteración o disfunción congénita o primaria en el sistema linfático; el resto son secundarios, siendo la terapia oncológica, y dentro de ella los tratamientos del cáncer de mama, la primera causa de linfedema2.
Su presentación clínica consiste en aumento de volumen de la extremidad, inicialmente con consistencia elástica y progresivamente dura, sin cambio de coloración o temperatura asociada. Con la evolución de la enfermedad aparece una fibrosis irreversible de la piel, con lesiones hiperqueratósicas o linfangiectasias, lo cual aumenta el riesgo colonización de la piel por bacterias, celulitis o dermato-linfa-adenitis1. La clínica y la exploración del paciente, nos permite realizar la estadificación del linfedema (tabla 1).
Estadios del linfedema según la Sociedad Internacional de Linfología
| Estadio | Definición |
|---|---|
| 0 | Inflamación subclínica no evidente |
| I | Edema con fóvea, que desaparece a la elevación de la extremidad |
| II | IIa: edema con fóvea pero desaparece raramente a la elevación de la extremidad |
| IIb: edema sin fóvea (consistencia tisular duro-elástica) | |
| III | Edema duro y sin fóvea. Cambios tróficos de la piel |
En la actualidad, la base del tratamiento de esta enfermedad es el despistaje precoz y seguimiento por parte de rehabilitación, incluyendo educación y terapia física descongestiva. Hay diferentes técnicas quirúrgicas basadas en la microcirugía que intentan mejorar el drenaje linfático como: bypass linfático-venoso y autotransplante linfático. El «debulking» consiste en la liposucción o escisión de la piel, tejido celular subcutáneo e incluso fascia; lo cual reduce el volumen de la extremidad afectada en los casos más avanzados2. Las técnicas quirúrgicas descritas previamente son complejas técnicamente y requieren de vasos linfáticos funcionantes en la extremidad afecta, lo cual desgraciadamente no siempre es posible.
En 2015 comenzaron a parecer publicaciones y conferencias en los principales congresos internacionales de la especialidad a propósito de un nuevo tratamiento quirúrgico para el linfedema de los miembros consistente en la creación de canales artificiales, mediante el implante de tubos de silicona en el tejido celular subcutáneo, desde la porción más distal de la extremidad hasta la región inguinal o lumbar en el caso de miembros inferiores y hasta la región escapular en el caso de miembros superiores, a través de los cuales circula la linfa hasta regiones sanas2.
Previo a la realización de esta técnica quirúrgica se requiere un extenso estudio médico. Se requieren pacientes en estadio II o III, con buena adherencia previa al tratamiento médico mediante terapia física descongestiva que incluye drenaje linfático y medidas de compresión. Se realiza profilaxis antibiótica prolongada pre y postoperatoria con derivados de la penicilina, por el alto riesgo de infecciones cutáneas de estos pacientes. Además, se realizan linfogammagrafía pre y poscirugía y medición de volumen del miembro mediante circometría pre y postoperatoria, para evaluar la evolución de la enfermedad2.
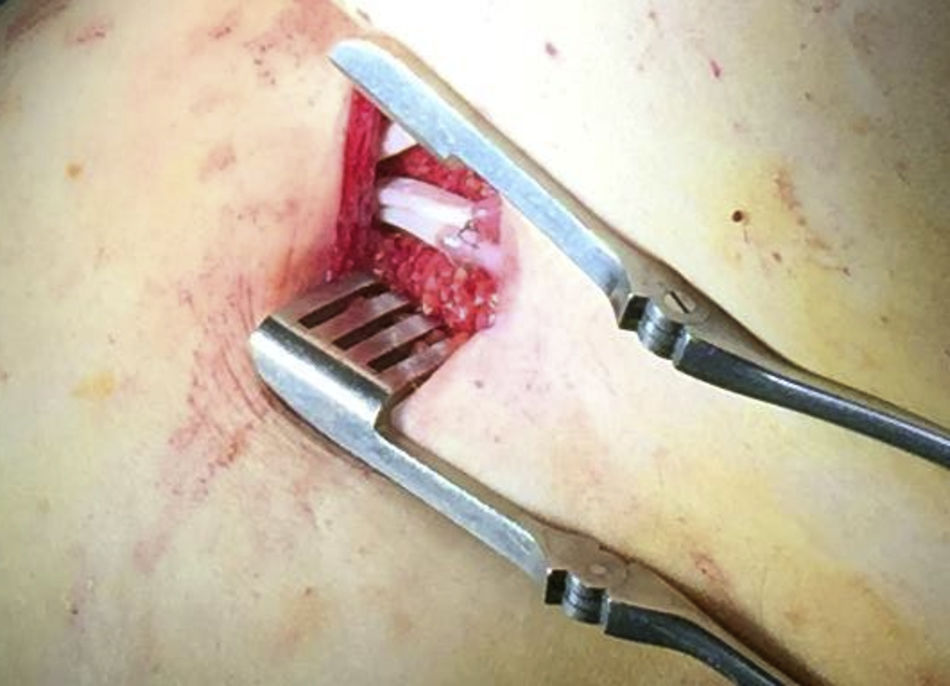
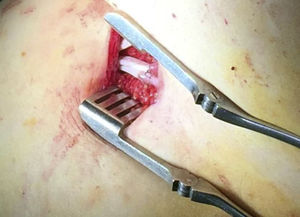
Los tubos de silicona a implantar, tiene un diámetro de 3mm y son multiperforados, con el fin de recoger la linfa acumulada a lo largo de toda la extremidad afecta. Se ha demostrado el comportamiento inerte de los mismos, sin haber evidenciado reacción de cuerpo extraño asociada. Estos tubos son hidrófobos, con el fin de evitar la proliferación de bacterias o tejido conectivo en su interior o a su alrededor, lo que podría disminuir su eficacia. Además este aspecto permite una fácil retirada, en caso de ser necesaria2.
Respecto a la técnica quirúrgica consiste en el implante de 3 tubos de silicona, desde la zona más distal de la extremidad a la más proximal. En la extremidad superior se realiza un abordaje craneal a la articulación radio-metacarpiana y se tunelizan hasta la región escapular. En la extremidad inferior, el abordaje distal se realiza a nivel de la cara medial del tobillo y se tuneliza subcutáneo por la cara interna de la extremidad hasta la región inguinal y lumbar (fig. 1). Una vez colocados los tubos se fijan entre sí y con el tejido circundante para evitar su migración. Los pacientes reinician su actividad precozmente con medidas de compresión y drenaje linfático, y continuarán con la antibioterapia profiláctica2.
Según el artículo publicado por Olszewski y Zaleska, la mejoría clínica y disminución de la circometría aparece en las primeras 2 semanas tras la cirugía, fundamentalmente a nivel de la pantorrilla en miembro inferior, mostrando ser una técnica segura y eficaz.
En relación con lo anteriormente expuesto, hemos comenzado a realizar esta técnica en nuestro centro desde hace un año, en colaboración con el servicio de rehabilitación. Hasta la actualidad hemos tratado 7 pacientes, con excelentes resultados a corto plazo respecto a la disminución de volumen de la extremidad afecta, disminución de infecciones y mejoría de calidad de vida, que esperamos poder comunicarles tan pronto como tengamos resultados a medio plazo.