Durante la pandemia COVID-19, la actividad nacional de trasplante se ha visto reducida por la sobrecarga del sistema sanitario y la preocupación por la seguridad de los pacientes en esta situación. El objetivo de nuestro trabajo es exponer la actividad de trasplante renal en Cantabria durante el estado de alarma, así como valorar la seguridad del programa de trasplante.
Material y métodosEstudio retrospectivo de los trasplantes renales realizados en nuestro Centro desde el inicio del estado de alarma hasta el inicio del desconfinamiento en Cantabria. Análisis descriptivo de los datos demográficos de receptores y sus donantes, datos intraoperatorios y resultados postoperatorios. Análisis comparativo con los datos del mismo periodo de 2017-2019, mediante los estadísticos χ2 para variables categóricas, T-Student y U de Mann-Whitney en caso de variables cuantitativas de distribución normal y no normal, respectivamente.
ResultadosSe realizaron 15 trasplantes renales en el periodo descrito. El 7,5% de pacientes presentaron función renal retrasada (FRR); el 26,6% mostró datos de rechazo agudo; ningún paciente presentó enfermedad por COVID-19. En el análisis comparativo, es llamativo el aumento del número de trasplantes frente a periodos anteriores (15 vs. 5,6), a expensas de donantes de fuera de Cantabria (93,3%). No encontramos diferencias estadísticamente significativas en cuanto a tiempo de isquemia fría (p=0,77), FRR (p=0,73), necesidad de diálisis (p=0,54), o aparición de complicaciones posquirúrgicas (p=0,61).
ConclusionesLa evolución de la pandemia en nuestra región y la adopción de medidas de protección rigurosas han permitido reiniciar el programa de trasplante renal de una forma temprana y segura, aumentando el número de trasplantes realizados frente a años anteriores y manteniendo unos resultados postoperatorios tempranos comparables.
During the COVID-19 pandemic, the national transplant activity has been reduced due to the overload of the health system and concern for patient safety in this situation. The aim of our work is to expose the activity of kidney transplantation in Cantabria during the state of alarm, as well as to assess the safety of the transplantation program.
Material and methodsRetrospective study of kidney transplants performed in our Center from the beginning of the state of alarm until the beginning of the lockdown easing in Cantabria. Descriptive analysis of the demographic data of recipients and their donors, intraoperative data and postoperative outcomes. Comparative analysis with the data of the same period in 2017-2019, by means of the χ2 for categorical variables, Student's T and Mann-Whitney U tests in case of quantitative variables of normal and non-normal distribution, respectively.
ResultsFifteen kidney transplants were performed in the period described. Delayed renal function (DRF) was seen in 7.5% of patients, and 26.6% showed data of acute rejection; no patient presented COVID-19 disease. Comparative analysis showed a remarkable increase in the number of transplants in comparison with previous periods (15 vs 5.6), at the expense of donors from outside Cantabria (93.3%). We found no statistically significant differences in terms of cold ischemia time (p=0.77), DRF (p=0.73), need for dialysis (p=0.54), or appearance of post-surgical complications (p=0.61).
ConclusionsThe evolution of the pandemic in our region, and the adoption of strict protective measures has allowed the early and safe resumption of the renal transplantation program, increasing the number of transplants performed compared to previous years and maintaining comparable early post-operative results.
Desde su detección en China en enero de 2020, la enfermedad por COVID-19 se ha propagado a nivel global. El 11 de marzo de 2020, tras haberse notificado más de 210.000 casos, la Organización Mundial de la Salud (OMS) declaró la situación de pandemia mundial1. En febrero de 2020 se notificaron los 2 primeros casos en España, extendiéndose desde ese momento a todo el territorio nacional2.
El sistema sanitario ha tenido que adaptarse para poder atender al número creciente de pacientes afectados por COVID-19 y continuar prestando una atención segura y de calidad al resto de pacientes, siendo necesario reducir al mínimo la actividad quirúrgica en toda España3, siguiendo las recomendaciones de distintas organizaciones4,5.
La actividad de trasplante no ha sido una excepción. Tras la declaración del estado de alarma el 13 de marzo de 2020, hubo una drástica reducción del número de donaciones y trasplantes renales en el territorio nacional. Sin embargo, Cantabria ha vivido una situación sanitaria excepcional en comparación con otras comunidades, con un pico máximo de hospitalización por COVID-19 de 400 pacientes, la mitad de los cuales se localizaban en el Hospital Marqués de Valdecilla (HUMV). Esto, junto al enorme esfuerzo de los profesionales, ha favorecido que el programa de trasplante del HUMV haya podido retomarse de forma temprana frente a la situación de gran parte del país.
El objetivo del estudio es exponer la actividad y resultados del programa de trasplante renal durante el estado de alarma en Cantabria, así como valorar la seguridad del programa durante la pandemia. Para contextualizar estos resultados, se comparan con el mismo periodo temporal de los 3 años previos.
Material y métodosSe realiza una recogida de datos retrospectiva de la actividad de trasplante renal del HUMV en el periodo comprendido entre la declaración del estado de alarma en España y el comienzo de la fase 1 de desconfinamiento en Cantabria (11 mayo) del año 2020, así como una recogida de los mismos datos del mismo periodo de los años 2017-2019.
El protocolo de trasplante renal utilizado sigue las recomendaciones de las guías europeas de urología6, e incluye las recomendaciones de la Organización Nacional de Trasplantes (ONT) durante la pandemia COVID-197:
- -
Todos los donantes se sometieron a cribado SARS-COV-2 mediante muestra de lavado broncoalveolar, con resultado negativo.
- -
Todos los receptores renales fueron sometidos a test SARS-COV-2 mediante PCR de frotis nasofaríngeo, con resultado negativo.
- -
De forma protocolizada, tras la intervención, los receptores pasan las primeras 24-48h en la unidad de cuidados intensivos.
- -
El régimen de inmunosupresión postoperatoria se establece según el riesgo de necrosis tubular aguda (NTA) y el riesgo inmunológico:
- 1.
En pacientes de bajo riesgo, se utiliza la pauta estándar con triple terapia: tacrolimus 0,1mg/kg/12h, prednisona 10mg/12h y micofenolato mofetil (MMF) 500mg/12h.
- 2.
En pacientes de alto riesgo de NTA-asistolia tipo 3, donante mayor de 65 años, isquemia fría mayor de 24h, donante con factores de riesgo cardiovascular: tacrolimus 0,05mg/kg/12h, prednisona 10mg/12h y MMF 500mg/12h y se añade basiliximab 20mg.
- 3.
En pacientes de alto riesgo inmunológico-pacientes hiperinmunizados (programa Plan nacional de Acceso al Trasplante renal para pacientes Hiperinmunizados [PATHI]): se establece la pauta estándar añadiendo timoglobulina al tratamiento. Su dosis es dependiente del recuento linfocitario.
- -
Durante el ingreso y tras el alta, solo se repite el frotis nasofaríngeo en pacientes con contactos estrechos o sintomatología compatible con COVID-19.
Se recogieron variables clínicas de los receptores, incluyendo edad, sexo, procedencia, enfermedad renal de base, comorbilidades y tipo de terapia sustitutiva.
Se registraron también las variables clínicas de los donantes (sexo, edad, procedencia, tipo de muerte), y discordancia HLA-ABDR.
Se incluyeron variables perioperatorias, incluyendo tiempo de isquemia fría, complicaciones posquirúrgicas, clasificadas según el sistema Clavien-Dindo, función renal retrasada (FRR) (definida como la necesidad de diálisis en la primera semana postrasplante), necesidad de hemodiálisis o biopsia renal, y resultados funcionales hasta la retirada del catéter ureteral o el alta hospitalaria, mediante los parámetros analíticos de creatinina sérica y filtrado glomerular estimado por CKD-EPI.
Se realiza un análisis descriptivo de los resultados en el periodo descrito. Se analiza la distribución de las variables cuantitativas mediante la prueba de Shapiro-Wilks (o Kolmogorov-Smirnoff), resumiendo los resultados como media y desviación estándar (DE) o mediana y rango intercuartílico (RIC). Análisis comparativo con los datos de años previos, utilizando χ2 para variables categóricas, T-Student para variables cuantitativas de distribución normal y U de Mann-Whitney en aquellas con distribución no normal. Se considera significación estadística un valor de p<0,05. El análisis estadístico se realizó con la herramienta SPSS Statistics for Windows, versión 22 (Armonk, NY: IBM Corp.)
ResultadosEn el periodo descrito de 2020, se realizaron 14 trasplantes renales y un trasplante páncreas-riñón en este Centro. El seguimiento medio de la cohorte fue de 40,5 días (RIC 33,5-48,5).
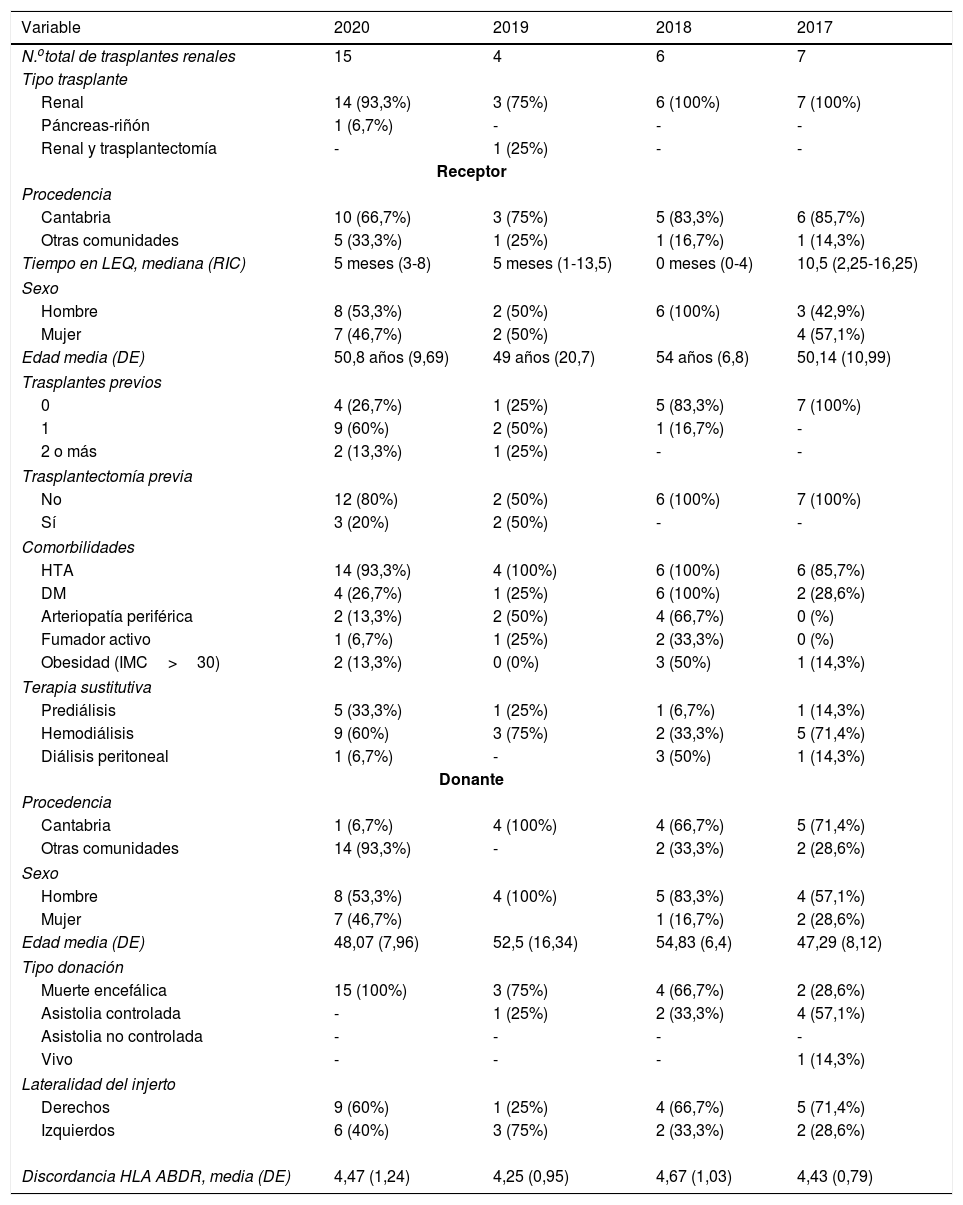
En la tabla 1 se detallan las variables clínicas de receptores y donantes.
Datos demográficos de receptores y donantes
| Variable | 2020 | 2019 | 2018 | 2017 |
|---|---|---|---|---|
| N.ototal de trasplantes renales | 15 | 4 | 6 | 7 |
| Tipo trasplante | ||||
| Renal | 14 (93,3%) | 3 (75%) | 6 (100%) | 7 (100%) |
| Páncreas-riñón | 1 (6,7%) | - | - | - |
| Renal y trasplantectomía | - | 1 (25%) | - | - |
| Receptor | ||||
| Procedencia | ||||
| Cantabria | 10 (66,7%) | 3 (75%) | 5 (83,3%) | 6 (85,7%) |
| Otras comunidades | 5 (33,3%) | 1 (25%) | 1 (16,7%) | 1 (14,3%) |
| Tiempo en LEQ, mediana (RIC) | 5 meses (3-8) | 5 meses (1-13,5) | 0 meses (0-4) | 10,5 (2,25-16,25) |
| Sexo | ||||
| Hombre | 8 (53,3%) | 2 (50%) | 6 (100%) | 3 (42,9%) |
| Mujer | 7 (46,7%) | 2 (50%) | 4 (57,1%) | |
| Edad media (DE) | 50,8 años (9,69) | 49 años (20,7) | 54 años (6,8) | 50,14 (10,99) |
| Trasplantes previos | ||||
| 0 | 4 (26,7%) | 1 (25%) | 5 (83,3%) | 7 (100%) |
| 1 | 9 (60%) | 2 (50%) | 1 (16,7%) | - |
| 2 o más | 2 (13,3%) | 1 (25%) | - | - |
| Trasplantectomía previa | ||||
| No | 12 (80%) | 2 (50%) | 6 (100%) | 7 (100%) |
| Sí | 3 (20%) | 2 (50%) | - | - |
| Comorbilidades | ||||
| HTA | 14 (93,3%) | 4 (100%) | 6 (100%) | 6 (85,7%) |
| DM | 4 (26,7%) | 1 (25%) | 6 (100%) | 2 (28,6%) |
| Arteriopatía periférica | 2 (13,3%) | 2 (50%) | 4 (66,7%) | 0 (%) |
| Fumador activo | 1 (6,7%) | 1 (25%) | 2 (33,3%) | 0 (%) |
| Obesidad (IMC>30) | 2 (13,3%) | 0 (0%) | 3 (50%) | 1 (14,3%) |
| Terapia sustitutiva | ||||
| Prediálisis | 5 (33,3%) | 1 (25%) | 1 (6,7%) | 1 (14,3%) |
| Hemodiálisis | 9 (60%) | 3 (75%) | 2 (33,3%) | 5 (71,4%) |
| Diálisis peritoneal | 1 (6,7%) | - | 3 (50%) | 1 (14,3%) |
| Donante | ||||
| Procedencia | ||||
| Cantabria | 1 (6,7%) | 4 (100%) | 4 (66,7%) | 5 (71,4%) |
| Otras comunidades | 14 (93,3%) | - | 2 (33,3%) | 2 (28,6%) |
| Sexo | ||||
| Hombre | 8 (53,3%) | 4 (100%) | 5 (83,3%) | 4 (57,1%) |
| Mujer | 7 (46,7%) | 1 (16,7%) | 2 (28,6%) | |
| Edad media (DE) | 48,07 (7,96) | 52,5 (16,34) | 54,83 (6,4) | 47,29 (8,12) |
| Tipo donación | ||||
| Muerte encefálica | 15 (100%) | 3 (75%) | 4 (66,7%) | 2 (28,6%) |
| Asistolia controlada | - | 1 (25%) | 2 (33,3%) | 4 (57,1%) |
| Asistolia no controlada | - | - | - | - |
| Vivo | - | - | - | 1 (14,3%) |
| Lateralidad del injerto | ||||
| Derechos | 9 (60%) | 1 (25%) | 4 (66,7%) | 5 (71,4%) |
| Izquierdos | 6 (40%) | 3 (75%) | 2 (33,3%) | 2 (28,6%) |
| Discordancia HLA ABDR, media (DE) | 4,47 (1,24) | 4,25 (0,95) | 4,67 (1,03) | 4,43 (0,79) |
La edad media de los receptores era de 50,8años (DE 9,69), destacando que el 93,3% eran hipertensos, el 26,7% diabéticos y el 13,3% obesos.
Un 66,7% de los receptores residían en Cantabria, mientras que el 33,3% acudieron desde otras comunidades. Once pacientes eran segundos o terceros trasplantes (73,3%), de los cuales 3 se habían sometido a trasplantectomía.
Los donantes tenían una edad media de 48,1 (DE 7,96) años, siendo el 93,3% procedentes de otras comunidades autónomas. Todos eran donantes de muerte encefálica, no habiendo ningún donante de criterio extendido.
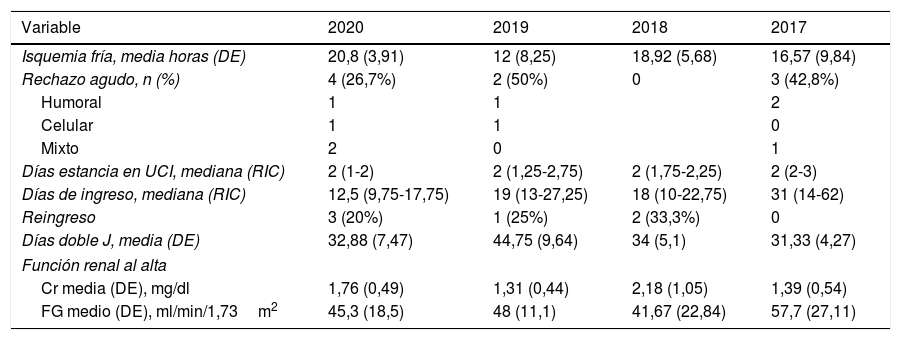
La isquemia fría media fue de 20,8 (DE 3,91) horas. Tras el trasplante, 2 pacientes (7,5%) presentaron función renal retrasada, precisando hemodiálisis en la primera semana postoperatoria.
Los datos postoperatorios se detallan en la tabla 2. Durante el ingreso, 2 pacientes presentaron fiebre, en ausencia de clínica respiratoria, gastrointestinal o miccional. Se realizó rastreo microbiológico, incluyendo frotis nasofaríngeo para descartar COVID-19 que resultó negativo en ambos casos, y radiografía de tórax sin anomalías.
Datos perioperatorios de los trasplantados renales en cada periodo
| Variable | 2020 | 2019 | 2018 | 2017 |
|---|---|---|---|---|
| Isquemia fría, media horas (DE) | 20,8 (3,91) | 12 (8,25) | 18,92 (5,68) | 16,57 (9,84) |
| Rechazo agudo, n (%) | 4 (26,7%) | 2 (50%) | 0 | 3 (42,8%) |
| Humoral | 1 | 1 | 2 | |
| Celular | 1 | 1 | 0 | |
| Mixto | 2 | 0 | 1 | |
| Días estancia en UCI, mediana (RIC) | 2 (1-2) | 2 (1,25-2,75) | 2 (1,75-2,25) | 2 (2-3) |
| Días de ingreso, mediana (RIC) | 12,5 (9,75-17,75) | 19 (13-27,25) | 18 (10-22,75) | 31 (14-62) |
| Reingreso | 3 (20%) | 1 (25%) | 2 (33,3%) | 0 |
| Días doble J, media (DE) | 32,88 (7,47) | 44,75 (9,64) | 34 (5,1) | 31,33 (4,27) |
| Función renal al alta | ||||
| Cr media (DE), mg/dl | 1,76 (0,49) | 1,31 (0,44) | 2,18 (1,05) | 1,39 (0,54) |
| FG medio (DE), ml/min/1,73m2 | 45,3 (18,5) | 48 (11,1) | 41,67 (22,84) | 57,7 (27,11) |
En cuanto a las complicaciones posquirúrgicas, el 66,7% de los pacientes no presentaron complicaciones, el 26,7% complicaciones Clavien I-II y solamente un paciente presentó una complicación Clavien IV —trombosis arterial del injerto renal en el trasplante combinado— que supuso trasplantectomía del injerto renal.
La mediana de ingreso fue de 12,5días (RIC 9,75-17,75), precisando reingreso 3 casos: un paciente por fiebre y 2 pacientes por deterioro de la función renal en el contexto de rechazo agudo. Cuatro pacientes (26,6%) presentaron rechazo agudo confirmado histológicamente. En el caso del rechazo humoral se trataron con 6 sesiones de plasmaféresis e inmunoglobulinas endovenosas; en el caso de rechazo celular, fueron tratados con timoglobulina.
En el análisis comparativo frente al periodo 2017-2019, no se hallan diferencias estadísticamente significativas en sexo, edad o comorbilidades de los receptores, aunque sí existen diferencias estadísticamente significativas en cuanto al número de trasplantes previos (p=0,014). En 2020, el 73,3% de los receptores habían recibido al menos un trasplante previo, mientras que los años anteriores el 76,5% fueron primeros trasplantes.
En cuanto a los donantes, existen diferencias estadísticamente significativas en su procedencia (p<0,05), siendo el 93,3% de fuera de la comunidad autónoma en 2020, frente al 23,5% de años anteriores.
No se encontraron diferencias significativas en cuanto a tiempo de isquemia fría (p=0,77), función renal retrasada (p=0,73), necesidad de diálisis (p=0,54), o aparición de complicaciones quirúrgicas (p=0,61) o médicas (p=0,78).
DiscusiónLa situación de alarma sanitaria ha puesto nuestro sistema de salud a prueba. Dada la alta ocupación de las unidades de cuidados intensivos, y la necesidad de readaptación de las áreas de quirófano o reanimación para el tratamiento de pacientes en situación de gravedad por COVID-19, surgió la necesidad de priorizar aquellos pacientes que serían sometidos a intervención quirúrgica durante el estado de alarma.
Desde la Asociación Europea de Urología (EAU) se publicaron una serie de recomendaciones generales en el manejo y priorización de los pacientes urológicos durante la emergencia sanitaria4. En línea con ello, en el HUMV se suspendieron aquellas intervenciones urológicas demorables, manteniendo únicamente la cirugía oncológica o urgente/emergente.
Además, no se puede considerar solamente una cuestión de ocupación; según la experiencia descrita por Lei et al., la cirugía electiva en pacientes portadores asintomáticos o en periodo de incubación de SARS-COV-2 podría acelerar y exacerbar la progresión de la enfermedad COVID-19, alcanzado una mortalidad del 20,5% en este escenario8. Estas proporciones son mucho mayores que las reportadas para pacientes hospitalizados por COVID-19 sin cirugía previa, con una mortalidad del 2,3% de la población general9,10.
Dentro de la cirugía urológica, el trasplante renal presenta una serie de particularidades, que puede hacer a estos pacientes más susceptibles de desarrollar una enfermedad infecciosa grave.
Se desconoce la potencial transmisión del virus a través del trasplante de órganos y tejidos humanos; no se han descrito casos de COVID-19 en receptores con sospecha de tener origen en el donante. Sin embargo, dado el riesgo potencial se deben mantener las medidas más estrictas.
Hasta la fecha, se han reportado pequeñas series de casos de COVID-19 en pacientes trasplantados. Clínicamente se presenta más frecuentemente con fiebre, tos y disnea. En las pruebas de imagen, se presenta como áreas parcheadas en vidrio deslustrado, en su mayoría bilateral, sobre todo en pacientes de mayor gravedad. Zhu et al. comparan la neumonía COVID-19 en trasplantados renales frente a sus convivientes sanos, describiendo que los pacientes trasplantados desarrollan una neumonía de mayor gravedad, junto con un ingreso y aclaramiento viral más prolongado11. Las tasas de mortalidad en esta población a causa de COVID-19 varían del 10-67% según las series11–14. En España, el equipo del Hospital 12 Octubre reporta 18 casos de COVID-19 en trasplantados, con una mortalidad del 27,8%15.
Ante esto, algunos equipos de trasplante manifestaron su preocupación por la seguridad del procedimiento de trasplante durante la pandemia16.
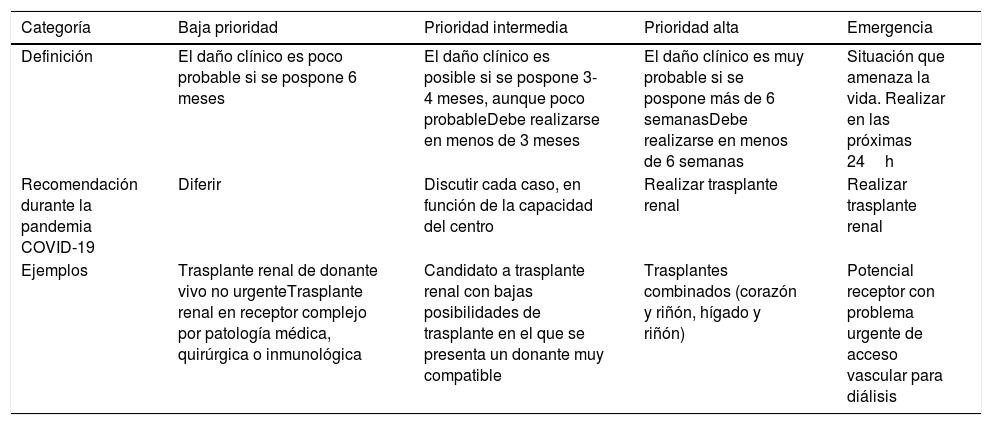
Las sociedades científicas respondieron ante la necesidad de nuevos protocolos de actuación. La EAU estableció un modelo de priorización de candidatos a trasplante durante la pandemia4, resumido en la tabla 3.
Recomendaciones de priorización para trasplante renal según la EAU durante el periodo de pandemia por COVID-19
| Categoría | Baja prioridad | Prioridad intermedia | Prioridad alta | Emergencia |
|---|---|---|---|---|
| Definición | El daño clínico es poco probable si se pospone 6 meses | El daño clínico es posible si se pospone 3-4 meses, aunque poco probableDebe realizarse en menos de 3 meses | El daño clínico es muy probable si se pospone más de 6 semanasDebe realizarse en menos de 6 semanas | Situación que amenaza la vida. Realizar en las próximas 24h |
| Recomendación durante la pandemia COVID-19 | Diferir | Discutir cada caso, en función de la capacidad del centro | Realizar trasplante renal | Realizar trasplante renal |
| Ejemplos | Trasplante renal de donante vivo no urgenteTrasplante renal en receptor complejo por patología médica, quirúrgica o inmunológica | Candidato a trasplante renal con bajas posibilidades de trasplante en el que se presenta un donante muy compatible | Trasplantes combinados (corazón y riñón, hígado y riñón) | Potencial receptor con problema urgente de acceso vascular para diálisis |
La ONT publicó un documento que recoge las directrices en la selección de donantes y receptores y cribado SARS-COV-2 durante la pandemia7, valorando los recursos de cada centro y la situación clínica del potencial receptor. Se recomienda priorizar los candidatos a trasplante en situación de urgencia o escasas posibilidades de trasplante, como sería el caso del paciente hiperinmunizado. Inicialmente, recomendaron también restringir la actividad de donación a donantes óptimos de muerte encefálica o asistolia controlada, difiriéndose el programa de donación en asistolia no controlada, los cuidados intensivos orientados a la donación o los donantes de criterio expandido.
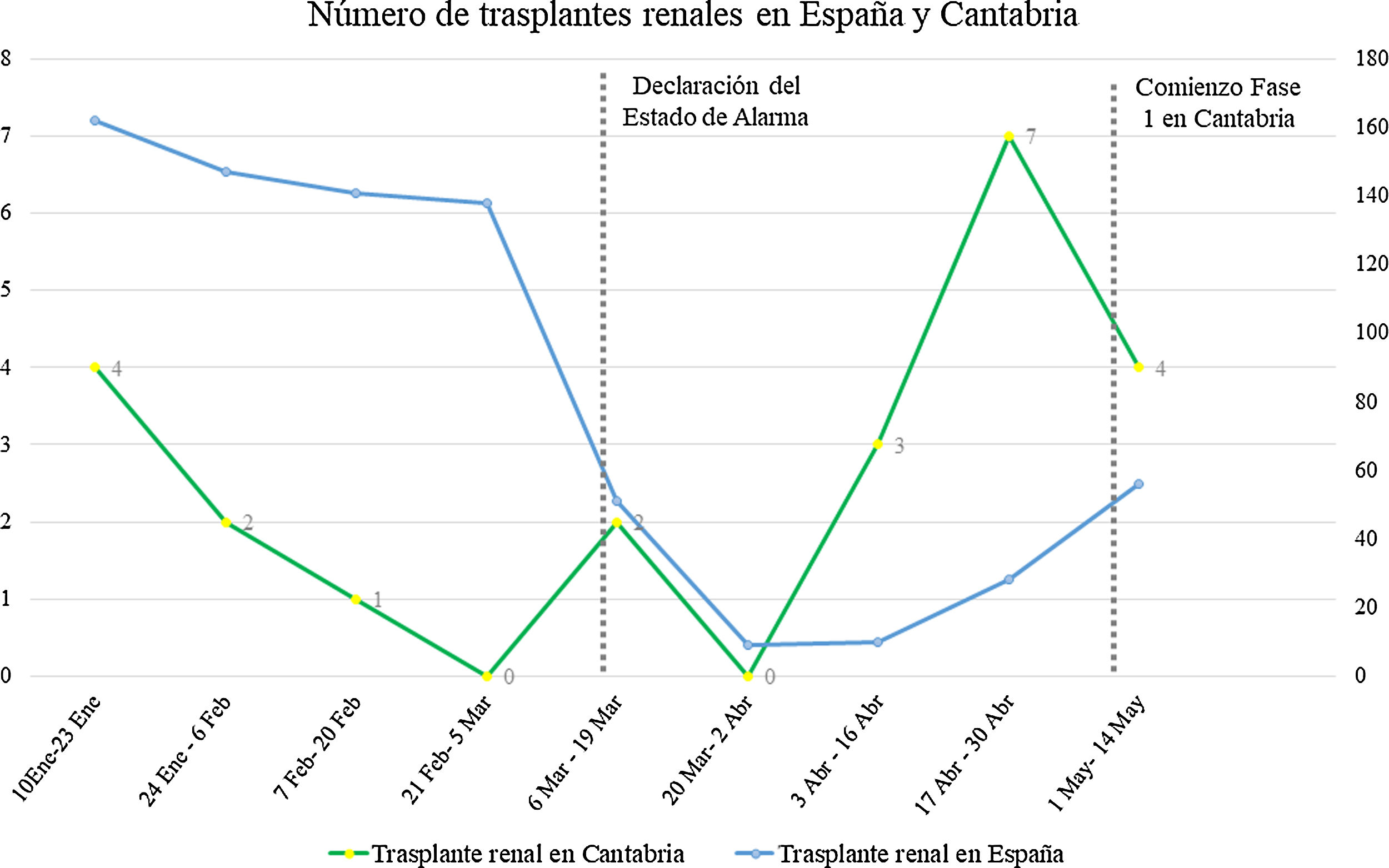
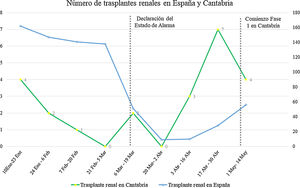
En España, las cifras de trasplantados disminuyeron desde una media de 16,1 trasplantes al día entre el 1 de enero y el 12 de marzo, a 2,1 trasplantes diarios durante las 6 primeras semanas del estado de alarma16.
En nuestro Centro, dado el riesgo de saturación hospitalaria al comienzo de la pandemia, se decidió reducir el programa de trasplante a donantes cadáver para pacientes dentro del PATHI. En este primer periodo, se llevó a cabo un único trasplante renal en un paciente hiperinmunizado.
Similares a las propuestas de Simonato et al.17, se aplicaron las siguientes medidas para poder continuar ofreciendo una atención segura:
El hospital fue dividido en zonas COVID y no-COVID, de manera que ambas áreas eran atendidas por distinto personal y seguían distintos circuitos y áreas de hospitalización. Todo paciente fue testado mediante frotis nasofaríngeo previo ingreso programado o urgente. La prueba se realizaba en un área específica para este fin, donde esperaban el resultado antes de ser trasladados a la planta de hospitalización. Aquellos pacientes que testaban positivo para SARS-COV-2 y cuya cirugía era demorable fueron suspendidos. En aquellos pacientes con test positivo pero cuya cirugía era de carácter urgente, la intervención se realizó bajo las medidas de protección adecuadas. Además, el personal sanitario con contacto sospechoso/confirmado también fue testado mediante PCR.
En el caso del trasplante renal, se aplicaron las medidas de cribado propuestas por la ONT7, descartando infección por SARS-COV-2 en todos los donantes, mediante PCR de lavado broncoalveolar, y en todos los receptores, mediante frotis nasofaríngeo. Durante el periodo de estudio, un potencial receptor renal testó positivo para SARS-COV-2 y por tanto fue rechazado para la realización de trasplante en ese momento.
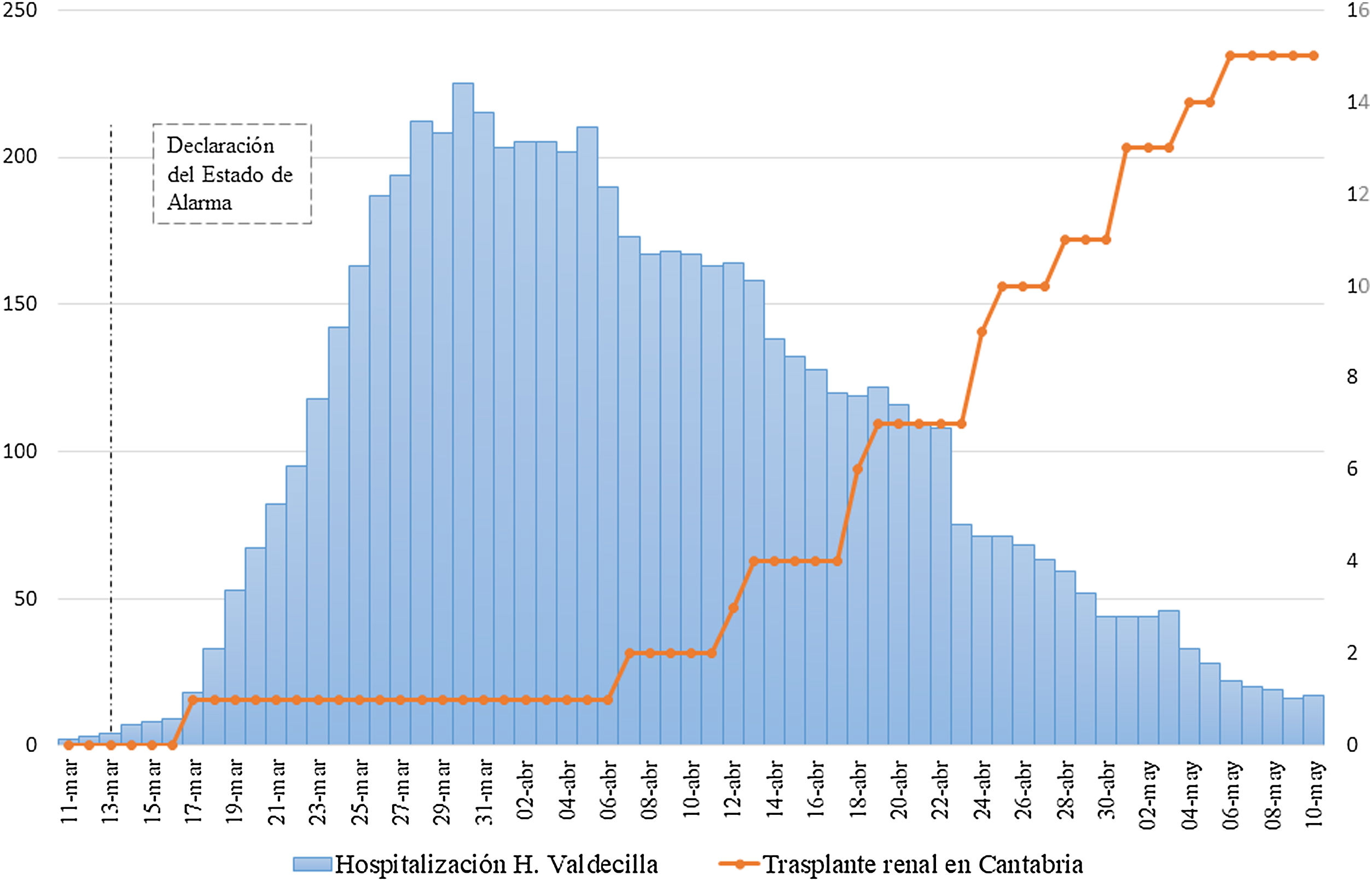
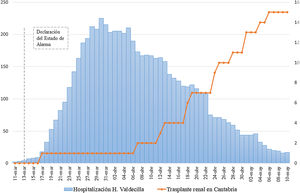
Tal y como se refleja en la figura 1, tras la aplicación de las medidas anteriores, y una vez superado el pico de hospitalización por COVID-19, se decidió reiniciar la actividad de trasplante en donante cadáver, a excepción de la asistolia no controlada, ya que la extrema urgencia de esta actividad no permitía asegurar la seguridad de la donación.
Mientras que la actividad nacional de trasplante continuaba siendo muy baja (fig. 2), la actividad en nuestro Centro aumentó de un trasplante en las 3 primeras semanas del estado de alarma a una media de 2,4 trasplantes/semana en las semanas subsiguientes.
Finalmente se realizaron un total de 15 trasplantes en el periodo de estudio, mientras que la media de los mismos periodos de los 3 años anteriores era de 5,6 trasplantes. Además, estos trasplantes han sido realizados a través de donaciones extracomunitarias, en contraste con la donación mayoritariamente local de años anteriores. Esto refleja la imposibilidad de gran parte del territorio nacional para asumir la realización de trasplantes por la enorme sobrecarga sanitaria que han sufrido ciertas zonas de España, que en este caso ha facilitado que Cantabria pueda casi triplicar las cifras de trasplantados frente a años anteriores.
Durante el periodo de estudio, ninguno de los receptores ha presentado síntomas de enfermedad por COVID-19, y los 2 casos que presentaron fiebre postoperatoria testaron negativos para SARS-COV-2 mediante frotis nasofaríngeo. Además, los resultados precoces de los trasplantes son comparables a los de años anteriores.
Nuestro estudio presenta distintas limitaciones. El carácter retrospectivo de la recogida de datos puede generar cierta pérdida de información. Además, la muestra del estudio es pequeña, y el seguimiento presentado representa únicamente el primer mes postoperatorio, sin poder predecir qué porcentaje de estos pacientes pueden desarrollar COVID-19 en el futuro.
Sin embargo, creemos que resulta alentador, en este periodo de reactivación del programa nacional de trasplantes, que tomando las medidas de protección adecuadas y siguiendo el protocolo de cribado de SARS-COV-2 se puede mantener el programa de trasplante renal de una forma segura.
ConclusionesLa adopción de unas medidas rigurosas y la baja incidencia de COVID-19 en nuestra región han permitido reiniciar el programa de trasplante renal durante el estado de alarma de una forma segura tanto para el personal como para los pacientes. Se ha conseguido aumentar el número de trasplantes renales realizados frente a años anteriores, manteniendo unos resultados tempranos comparables.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.