La terapia tópica sigue representando un pilar fundamental y de actualidad en el manejo de la psoriasis. Los corticoides tópicos y los análogos de la vitamina D son los principios activos de elección durante la fase de inducción, mientras que estos últimos se mantienen como alternativa de elección en el mantenimiento. El tazaroteno y el ditranol resultan alternativas adecuadas en pacientes con determinadas características. Los inhibidores de la calcineurina pueden considerarse tratamientos de segunda línea en la psoriasis de la cara y las flexuras. La eficacia y la seguridad en la fase de inducción de la combinación en dosis fija de betametasona y calcipotriol es superior a la obtenida por ambos principios activos por separado. La combinación de corticoides con ácido salicílico aporta ventajas con respecto a los corticoides en monoterapia. Ninguno de los principios activos evaluados presenta ventajas sobre el resto en todas las situaciones clínicas, por lo que su empleo debe individualizarse para cada paciente y para cada momento evolutivo de la dermatosis.
Topical therapy continues to be one of the pillars of psoriasis management. Topical corticosteroids and vitamin D analogs are the drugs of choice during the induction phase, and vitamin D analogs continue to be drugs of choice for maintenance therapy. Tazarotene and dithranol are suitable options in patients with certain, specific characteristics. The calcineurin inhibitors can be considered to be second-line treatment for psoriasis of the face and flexures. The efficacy and safety of the fixed-dose combination of betamethasone and calcipotriol in the induction phase is greater than that of either drug alone. The combination of corticosteroids with salicylic acid achieves better results than corticosteroids in monotherapy. None of the drugs evaluated stands out over the others in all clinical situations, and their use must therefore be individualized in each patient and adjusted according to the course of the disease.
La psoriasis, con una prevalencia estimada en España del 1,4 %, es uno de los motivos de consulta dermatológica más frecuentes1. En los últimos años, los descubrimientos en la patogenia de la enfermedad han condicionado una auténtica revolución desde un punto de vista conceptual, cuyo reflejo más evidente ha sido un salto cualitativo terapéutico, con la irrupción de múltiples moléculas conocidas en su conjunto como fármacos biológicos. Aun a pesar de todo ello, debe recordarse que aproximadamente el 70 % de los pacientes -con cierto paralelismo con respecto al grupo de aquellos considerados como portadores de una psoriasis leve-moderada- siguen siendo tratados con terapia tópica como única opción, frente al 30 % restante en los que la responsabilidad principal del manejo terapéutico recae en un fármaco sistémico2.
Por otro lado, incluso en aquellos pacientes con formas graves de la enfermedad que reciben tratamientos sistémicos es infrecuente la remisión completa, por lo que a menudo los diversos tratamientos tópicos siguen formando parte de la agenda terapéutica como complemento a aquellos.
Todo ello hace de la terapia tópica un pilar fundamental y de actualidad en el manejo de la psoriasis. En este contexto, resulta adecuado disponer de una evaluación crítica de los principios activos disponibles siguiendo criterios de eficiencia, eficacia y seguridad.
Método y objetivos de la guía de consensoEl presente documento tiene como objetivo reunir información actualizada acerca de los principios activos disponibles para el tratamiento tópico de la psoriasis. En la medida de lo posible se ha priorizado aquella información con garantías a partir de los criterios de la medicina basada en la evidencia (anexo 1). Sin embargo, debe tenerse en cuenta que esto no es siempre accesible, debido en gran medida a razones históricas, en algunos de los principios activos evaluados. De este modo, no puede descartarse que los resultados procedentes de estudios futuros puedan alterar las conclusiones o recomendaciones realizadas en los distintos apartados. Con el objetivo de optimizar los objetivos del documento se han minimizado las aclaraciones acerca de aspectos históricos o referidos al mecanismo de acción para priorizar aquellos terapéuticos.
Criterios empleados para la evaluación de la fuerza de recomendación y nivel o calidad de evidencia
| Grado A. Existen evidencias sólidas que respaldan el uso del medicamento. |
| Grado B. Existen evidencias aceptables/favorables que respaldan el uso del medicamento. |
| Grado C. Poca evidencia para el uso del medicamento. |
| Grado D. Existen bastantes evidencias para rechazar la utilización del medicamento. |
| Grado E. Existen evidencias sólidas para rechazar el uso del medicamento. |
A cada grado de recomendación se le añade la calidad de los estudios según la siguiente clasificación:
|
El texto ha sido elaborado por un panel de dermatólogos pertenecientes a la Academia Española de Dermatología y Venereología (AEDV) con experiencia en el manejo de la psoriasis, que desarrollan su actividad profesional en distintos ámbitos y comunidades autónomas, estando representadas buena parte de las realidades de la práctica clínica de nuestro país.
En una primera fase los miembros del panel efectuaron, bajo los criterios apuntados con anterioridad, una revisión de los distintos principios activos para el uso tópico en la psoriasis. En una segunda fase, durante una reunión conjunta, se puso en común el resultado de las distintas evaluaciones, consensuándose algunos criterios dirigidos a homogeneizar la estructura del documento y los parámetros evaluables. Asimismo, el panel de expertos acordó opiniones en algunos puntos considerados de utilidad en la práctica clínica, así como en otros en los que la evidencia científica resultaba insuficiente. Las conclusiones adoptadas por consenso en esta reunión aparecerán señaladas en el texto como «opinión del panel de expertos», cuyo nivel de evidencia se clasifica como III, así como en un apartado final de conclusiones y en tablas anexas. El texto, una vez homogeneizado en función de los criterios adoptados, fue revisado por un panel de asesores.
Corticoides tópicosLa eficacia y la rapidez de acción de estos principios activos, justificada en virtud de su acción antiinflamatoria y antiproliferativa, ha hecho de los corticosteroides tópicos los fármacos usados con mayor frecuencia para el tratamiento de la psoriasis leve o moderada3 (tabla 1).
Clasificación de los corticosteroides tópicos
| Potencia muy alta |
| Clobetasol 0,05 % (Decloban®, Clovate®) |
| Fluocinolona acetónido 0,2 % (Synalar forte®) |
| Halcinonida 0,1 % (Halog®) |
| Halometasona 0,05 % (Sicorten®) |
| Potencia alta |
| Betametasona valerato ungüento 0,1 % (Betnovate®, Celestoderm®) |
| Betametasona dipropionato 0,05 % (Diproderm®) |
| Beclometasona dipropionato 0,025 % (Menaderm®) |
| Beclometasona salicilato 0,025 % (Dereme®) |
| Budesonida 0,025 % (Demotest®, Olfex®) |
| Desoximetasona 0,25 % (Flubason®) |
| Diflucortolona valerato 0,05 % (Claral®) |
| Fluclorolona acetónido 0,025 % (Cutanit®) |
| Fluocinolona acetónido 0,025 % (Synalar®, Gelidina®, Cortiespec®, Fluodermo®) |
| Fluocinonida 0,05 % (Cusigel®, Novoter®) |
| Fluocortolona 0,2 % (Ultralan M®) |
| Flupamesona (Flutenal®) |
| Metilprednisolona aceponato 0,1 % (Adventan®, Lexxema®) |
| Mometasona furoato 0,1 % ungüento (Elocom ung®) |
| Prednicarbato 0,25 % ungüento (Batmen®, Peitel®) |
| Potencia media |
| Betametasona valerato 0,1 % crema (Betnovate®, Celestoderm®) |
| Clobetasona butirato 0,05 % (Emovate®) |
| Flumetasona pivalato 0,02 % (Locorten®) |
| Fluocinolona acetónido 0,01 % (Synalar capilar®) |
| Hidrocortisona butirato propionato 0,1 % (Isdinium®, Ceneo®) |
| Hidrocortisona aceponato 0,1 % (Suniderma®) |
| Mometasona furoato 0,1 % (Elocom crema®) |
| Prednicarbato 0,25 % crema (Batmen crema®, Peitel crema®) |
| Potencia baja |
| Hidrocortisona 1 %, 2,5 % (Lactisona®, Hidrocortisona Isdin®, Schericur®) |
| Fluocortina 0,75 % (Vaspit®) |
A igualdad de concentración la forma farmacéutica en pomada/ ungüento o crema define la potencia de la especialidad farmacéutica. Adaptada de Miller JA et al8.
La experiencia clínica y la evidencia científica disponibles permiten recomendar el empleo de corticosteroides potentes o muy potentes durante el periodo inicial de tratamiento, especialmente con propionato de clobetasol o dipropionato de betametasona -fuerza de recomendación A-4, con la excepción de localizaciones particulares como la cara y las flexuras, en las que la seguridad es un factor limitante. Se ha calculado que el 75 % de las placas psoriásicas se aclaran tras 4 semanas de tratamiento con propionato de clobetasol aplicado dos veces al día5. La eficacia máxima se alcanza a las 2–4 semanas, pudiéndose prolongar la mejoría obtenida con pautas intermitentes o incluso semanales -nivel de evidencia II-ii-6,7. La persistencia de la remisión clínica depende de la potencia del corticoide empleado, siendo máxima con el propionato de clobetasol4. De este modo, entre el 20–50 % de las lesiones tratadas que han respondido de forma favorable en 4 semanas no presentarán rebrote en las 4 semanas siguientes aun sin emplear ningún mantenimiento -nivel de evidencia I-ii-.
SeguridadLos corticosteroides tópicos empleados durante cortos periodos se consideran seguros. Por el contrario, la prolongación de su empleo puede dar lugar a atrofia cutánea, dermatitis perioral, estrías y telangiectasias. Con menor frecuencia este tratamiento se asocia a erupciones acneiformes, hipertricosis, hipopigmentación, equimosis, empeoramiento de infecciones cutáneas, retraso de curación de las heridas y, cada vez con mayor frecuencia, dermatitis alérgica de contacto. La posibilidad de taquifilaxia secundaria al empleo continuado de corticoides tópicos procede de estudios experimentales y no ha podido ser demostrada en la práctica clínica8.
De forma excepcional se han descrito cuadros de Cushing iatrogénico por absorción sistémica. A fin de evitar esta posibilidad se recomienda no sobrepasar los 50 g semanales de corticosteroide tópico muy potente, ni más de 100 g de corticosteroide tópico potente en este mismo periodo. Aunque en el ser humano no se han presentado efectos teratogénicos, se ha demostrado la presencia de alteraciones fetales en animales tratados con corticosteroides orales, por lo que los tópicos se emplearán con precaución y con la mínima dosis posible durante el embarazo9.
Opinión del panel de expertosAunque en general en las fichas técnicas se recomiendan dos aplicaciones al día para la mayoría de principios activos, los miembros del panel coinciden con la opinión reflejada en algunos trabajos según la cual la pauta de una única aplicación diaria es tan efectiva como la de dos veces al día, en particular para las moléculas muy potentes4,10. Condicionadas por la presencia de efectos secundarios durante su empleo prolongado, las estrategias de uso en la psoriasis leve o moderada pasan por la aplicación diaria de un preparado potente o muy potente durante pocas semanas, y el mantenimiento con unas pocas aplicaciones semanales intermitentes o acumuladas el fin de semana11.
Derivados de la vitamina DLos análogos sintéticos de la vitamina D representan una de las alternativas más seguras y eficaces en el tratamiento de la psoriasis leve o moderada -fuerza de recomendación A-. En nuestro país están disponibles calcipotriol, tacalcitol y calcitriol.
EficaciaEn una revisión sistemática cuantitativa de 37 ensayos controlados y aleatorizados, que incluían un total de 6.038 pacientes con psoriasis en placas moderada, se concluyó que calcipotriol presentaba resultados comparables a los asociados con los corticoides de alta potencia después de 8 semanas de tratamiento y resultaba más eficaz que calcitriol, tacalcitol, coaltar y ditranol -nivel de evidencia I-i-12. Aunque con diferencias limitadas, diversos estudios en los que se compara calcipotriol frente a calcitriol frente a tacalcitol permiten sugerir una mayor eficacia del primero13,14.
El efecto beneficioso de calcitriol ha demostrado ser más persistente en el tiempo que el proporcionado por dipropionato de betametasona. De este modo, en un estudio multicéntrico y aleatorizado sobre 258 pacientes, el 48 % de los tratados con calcitriol permanecía en remisión a las 8 semanas de la suspensión del tratamiento, frente al 25 % de los tratados con betametasona15.
Durante la aplicación prolongada, la eficacia de los derivados de la vitamina D se mantiene en el tiempo sin aparición de taquifilaxia16.
SeguridadEl efecto adverso más frecuente consiste en la irritación lesional y perilesional o en determinadas áreas como la región facial o los pliegues, que ocurrirá en un 10–20 % de los casos. La posibilidad de irritación local se ha considerado moderada para calcipotriol, leve con tacalcitol y rara con calcitriol. La posibilidad de efectos secundarios se reduce disminuyendo la frecuencia de aplicación o asociando estos principios activos con corticosteroides tópicos. La hipercalcemia y la hipercalciuria son efectos secundarios posibles pero infrecuentes en la práctica clínica, asociándose con el exceso de la dosis semanal recomendada17. El riesgo es mayor en la psoriasis pustulosa y eritrodérmica. Aunque su empleo no se recomienda en menores de 6 años, en algunos estudios se ha observado una eficacia y seguridad del calcipotriol en niños similar a la de los adultos -nivel de evidencia II-i-18.
Asociación de calcipotriol y betametasonaLa combinación de calcipotriol y betametasona dipropionato (en adelante referida como combinación) consta de un excipiente en pomada en donde se han incluido las concentraciones de calcipotriol (50 μg/g) y de betametasona dipropionato (0,5 mg/g) autorizadas para ambos productos en monoterapia en Europa y Estados Unidos19, habiéndose demostrado como un tratamiento eficaz y seguro en la terapia tópica de la psoriasis -fuerza de recomendación A-.
EficaciaEn un total de 7 estudios aleatorizados a doble ciego que incluían más de 6.000 pacientes se comprobó cómo la aplicación de la combinación una o dos veces al día permitía conseguir una reducción media del PASI de entre el 65 y el 74 % a las 4 semanas -nivel de evidencia I-. Estos resultados fueron significativamente superiores a los observados mediante tratamiento con betametasona o calcipotriol en monoterapia siguiendo idénticas pautas de forma independiente al excipiente elegido20–27.
El inicio de la respuesta ocurre de manera precoz, de forma que cabe esperar una reducción de más del 50 % del PASI alcanzado al final del tratamiento después de la primera semana, circunstancia que podría favorecer la adherencia al mismo5.
La respuesta observada es independiente con respecto a la gravedad de la psoriasis (evaluada mediante el índice PASI) al inicio del tratamiento y tampoco se ve influenciada por la edad del paciente28.
La aplicación dos veces al día no aporta ventajas en cuanto a eficacia con respecto a una aplicación única diaria, por lo que esta última pauta debe considerarse la de elección.
El efecto máximo de la combinación se obtiene al final de la quinta semana de tratamiento y puede mantenerse hasta la octava semana mediante la aplicación diaria29,30.
En un estudio a largo plazo −52 semanas– cuyo objetivo primario era el de evaluar el perfil de seguridad se comprobó cómo el empleo continuado de la combinación permitía alcanzar una mayor proporción de respuestas satisfactorias, según la Evaluación global de la Gravedad de la Enfermedad por parte del investigador con respecto al empleo de la pomada de calcipotriol una vez al día (84 % frente a 70 % de respuestas satisfactorias)31. En este trabajo el tratamiento se aplicó según su necesidad.
En virtud de la rapidez de la respuesta se ha propuesto su asociación con efalizumab y etanercept con vistas a acelerar la resolución de las lesiones y mejorar la calidad de vida del paciente hasta que el fármaco biológico alcance la máxima eficacia -nivel de evidencia III-32,33.
Opinión del comité de expertosTeniendo en cuenta la ausencia de definición acerca de los límites del empleo «según necesidad», el panel de expertos consideró como tal el número de aplicaciones por semana necesario para mantener las lesiones cutáneas bajo un control satisfactorio, con un máximo de una aplicación al día. En buena parte de los pacientes esto podrá conseguirse con una frecuencia de aplicación de tres veces por semana -nivel de evidencia III-.
SeguridadEn los estudios a corto plazo −4 semanas– la aplicación de la combinación una vez al día se asoció con una incidencia de efectos secundarios perilesionales del 3 al 11 %, siendo el prurito y los síntomas relacionados con la irritación los más habituales. Esta incidencia no se incrementó de forma significativa después de 8 semanas de tratamiento continuo29.
No se observaron diferencias con respecto al grupo placebo en cuanto a la incidencia de efectos adversos sistémicos, ni elevaciones del calcio sérico en aquellos trabajos en los que se investigó, por lo que no cabe esperar estas alteraciones cuando el producto se emplee dentro de las recomendaciones realizadas de una dosis máxima diaria de 15 g y semanal de 100 g.
En un estudio prospectivo, aleatorizado y a doble ciego en el que se compararon diversas pautas terapéuticas durante 52 semanas, la incidencia de efectos secundarios asociados al corticoide de la combinación aplicada durante este tiempo fue del 4,8 %, siendo los más frecuentes la atrofia cutánea (1,9 %) y la foliculitis (1,2 %). No se encontraron diferencias significativas con respecto a los presentados durante su empleo intermitente −4 semanas de la combinación alternadas con 4 semanas de calcipotriol– o tras la aplicación de calcipotriol en monoterapia31.
Asociación de corticoides y ácido salicílicoEl empleo en asociación de corticoides y ácido salicílico tiene su fundamento en estudios de laboratorio en los que se demostró cómo la penetración de los corticoides tópicos se incrementaba entre dos y tres veces si se administraba conjuntamente con este queratolítico34.
EficaciaLa combinación de betametasona dipropionato 0,05 % y de ácido salicílico al 3 % permitió obtener una respuesta más rápida con respecto al tratamiento con clobetasol 0,05 % y calcipotriol 50 μg/g, aunque sin diferencias significativas en el resultado final. Como observaciones con respecto a estos resultados cabe anotar, sin embargo, lo escaso de las muestras y algunos defectos metodológicos35.
La comparación entre mometasona furoato en monoterapia y la combinación de mometasona furoato y ácido salicílico se ha llevado a cabo en tres ensayos clínicos aleatorizados y a doble ciego. En las tres semanas durante las que se prolongó el estudio, los resultados mostraron una ventaja de la combinación frente al tratamiento en monoterapia (porcentaje medio de mejoría de la lesión diana de 68 frente al 75 %), con un efecto más rápido en la reducción de la descamación36–38. En ninguno de estos trabajos se evaluó el curso de la psoriasis a partir de este periodo de tiempo -fuerza de recomendación B, nivel de evidencia I-ii–.
SeguridadLos acontecimientos adversos observados en los ensayos clínicos fueron mayoritariamente de intensidad leve o moderada y limitados a las zonas de aplicación. No se detectó afectación adrenal ni elevación en los niveles plasmáticos de salicilatos durante el tratamiento35–38.
Las reacciones adversas más frecuentes fueron la sensación de quemazón y el prurito. En un 3 % de los pacientes tratados con la combinación se observaron signos leves de atrofia cutánea. La frecuencia de acontecimientos adversos fue superior con la combinación (20 %) con respecto a la mometasona en monoterapia (13 %) en uno de los estudios.
Se ha propuesto evitar la aplicación de la combinación en áreas superiores al 20 % de la superficie corporal para evitar posibles efectos sistémicos secundarios a la absorción del ácido salicílico39, especialmente en pacientes con insuficiencia renal. En el caso de emplear esta combinación de forma conjunta a la fototerapia, deberá utilizarse después de esta ya que el ácido salicílico actúa como fotoprotector en este espectro de radiación.
Derivados de la vitamina AEl tazaroteno es un retinoide acetilénico en presentación galénica de gel en concentraciones de 0,1 % y 0,05 %, que sobre la piel se convierte en ácido tazaroténico, la forma activa.
EficaciaLos ensayos clínicos de entre 6 y 12 semanas de duración han permitido demostrar que tazaroteno al 0,05 % y al 0,1 %, aplicado una vez al día es efectivo en la mejoría de los signos clínicos y los síntomas de la psoriasis en placas, incluso en lesiones de rodillas y codos -fuerza de recomendación A-40. En un estudio aleatorizado sobre 334 pacientes diagnosticados de psoriasis moderada se obtuvo una buena respuesta en el 70 % de los pacientes con tazaroteno al 0,1 %, frente al 59 % del grupo con tazaroteno al 0,05 % y al 35 % en el grupo placebo41. La eficacia de una sola aplicación diaria de tazaroteno, a cualquiera de las dos concentraciones, resulta similar a la obtenida por una crema de fluocinonida al 0,05 % dos veces al día, si bien el corticoide es más rápido en el control del eritema -nivel de evidencia I-ii-42. Aunque el efecto terapéutico es más lento que el observado con corticoides de alta potencia, la respuesta persiste por más tiempo al suspenderlo, con el mantenimiento del 70 % de respuestas a los tres meses43.
Se han descrito efectos terapéuticos del tazaroteno al 0,1 % sobre la onicólisis y las lesiones punteadas en la psoriasis ungueal -nivel de evidencia I-i-44.
La utilización de corticoides tópicos, de potencia media o alta, combinados con tazaroteno es una buena alternativa de tratamiento, ya que se acelera la respuesta terapéutica, se minimiza el efecto irritante del tazaroteno, se disminuye la dosis empleada de corticosteroides y se reduce en consecuencia la atrofia cutánea y la formación de estrías de distensión corticoideas -nivel de evidencia I-ii-45.
SeguridadUn 20–40 % de los pacientes tratados con tazaroteno presentará efectos secundarios derivados de la irritación cutánea: eritema, inflamación, sensación de quemazón y prurito, siendo más frecuentes con la concentración al 0,1 %. Estos efectos secundarios condicionarán la suspensión del tratamiento en el 10 % de los pacientes.
DitranolEl ditranol o antralina es un derivado desmetilado de la crisarrobina empleado en el tratamiento de la psoriasis desde hace más de 100 años. Se considera un tratamiento eficaz y seguro en la psoriasis en placas. Sin embargo, la mayor parte de los trabajos realizados en referencia al ditranol presentan notables carencias metodológicas, presumiblemente por razones históricas -fuerza de recomendación B, nivel de evidencia I-ii–46.
EficaciaLa llamada pauta de contacto corto -de 15 a 45 minutos- en pacientes con psoriasis moderada-grave permitió conseguir una mejoría superior al 75 % del PASI inicial en el 66 % de los pacientes a las 12 semanas después de una media de 72 días47. Los resultados clínicos obtenidos con ditranol resultan comparables a los descritos para calcipotriol en unidades especializadas con un seguimiento estricto de las recomendaciones48,49.
El efecto terapéutico de ditranol podría verse incrementado cuando se emplea junto a otros fármacos antipsoriásicos debido a la acción sinérgica de distintos mecanismos de acción. De este modo, se han obtenido buenos resultados tanto en cuanto a eficacia como en relación a la duración de la remisión de las lesiones en asociación con fototerapia UVB, con corticoides muy potentes y con análogos de la vitamina D50–52. En todos los casos, sin embargo, se trata de estudios con un número escaso de pacientes, circunstancia que impide extraer conclusiones de significación estadística.
SeguridadLa molécula de ditranol apenas atraviesa la epidermis, por lo que la toxicidad sistémica es escasa3. Los principales inconvenientes asociados con su empleo son la irritación local descrita hasta en el 72 % de los casos en algunas series y la pigmentación que produce en las prendas de vestir o en el mobiliario, que pueden ser permanentes.
Opinión del comité de expertosSi bien el ditranol es un fármaco eficaz, su manejo y los efectos secundarios que ocasiona limitan la adherencia del enfermo al tratamiento y por tanto su utilidad clínica.
Debe recordarse que en la actualidad y en nuestro medio no existen preparados comerciales que incluyan ditranol, por lo que para su prescripción debe recurrirse a la formulación magistral.
Inhibidores de la calcineurinaTacrolimus y pimecrolimus son inmunomoduladores no esteroideos clasificados dentro del grupo de los inhibidores de la calcineurina. Teniendo como fundamento el mecanismo de acción de estos principios activos, se han empleado con éxito en determinadas variantes y localizaciones de la psoriasis, si bien debe recordarse que no se encuentran, hoy por hoy, aprobados para esta indicación (fuerza de recomendación B).
EficaciaEl tamaño molecular de tacrolimus y pimecrolimus y su escasa capacidad de penetración en la piel limitan sus efectos terapéuticos en la psoriasis53,54, por lo que las expectativas quedan restringidas a las formas de psoriasis facial e invertida -nivel de evidencia II-i–.
En el trabajo con mayor número de pacientes (167) reflejado en la bibliografía, controlado con placebo, se describe una mejoría en los parámetros evaluados del 62 % en el grupo de tacrolimus frente al 31,5 % en el grupo del vehículo después de 8 semanas de tratamiento55.
Respecto a pimecrolimus, también se han obtenido buenos resultados en psoriasis invertida en un estudio aleatorizado, doble ciego y controlado que incluyó 57 pacientes56.
SeguridadCabe esperar efectos secundarios asociados al tratamiento en alrededor del 15 % de los pacientes, consistentes en prurito, escozor y eritema en la zona de aplicación53–56.
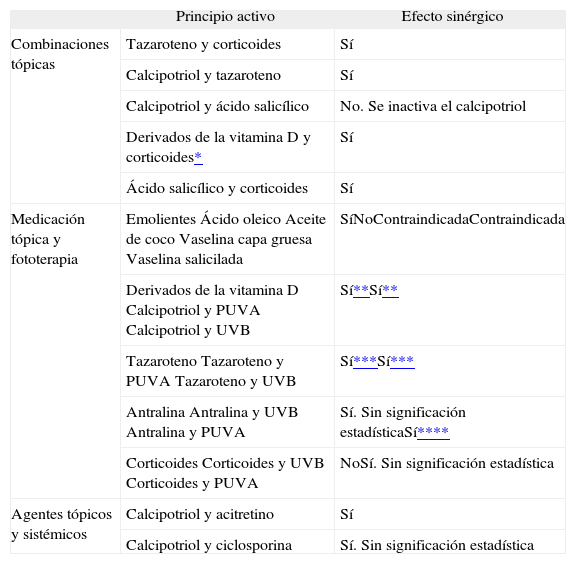
Combinaciones terapéuticasAdemás de las descritas en los apartados referidos a los distintos principios activos, la utilidad de distintas combinaciones terapéuticas de las que forman parte los tratamientos tópicos de la psoriasis aparece resumida en la tabla 257–62.
Propuesta de terapias combinadas
| Principio activo | Efecto sinérgico | |
| Combinaciones tópicas | Tazaroteno y corticoides | Sí |
| Calcipotriol y tazaroteno | Sí | |
| Calcipotriol y ácido salicílico | No. Se inactiva el calcipotriol | |
| Derivados de la vitamina D y corticoides* | Sí | |
| Ácido salicílico y corticoides | Sí | |
| Medicación tópica y fototerapia | EmolientesÁcido oleicoAceite de cocoVaselina capa gruesaVaselina salicilada | SíNoContraindicadaContraindicada |
| Derivados de la vitamina DCalcipotriol y PUVACalcipotriol y UVB | Sí**Sí** | |
| TazarotenoTazaroteno y PUVATazaroteno y UVB | Sí***Sí*** | |
| AntralinaAntralina y UVBAntralina y PUVA | Sí. Sin significación estadísticaSí**** | |
| CorticoidesCorticoides y UVBCorticoides y PUVA | NoSí. Sin significación estadística | |
| Agentes tópicos y sistémicos | Calcipotriol y acitretino | Sí |
| Calcipotriol y ciclosporina | Sí. Sin significación estadística |
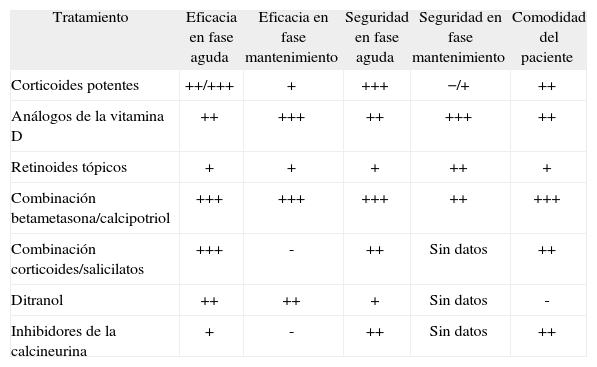
A partir de la información aportada por los integrantes del panel y tras la reunión de consenso, se propusieron diversas consideraciones en cuanto a las expectativas de eficacia y seguridad tanto en la fase de inducción como en la de mantenimiento, así como recomendaciones acerca de la dosis máxima semanal, las pautas de inducción y mantenimiento, y el tratamiento tópico en localizaciones especiales, reflejadas en las tablas 3 a 5. En el anexo 7 se adjunta una sinopsis referida al mecanismo de acción, el inicio de la respuesta y los efectos secundarios frecuentes de los distintos tratamientos tópicos de la psoriasis.
Consideraciones y recomendaciones en referencia a expectativas de eficacia, seguridad y comodidad
| Tratamiento | Eficacia en fase aguda | Eficacia en fase mantenimiento | Seguridad en fase aguda | Seguridad en fase mantenimiento | Comodidad del paciente |
| Corticoides potentes | ++/+++ | + | +++ | −/+ | ++ |
| Análogos de la vitamina D | ++ | +++ | ++ | +++ | ++ |
| Retinoides tópicos | + | + | + | ++ | + |
| Combinación betametasona/calcipotriol | +++ | +++ | +++ | ++ | +++ |
| Combinación corticoides/salicilatos | +++ | - | ++ | Sin datos | ++ |
| Ditranol | ++ | ++ | + | Sin datos | - |
| Inhibidores de la calcineurina | + | - | ++ | Sin datos | ++ |
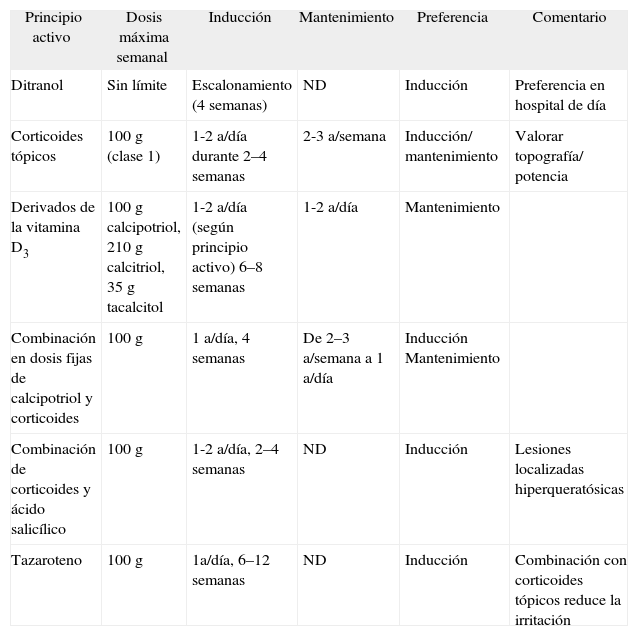
Dosis máxima semanal y pautas de inducción y mantenimiento
| Principio activo | Dosis máxima semanal | Inducción | Mantenimiento | Preferencia | Comentario |
| Ditranol | Sin límite | Escalonamiento (4 semanas) | ND | Inducción | Preferencia en hospital de día |
| Corticoides tópicos | 100 g (clase 1) | 1-2 a/día durante 2–4 semanas | 2-3 a/semana | Inducción/ mantenimiento | Valorar topografía/ potencia |
| Derivados de la vitamina D3 | 100 g calcipotriol, 210 g calcitriol, 35 g tacalcitol | 1-2 a/día (según principio activo) 6–8 semanas | 1-2 a/día | Mantenimiento | |
| Combinación en dosis fijas de calcipotriol y corticoides | 100 g | 1 a/día, 4 semanas | De 2–3 a/semana a 1 a/día | Inducción Mantenimiento | |
| Combinación de corticoides y ácido salicílico | 100 g | 1-2 a/día, 2–4 semanas | ND | Inducción | Lesiones localizadas hiperqueratósicas |
| Tazaroteno | 100 g | 1a/día, 6–12 semanas | ND | Inducción | Combinación con corticoides tópicos reduce la irritación |
a/día: aplicaciones diarias; a/semana: aplicaciones semanales; ND: no determinada.
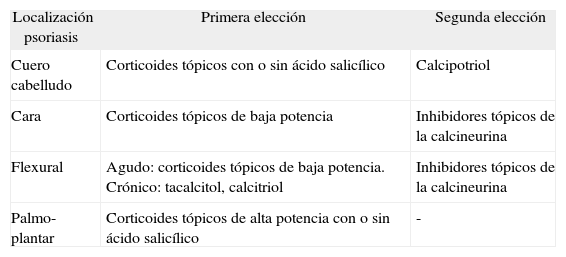
Tratamiento tópico en localizaciones especiales
| Localización psoriasis | Primera elección | Segunda elección |
| Cuero cabelludo | Corticoides tópicos con o sin ácido salicílico | Calcipotriol |
| Cara | Corticoides tópicos de baja potencia | Inhibidores tópicos de la calcineurina |
| Flexural | Agudo: corticoides tópicos de baja potencia. Crónico: tacalcitol, calcitriol | Inhibidores tópicos de la calcineurina |
| Palmo-plantar | Corticoides tópicos de alta potencia con o sin ácido salicílico | - |
Mecanismo de acción, inicio de respuesta y efectos secundarios frecuentes de los tratamientos tópicos de la psoriasis
| Principio activo | Mecanismo de acción | Inicio de respuesta al tratamiento | Efectos secundarios frecuentes |
| Corticosteroides tópicos potentes o muy potentes (por ejemplo, betametasona, mometasona, clobetasol) | Control de la inflamación | Después de 1–2 semanas | Hipopigmentación, atrofia cutánea, estrías |
| Derivados de la vitamina D | Normaliza la proliferación y diferenciación de los queratinocitos | Después de 2 semanas | Irritación, prurito, quemazón, hipercalcemia |
| Combinación betametasona/ calcipotriol | Control de la inflamación. Normaliza la proliferación y la diferenciación de los queratinocitos | Después de 1 semana | Irritación, prurito |
| Combinación corticoides/ ácido salicílico | Control de la inflamación/aumenta la penetración de los corticoides | Después de 1–2 semanas | Irritación, prurito, quemazón, signos de atrofia cutánea |
| Retinoides tópicos | Normaliza la proliferación y la diferenciación de los queratinocitos | Después de 2 semanas | Irritación, prurito, quemazón, escozor, eritema, descamación |
| Ditranol | Efecto antiproliferativo sobre queratinocitos epidérmicos | Después de 2–3 semanas | Irritación, eritema, pigmentación de la piel y ropas, mal olor |
| Inhibidores de la calcineurina | Inhibición de los linfocitos T activados | Después de 2 semanas | Quemazón/escozor, prurito |
A modo de conclusión podemos resumir los siguientes puntos:
- 1.
Los corticoides tópicos y los análogos de la vitamina D, tanto en monoterapia como en combinación, son los principios activos de elección en el manejo de la psoriasis vulgar leve o moderada durante la fase de inducción, habiéndose contrastado su eficacia y perfil de seguridad en numerosos ensayos clínicos (A-I-i).
- 2.
Los análogos de la vitamina D son el tratamiento de elección para la terapia de mantenimiento de la psoriasis vulgar leve o moderada (A-I-i). La aplicación tópica de tazaroteno está recomendada para el tratamiento de la psoriasis leve o moderada. Su aplicación junto con corticoides reduce la irritación, incrementa la eficacia y prolonga el tiempo de remisión (B-I-i).
- 3.
El tratamiento en pauta de contacto corto con ditranol en monoterapia para pacientes con psoriasis leve-moderada está recomendado en la inducción del tratamiento en centros especializados siguiendo instrucciones precisas y una evaluación continua (B-I-ii).
- 4.
La eficacia y seguridad en la fase de inducción de la combinación en dosis fija de betametasona y calcipotriol es superior a los medicamentos por separado y reduce la cantidad de aplicación de corticoide (A-I-i). La terapia de mantenimiento con la combinación es más efectiva y tan segura como con los análogos de la vitamina D (B-I-ii).
- 5.
La eficacia y seguridad en la fase aguda de la combinación de corticoides y salicilatos es superior a los medicamentos por separado (B-I-ii).
- 6.
Los inhibidores de la calcineurina pueden considerarse tratamientos de segunda línea en la psoriasis de la cara, las áreas intertriginosas y la región perianal (B-III).
En el momento de interpretar esta revisión debe tenerse en cuenta que ninguno de los principios activos evaluados presenta ventajas sobre el resto en todas las situaciones clínicas. Por otro lado, además de la eficacia, en la elección deben considerarse factores tales como la seguridad, la comodidad y los posibles efectos sinérgicos con otros tratamientos tópicos y sistémicos, así como la disminución de las expectativas terapéuticas secundaria a la falta de adherencia al tratamiento. En el documento no se han evaluado, por sus peculiaridades terapéuticas, el tratamiento de la psoriasis ungueal ni la del cuero cabelludo.
Las recomendaciones desarrolladas deben contrastarse e individualizarse para cada paciente y para cada momento evolutivo de la dermatosis tomando para ello como referencia los antecedentes patológicos y las características clínicas de la psoriasis, sin menospreciar la experiencia previa y condicionantes personales del paciente, con el objetivo de optimizar el potencial terapéutico de los distintos principios activos y minimizar sus inconvenientes.
Conflicto de interesesJ.M. Carrascosa declara haber participado en ponencias remuneradas para Merck-Serono y Leo Pharma, ser consultor de Wyeth y Shering-Plough y haber recibido becas o apoyo a investigaciones propias de Merck-Serono.
F. Vanaclocha declara haber participado en ponencias remuneradas para Shering-Plough, Abbott y Leo Pharma y ser consultor de Janssen-Cilag.
G. Caballé y E. Colomé trabajan para Leo Pharma.
L. Borrego y L. Rodríguez Fernández-Fernández Freire declaran no tener ningún conflicto de intereses.