El tratamiento de la psoriasis se ha visto revolucionado por la introducción de los agentes biológicos, que permiten obtener blanqueamientos y mejorías a largo plazo sin el riesgo de toxicidad que ha venido limitando el tratamiento de estos pacientes con agentes sistémicos clásicos. Se ha acumulado abundante evidencia científica con respecto a la eficacia y seguridad de los agentes biológicos, que ha llevado a revisar el papel del tratamiento sistémico en general y ha permitido establecer nuevos objetivos y estrategias terapéuticas en los pacientes con psoriasis moderada a grave. En este contexto nuevo se hace necesario establecer, de forma consensuada por especialistas expertos y basada en la evidencia científica disponible, criterios de gravedad que justifiquen la indicación de los diferentes tratamientos sistémicos actualmente disponibles para la psoriasis, así como objetivos terapéuticos y parámetros de eficacia, estrategias de tratamiento, cribaje de los pacientes y selección del tratamiento basada en criterios de beneficio/riesgo. El presente documento recoge el consenso del Grupo Español de Psoriasis en estos diferentes aspectos del manejo de la psoriasis moderada a grave.
The treatment of psoriasis has been revolutionized by the introduction of biologic agents; these agents achieve skin clearance and long-term improvement without the risk of toxicity that has limited use of the classic systemic treatments. The role of systemic treatment in the management of psoriasis is being reviewed on the basis of a large volume of scientific evidence on the efficacy and safety of biologic agents, and new therapeutic goals and strategies are being devised for patients with moderate-to-severe psoriasis. This has led to the need to establish severity criteria that will provide the rationale for the indication of the different systemic agents currently available for the treatment of moderate-to-severe psoriasis, as well as therapeutic goals, efficacy measures, therapeutic strategies, screening protocols, and choice of treatment based on the risk-benefit ratio of the different agents. These criteria must be established through consensus by experienced dermatologists and based on available scientific evidence. The present document reflects the consensus of the Spanish Psoriasis Group on these different issues in the management of moderate-to-severe psoriasis.
La psoriasis es una enfermedad cutánea crónica y recidivante que afecta a un 1,4 % de la población española1; aunque salvo casos excepcionales de psoriasis eritrodérmica o pustulosa las manifestaciones cutáneas de la psoriasis no conllevan un riesgo vital, la enfermedad tiene repercusiones significativas para los pacientes en el ámbito físico, emocional, sexual, laboral y económico, y disminuye de forma relevante su calidad de vida, con un impacto similar al que provocan la diabetes, la artritis o la enfermedad pulmonar obstructiva crónica2. La psoriasis se asocia con una artropatía potencialmente invalidante en un porcentaje significativo de pacientes (11 % en una encuesta telefónica efectuada en Estados Unidos 3 y 12,8 % en una encuesta efectuada a dermatólogos en España y Portugal4), así como con comorbilidades relevantes5 que incluyen el síndrome metabólico y un aumento del riesgo cardiovascular, que se correlaciona con la gravedad de la enfermedad y aumenta el riesgo de fallecimiento de los pacientes, especialmente en las edades más productivas de la vida6.
El tratamiento de la psoriasis moderada a grave es difícil debido a la variable respuesta clínica y a los efectos adversos del tratamiento sistémico convencional, y resultaba insatisfactorio para la mayoría de los pacientes, entre los que existía una demanda de formas más eficaces de tratamiento7. Puesto que los tratamientos actualmente disponibles tienen un efecto supresor de la enfermedad, y no curativo, el control adecuado de los síntomas y signos de la enfermedad requiere en la mayoría de los pacientes un tratamiento continuado a largo plazo, que en el caso de los tratamientos sistémicos tradicionales y la foto(quimio)terapia conlleva un riesgo significativo de toxicidad acumulativa (daño hepático o renal, teratogenicidad, riesgo de neoplasias). Las comorbilidades propias de la psoriasis8, tales como la dislipidemia, la hipertensión, la obesidad asociada a síndrome metabólico o hígado graso y el alcoholismo, representan asimismo factores limitantes del tratamiento sistémico convencional por sus posibles efectos adversos.
Los recientes avances en el conocimiento de la fisiopatología de la psoriasis han permitido identificar nuevas estrategias terapéuticas: el bloqueo de moléculas de superficie implicadas en la activación o migración de las células inflamatorias y de mediadores proinflamatorios constituye el mecanismo de acción de los agentes biológicos, disponibles desde 2004 y carentes de la toxicidad específica de órgano propia de los tratamientos sistémicos convencionales. La European Medicines Agency (EMEA) ha aprobado los agentes biológicos efalizumab, etanercept, infliximab y adalimumab para el tratamiento de la psoriasis en placas moderada a severa del adulto cuando el tratamiento sistémico convencional no resulta efectivo o no puede administrarse debido a efectos adversos o contraindicaciones.
El presente documento, redactado por un grupo de dermatólogos expertos en el tratamiento de la psoriasis moderada a grave con tratamientos sistémicos convencionales y tratamientos biológicos, pertenecientes al Grupo Español de Psoriasis de la Academia Española de Dermatología y Venereología y sometido a la consideración de todos los componentes del mismo, establece un consenso referente a la definición de gravedad de la psoriasis, indicación del tratamiento, respuesta terapéutica y estrategias de tratamiento sistémico y con agentes biológicos en nuestro medio.
Criterio de gravedadPara definir la gravedad de la enfermedad en la práctica dermatológica se utiliza normalmente el porcentaje de superficie corporal afectada (BSA) o el índice de gravedad y área de la psoriasis (PASI), y se acepta generalmente que los pacientes con BSA > 5 % presentan psoriasis moderada a grave9; en la mayoría de los ensayos clínicos efectuados recientemente se define el PASI superior a 10 o 12 como criterio de inclusión definitorio de psoriasis moderada a grave, habiéndose propuesto definir como «psoriasis grave» a efectos de la inclusión en ensayos clínicos la de los pacientes con BSA > 10 % y PASI > 1210. Mientras que para algunos autores11 la psoriasis moderada se define como aquella con PASI comprendido entre 7 y 12 y la grave como PASI > 12, para otros es útil la «regla de los 10», definiendo como psoriasis grave la de los pacientes con PASI > 10, o BSA > 10 o una puntuación > 10 en la escala de calidad de vida Dermatology Life Quality Index (DLQI)12.
En el empleo de escalas de calidad de vida debe tenerse en cuenta que, aunque estén validadas, existen diferencias culturales que limitan la validez de por lo menos algunas de las escalas actualmente disponibles13, por lo que es necesario desarrollar nuevos instrumentos de medida de la calidad de vida específicos para la psoriasis, validarlos y establecer la sensibilidad de su respuesta al efecto de las intervenciones terapéuticas.
El empleo de escalas objetivas como el PASI o el BSA es imprescindible para evaluar la gravedad de la afectación cutánea antes de iniciar un tratamiento sistémico y la respuesta al mismo, y fundamental para la correcta valoración de la respuesta en los ensayos clínicos, pero en muchos casos es insuficiente como criterio de gravedad desde el punto de vista de las necesidades del paciente. El criterio de hospitalización previa, que se ha propuesto como parámetro de gravedad, resulta muy dependiente del contexto sanitario en cada país (disponibilidad de camas, aceptación del ingreso, etc.), y no sería muy útil de forma general en nuestro medio.
En la definición de la gravedad de la psoriasis y la indicación de tratamiento sistémico (convencional o biológico) se deben tener en cuenta, además de la extensión e intensidad de las lesiones, la presencia de formas especiales de psoriasis (pustulosa, eritrodérmica, etc.) que tienen un curso más agresivo o que por su topografía (afectación facial, flexural, genital, de manos, etc.) representan un mayor perjuicio psicológico y social para los pacientes, con independencia del PASI o el BSA, o no responden al tratamiento tópico; estas formas también deben considerarse graves.
Existe consenso en establecer una definición operativa de psoriasis «moderada a grave», como la que presentan los pacientes que son candidatos a tratamiento sistémico y/o fototerapia14.
Sobre la base de las características de las lesiones pueden efectuarse valoraciones globales de la enfermedad. Existen dos formas principales: la forma estática y la dinámica, en la que el médico evalúa la mejoría global con respecto a la situación basal; esta última es difícilmente repetible, y se basa en la memoria del observador, por lo que la valoración estática se ha convertido en el estándar (static Physician's Global Assessment, o PGA). Para valorar globalmente la psoriasis generalmente se emplea una puntuación comprendida entre 0 y 6: 0 = blanqueada; 1 = casi blanqueada, mínima; 2 = leve; 3 = leve a moderada (elevación/infiltracion leve, eritema/descamación moderados); 4 = moderada; 5 = moderada a grave (elevación/infiltración, eritema y descamación marcados), y 6 = grave.
La gravedad de la psoriasis también podría definirse de forma operativa, en función de la respuesta (comprobada o esperable) frente al tratamiento tópico y la necesidad de administrar tratamiento sistémico; aunque esta decisión puede venir determinada en parte por factores subjetivos (tanto por parte del médico como del paciente, relacionados fundamentalmente con un deseo de evitar posibles efectos adversos o necesidades de monitorización), en general el prescriptor puede anticipar la indicación de tratamiento sistémico basada en la historia previa y la actividad de la enfermedad en el momento de la consulta.
Así pues, con independencia del valor del PASI, el BSA o el DLQI en un momento dado, la psoriasis en un paciente determinado puede clasificarse como:
- 1.
Psoriasis leve (grado I): susceptible de respuesta a tratamiento tópico.
- 2.
Psoriasis moderada a grave (grado II): requiere (o ha requerido previamente) tratamiento sistémico (incluyendo fármacos convencionales, agentes biológicos o foto(quimio)terapia.
Un reciente estudio epidemiológico realizado en España y Portugal4 sobre una población de 3.320 pacientes con psoriasis moderada a grave confirma que estos pacientes están en general infratratados: un tercio de los pacientes no había recibido tratamiento sistémico ni fototerapia en los dos años previos, y aunque el 80 % de los pacientes presentaba una recaída activa de la enfermedad al inicio del estudio (BSA promedio = 23 %, PASI promedio = 14,3), una cuarta parte de los pacientes solo recibía tratamiento tópico. En otro estudio efectuado en Alemania, solo el 45 % de los pacientes con psoriasis más grave (PASI > 20) había recibido tratamiento sistémico en alguna ocasión15.
Debe tenerse en cuenta que el criterio de gravedad basado en la «regla de los 10» se ha aplicado en ensayos clínicos que incluyen a pacientes en ausencia de tratamiento previo reciente («aclarado terapéutico»). Cuando un paciente está siendo sometido a tratamiento sistémico y no se alcanza alguno de los objetivos terapéuticos que se describen más adelante, debe considerarse candidato a cambio de fármaco o tratamiento biológico aunque los valores objetivos (BSA, PASI, DLQI) sean inferiores a los anteriormente definidos.
Indicación de tratamiento sistémicoEn un momento determinado, estará indicado el tratamiento sistémico en pacientes con psoriasis: a) no controlable con tratamiento tópico, b) con formas extensas (BSA > 5-10 %), o c) PASI > 10, o d) empeoramiento rápido, o e) compromiso de áreas visibles, o f) limitación funcional (palmoplantar, genital), o g) percepción de gravedad subjetiva (DLQI > 10), h) que presenta eritrodermia o psoriasis pustulosa extensa, i) asociada a artropatía psoriásica.
Objetivos del tratamientoEl objetivo del tratamiento consiste en el adecuado control terapéutico de la psoriasis. El objetivo último (ideal) es el blanqueamiento completo (PGA = 0) o prácticamente completo (PGA = 1) mantenido, o en su defecto una mínima afectación localizada y controlable con tratamientos tópicos (PGA = 2, PASI < 5). Este objetivo actualmente constituye una expectativa terapéutica razonable en un porcentaje significativo de pacientes empleando agentes biológicos, en ausencia de la toxicidad aguda o acumulativa organoespecífica (dependiente de dosis) que dificulta la consecución de dicho objetivo empleando tratamiento sistémico convencional.
En términos de calidad de vida, el objetivo terapéutico debería ser alcanzar una DLQI de 0 o 1, indicativa de una ausencia de efecto de la enfermedad sobre la calidad de vida del paciente16,17; el umbral mínimo de eficacia requerible sería una DLQI < 5, que indica un pequeño efecto de la enfermedad sobre la calidad de vida17.
En la práctica, y de forma aplicable a la mayoría de los pacientes, puede definirse el objetivo terapéutico sobre la base del porcentaje relativo de mejoría del PASI al cabo de un período de tiempo determinado (por ejemplo, 3 o 6 meses); con los agentes biológicos actualmente disponibles y los nuevos agentes en fase de ensayo clínico, un objetivo terapéutico razonable debería ser alcanzar una respuesta PASI75 (en 10 a 16 semanas), y una respuesta óptima sería una respuesta PASI90 (equivalente a la ausencia de manifestaciones –blanqueamiento– o mínimos signos de enfermedad que definen un PGA estático de 0 o 1, respectivamente). Este estándar sería igualmente aplicable a los tratamientos sistémicos convencionales con tasas de respuesta comparables18.
La respuesta PASI50 se considera como el umbral mínimo de eficacia requerible a los 3 meses de tratamiento16; se debería intentar conseguir y mantener en todos los casos una respuesta PASI75, a menos que a criterio del paciente la respuesta obtenida sea suficiente.
Objetivo del tratamiento: PASI75 (mejoría ≥ 75 % del PASI basal) o PASI < 5 o PGA ≤ 1 o DLQI < 5).
Se necesitan instrumentos de calidad de vida adicionales, y nuevos estudios, para establecer las dimensiones de los instrumentos de calidad de vida disponibles (generales, dermatológicos o específicos de la psoriasis) que mejor reflejen el cambio en respuesta a la intervención terapéutica.
Definición de fracaso terapéuticoLa respuesta al tratamiento debe evaluarse a los 3-4 meses y de forma continuada a lo largo del mismo. Se define como falta de respuesta o fracaso terapéutico: a) no conseguir –o perder la respuesta correspondiente a– una disminución del 50 % de la puntuación PASI basal, o bien b) mantener una puntuación igual o superior a cualquiera de las que constituyen criterio de psoriasis moderada a grave según se ha definido anteriormente, o bien c) una respuesta insuficiente según criterio conjunto del médico y el paciente.
El fracaso terapéutico constituye indicación de sustitución del tratamiento o tratamiento combinado.
Definición de pérdida de respuestaSe define como pérdida de respuesta dejar de cumplir el objetivo del tratamiento en cualquier momento en el transcurso del mismo, sobre la base de parámetros objetivos (habitualmente, pérdida de la mejoría del 75 % con respecto al PASI basal, o respuesta PASI75) o según criterio conjunto del médico y el paciente.
La pérdida de respuesta puede representar un empeoramiento transitorio susceptible de control ajustando la posología (dosis, frecuencia de administración) o mediante tratamiento combinado (añadiendo tratamiento tópico, UVB, acitretino, metotrexato, ciclosporina), especialmente en el caso de los agentes biológicos.
Definición de recaída, período de remisión y reboteEs importante establecer unas definiciones que permitan establecer la duración del efecto terapéutico de los diversos tratamientos, tanto en el contexto del ensayo clínico como en la práctica habitual19.
Se define como recaída (después de suspender un tratamiento eficaz) la pérdida del 50 % de la mejoría obtenida (por ejemplo, si el PASI basal al inicio del tratamiento era 14 y al suspenderlo era 2, un PASI de 8 o superior constituye criterio de recaída).
El tiempo transcurrido desde la interrupción del tratamiento hasta que se produce la recaída se denomina período de remisión o duración del efecto terapéutico.
Se considera que se produce rebote cuando se produce un empeoramiento (hasta 3 meses después de suspender el tratamiento) superior o igual al 125 % del PASI basal, o un cambio de morfología (psoriasis eritrodérmica o pustulosa generalizada).
Pauta de tratamientoLos efectos adversos (agudos o acumulativos) de los tratamientos sistémicos tradicionales han justificado clásicamente el recurso al tratamiento cíclico, y a la elección individualizada basada en características o comorbilidades de los pacientes (posibilidad de concepción, edad, enolismo, obesidad, dislipidemia, hipertensión, hepatopatía, etc.). La terapia rotacional, consistente en ir intercalando ciclos de tratamiento con diferentes fármacos, tiene la misma justificación, pero en general cada paciente responde de una forma idónea a un determinado fármaco, y puede tener comorbilidades o factores de riesgo que limitan el rango de fármacos a elegir. Empleando biológicos no existe este problema, y la decisión depende en gran parte de las características intrínsecas e históricas de la enfermedad (dependencia del tratamiento, etc.).
En la valoración cotidiana de la indicación del tratamiento biológico hay que tener en cuenta, además del valor basal del PASI (u otras medidas de gravedad, tales como el BSA, PGA, o DLQI), la falta de respuesta (o pérdida de la misma) al tratamiento sistémico, la intolerancia o contraindicación de otros tratamientos sistémicos, y el grado de «inestabilidad» de la psoriasis, evaluado en función del componente inflamatorio (eritema, dolor/prurito) y la velocidad de empeoramiento del brote motivo de tratamiento. La inestabilidad será determinante de la elección de un tratamiento con inicio de acción rápido, mientras que la estabilidad de la psoriasis generalmente permite utilizar cualquier tipo de tratamiento.
En la actualidad, la disyuntiva principal cuando se emplean biológicos estriba entre plantear el tratamiento de forma continua (mientras se mantenga la respuesta) o intermitente (pulsátil).
Candidatos a tratamiento continuo- 1.
Pacientes con historia previa de actividad mantenida de la enfermedad con escaso control terapéutico (o contraindicación/efecto adverso), durante 6 meses o más al año, en el transcurso de uno o más brotes.
- 2.
Pacientes que presentan buena respuesta al tratamiento pero que son muy dependientes del mismo, por la rapidez de las recidivas (recaídas en dos meses o menos).
- 3.
Pacientes en quienes la pérdida de respuesta conlleva una afectación importante desde el punto de vista psicológico o de calidad de vida.
- 4.
Pacientes con afectación articular.
- 5.
La presencia de comorbilidades con aumento de riesgo de enfermedad cardiovascular podría ser un factor a tener en cuenta en la decisión de instaurar tratamiento continuo.
Los fármacos mejor adaptados a una pauta de tratamiento continuo serían los agentes biológicos. Los tratamientos sistémicos clásicos, por su toxicidad acumulada, son más adecuados para pautas de tratamiento intermitente o rotacional.
Candidatos a tratamiento intermitentePacientes con una historia de exacerbaciones de breve duración, inferior a 6 meses al año, con uno o más brotes.
Criterio de retratamientoEn pacientes que han tenido la experiencia de un blanqueamiento completo, la recaída y la pérdida de respuesta se perciben de forma diferente que en el paciente que no ha tenido dicha experiencia durante mucho tiempo, y el impacto de un determinado PASI sobre la calidad de vida y la percepción psicológica del paciente es superior, por lo que un valor absoluto de PASI > 5 o PGA ≥ 3 o DLQI > 5 pueden ser tomados, de forma individualizada, como criterio razonable de retratamiento.
En caso de recaída, o a criterio conjunto del paciente y el médico, puede plantearse retratamiento con el mismo agente o tratamiento con otra modalidad terapéutica, si han cambiado las circunstancias o preferencias del paciente.
Transición entre tratamientosA diferencia de la situación en los ensayos clínicos, en los que el tratamiento previo se suspende de forma brusca con un período de «lavado», en la práctica clínica habitual el tratamiento previo puede continuarse durante un período de transición en el caso de biológicos con un inicio de acción más lento, y podrá suspenderse abruptamente en los biológicos de acción más rápida como infliximab y probablemente adalimumab.
Cuando se decide sustituir un tratamiento sistémico (clásico o biológico) por efecto adverso o falta de eficacia, pueden plantearse diversas estrategias de transición, a criterio del clínico, tales como solapamiento de ambos tratamientos, sustitución sin solución de continuidad o solapamiento de un tratamiento clásico entre dos biológicos.
Tratamiento combinadoAunque de forma general no se recomiendan las asociaciones terapéuticas, la combinación de tratamiento tópico con tratamientos biológicos se emplea frecuentemente para aumentar la tasa de respuesta o mejorar la respuesta en lesiones localizadas y controlar exacerbaciones temporales.
La combinación de tratamientos sistémicos –incluyendo foto(quimio)terapia– con biológicos puede emplearse (empleando dosis que conlleven un mínimo riesgo de efectos adversos) durante períodos de tiempo limitados con la intención de evitar las recaídas tras la retirada de un tratamiento sistémico, antes de que se inicie la acción terapéutica de algunos biológicos, acelerar la respuesta al principio del tratamiento biológico, mejorar la respuesta terapéutica, controlar exacerbaciones temporales, y efectuar transiciones entre tratamientos biológicos o en caso de retirada, por fracaso u otras causas.
Cribado previo al tratamientoEn todos los pacientes con psoriasis candidatos a tratamiento sistémico la anamnesis debe recoger la duración de la enfermedad, tratamientos sistémicos o ingresos previos, presencia o no de artropatía, antecedentes de enfermedades infecciosas y posible exposición a tuberculosis, enfermedades previas, tratamientos concomitantes, comorbilidades y posibles factores de riesgo para efectos adversos o contraindicaciones.
Después de una discusión preliminar de las características de seguridad, eficacia y modo de administración del tratamiento con el paciente, se recomienda efectuar una evaluación cuantitativa basal de la gravedad de la enfermedad (PASI; BSA, PGA, DLQI) y solicitar una analítica estándar con hemograma y bioquímica.
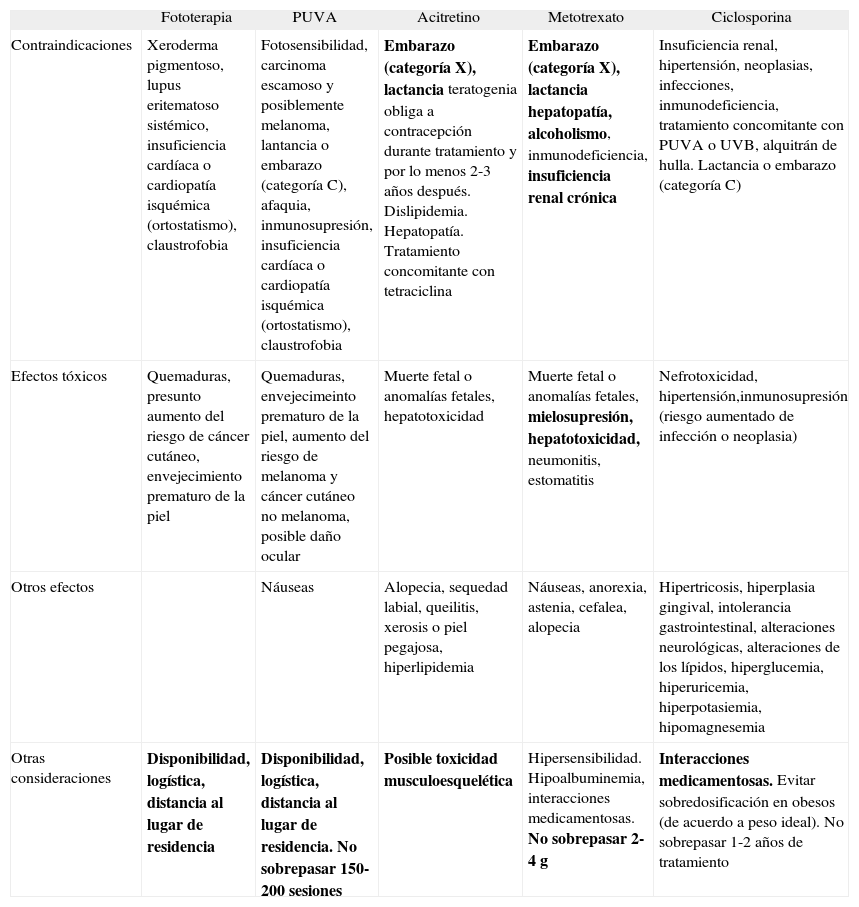
1. Si se considera iniciar tratamiento sistémico clásico o foto(quimio)terapia deben tenerse en cuenta las contraindicaciones y posibles efectos adversos que se detallan en la tabla 120. En los pacientes en quienes se plantea administrar un tratamiento sistémico clásico pueden solicitarse además de forma opcional las siguientes determinaciones: anticuerpos antinucleares, una radiografía de tórax, una prueba de Mantoux con 2 UT de PPD-23 y pruebas serológicas para el virus de la inmunodeficiencia humana (VIH) y los virus de la hepatitis B (VHB) y C (VHC).
Contraindicaciones y posibles efectos adversos del tratamiento sistémico clásico o foto(quimio)terapia que deben tenerse en cuenta
| Fototerapia | PUVA | Acitretino | Metotrexato | Ciclosporina | |
| Contraindicaciones | Xeroderma pigmentoso, lupus eritematoso sistémico, insuficiencia cardíaca o cardiopatía isquémica (ortostatismo), claustrofobia | Fotosensibilidad, carcinoma escamoso y posiblemente melanoma, lantancia o embarazo (categoría C), afaquia, inmunosupresión, insuficiencia cardíaca o cardiopatía isquémica (ortostatismo), claustrofobia | Embarazo (categoría X), lactancia teratogenia obliga a contracepción durante tratamiento y por lo menos 2-3 años después. Dislipidemia. Hepatopatía. Tratamiento concomitante con tetraciclina | Embarazo (categoría X), lactancia hepatopatía, alcoholismo, inmunodeficiencia, insuficiencia renal crónica | Insuficiencia renal, hipertensión, neoplasias, infecciones, inmunodeficiencia, tratamiento concomitante con PUVA o UVB, alquitrán de hulla. Lactancia o embarazo (categoría C) |
| Efectos tóxicos | Quemaduras, presunto aumento del riesgo de cáncer cutáneo, envejecimiento prematuro de la piel | Quemaduras, envejecimeinto prematuro de la piel, aumento del riesgo de melanoma y cáncer cutáneo no melanoma, posible daño ocular | Muerte fetal o anomalías fetales, hepatotoxicidad | Muerte fetal o anomalías fetales, mielosupresión, hepatotoxicidad, neumonitis, estomatitis | Nefrotoxicidad, hipertensión,inmunosupresión (riesgo aumentado de infección o neoplasia) |
| Otros efectos | Náuseas | Alopecia, sequedad labial, queilitis, xerosis o piel pegajosa, hiperlipidemia | Náuseas, anorexia, astenia, cefalea, alopecia | Hipertricosis, hiperplasia gingival, intolerancia gastrointestinal, alteraciones neurológicas, alteraciones de los lípidos, hiperglucemia, hiperuricemia, hiperpotasiemia, hipomagnesemia | |
| Otras consideraciones | Disponibilidad, logística, distancia al lugar de residencia | Disponibilidad, logística, distancia al lugar de residencia. No sobrepasar 150-200 sesiones | Posible toxicidad musculoesquelética | Hipersensibilidad. Hipoalbuminemia, interacciones medicamentosas. No sobrepasar 2-4g | Interacciones medicamentosas. Evitar sobredosificación en obesos (de acuerdo a peso ideal). No sobrepasar 1-2 años de tratamiento |
Adaptada de Menter y Griffiths20. Se destacan en negrita los más relevantes habitualmente.
2. Si se considera iniciar tratamiento biológico: la anamnesis debe recoger la duración de la enfermedad, tratamientos sistémicos o ingresos previos, presencia o no de artropatía, antecedentes de enfermedades infecciosas y posible exposición a tuberculosis, comorbilidades y posibles factores de riesgo para efectos adversos y/o contraindicaciones, enfermedades previas (con especial referencia a insuficiencia cardíaca congestiva, lupus eritematoso y enfermedades desmielinizantes, incluyendo los posibles antecedentes familiares) y tratamientos concomitantes.
Para descartar la presencia de una tuberculosis latente debe efectuarse una anamnesis orientada y solicitar una radiografía de tórax, y una prueba de Mantoux con 2 UT de PPD-23 (si se plantea tratamiento con bloqueadores del factor de necrosis tumoral [TNF] alfa). Si la prueba resulta negativa, se repite a los 7-15 días (booster). La práctica del booster es especialmente importante en pacientes con posible anergia: mayores de 65 años o pacientes que están recibiendo tratamiento con metotrexato, ciclosporina u otros inmunosupresores. La prueba de Mantoux se considera positiva cuando la induración a las 72h es igual o superior a 5mm. En estos pacientes, aunque no presenten alteraciones radiológicas, será necesario administrar quimioprofilaxis con isoniazida 300mg/día (aunque generalmente se recomienda iniciar la quimioprofilaxis un mes antes de iniciar el tratamiento con agentes anti-TNF, se desconoce el intervalo mínimo necesario, y probablemente sea suficiente un intervalo menor o incluso iniciar ambos tratamientos simultáneamente21) y hasta completar 9 meses (o bien otras pautas según sea la práctica local), o bien serán candidatos a recibir tratamiento con efalizumab.
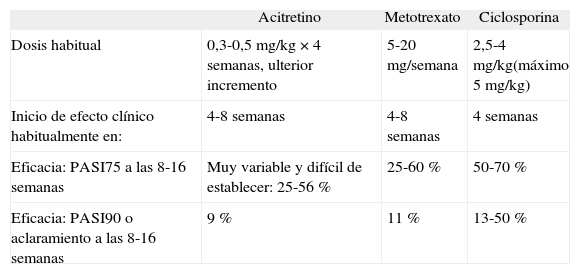
Selección del tratamiento sistémico clásicoCon independencia de las posibles contraindicaciones, efectos adversos, interacciones y precauciones especiales de empleo enunciadas anteriormente y que determinan la elección del fármaco, deben tenerse en cuenta una serie de parámetros de eficacia que se resumen en la tabla 218,22-25.
Parámetros de eficacia de los tratamientos sistémicos clásicos
| Acitretino | Metotrexato | Ciclosporina | |
| Dosis habitual | 0,3-0,5mg/kg × 4 semanas, ulterior incremento | 5-20mg/semana | 2,5-4mg/kg(máximo 5mg/kg) |
| Inicio de efecto clínico habitualmente en: | 4-8 semanas | 4-8 semanas | 4 semanas |
| Eficacia: PASI75 a las 8-16 semanas | Muy variable y difícil de establecer: 25-56 % | 25-60 % | 50-70 % |
| Eficacia: PASI90 o aclaramiento a las 8-16 semanas | 9 % | 11 % | 13-50 % |
Adaptada de las citas 18, 22 a 25.
Los tratamientos biológicos están indicados en el tratamiento de pacientes adultos con psoriasis moderada a grave –definida anteriormenteque– no han respondido, tienen contraindicación o presentan intolerancia, efectos adversos o probable toxicidad –aguda o por dosis acumulada– de un tratamiento sistémico clásico –incluyendo fototerapia o foto(quimio)terapia– u otros tratamientos biológicos.
Se incluyen en esta definición:
- 1.
Pacientes en quienes no se consigue un control eficaz con los agentes sistémicos disponibles, solos o en combinación.
- 2.
Pacientes que presentan recaídas rápidas (menos de 3 meses) después de suspender cualquier tipo de tratamiento.
- 3.
Pacientes que requieren dosis altas de tratamiento sistémico clásico (con riesgo de aparición de efectos adversos por toxicidad aguda o acumulada en un porcentaje significativo de pacientes).
- 4.
Pacientes con intolerancia a algún tratamiento sistémico (aparición de toxicidad o efectos adversos a dosis eficaces) o riesgo elevado (por la dosis o la duración del tratamiento, susceptibilidad individual, factores de riesgo individual –edad, sexo, comorbilidades o posibles interacciones medicamentosas–) de toxicidad acumulativa con metotrexato, ciclosporina, acitretino o foto(quimio)terapia, incluso en ausencia de alteraciones analíticas.
- 5.
Pacientes que por razones laborales, de horario, desplazamiento o disponibilidad, no sean susceptibles de tratamiento con foto(quimio)terapia.
Desde el punto de vista de la eficacia, no disponemos de datos procedentes de ensayos clínicos que permitan establecer una diferencia entre los pacientes que presentan intolerancia o contraindicación a los tratamientos sistémicos convencionales, con una respuesta adecuada, y aquellos pacientes en los que la indicación del tratamiento biológico es una falta de respuesta al tratamiento sistémico convencional. Ambos subgrupos de pacientes podrían tener necesidades terapéuticas diferentes, que incluso podrían determinar la selección del agente biológico.
Todos los agentes biológicos aprobados para el tratamiento de la psoriasis deben estar disponibles para todos los pacientes candidatos a tratamiento, sin retrasos innecesarios ni limitaciones de cualquier tipo que puedan implicar una desigualdad para el paciente.
Los tratamientos biológicos deben ser prescritos por dermatólogos con amplia experiencia en el tratamiento de la psoriasis con agentes sistémicos tradicionales y biológicos, siendo necesario que se documente objetivamente el grado de afectación al principio del tratamiento y en el transcurso del mismo, para evaluar su eficacia en cada paciente.
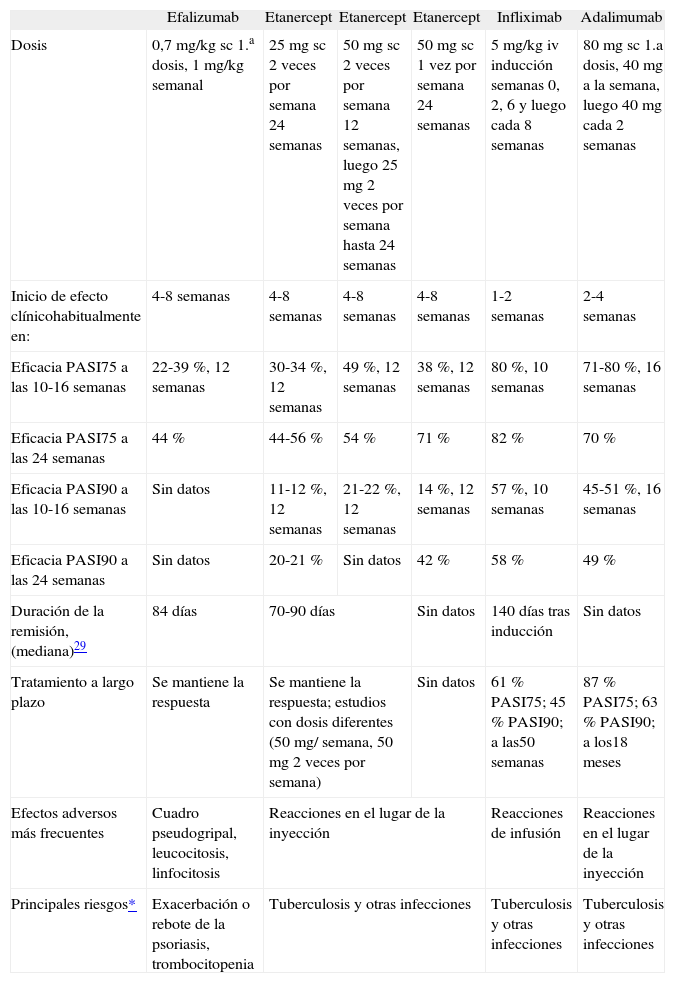
Selección del tratamiento biológicoCon independencia de las posibles contraindicaciones, efectos adversos y precauciones especiales de empleo enunciadas anteriormente y que determinan la elección del fármaco, deben tenerse en cuenta una serie de parámetros de eficacia que se resumen en la tabla 318,25-33.
| Efalizumab | Etanercept | Etanercept | Etanercept | Infliximab | Adalimumab | |
| Dosis | 0,7mg/kg sc 1.a dosis, 1mg/kg semanal | 25mg sc 2 veces por semana 24 semanas | 50mg sc 2 veces por semana 12 semanas, luego 25mg 2 veces por semana hasta 24 semanas | 50mg sc 1 vez por semana 24 semanas | 5mg/kg iv inducción semanas 0, 2, 6 y luego cada 8 semanas | 80mg sc 1.a dosis, 40mg a la semana, luego 40mg cada 2 semanas |
| Inicio de efecto clínicohabitualmente en: | 4-8 semanas | 4-8 semanas | 4-8 semanas | 4-8 semanas | 1-2 semanas | 2-4 semanas |
| Eficacia PASI75 a las 10-16 semanas | 22-39 %, 12 semanas | 30-34 %, 12 semanas | 49 %, 12 semanas | 38 %, 12 semanas | 80 %, 10 semanas | 71-80 %, 16 semanas |
| Eficacia PASI75 a las 24 semanas | 44 % | 44-56 % | 54 % | 71 % | 82 % | 70 % |
| Eficacia PASI90 a las 10-16 semanas | Sin datos | 11-12 %, 12 semanas | 21-22 %, 12 semanas | 14 %, 12 semanas | 57 %, 10 semanas | 45-51 %, 16 semanas |
| Eficacia PASI90 a las 24 semanas | Sin datos | 20-21 % | Sin datos | 42 % | 58 % | 49 % |
| Duración de la remisión, (mediana)29 | 84 días | 70-90 días | Sin datos | 140 días tras inducción | Sin datos | |
| Tratamiento a largo plazo | Se mantiene la respuesta | Se mantiene la respuesta; estudios con dosis diferentes (50mg/ semana, 50mg 2 veces por semana) | Sin datos | 61 % PASI75; 45 % PASI90; a las50 semanas | 87 % PASI75; 63 % PASI90; a los18 meses | |
| Efectos adversos más frecuentes | Cuadro pseudogripal, leucocitosis, linfocitosis | Reacciones en el lugar de la inyección | Reacciones de infusión | Reacciones en el lugar de la inyección | ||
| Principales riesgos* | Exacerbación o rebote de la psoriasis, trombocitopenia | Tuberculosis y otras infecciones | Tuberculosis y otras infecciones | Tuberculosis y otras infecciones | ||
Adaptada de citas 18, 25 a 33.
Recientemente se han propuesto unas directrices de monitorización y vacunaciones para los pacientes con psoriasis en tratamiento con biológicos34. iv: vía intravenosa; sc: vía subcutánea.
Ninguno de los agentes biológicos se debería considerar de forma general como preferible a los demás para el tratamiento de la psoriasis moderada a grave teniendo en cuenta únicamente las tasas de respuesta publicadas en los respectivos ensayos clínicos. La decisión para elegir un agente biológico debe tomarse de forma individualizada para cada paciente, teniendo en cuenta la información y directrices disponibles.
La elección del tratamiento biológico debe ser individualizada teniendo en cuenta:
- 1.
Factores del paciente, tales como la presencia de enfermedades concomitantes, artropatía psoriásica, comorbilidades, riesgo de posibles efectos adversos y peso.
- 2.
Las características de la enfermedad: a) desde un punto de vista histórico (tratamientos previos, rapidez de la recaída tras el tratamiento, carácter intermitente o continuado de la actividad de la enfermedad), y b) en el momento de la prescripción: actividad (PASI), intensidad del componente inflamatorio, ritmo de empeoramiento (inestabilidad) de la psoriasis.
- 3.
Las preferencias del paciente en cuanto a posología y perfil de eficacia/seguridad.
Se recomienda que el prescriptor lea atentamente las instrucciones de la ficha técnica de la EMEA para cada producto y las compare con las recomendaciones de este Consenso por lo que respecta a las dosis, contraindicaciones y posibles interacciones.
Conflicto de intereses
L. Puig, X. Bordas, J.M. Carrascosa, E. Daudén, C. Ferrándiz, J.M. Hernanz, J.L. López Estebaranz, J.C. Moreno, J.L. Sánchez Carazo, F. Vanaclocha y H. Vázquez Veiga han participado en ensayos clínicos, asistido o actuado como ponentes en reuniones con el patrocinio de Abbott, MerckSerono, Novartis, Schering-Plough y Wyeth.
El Grupo Español de Psoriasis es un grupo de trabajo de la Academia Española de Dermatología y Venereología, formado por 50 dermatólogos de ámbito hospitalario, con especial dedicación al tratamiento de pacientes con psoriasis, que cooperan en la investigación clínica y terapéutica en el ámbito de esta enfermedad.