Introducción y objetivos: La miringoplastia tiene como finalidad el cierre de la perforación timpánica y mejorar la audición, con resultados variables en la literatura. Nuestro objetivo fue saber cuál es la realidad de esta cirugía en nuestro centro y compararla con la publicada. Métodos: Análisis retrospectivo de 217 miringoplastias primarias efectuadas en el Servicio de Otorrinolaringología del Hospital Universitario Ramón y Cajal entre los años 1998 y 2003, con descripción de las características de perforación, técnica quirúrgica y resultados postoperatorios (cierre de la perforación y mejoría de la audición).
Resultados: En su mayoría eran adultos y la etiología principal fue la secuela otorreica (91 %). Predominaron perforaciones menores a subtotal en tamaño (64 %) que no afectaban al anillo timpánico (79 %). La técnica de colocación del injerto respecto al resto timpánico fue lateral (45 %), mixta (29 %) y medial (26 %); se utilizó el abordaje retroauricular (66 %) y endoaural (34 %). La fascia de músculo temporal fue el injerto más utilizado (87 %). El cierre de la perforación se consiguió entre un 78 y un 91 % de los casos a lo largo de los 24 meses de seguimiento, con un valor final del 78 % a los 2 años de seguimiento. La mejora de la audición, reflejada como un umbral diferencial audiométrico menor de 20dB, se observó en aproximadamente el 56 % de los casos.
Conclusiones: La miringoplastia en nuestro centro alcanza cifras de éxito anatómico (78 %) y funcional (56 %) comparables con las de la literatura. Consideramos fundamental el seguimiento a medio plazo de los pacientes por el fenómeno de reperforación, que puede ocurrir hasta pasados 2 años o más.
Introduction and goals: The goals of myringoplasty are closure of the perforation in the tympanic membrane and improvement in hearing levels, with varying results in the published literature. Our aim was to determine the results of this procedure at our centre and compare them with the literature.
Methods: Retrospective analysis of 217 primary myringoplasties carried out in the Otorhinolaryngology Department of the Ramón y Cajal University Hospital between 1998 and 2003, describing the characteristics of the perforations, surgical technique and post-operative results (perforation closure and hearing improvement).
Results: The majority were adults with perforations secondary to recurrent middle ear infections (91 %). Most were less than sub-total (64 %) and did not involve the tympanic annulus (79 %). Grafts were inserted using lateral (45 %), mixed (29 %) and medial (26 %) techniques, using retroauricular (66 %) and endaural (34 %) approaches. Temporal muscle fascia was the graft most frequently used (87 %). Perforation closure was achieved in between 78 % and 91 % of cases throughout the 24-month follow-up period, with an overall closure value of 78 % after 2years of follow-up. Hearing improvement, established as an air bone gap difference of less than 20dB, was seen in proximately 56 % of cases.
Conclusions: At our centre, myringoplasty achieves anatomical (78 %) and functional (56 %) success comparable to the results described in the literature. We consider medium-term follow-up to be of the utmost importance because of reperforation phenomena, which may occur as much as 2years or more after surgery.
Se define como miringoplastia la intervención quirúrgica en la cual el procedimiento reconstructivo se limita a reparar una perforación de la membrana timpánica por medio de un injerto, sin otra actuación en el oído medio 1.
Han pasado más de 300 años desde que Banzer, en 1640, intentara cerrar una perforación timpánica utilizando un trozo de cuerno de alce recubierto con vejiga de cerdo. Se ha avanzado mucho desde entonces hasta hoy, en que utilizamos los injertos autólogos. También la técnica en sí se ha perfeccionado y en este momento se cuenta con múltiples alternativas para una misma cirugía.
Los avances en estos aspectos nos hacen presuponer una mejoría en el éxito de la cirugía, que si bien cada vez es más efectiva, nos encontramos, al revisar la literatura, con resultados y periodos de seguimiento muy dispares. A su vez, hay ciertas variaciones de la técnica que se postulan como superiores y más en boga en los últimos años.
La miringoplastia es la cirugía otológica más frecuentemente realizada en nuestro centro después de la colocación de tubos de drenaje transtimpánicos. El objetivo del presente trabajo es saber cuál es la realidad de esta cirugía en nuestro medio, comparar los resultados obtenidos con los publicados y proponer actuaciones de mejora.
Pacientes y métodosDiseñamos un estudio retrospectivo en el cual efectuamos un análisis crítico de las miringoplastias primarias realizadas entre 1998 y 2003 en el Hospital Universitario Ramón y Cajal. Analizamos los oídos con perforaciones timpánicas intervenidos por primera vez, y establecimos como criterios de exclusión los siguientes: segundas intervenciones, actuaciones sobre la cadena osicular o el oído medio (timpanoplastias), mastoidectomías u oídos con colesteatoma.
Recopilamos 500 historias clínicas de las cuales, tras aplicar los criterios de exclusión, obtuvimos 217 miringoplastias primarias efectuadas a lo largo de 6 años. Se recabaron datos relativos a la edad, la etiología de la perforación, los hallazgos preoperatorios y las complicaciones quirúrgicas y postoperatorias.
El objetivo del estudio fue analizar los resultados anatómicos y funcionales de la cirugía. Se definió como resultado anatómico el estado del tímpano en los controles postoperatorios: íntegro o perforado. El resultado funcional fue la audición postoperatoria, específicamente el umbral diferencial audiométrico (UDA)2 entre la vía aérea y la vía ósea postoperatoria, que se agrupó en intervalos de 10dB. La audición se expresó como umbral auditivo medio (UAM) 3, establecido como la media en decibelios para las frecuencias de 500, 1.000 y 2.000Hz. Se obtuvo información sobre el estado del tímpano y las audiometrías reflejadas en la historia clínica desde la primera consulta hasta la última revisión postoperatoria. Los puntos de corte para analizar los resultados postoperatorios fueron 1, 3, 6, 12 y 24 meses.
Además de lo anterior, se definieron las características anatómicas de las perforaciones timpánicas y la técnica quirúrgica. La localización de las perforaciones se definió como anterior, posterior, inferior, subtotal (3 cuadrantes) y completa (ausencia de tímpano). El tamaño de la perforación se definió como mayor o menor a subtotal. Dependiendo de si afectaban al anillo timpánico o no, se catalogaron como marginales o centrales. Respecto a la técnica quirúrgica, se analizó el abordaje y el tipo de injerto utilizado, así como la necesidad de fresar el conducto auditivo externo. La colocación del injerto se definió como lateral o medial al resto timpánico, y mixta si incluía las dos opciones anteriores.
La obtención de los datos se efectuó con un cuestionario diseñado por internet mediante el programa e-encuesta, que se aplicaba a cada historia clínica revisada, preservando la confidencialidad. La base de datos se exporto para análisis estadístico al programa SPSS donde se aplicaron las pruebas estadísticas de la χ 2 y la t de Student; se consideró un valor de p < 0,05 como estadísticamente significativo.
ResultadosDe los 217 pacientes intervenidos de miringoplastia primaria, el 91 % eran adultos con una media ± desviación estándar de edad de 38 ± 17,8 años, con un intervalo de 7-77 años. El oído más frecuentemente intervenido fue el izquierdo por una pequeña mayoría (el 56 frente al 44 %). La etiología preponderante de la perforación fue la secuela otorreica (91 %), seguida muy de lejos por la colocación de tubos de drenaje transtimpánicos (5 %), la traumática (3 %) y tras estapedectomía (1 %).
La localización de la perforación se distribuyó, en general, de manera homogénea; fueron más frecuentes las inferiores (31 %), seguidas de las posteriores (27 %), las anteriores (20 %), las subtotales (18 %) y las completas (4 %). Afectaban al anillo timpánico (marginales) en el 21 % y no lo hacían (centrales) en el 79 % de los casos. Con respecto al tamaño de la perforación, el 36 % eran subtotales y el 64 %, menos que el subtotal. Como hallazgo preoperatorio más relevante destaca la miringoesclerosis, observada en el 63 % de los oídos intervenidos.
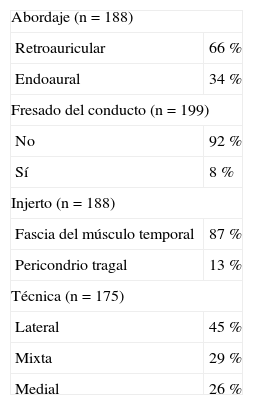
Los datos que conciernen a la cirugía se resumen en la tabla 1. El abordaje quirúrgico retroauricular casi duplicó (66 %) al endoaural (34 %). Como injerto se utilizó fascia de músculo temporal (87 %) y pericondrio tragal (13 %). La técnica más utilizada para colocar el injerto fue la lateral (45 %), seguida de la mixta (29 %) y la medial (26 %) al resto timpánico. Sólo se necesitó fresar el conducto en el 8 % de los casos.
Objetivamos un 14 % de complicaciones postoperatorias. La más frecuente fue la perla de colesteatoma en el tímpano en 11 casos, seguido por 5 injertos lateralizados, 3 injertos retraídos, 3 colesteatomas en oído medio, 3 hematomas retroauriculares y 2 casos de blunting.
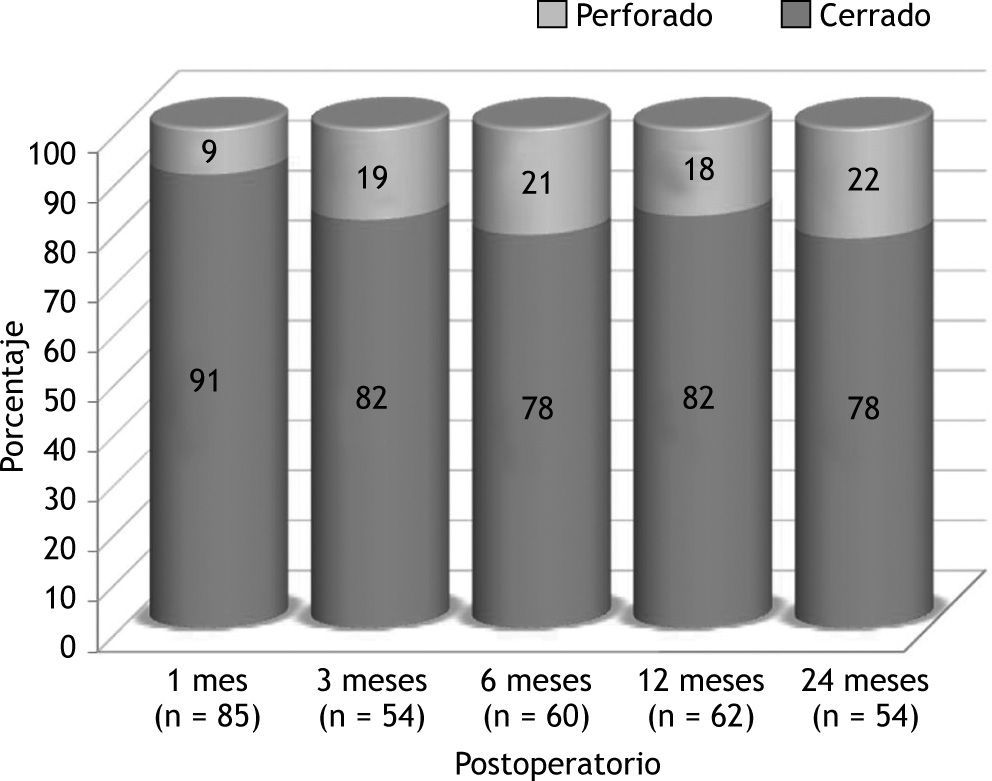
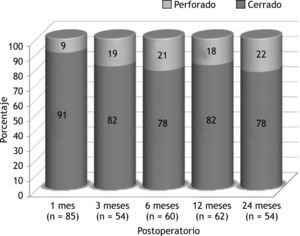
Los resultados anatómicos se reflejan en la figura 1. El cierre de la perforación se consiguió en un 78-91 % de los casos durante los sucesivos controles postoperatorios tras 24 meses de seguimiento. El porcentaje de cierre de la perforación fue mayor al mes (91 %) y menor a los 24 meses (78 %). A los 12 meses de seguimiento se observó el cierre de la perforación en un 82 % de los casos.
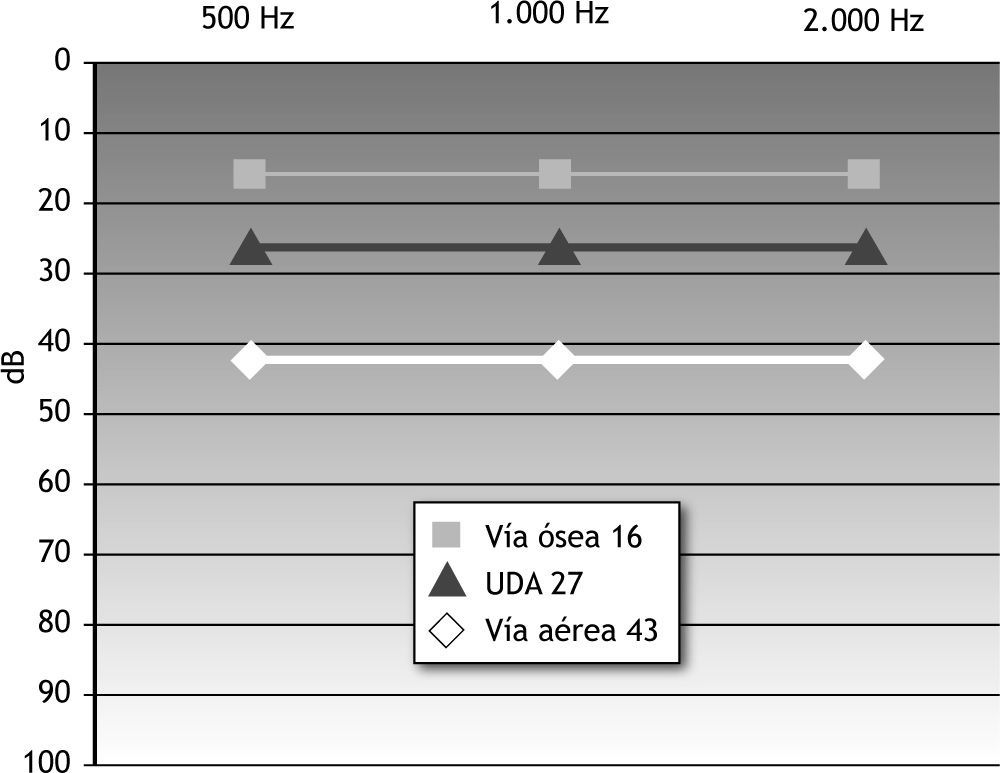
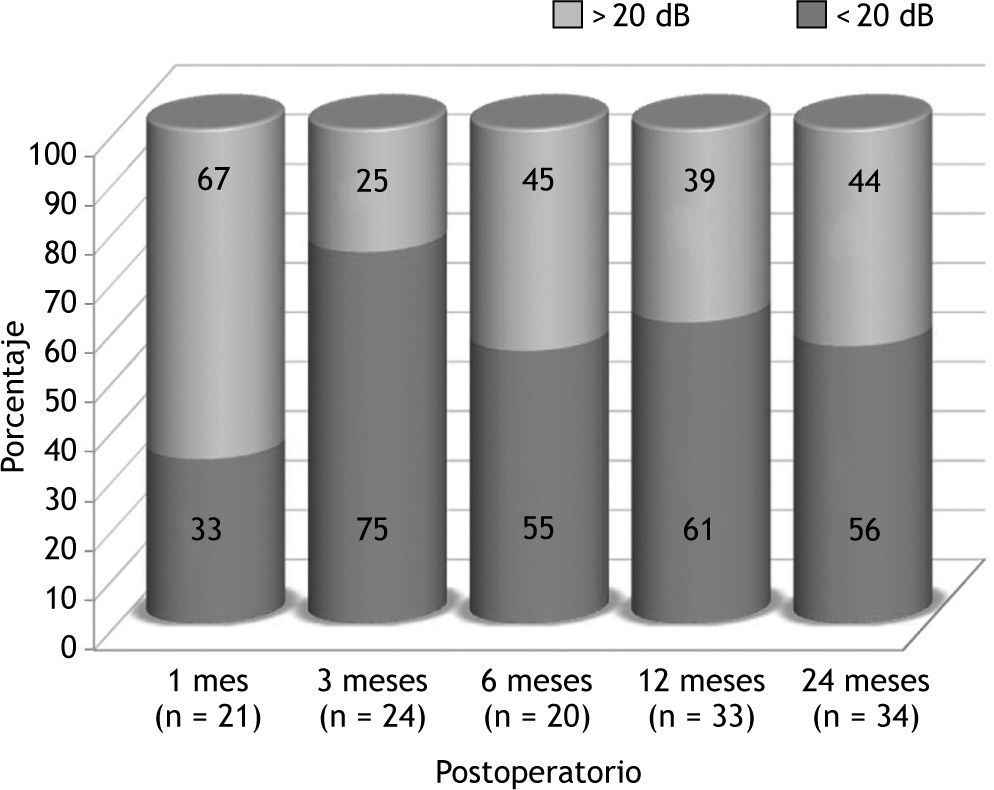
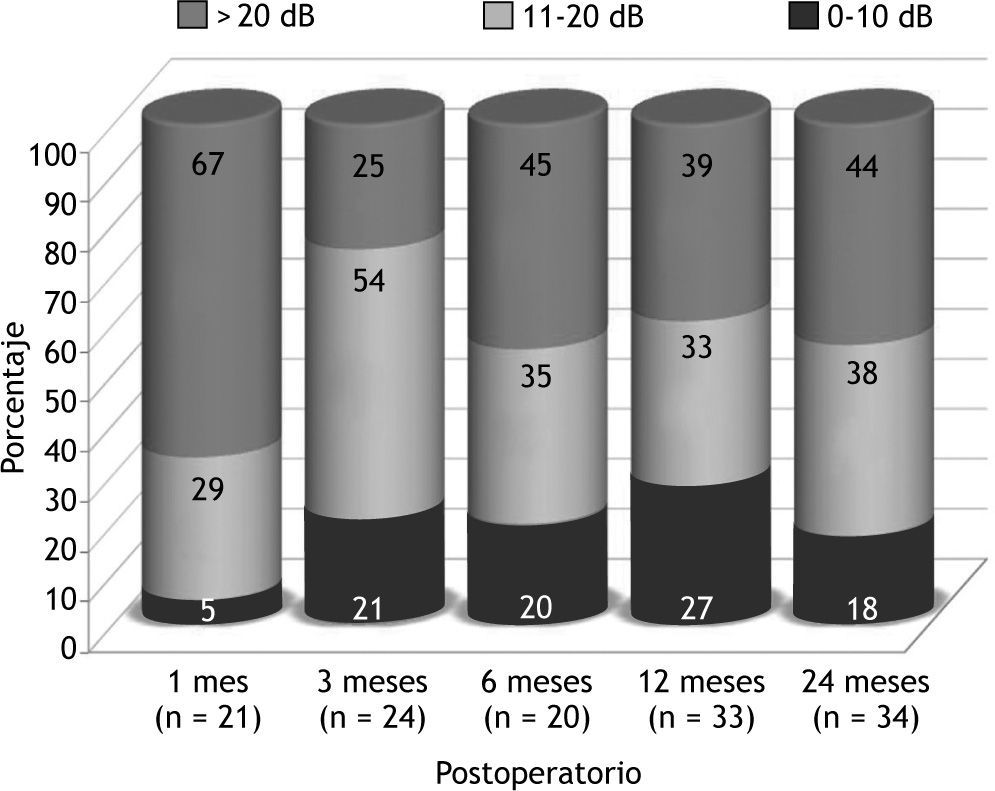
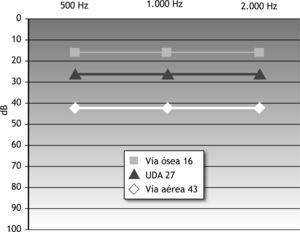
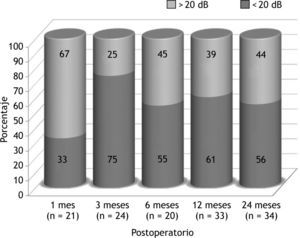
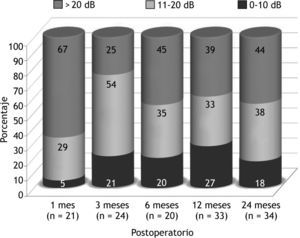
La audición preoperatoria de los pacientes se refleja en la figura 2. Presentaban un UAM de vía aérea de 43dB con un UDA de 27dB. La vía ósea se situaba en un UAM de 16dB. Como resultado funcional general se observó que un 56 % de los pacientes presentaban un UDA < 20dB como media de los controles sucesivos (fig. 3): el 33 % al mes, el 75 % a los 3 meses, el 55 % a los 6 meses, el 61 % a los 12 meses y el 56 % a los 24 meses. Estos resultados también se agrupan en intervalos de 10dB en la figura 4.
La mejoría en el UDA postoperatorio con respecto al preoperatorio fue la siguiente: a los 12 meses de seguimiento los pacientes que tenían un UDA postoperatorio < 20dB reducían su UDA un 26 % (7dB) con respecto al preoperatorio. En los pacientes en que el UDA era < 10dB al año, la reducción era de un 63 % (17dB).
DiscusiónEl objetivo principal de una miringoplastia ha sido tradicionalmente el cierre de la perforación timpánica para prevenir la infección crónica del oído medio y mejorar la audición, todo ello conducente a mejorar la calidad de vida del paciente. Lo anterior se puede objetivar observando el estado del tímpano y la audiometría en los controles postoperatorios 4.
En nuestro estudio se observó un porcentaje de éxito anatómico del 78 % a los 2 años de seguimiento. Esta cifra entra dentro de la amplia variabilidad de éxito de cierre de la perforación descrita en la literatura (66-91 %) 4-10. Nuestros resultados empeoran conforme avanza el tiempo de seguimiento, como lo refleja la alta tasa de cierre del 91 % al mes en comparación con el 78 % a los 24 meses. Este fenómeno ha sido descrito en estudios previos que también efectúan un seguimiento postoperatorio con distintos intervalos de tiempo7. Lo anterior se explica por la tasa de reperforación del tímpano, que se estima entre un 7 y un 27 % 11. Es probable que los resultados de algunas series con cifras muy altas de cierre informadas con plazos cortos de seguimiento, menores de 6-12 meses 8,9,12, descendiesen si se siguieran durante más tiempo. Otros estudios afirman que la mayor incidencia de reperforaciones ocurre en los primeros 3 meses para después estabilizarse en el tiempo 11. Coincidimos con otros autores 5 en la necesidad de un periodo de seguimiento postoperatorio prolongado, no menor de 24 meses, para valorar la capacidad real de mantener un tímpano cerrado a largo plazo.
La mejoría de la audición refleja el éxito funcional de la miringoplastia, el que definimos en nuestro estudio como un UDA postoperatorio < 20dB, y que observamos, en general, en el 56 % de los casos. Escogimos este valor basándonos en estudios previos 8,10 y en la creencia de que una reducción en el UDA es la forma más fidedigna para expresar la mejora de la audición del paciente. Se han publicado cifras de mejoría de audición de hasta un 91 % 9 de los pacientes, pero esta cifra, cuando se hace un seguimiento mínimo de 12 meses, oscila entre el 52 y el 67 % 6,7,10. Cabe destacar que la mejora de la audición en nuestro estudio aumentó conforme pasaba el tiempo, cosa que se puede explicar por el proceso gradual de cicatrización y estabilización postoperatoria del neotímpano y del oído medio, por otro lado, nuestros resultados de mejora audiométrica no representan del todo la realidad, ya que el número de audiometrías disponibles en las historias fue escaso. Probablemente, los resultados promedio de nuestra serie podrían ser algo mejores ya que para el cálculo de la mejora general de la audición incluimos las audiometrías de control al primer mes postoperatorio, que tienen cifras peores de audición.
La mayoría de los estudios definen arbitrariamente la mejora de la audición como un punto de corte o medias de distintos parámetros audiométricos muy diferentes entre sí en valores y tiempos por lo que debemos ser muy cuidadosos a la hora de valorar estas cifras. Hay recomendaciones de comités internacionales3 para estas valoraciones que permiten comparar distintas series por igual.
Múltiples estudios han intentado delimitar los posibles factores pronósticos de esta cirugía. Aggarwal 5 los analiza en su revisión de la literatura. De acuerdo con los datos disponibles, en nuestra serie observamos un mayor porcentaje de cierre a los 12 meses al utilizar un abordaje quirúrgico retroauricular en comparación con el endoaural (el 91 frente al 72 %), aunque estas diferencias no fueron estadísticamente significativas (p = 0,07). Lo anterior se podría explicar por una falta de tamaño muestral que impida alcanzar significación estadística, ya que esta correlación sí ha sido observada por Albera et al 11 como factor pronóstico. Es cierto que otros estudios no observan esta correlación y no la consideran ya que dependería de las características de la perforación 8,12. A pesar de lo anterior, Albera et al11 consiguen resultados iguales a su media general de éxito para las perforaciones de peor pronóstico al utilizar el abordaje retroauricular. Por ello, concluyen que el abordaje retroauricular es el factor pronóstico más decisivo en el resultado de la cirugía aludiendo a mejor visualización de la perforación y colocación del injerto más cómoda. Lo anterior no descarta el uso del abordaje endoaural en perforaciones pequeñas, posteriores y completamente delimitables. Este abordaje permite también, en mayor proporción, la realización ambulatoria del procedimiento 11,13.
La principal dificultad con la que nos hemos encontrado al realizar este estudio ha sido la falta de datos reflejados en las historias clínicas y la pérdida de pacientes en el seguimiento. Esta supuesta pérdida de pacientes se puede explicar por varias razones. Al tratarse de un hospital de tercer nivel y no existir un protocolo de seguimiento definido, los pacientes tienen un seguimiento variable en el hospital y luego en el centro de especialidades de su área de salud. También hay diferentes criterios y tiempos para considerar a un paciente de alta. La falta de datos es uno de los grandes inconvenientes que conlleva la elaboración de estudios retrospectivos con revisión de historias clínicas. La creación de protocolos para estudios prospectivos y la definición de unidades asistenciales temáticas son posibles soluciones para este problema.
Siempre habrá variabilidad en los resultados de una misma cirugía inherente a las características del paciente, la capacidad del cirujano y los detalles de la técnica. Pero también es cierto que, en la medida que se estandaricen parámetros y se creen protocolos basados en evidencias científicas, la comparación entre los distintos centros nos llevará a una media que refleje mejor la realidad. La manera de poder determinar qué resultados tiene una técnica quirúrgica en nuestras manos y cómo mejorarlos es la revisión crítica de ellos en un periodo adecuado. Todo lo anterior nos servirá tanto para saber cómo estamos haciendo las cosas como para poder ofrecerle al paciente las expectativas reales de la intervención, pues el éxito de un procedimiento no presupone sólo alcanzar su objetivo, sino también mantener los resultados en el tiempo.
ConclusionesLa miringoplastia en nuestro centro es un procedimiento que alcanza cifras de éxito anatómico (78 %) y funcional (56 %) comparables con los de la literatura. Creemos que se debe indicar tanto para cerrar la perforación como para mejorar la audición, considerando las distintas tasas de éxito de cada uno de estos parámetros. Consideramos fundamental el seguimiento a medio plazo de los pacientes por el fenómeno de la reperforación, que puede ocurrir hasta pasados 2 años o más.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
Al equipo de e-encuesta.com, por facilitarnos tan generosamente la potente herramienta de recolección de datos que fue fundamental en la elaboración de este estudio.