Estudios sugieren que el uso de antidepresivos podría prevenir el deterioro clínico en los pacientes con COVID-19; sin embargo, no hay suficiente información en los pacientes con falla respiratoria hipoxémica.
ObjetivoAsociar el desenlace compuesto por intubación orotraqueal o mortalidad intrahospitalaria con el uso de antidepresivos, en los pacientes que ingresan a la unidad de cuidado intensivo (UCI) con falla respiratoria hipoxémica por COVID-19.
MetodologíaEstudio de cohorte retrospectiva, de los pacientes que ingresaron a la UCI con diagnóstico de falla respiratoria hipoxémica por COVID-19, y que a su vez requirieron en sus primeras 48h manejo no invasivo de la vía aérea; la muestra se recolectó por conveniencia, se analizó las diferencias en los desenlaces según la exposición de antidepresivos (no exposición, recibir menos de 3 dosis, recibir 3 o más dosis) mediante análisis bivariado y multivariado.
ResultadosSe revisaron 201 registros, el desenlace principal de intubación orotraqueal o mortalidad intrahospitalaria fue menor en los pacientes que recibieron 3 dosis o más de antidepresivos respecto a los otros 2 grupos de comparación (15,2 vs. 66,7 vs. 51,6%; p<0,001); este resultado se influenció principalmente por la menor proporción en el requerimiento de intubación orotraqueal en los pacientes que recibieron 3 dosis o más de antidepresivos (13,9 vs. 66,7 vs. 51,6%; p<0,001), estas asociaciones también fueron encontradas en el análisis multivariado.
ConclusionesEste estudio sugiere una asociación en la disminución del riesgo de intubación orotraqueal en los pacientes con falla respiratoria hipoxémica por COVID-19 cuando ingieren antidepresivos por al menos 3 dosis continuas.
Studies suggest that antidepressant use may prevent clinical deterioration in patients with COVID-19; however, there is insufficient information in patients with hypoxemic respiratory failure.
ObjectiveTo associate the composite outcome of orotracheal intubation or in-hospital mortality with the use of antidepressants in patients admitted to the intensive care unit (ICU) with hypoxemic respiratory failure due to COVID-19.
MethodologyA retrospective cohort study, of patients admitted to the ICU with a diagnosis of hypoxemic respiratory failure due to COVID-19 and who in turn required non-invasive airway management in their first 48 hours; the sample was collected by convenience, differences in outcomes were analyzed according to antidepressant exposure (no exposure, receiving less than 3 doses, receiving 3 or more doses) by bivariate and multivariate analysis.
Results201 records were reviewed, the primary outcome of orotracheal intubation or in-hospital mortality was lower in patients receiving 3 or more doses of antidepressants compared to the other 2 comparison groups (15.2 vs. 66.7 vs. 51.6%; P<.001); this result was mainly influenced by the lower proportion requiring orotracheal intubation in patients receiving 3 doses or more of antidepressants (13.9 vs. 66.7 vs. 51.6%; P<.001), these associations were also found in the multivariate analysis.
ConclusionsThis study suggests an association in decreased risk of orotracheal intubation in patients with hypoxemic respiratory failure due to COVID-19 when ingesting antidepressants for at least 3 continuous doses.
La enfermedad por coronavirus 2019 (COVID-19) es causada por la infección del nuevo síndrome de dificultad respiratoria aguda severa por coronavirus 2 (SARS-CoV-2); esta infección puede resultar en una enfermedad con un curso clínico variado con potencial para conducir a la hospitalización, ingreso en la unidad de cuidados intensivos y a la muerte1. En esta variedad de presentación se estima que del 15 al 30% de los pacientes requieren hospitalización con oxigenoterapia, y que de un 5 a un 15% de los pacientes desarrollarán insuficiencia respiratoria hipoxémica con requerimiento de manejo en la unidad de cuidados intensivos2–4. La mortalidad reportada por esta nueva infección en la población general es cercana al 6%; en los pacientes que han sido hospitalizados, al 11,5%; y los pacientes en la unidad de cuidado intensivo al 40,5%1,5.
La mayor parte de las muertes son causadas por falla orgánica múltiple; sin embargo, el órgano principalmente afectado es el pulmón debido al tropismo registrado del SARS-CoV-2 por las células del epitelio alveolar6; a su vez, el daño pulmonar por COVID-19 se ha relacionado con la respuesta inflamatoria excesiva, generado por incremento en los niveles plasmáticos de citoquinas y quimioquinas7; lo que ha llevado a considerar el uso de numerosos medicamentos inmunomoduladores como potenciales tratamientos8,9. por una parte, el grupo farmacológico que presenta mayor evidencia científica en el tratamiento de esta condición son los esteroides, dada una disminución en la mortalidad evaluada a los 28 días en los pacientes con requerimiento de oxígeno suplementario, incluyendo los pacientes en ventilación mecánica invasiva10,11; otras opciones terapéuticas que también están dirigidas a prevenir el daño pulmonar por COVID-19 son los antagonistas de interleucina 6 (Il-6) como tocilizumab y sarilumab, la escaza evidencia publicada hasta el momento sugiere dado por los resultados de un ensayo clínico, una mejoría en los días libres de soporte orgánico y un incremento en la sobrevida analizado a 90 días12, sin embargo debe anotarse 3 aspectos de importancia al momento de considerar su uso:
- 1.
Incremento del riesgo por infecciones bacterianas, micóticas y oportunistas, anotándose que no puede ser usado durante la sepsis.
- 2.
Desarrollo o deterioro de encefalopatía secundario a su farmacodinamia, pues no atraviesa la membrana hematoencefálica, lo que contribuye al incremento de Il-6 a este nivel con una elevación aproximada del 3.800%13.
- 3.
Su alto costo y baja disponibilidad, especialmente en países en vía de desarrollo.
Otras opciones terapéuticas de inmunomoduladores en COVID-19 son los antidepresivos, en particular los inhibidores selectivos de la recaptación de serotonina (ISRS)14, puesto que su potencial terapéutico en este escenario clínico es atractivo por su perfil de seguridad15, efecto modulador de los síntomas respiratorios16 y potencial efecto antiviral17.
Respecto al efecto inmunomodulador de los antidepresivos, se menciona en un metaanálisis de los pacientes que presentaban trastorno depresivo mayor y que a su vez ingirieron antidepresivos (en su mayoría inhibidores selectivos de la recaptación de serotonina), presentaron una disminución de mediadores inflamatorios (4 de los 16 encontrados en la enfermedad de COVID-19)18, incluida la interleucina 6 (IL-6) que está altamente correlacionada con la mortalidad por SARS-CoV-27.
Un mecanismo potencial para la modulación inflamatoria por parte de los inhibidores de la recaptación de serotonina (ISRS) es el agonismo del receptor SIGMA 1 (S1R); este receptor es una proteína chaperona del retículo endoplásmico con varias funciones celulares, incluida la regulación de la producción de citocinas a través de su interacción con el sensor de estrés del retículo endoplásmico14. La modulación del S1R podría demostrar un control del proceso inflamatorio asociado a la infección por SARS-CoV-2; recientemente, estudios in vitro han corroborado que los ligandos del S1R atenúan la replicación de la infección por SARS-CoV2 que resulta en un bloqueo de los eventos inflamatorios (tormenta de citoquinas)19,20.
Otras investigaciones han propuesto que medicamentos como fluoxetina pueden inducir una inhibición funcional de la esfingomielina ácida (FIASMA), lo que permitiría evitar la entrada y propagación del SARS-CoV-2; esto fue corroborado en un modelo de cultivo celular sin efectos citotóxicos21. Con los hallazgos conocidos hasta el año 2019, Rosen et al. estudiaron el uso de fluvoxamina (una clase de ISRS) en un modelo murino con sepsis temprana con lo que demuestran una reducción relevante de los efectos dañinos de la respuesta inflamatoria durante la sepsis a través de la vía de señalización S1R, lo cual a su vez moduló la respuesta de choque séptico22.
Hasta la fecha se ha publicado escasa literatura que dimensione el potencial terapéutico de los antidepresivos en los pacientes con infección por SARS-CoV-2. La primera publicación que relacionó hallazgos sobre el tema es un estudio de cohorte retrospectiva donde se determinó que la ingesta de antidepresivos dentro de las 48h de la admisión tiene una asociación con la reducción del riesgo de intubación o muerte (HR: 0,56; IC 95%: 0,43-0,73; p<0,001)23; el segundo estudio, también observacional, de cohorte retrospectiva corroboró la asociación con la reducción en la mortalidad con un mayor número de muestra (n=3.401) e independiente del tipo de ISRS analizado —mortalidad: 497 de 3.401 (14,6%) vs. 1.130 de 6.802 (16,6%); RR: 0,92 (IC 95%: 0,85-0,99); p=0,03—24; el tercer estudio es el de Lenze et al., quienes diseñaron un ensayo clínico aleatorizado doble ciego con un pequeño tamaño de muestra (n=152), en donde encontraron que el uso de fluvoxamina frente a placebo tuvo una disminución de la probabilidad del deterioro clínico a los 15 días (diferencia absoluta 8,7%; IC 95%: 1,8%-16,4%)25. Finalmente, el último estudio publicado es un ensayo clínico aleatorizado con mayor tamaño de muestra (n=1.497), que encontró que el tratamiento con fluvoxamina disminuyó la necesidad de hospitalización o el requerimiento de trasferencia a un hospital de tercer nivel —necesidad de hospitalización o trasferencia a un hospital de tercer nivel: 79 de 741 (11%) vs. 119 de 756 (16%): RR: 0,68; IC 95%: 0,52-0,88–26.
En la actualidad, la evidencia científica es insuficiente para realizar una recomendación de tratamiento con antidepresivos (ISRS o no-ISRS) en los pacientes con COVID-19 hospitalizados en UCI por falla respiratoria hipoxémica debido al desconocimiento sobre el impacto en la prevención de complicaciones como evolución a falla respiratoria con requerimiento de intubación orotraqueal o la secuencia de falla orgánica múltiple que desencadena en la muerte; puesto que se dispone de un número reducido de publicaciones referentes al tema, que en algunos casos usaron una muestra de tamaño reducido y en otros casos investigaron en un escenario clínico diferente al cuidado crítico, esto genera limitaciones para realizar recomendaciones.
MetodologíaEs un estudio de cohorte retrospectivo de los pacientes adultos que ingresaron a la unidad de cuidado crítico de un centro de atención de IV nivel, con el diagnóstico de falla respiratoria hipoxémica por SARS-CoV-2 confirmado por laboratorio (prueba rápida por antígeno o prueba molecular de reacción en cadena de polimerasa, de origen institucional o extrainstitucional) y que a su vez presentaron requerimiento de soporte ventilatorio no invasivo por al menos 24h desde el ingreso a UCI. La muestra se recolectó por conveniencia (muestreo no probabilístico); se consideró el periodo de tiempo entre el 01 de enero del 2021 y 30 de septiembre del 2021. Se seleccionaron Pacientes mayores de 18 años admitidos a la Cuidado Intensivo con falla respiratoria hipoxémica establecida por criterio clínico, secundaria a infección por SARSCoV2 confirmada por laboratorio institucional o extrainstitucional y que no requieren manejo ventilatorio invasivo en las primeras 48h al ingreso a la unidad de cuidados intensivos. Se excluyeron los pacientes con terapia antidepresiva previa a la hospitalización, indicación de reorientación del esfuerzo terapéutico y aquellos con Imposibilidad en el seguimiento por remisión a otro centro de atención durante la estancia hospitalaria.
Se definió el criterio de exposición de manera operacional en 3 grupos de acuerdo con el nivel de exposición a antidepresivos de la siguiente manera:
- -
Grupo expuesto a 3 dosis o más: La exposición se definió por la administración (previa orden médica) de un antidepresivo por 48h, correspondiente a una dosis cada 24h por 3 dosis sucesivas por cada paciente.
- -
Grupo expuesto a menos de 3 dosis: La exposición se definió por la administración (previa orden médica) de un antidepresivo por menos de 48h, correspondiente a una dosis o máximo 2 dosis sucesivas por cada paciente.
- -
Grupo no expuesto: Pacientes que no recibieron ningún antidepresivo durante el periodo de hospitalización.
Se realizó un seguimiento de los desenlaces para cada paciente de acuerdo con lo anotado en el historial clínico hasta el 30 de febrero del 2022:
- -
Desenlace principal: Es el desenlace compuesto por muerte intrahospitalaria o requerimiento de intubación orotraqueal de los pacientes del estudio
- -
Desenlace 1: Mortalidad intrahospitalaria durante la estancia en UCI de los pacientes del estudio.
- -
Desenlace 2: Requerimiento de intubación orotraqueal según el criterio médico, durante la estancia en UCI de los pacientes del estudio.
La recolección de la información inicialmente se realizó mediante un cuestionario digital creado en la herramienta Google Forms y luego se exportó a una tabla de datos de Excel® versión 365 del 2019. Una vez se completó la fase de recolección de datos, la matriz de datos fue exportada al programa IBM SPSS® Statiscs versión 25 para realizar los análisis estadísticos. Para el análisis descriptivo de las variables numéricas se presentaron con la media como medida de tendencia central, acompañado de la desviación estándar (±SD) como medida de dispersión si tienen distribución normal, en caso contrario se reportaron con mediana como medida de tendencia central acompañada de su rango intercuartílico (RIC) como medida de dispersión. Las variables categóricas fueron resumidas mediante su frecuencia absoluta y relativa. Los datos de las variables categóricas fueron presentados de acuerdo con el factor de exposición y se contrastaron mediante la prueba de Chi-cuadrado de homogeneidad para esclarecer diferencias presentes. Las variables continuas fueron evaluadas en el bivariado con el test ANOVA. Posterior a esto se realizó un análisis multivariado mediante el modelo de regresión logística binaria que incluyó las variables demográficas (sexo, edad, IMC), los paraclínicos de severidad (ferritina, LDH, PAFI, lactato, recuento leucocitario), las comorbilidades (HTA, DM II, enfermedad oncológica activa, etc.), el número de eventos infecciosos (neumonía, traqueítis, ITU, bacteriemia asociado a dispositivo o sepsis sin foco), el número y tipo de eventos tromboembólicos (tromboembolismo pulmonar, trombosis venosa profunda, accidente cerebrovascular, etc.) así como la exposición a antidepresivos (3 dosis o más, menos de 3 dosis o no recibir antidepresivos). Este estudio fue aprobado por el comité de ética institucional IRB00008539.
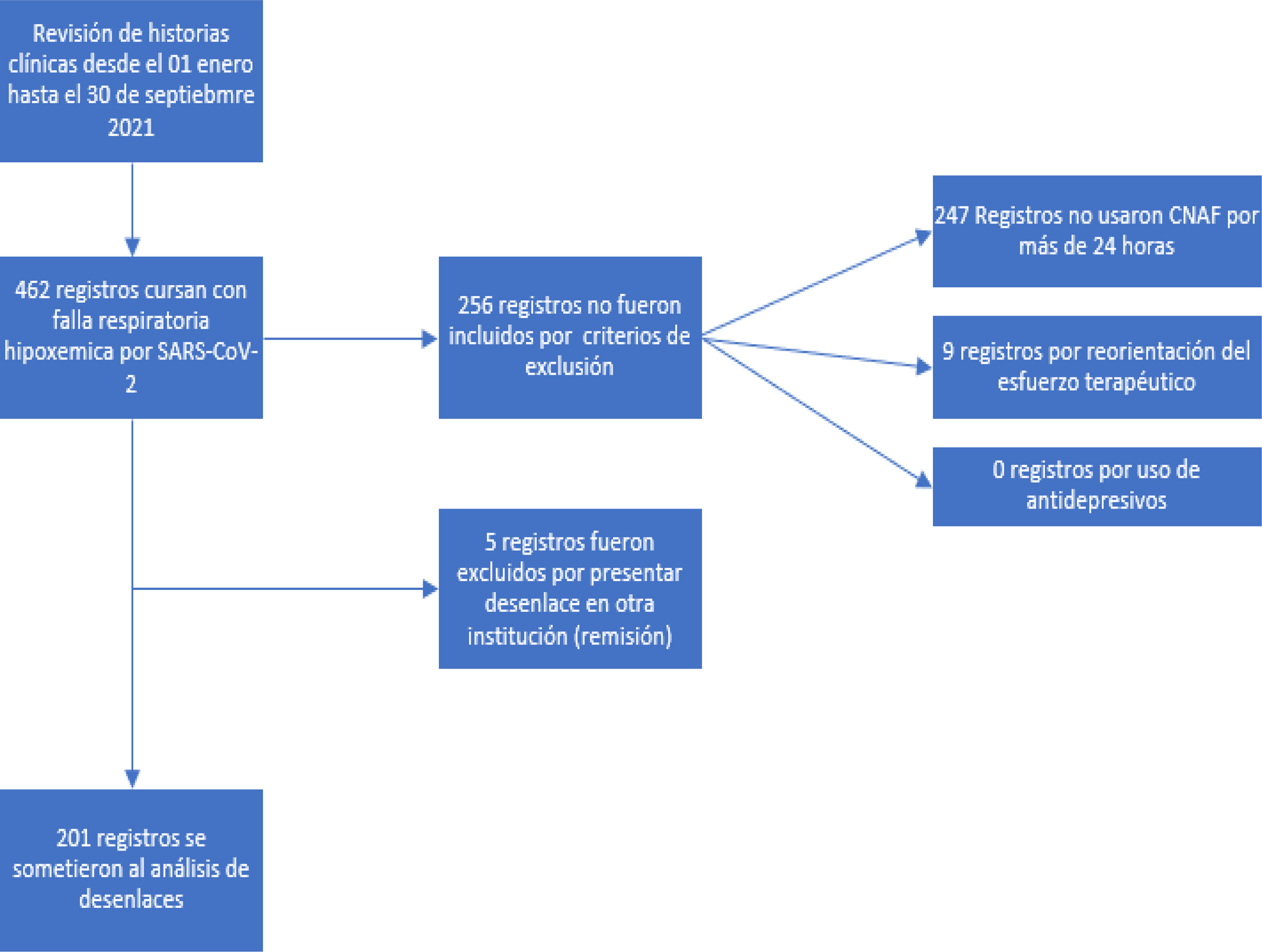
ResultadosDe los registros clínicos revisados desde el 01 de enero hasta el 30 de septiembre del 2021 se encontraron 462 ingresos de pacientes a la UCI por falla respiratoria hipoxémica secundario a SARS-CoV-2; de ellos, 256 registros fueron excluidos por criterios de exclusión y 5 registros adicionales no se analizaron por transferencia del paciente a otra institución de salud (fig. 1). Para el análisis de resultados se incluyeron 201 registros clínicos.
De los 201 registros analizados que constituyen la población del estudio, se caracteriza por presentar un predominio del sexo masculino (71,1%), quienes cuentan con diferentes comorbilidades; las más frecuentemente registradas son la hipertensión arterial, diabetes mellitus, enfermedad oncológicamente activa y la enfermedad obstructiva crónica (EPOC). El promedio de edad de la población es 57,7 años, con una mediana del índice de masa corporal (IMC) en rango de sobrepeso (27,7kg/m2). En el registro de paraclínicos de ingreso, sobresale el dato de una mediana del índice PAFI en 100 (RIC: 40,5) lo que sugiere la presencia de un trastorno de oxigenación severo en gran parte de la muestra analizada; así mismo otros marcadores de severidad como ferritina, LDH y recuento bajo en linfocitos corroboran la severidad de la infección por SARS-CoV-2 en la muestra analizada. Respecto a los desenlaces, se reportó un requerimiento de intubación orotraqueal posterior a las 24 rango intercuartil (RIC) h de ingreso a UCI del 38,8%, con una mortalidad de 14,9% (tabla 1).
Características de la población analizada: para la variable edad se presentan los datos con media y desviación estándar debido a que presenta una distribución normal
| Característica | ||
|---|---|---|
| Sexo | Frecuencia (n) | Frecuencia relativa (%) |
| Sexo masculino | 143 | 71,1 |
| Sexo femenino | 58 | 28,9 |
| Característica | ||
|---|---|---|
| Comorbilidades | Frecuencia (n) | Frecuencia relativa (%) |
| HTA | 79 | 39,3 |
| DM II | 31 | 15,4 |
| Oncológico | 12 | 6 |
| EPOC | 10 | 5 |
| Tabaquismo | 8 | 4 |
| FA | 7 | 3,5 |
| ERC | 5 | 2,5 |
| Trasplante órgano solido | 3 | 1,5 |
| ACV | 2 | 1 |
| Característica | Estadísticos | |
|---|---|---|
| Sociodemográficas | Mediana | RIC |
| Edad | 57,7a | 14,5a |
| Talla | 170 | 12 |
| Peso | 80 | 18 |
| IMC | 27,7 | 5,8 |
| Característica | Estadísticos | |
|---|---|---|
| Sociodemográficas | Mediana | RIC |
| PAFI | 100 | 40,5 |
| Dímero D | 987 | 919 |
| Ferritina | 1631 | 1099 |
| LDH | 462 | 207,5 |
| Lactato | 1,7 | 0,69 |
| Recuento linfocitario | 780 | 540 |
| Característica | ||
|---|---|---|
| Desenlace | Frecuencia (n) | Frecuencia relativa (%) |
| Mortalidad | 30 | 14,9 |
| Intubación orotraqueal | 79 | 38,8 |
Variable de edad. Se presentan los datos con media y desviación estándar debido a que presenta una distribución normal.
ACV: accidente cerebrovascular; DM II: diabetes mellitus tipo II; EPOC: enfermedad pulmonar obstructiva crónica; ERC: enfermedad renal crónica; FA: fibrilación auricular; HTA: hipertensión arterial; IMC: índice de masa corporal; LDH: lactato deshidrogenasa se presenta como medida de tendencia central la mediana y como medida de dispersión; RIC: rango intercuartílico debido a que su comportamiento es diferente al gaussiano.
El análisis de comorbilidades en la muestra fue realizado de manera dicotómica por cada enfermedad con el objetivo de determinar las diferencias existentes en cada cohorte según el criterio de exposición. Las comorbilidades más frecuentes en el total de la muestra fueron la hipertensión arterial (HTA), diabetes mellitus tipo II (DM II) y enfermedad pulmonar obstructiva crónica (EPOC); se presentó una mayor proporción de comorbilidades en la cohorte que recibió menos de 3 dosis y por el contrario se observó una menor frecuencia en la cohorte que recibió 3 o más dosis de ISRS, diferencias que son significativas para HTA (análisis mediante Chi-cuadrado de Pearson 7,542; p=0,023). Con una menor frecuencia de presentación, también se encontraron diferencias en enfermedad oncológica activa con una mayor proporción en el grupo no expuesto a antidepresivos y para accidente cerebrovascular (ACV) con solo dos casos en el grupo que recibió menos de 3 dosis de antidepresivos (tabla 2). Se anota que 48 pacientes (23,8%) no presentaron registro de las comorbilidades que fueron analizadas en el presente estudio y que se han relacionado en previas publicaciones con factores asociados a peores desenlaces clínicos.
Características demográficas, comorbilidades y de laboratorio de ingreso según el criterio de exposición: Para la variable edad se presentan los datos con media y desviación estándar debido a que presenta una distribución normal, para las otras variables cuantitativas como peso, talla, IMC y todos los paraclínicos se presentan con mediana como medida de tendencia central con mediana y rango intercuartílico (RIC) como medida de dispersión
| Característica | Cohorte no expuesta | Cohorte menos de 3 dosis | Cohorte 3 o más dosis | Significación estadística | |||
|---|---|---|---|---|---|---|---|
| Sexo | Frecuencia (n) | Frecuencia relativa (%) | Frecuencia (n) | Frecuencia relativa (%) | Frecuencia (n) | Frecuencia relativa (%) | |
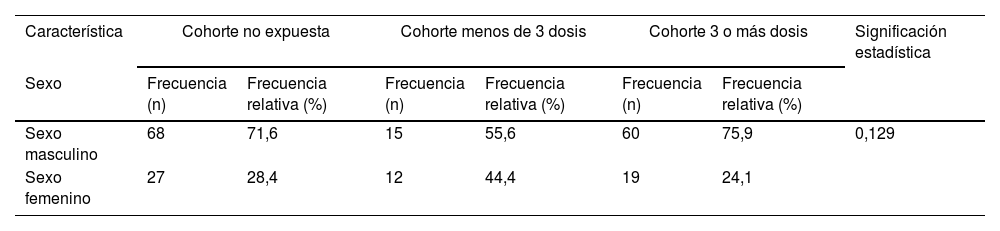
| Sexo masculino | 68 | 71,6 | 15 | 55,6 | 60 | 75,9 | 0,129 |
| Sexo femenino | 27 | 28,4 | 12 | 44,4 | 19 | 24,1 | |
| Característica | Cohorte no expuesta | Cohorte menos de 3 dosis | Cohorte 3 o más dosis | Significación estadística | |||
|---|---|---|---|---|---|---|---|
| Comorbilidades | Frecuencia (n) | Frecuencia relativa (%) | Frecuencia (n) | Frecuencia relativa (%) | Frecuencia (n) | Frecuencia relativa (%) | |
| HTA | 43 | 45,3 | 14 | 51,9 | 22 | 27,9 | 0,023 |
| DM II | 15 | 15,8 | 6 | 22,2 | 10 | 12,7 | 0,471 |
| Oncológico | 10 | 10,5 | 1 | 3,7 | 1 | 1,3 | 0,026 |
| FA | 5 | 5,3 | 0 | 0 | 2 | 2,5 | 0,492 |
| Tabaquismo | 4 | 4,2 | 1 | 3,7 | 3 | 3,8 | 1 |
| EPOC | 4 | 4,2 | 2 | 7,2 | 4 | 5,1 | 0,74 |
| ERC | 2 | 2,1 | 2 | 7,4 | 1 | 1,3 | 0,214 |
| Trasplante órgano sólido | 2 | 2,1 | 1 | 3,7 | 0 | 0 | 0,26 |
| ACV | 0 | 0 | 2 | 7,4 | 0 | 0 | 0,017 |
| Característica | Cohorte no expuesta | Cohorte menos de 3 dosis | Cohorte 3 o más dosis | Significación estadística | |||
|---|---|---|---|---|---|---|---|
| Sociodemográfico | Mediana | RIC | Mediana | RIC | Mediana | RIC | |
| Edad | 59,7a | 13,4a | 57,8a | 18,4a | 55,2a | 14,1a | 0,129 |
| Peso | 80 | 16 | 76 | 34 | 89 | 17 | 0,958 |
| Talla | 170 | 11 | 165 | 17 | 170 | 10 | 0,162 |
| IMC | 28 | 5,84 | 27,7 | 10,63 | 27,47 | 5,62 | 0,403 |
| Característica | Cohorte no expuesta | Cohorte menos de 3 dosis | Cohorte 3 o más dosis | Significación estadística | |||
|---|---|---|---|---|---|---|---|
| Laboratorios ingreso | Mediana | RIC | Mediana | RIC | Mediana | RIC | |
| PAFI | 100 | 40 | 101,5 | 40 | 101,5 | 49,3 | 0,121 |
| Dímero D | 1.019 | 1.049 | 1.035 | 2.482 | 961,5 | 602 | 0,874 |
| Ferritina | 1.371 | 1.351 | 1.369 | 1.098 | 2.000 | 911 | 0,088 |
| LDH | 446 | 224 | 521 | 348 | 463 | 202 | 0,229 |
| Lactato | 1,62 | 0,82 | 1,73 | 0,86 | 1,72 | 0,53 | 0,598 |
| Recuento de linfocitos | 890 | 540 | 745 | 603 | 780 | 448 | 0,577 |
Para la variable edad se realizó el análisis estadístico mediante la prueba de ANOVA debido a que la variable presenta un comportamiento normal y homocedástica, para las otras variables numéricas que incluyen las categorías sociodemográficas y paraclínicos se realizó con el estadístico de Kruskal-Wallis debido a su comportamiento diferente al normal.
Para las variables categóricas como sexo y las incluidas en la categoría comorbilidades se analizó mediante la prueba de Chi-cuadrado de Pearson; para todas las categorías se resalta en negrita las variables que presentan una diferencia estadística (error tipo I del 5%).
ACV: accidente cerebrovascular; DM II: diabetes mellitus tipo II; EPOC: enfermedad pulmonar obstructiva crónica; ERC: enfermedad renal crónica; FA: fibrilación auricular; HTA: hipertensión arterial; IMC: índice de masa corporal.
Para el desenlace compuesto por mortalidad intrahospitalaria o intubación orotraqueal se encontró una menor proporción en la cohorte de pacientes que ha recibido 3 o más dosis de antidepresivos, en comparación al grupo que ha recibido menos de 3 dosis y frente a quienes no han recibido antidepresivos (15,2 vs. 66,7 vs. 51,6%; tabla S1 del material suplementario), estas diferencias fueron estadísticamente significativas (p<0,001) en el análisis bivariado con la prueba de Chi-cuadrado de Pearson.
Estas diferencias han sido corroboradas a través del análisis multivariado, en donde se ha observado una menor proporción del desenlace compuesto por mortalidad intrahospitalaria o requerimiento de intubación orotraqueal en el grupo de pacientes que recibió 3 o más dosis de antidepresivo, estas diferencias obtuvieron significación estadística (p=0,047; tabla 3).
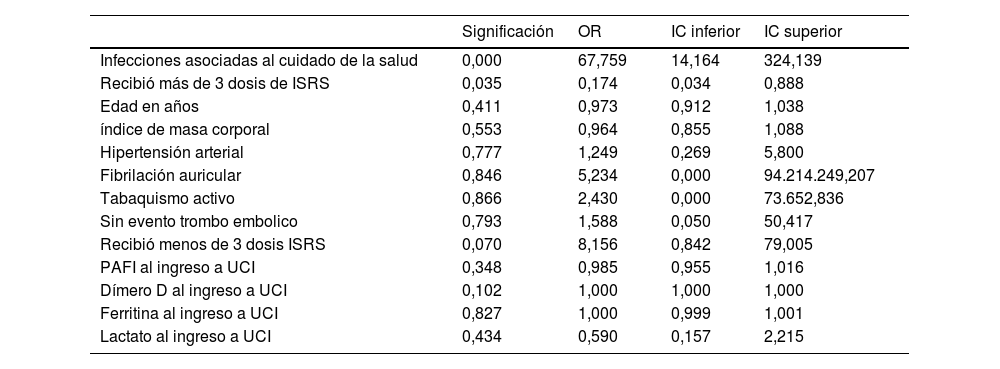
Análisis multivariado de desenlace combinado: La construcción del análisis de regresión logística binaria incluyó las 23 variables de interés durante el análisis inicial, se han retirado la gran mayoría de variables que no presentaron significación estadística, en el último paso del análisis se incluyeron las variables que mayor asociación presentaron con el desenlace combinado, presentando diferencias estadísticas significativas para la exposición de antidepresivos por 3 dosis o más y el número de infecciones asociadas al cuidado de la salud
| Significación | OR | IC inferior | IC superior | |
|---|---|---|---|---|
| Infecciones asociadas al cuidado de la salud | 0,000 | 67,759 | 14,164 | 324,139 |
| Recibió más de 3 dosis de ISRS | 0,035 | 0,174 | 0,034 | 0,888 |
| Edad en años | 0,411 | 0,973 | 0,912 | 1,038 |
| índice de masa corporal | 0,553 | 0,964 | 0,855 | 1,088 |
| Hipertensión arterial | 0,777 | 1,249 | 0,269 | 5,800 |
| Fibrilación auricular | 0,846 | 5,234 | 0,000 | 94.214.249,207 |
| Tabaquismo activo | 0,866 | 2,430 | 0,000 | 73.652,836 |
| Sin evento trombo embolico | 0,793 | 1,588 | 0,050 | 50,417 |
| Recibió menos de 3 dosis ISRS | 0,070 | 8,156 | 0,842 | 79,005 |
| PAFI al ingreso a UCI | 0,348 | 0,985 | 0,955 | 1,016 |
| Dímero D al ingreso a UCI | 0,102 | 1,000 | 1,000 | 1,000 |
| Ferritina al ingreso a UCI | 0,827 | 1,000 | 0,999 | 1,001 |
| Lactato al ingreso a UCI | 0,434 | 0,590 | 0,157 | 2,215 |
IC: intervalo de confianza; ISRS: inhibidores selectivos de la recaptación de serotonina; OR: odds ratio; UCI: unidad de cuidados intensivos.
En cuanto a la mortalidad intrahospitalaria se encontró una menor proporción de este desenlace en los pacientes que recibieron 3 o más dosis de antidepresivos cuando se comparó frente a los grupos que recibieron menos de 3 dosis o respecto a quienes no recibieron el medicamento (7,6 vs. 22,2 vs. 19,8%, tabla S2 del material suplementario); sin embargo, estas diferencias no fueron significativas en el análisis bivariado; este resultado también fue evaluado en el análisis multivariado por regresión logística binaria, donde se corrobora la ausencia de significación estadística entre el desenlace mortalidad intrahospitalaria y haber recibido 3 o más dosis de antidepresivos, por el contrario, la edad, el antecedente de fibrilación auricular o el número de infecciones asociadas al cuidado de la salud presentan una significación con el desenlace analizado (tabla S3 del material suplementario).
Desenlace intubación orotraquealSe encontró una menor proporción de intubación orotraqueal en los pacientes que recibieron 3 o más dosis de antidepresivos cuando se comparó frente a los grupos que recibieron menos de 3 dosis de antidepresivos o frente a quienes no recibieron esta clase de medicamento (13,9 vs. 66,7 vs. 51,6%; p<0,001 tabla S4 del material suplementario).
Para el desenlace de intubación orotraqueal también se realizó un análisis multivariado encontrando un resultado concordante con el observado en el análisis multivariado, con una menor proporción de intubación orotraqueal en los que han recibido 3 o más dosis de antidepresivos con una diferencia significativa estadística de p=0,011 (tabla 4).
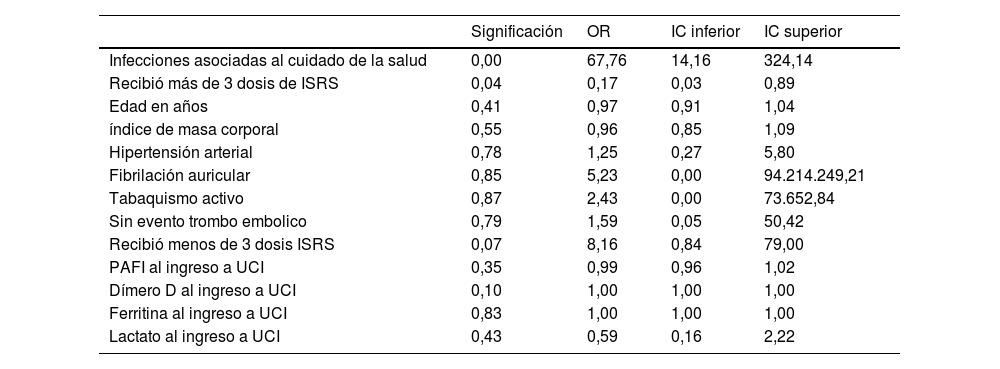
Análisis multivariado de intubación orotraqueal: La construcción del análisis de regresión logística binaria incluyó las 23 variables de interés durante el análisis inicial, se han retirado las variables con menor asociación con el desenlace intubación orotraqueal, en el último paso del análisis se obtuvieron 2 variables que demostraron asociación con significación estadística, que incluyen la exposición de antidepresivos por 3 dosis o más y el número de infecciones asociadas al cuidado de la salud
| Significación | OR | IC inferior | IC superior | |
|---|---|---|---|---|
| Infecciones asociadas al cuidado de la salud | 0,00 | 67,76 | 14,16 | 324,14 |
| Recibió más de 3 dosis de ISRS | 0,04 | 0,17 | 0,03 | 0,89 |
| Edad en años | 0,41 | 0,97 | 0,91 | 1,04 |
| índice de masa corporal | 0,55 | 0,96 | 0,85 | 1,09 |
| Hipertensión arterial | 0,78 | 1,25 | 0,27 | 5,80 |
| Fibrilación auricular | 0,85 | 5,23 | 0,00 | 94.214.249,21 |
| Tabaquismo activo | 0,87 | 2,43 | 0,00 | 73.652,84 |
| Sin evento trombo embolico | 0,79 | 1,59 | 0,05 | 50,42 |
| Recibió menos de 3 dosis ISRS | 0,07 | 8,16 | 0,84 | 79,00 |
| PAFI al ingreso a UCI | 0,35 | 0,99 | 0,96 | 1,02 |
| Dímero D al ingreso a UCI | 0,10 | 1,00 | 1,00 | 1,00 |
| Ferritina al ingreso a UCI | 0,83 | 1,00 | 1,00 | 1,00 |
| Lactato al ingreso a UCI | 0,43 | 0,59 | 0,16 | 2,22 |
IC: intervalo de confianza; ISRS: inhibidores selectivos de la recaptación de serotonina; OR: odds ratio; UCI: unidad de cuidados intensivos.
El grado de asociación de la menor proporción de intubación orotraqueal en los pacientes que recibieron 3 o más dosis de antidepresivos fue importante, el grado de la asociación sugiere que por cada 100 pacientes que requirieron intubación orotraqueal y recibieron menos de 3 dosis de antidepresivos (incluyendo los que no recibieron esta clase de medicamento), solo 17 pacientes requirieron intubación orotraqueal del grupo que recibieron antidepresivos por más de 3 dosis (RR: 0,17; IC 95%: 0,03-0,89), en otras palabras, podemos afirmar que los pacientes que recibieron 3 o más dosis de antidepresivos tuvieron un menor riesgo de intubación orotraqueal del 83% en comparación a lo observado en el grupo no expuesto.
DiscusiónEste estudio analizó en una muestra retrospectiva la asociación de intubación orotraqueal o muerte intrahospitalaria en los pacientes con falla respiratoria hipoxémica secundaria a infección por SARS-CoV-2 que ingresan a cuidados intensivos.
Los hallazgos más relevantes del estudio sugieren una disminución del riesgo de intubación orotraqueal o muerte intrahospitalaria cerca al 82% en los pacientes que reciben 3 o más dosis de antidepresivos, con una administración cada 24h de manera continua (48 de exposición), estos hallazgos corroboran a los encontrados por Hoertel et al., quienes realizaron un estudio observacional multicéntrico y retrospectivo en donde se describe una disminución del riesgo de intubación o muerte cercana al 50% (HR: 0,56; IC 95%: 0,43-0,73; p<0,001) con el uso de una dosis media de 21,6mg (equivalentes de fluoxetina) con un tiempo de exposición menor a 48h antes del ingreso hospitalario23; se debe aclarar que en el presente estudio se encuentra dicha asociación en los pacientes que recibieron 3 o más dosis continuas de antidepresivos, en contraste con los resultados de quienes recibieron menos de 3 o quienes no recibieron ninguna dosis; se anota que no se observó un efecto de reducción gradual de los desenlaces de acuerdo al nivel de exposición a los antidepresivos, esto podría ser explicado porque la cohorte de pacientes que recibió menos de 3 dosis de antidepresivos presentaba una mayor proporción de comorbilidades (HTA y ACV) con diferencias significativamente estadísticas respecto a los otros grupos; esta situación nos invita a realizar estudios teniendo en cuenta el análisis del tiempo de exposición del antidepresivo necesario para alcanzar los desenlaces evaluados, esto requerirá diseños más robustos que permitan tener un nivel de investigación de orden causa efecto.
De manera consistente en nuestra experiencia se encuentra una relación entre la disminución de complicaciones por neumonía por SARS-CoV-2, específicamente en la reducción del riesgo de intubación orotraqueal en el grupo expuesto a antidepresivos en comparación con quienes no recibieron este tipo de medicamentos, por el contrario en este mismo análisis multivariado del desenlace mortalidad no se encuentra significación estadística con el grupo de exposición a antidepresivos, esto contrasta con lo descrito inicialmente por Hoertel et al.23 y los hallazgos del estudio de Oskotsky et al., donde se evaluaron 3.401 pacientes con COVID-19 que recibieron ISRS y se comparó mediante un pareamiento de puntaje de propensión encontrando una disminución del riesgo de mortalidad con un RR de 0,92 (IC 95%: 0,85-0,99); con significación estadística (p=0,03)24; estas diferencias entre la literatura publicada y los resultados de la muestra analizada podrían ser explicadas por el pequeño tamaño de muestra empleado en el análisis, lo que resta poder al contraste de hipótesis y en consecuencia un mayor riesgo de error tipo II en la presentación de los resultado o factores confusores no analizados en el presente estudio; otras publicaciones en el contexto ambulatorio también han descrito una disminución de las complicaciones asociadas a la infección por COVID-19; en el ensayo clínico preliminar, aleatorizado y doble ciego publicado por Lenze et al. describió la reducción en el desenlace compuesto por: hospitalización por neumonía por SARS-VoV-2 o presencia de disnea cuando se usa fluvoxamina frente a placebo25. Otro ensayo clínico de mayor tamaño, aleatorizado y controlado demuestra una disminución en el requerimiento de hospitalización o remisión a un nivel de atención terciario (RR: 0,68; IC 95%: 0,52-0,88) en los pacientes con alto riesgo de deterioro por la infección de SARS-CoV-2 en quienes reciben fluvoxamina26; lo anterior sugiere que la ingesta a antidepresivos, especialmente los inhibidores selectivos de recaptación de serotonina (incluyendo el uso de trazodona; tabla S5 del material suplementario), podrían disminuir la probabilidad de complicaciones por la infección de SARS-CoV-2, esta reducción en las complicaciones secundarias a la infección por COVID-19 fueron evidenciados en la muestra analizada en la unidad de cuidados intensivos presentando una menor proporción en el requerimiento de intubación orotraqueal en la cohorte expuesta, con una fuerza de asociación importante (RR: 0,17; IC 95%: 0,03-0,89), de los datos del presente estudio podemos afirmar que los pacientes que recibieron 3 o más dosis de antidepresivos tuvieron un riesgo de intubación orotraqueal 83% inferior a lo observado en el grupo no expuesto.
Finalmente se anota que los resultados de la presente investigación deben ser interpretados con precaución, en tanto el estudio uso un método de recolección de muestra no probabilístico (por conveniencia), el diseño es de tipo observacional lo que implica que existe la posibilidad de sesgo en la selección de las cohortes por factores confusores no medidos (p. ej., trastorno depresivo), así como la imposibilidad de manipular la dosis y frecuencia administrada de los antidepresivos, también se obtuvo un bajo número de muestra analizado lo cual resta poder en el contraste de hipótesis y riesgo de error tipo II en los resultados obtenidos.
ConclusionesEn este estudio de cohorte retrospectiva se encontró una menor proporción del desenlace compuesto por intubación orotraqueal o mortalidad intrahospitalaria, en los pacientes que recibieron 3 o más dosis de antidepresivos, quienes presentaban falla respiratoria hipoxémica debido a infección de SARS-CoV-2 y recibieron soporte ventilatorio no invasivo en sus primeras 24 horas a partir del ingreso a la unidad de cuidado intensivo, se aclara que estos hallazgos en el desenlace combinado se presentan a expensas de una menor incidencia de intubación orotraqueal, con una reducción del riesgo de intubación orotraqueal del 83% en las personas expuestas a 3 dosis o más de antidepresivos.
FinanciaciónLos autores manifiestan no haber recibido apoyo en forma de subvenciones, equipos o medicamentos por parte de instituciones públicas o privadas.
Conflicto de interesesTodos los autores declaramos no presentar conflicto de intereses con la presente investigación
A la Dra. Luz Elena Sepulveda por el apoyo recibido durante el proceso de elaboración de la tesis, para optar el título a especialista de Epidemiologia en la Universidad de Caldas.
El presente trabajo fue presentado en el Congreso Colombiano de Medicina Critica y Cuidado Intensivo, que se realizó en la ciudad de Bucaramanga durante el 18 al 20 de mayo del 2023.