A metanfetamina é uma droga estimulante do sistema nervoso central usada com objetivo terapêutico ou como droga de abuso quando consumida em doses acima do recomendado. Em Portugal, a prevalência do consumo de anfetaminas aumentou 0,4% de 2001 para 2007, verificando-se ainda um aumento desta substância na população mais jovem.
Os efeitos adversos mais frequentemente observados a nível da cavidade oral são a xerostomia, a cárie dentária, o bruxismo e a doença periodontal.
Foi realizada uma revisão bibliográfica sobre o mecanismo de ação das metanfetaminas, bem como as suas manifestações orais, utilizando as bases de dados PubMed, Sciencedirect e b-on. As palavras-chave utilizadas foram: «metanfetaminas», «medicina dentária», «cárie dentária», «saúde oral» e «farmacologia» e respetivas combinações, limitando a pesquisa a 30 artigos, publicados desde 2000, na língua inglesa, portuguesa e castelhana.
Methamphetamine is a central nervous system stimulant drug used for therapeutic purpose or as abuse drug when used higher than recommended. In Portugal, amphetamine use prevalence increased 0.4% from 2001 to 2007 and youngest population is increasing this use.
Dry mouth, tooth decay, bruxism and periodontal disease, are the most common adverse effects within the oral cavity.
A review of the literature on oral manifestations of methamphetamine use, using the PubMed, Sciencedirect and b-on was performed. The keywords used were “meth”, “dentistry”, “dental caries”, “oral health” and “pharmacology” limiting to 30 articles in English, Portuguese and Spanish since 2000.
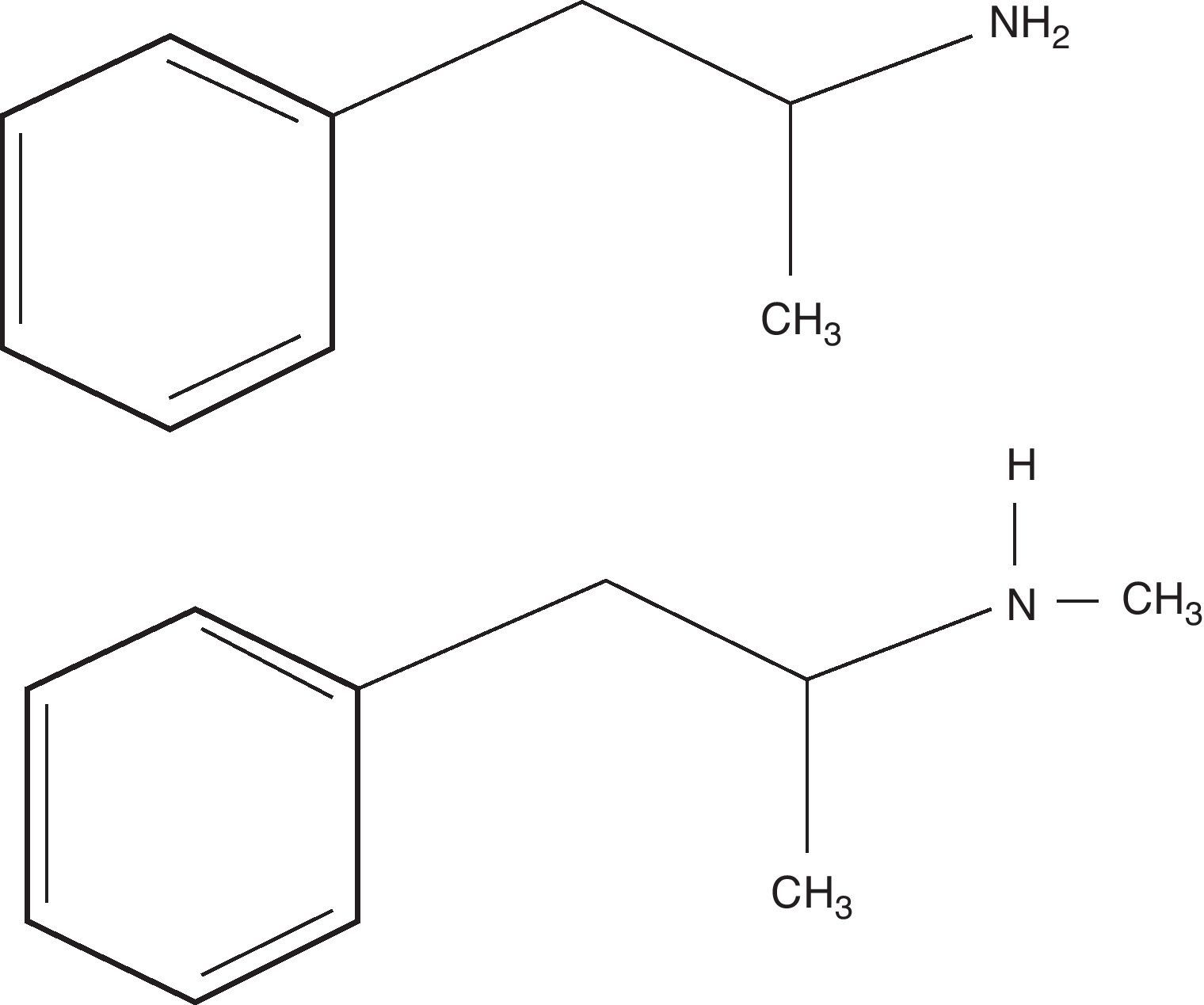
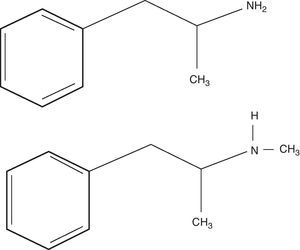
A metanfetamina (MA), cientificamente designada por metilanfetamina ou desoxiefedrina, é uma amina simpaticomimética que atua ao nível do sistema nervoso central (SNC)1. Pertence, tal como o ecstasy (3,4-metilenodioximetanfetamina), ao grupo das anfetaminas estimulantes e pode ser preparada em laboratórios a partir do alcaloide L-efedrina. A MA difere da estrutura da anfetamina por possuir um grupo metilo (fig. 1). Apesar disso, os seus efeitos estimulantes são semelhantes e podem promover dependência física, psíquica, tolerância e habituação1,2. Desta forma, a MA pode levar a modificações de comportamento, incluindo o impulso irreprimível de tomar o fármaco de forma contínua ou periódica e à necessidade de doses cada vez mais fortes para obter os mesmos efeitos, a fim de experienciar os seus efeitos psíquicos e, às vezes, evitar o mal-estar produzido pela sua privação3.
A MA foi sintetizada pela primeira vez como substância ativa, ou seja, com capacidade de produzir efeito farmacológico, nos anos 90, com a intenção de substituir a efedrina, um medicamento muito usado no tratamento de problemas respiratórios. Foi utilizada na Segunda Guerra Mundial, para manter a capacidade de combate dos militares alemães. Em 1950, a prescrição legal de MA aumentou muito, devido às suas várias indicações terapêuticas, o que também levou ao aumento do seu consumo como droga de abuso. Assim, a MA passou a ser utilizada fora da prática clínica, como estimulante do SNC, pela sua capacidade de provocar euforia3,4.
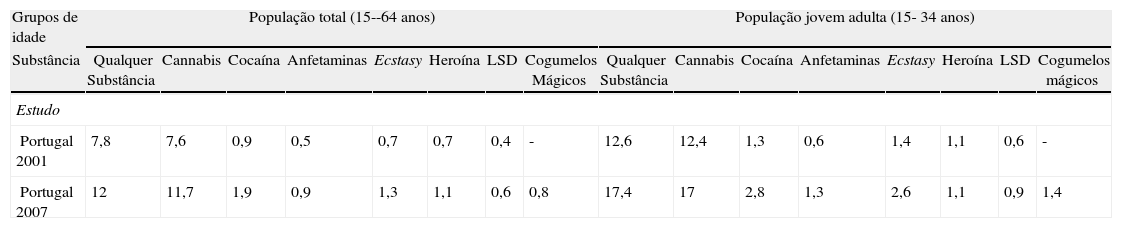
Ainda hoje esta substância é prescrita, em alguns países como o Canadá e os Estados Unidos da América, para tratamento do défice de atenção em crianças hiperativas, narcolepsia, assim como para o tratamento da obesidade2,3. A dose terapêutica, ou seja, a quantidade calculada de medicamento que deve ser administrada de cada vez, é de 5 a 30mg/dia; no entanto, a dose necessária para produzir o efeito de euforia, típico do consumo abusivo desta droga, é de 40 a 60mg/dia2. Segundo o Inquérito Nacional ao Consumo de Substâncias Psicoativas na População Portuguesa Geral verifica-se um aumento de 4,2% na prevalência do consumo de substâncias psicoativas entre 2001 e 2007. No que diz respeito ao consumo de anfetaminas, a prevalência aumentou 0,4% de 2001 para 2007, verificando-se ainda um aumento do consumo na população mais jovem (tabela 1). Relativamente ao consumo em Portugal, a região do Algarve, seguida de Lisboa e Vale do Tejo, apresenta as taxas mais elevadas de consumo de anfetaminas, tanto no consumo ao longo da vida como nas taxas de continuidade5. No que diz respeito ao ecstasy, derivado da MA, surgiu no ano de 2007 como a terceira droga com maior prevalência de consumo, adquirindo também uma maior relevância nos consumos na população reclusa6.
Prevalência do consumo de substâncias psicoativas ilícitas ao longo da vida por grupos de idade. Comparação com os resultados de 2001 (adaptado de: Inquérito ao Consumo de Substâncias Psicoativas na População Geral – CEOS/IDT 2007)
| Grupos de idade | População total (15--64 anos) | População jovem adulta (15- 34 anos) | ||||||||||||||
| Substância | Qualquer Substância | Cannabis | Cocaína | Anfetaminas | Ecstasy | Heroína | LSD | Cogumelos Mágicos | Qualquer Substância | Cannabis | Cocaína | Anfetaminas | Ecstasy | Heroína | LSD | Cogumelos mágicos |
| Estudo | ||||||||||||||||
| Portugal 2001 | 7,8 | 7,6 | 0,9 | 0,5 | 0,7 | 0,7 | 0,4 | - | 12,6 | 12,4 | 1,3 | 0,6 | 1,4 | 1,1 | 0,6 | - |
| Portugal 2007 | 12 | 11,7 | 1,9 | 0,9 | 1,3 | 1,1 | 0,6 | 0,8 | 17,4 | 17 | 2,8 | 1,3 | 2,6 | 1,1 | 0,9 | 1,4 |
Foi realizada uma revisão bibliográfica sobre o mecanismo de ação das MA, bem como as suas manifestações orais, utilizando as bases de dados Pubmed, Sciencedirect e b – on de 48 resumos publicados a partir de 2000, na língua inglesa, portuguesa e castelhana. As palavras-chave utilizadas foram: «metanfetaminas», «medicina dentária», «cárie dentária», «saúde oral» e «farmacologia» e respetivas combinações, limitando a pesquisa a 30 artigos (14 artigos de revisão, 5 case reports, 5 clinical practice, 2 case control e 2 clinical trial) e excluídos 19 artigos. Foram ainda utilizados 2 relatórios anuais da Revista do Instituto da Droga e da Toxicodependência, que se demonstraram importantes para a descrição dos consumos de MA em Portugal.
Os critérios de seleção incluíram artigos que descreviam o mecanismo de ação das MA, bem como as suas manifestações orais, artigos em inglês, português e castelhano, assim como, artigos disponíveis de forma gratuita através da Universidade do Porto e Universidade Fernando Pessoa.
Perfil farmacológico das metanfetaminasEsta droga, quando em doses mais elevadas, pode ser administrada de várias formas, tais como inalada, injetada, fumada, deglutida ou por via retal, podendo acarretar problemas físicos, psicológicos e sociais1,7,8.
A substância é distribuída pelo organismo, ultrapassando a barreira hematoencefálica, acumulando-se principalmente nos rins, pulmões e cérebro durante aproximadamente 10-12 horas1,7,8. É, então, metabolizada pelo fígado através do citocromo P2D6, devendo ter-se cuidado quando utilizada simultaneamente com outros medicamentos que sejam excretados da mesma forma, para não aumentar os níveis plasmáticos de MA8. Cerca de 70% desta droga é excretada nas primeiras 24 horas após o consumo e, mesmo após 48 horas, a substância pode ainda ser detetada na urina2,8.
A MA, uma vez consumida, produz um efeito quase imediato de prazer e de bem-estar causado pelo aumento de neurotransmissores como a dopamina, noradrenalina e serotonina (catecolaminas) na fenda sináptica. Este aumento deve-se ao facto de esta substância ser um agonista indireto das catecolaminas e, portanto, aumentar a concentração destas, através do bloqueio da recaptação das mesmas3,8.
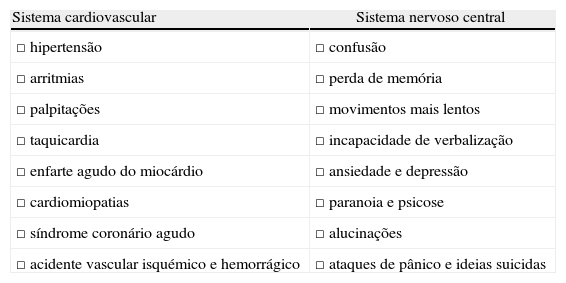
Os efeitos do consumo de MA no organismo são evidentes em vários órgãos, principalmente ao nível dos sistemas cardiovascular e nervoso central (tabela 2).
Efeitos do consumo de MA no sistema cardiovascular e SNC
| Sistema cardiovascular | Sistema nervoso central |
| □ hipertensão | □ confusão |
| □ arritmias | □ perda de memória |
| □ palpitações | □ movimentos mais lentos |
| □ taquicardia | □ incapacidade de verbalização |
| □ enfarte agudo do miocárdio | □ ansiedade e depressão |
| □ cardiomiopatias | □ paranoia e psicose |
| □ síndrome coronário agudo | □ alucinações |
| □ acidente vascular isquémico e hemorrágico | □ ataques de pânico e ideias suicidas |
Podem ainda ocorrer alterações noutros sistemas, entre os quais, sudorese, falência renal, rabdomiólise, hipertermia, diminuição da motilidade gastrointestinal, midríase, aumento da líbido e, posteriormente, disfunção erétil, tremores e, ainda, danos cerebrais, levando muitas vezes à morte, assim como abcessos e lesões na pele, perda de peso e higiene deficitária, que contribuem para uma aparência envelhecida1,7,8. Durante o período de abstinência, pode ocorrer um conjunto de sintomas com grau de intensidade e agrupamento variáveis. Estes aparecem quando suspenso ou reduzido o consumo de uma substância psicoativa que foi consumida repetidamente por um período prolongado e/ou em doses elevadas. A ansiedade, irritabilidade, distúrbios do sono e depressão profunda, danos cognitivos, fadiga, cefaleias são algumas das queixas relatadas. A dose e duração do consumo, via de administração, experiências prévias, vulnerabilidade e ambiente de consumo, influenciam diretamente a intensidade dos mesmos3,8,9.
O seu consumo prolongado está associado a um aumento da incidência de doença de Parkinson com uma média de 28 anos, entre o consumo de MA e o aparecimento de sinais desta patologia. Também está associado ao consumo de MA um aumento dos comportamentos sexuais de risco, agravando o risco de contrair vírus da imunodeficiência adquirida e outras doenças sexualmente transmissíveis. No entanto, são necessários mais estudos que comprovem estas associações2,3,8.
Quanto à terapêutica medicamentosa implementada, para diminuição dos efeitos provocados por esta droga, alguns fármacos como a fluoxetina, imipramina e antidepressivos estão descritos na literatura. A terapia cognitiva comportamental também é mencionada como terapia não medicamentosa; no entanto, nenhuma das terapias mostrou ser realmente benéfica a longo prazo2,9.
Manifestações oraisO termo «meth mouth» é usado para descrever uma série de manifestações orais que frequentemente aparecem no indivíduo que consome MA de forma abusiva ou para identificar as cáries existentes nestes indivíduos. São vários os problemas resultantes do consumo de MA, sendo os mais frequentes descritos com pormenor posteriormente. Existe uma série de problemas que podem também ser observados, com menos regularidade, como infeção por candida, glossite, trismo muscular, halitose, dor facial e miofascial, disgeusia, queilite angular, atrofia epitelial, irritação da mucosa, ulcerações e erosão dentária10–13.
XerostomiaA xerostomia ou «sensação de boca seca» é a queixa mais frequente nos consumidores de MA11. A secreção salivar é «controlada» pelo sistema nervoso autónomo através da via simpática e parassimpática14. A MA é uma amina simpaticomimética que atua nos recetores adrenérgicos, inibindo os recetores alfa-2 que causam vasoconstrição e diminuição do fluxo salivar não estimulado, levando, assim, a um estado de hiposalivação11,15. No entanto, em nenhum dos artigos analisados foram realizados estudos para avaliar a quantidade de saliva produzida pelos indivíduos observados.
A diminuição do fluxo salivar não estimulado causa uma redução na capacidade tampão da saliva e consequente aumento do risco de cáries e da desmineralização dentária, diminuição do pH salivar, diminuição da degradação dos açúcares na cavidade oral e ainda alteração da composição e do volume da placa dentária14,15.
A «sensação de boca seca» sentida pelos indivíduos é agravada pela grande quantidade de proteínas existentes na saliva que é produzida11,13,15. Num estudo de McGrath e Chan (2005) foram avaliados consumidores de várias drogas, entre os quais 80% de consumidores de MA e 58% de ecstasy, e grande parte dos indivíduos (95%) relatou «sensação de boca seca»16. Segundo Saini et al. (2005), os consumidores de MA recorrem a bebidas ácidas e açucaradas na tentativa de combater esta sensação14,17. A desidratação observada nestes indivíduos causada pelo aumento da atividade física, pelo «aceleramento» do metabolismo e também pelos longos períodos em que não é ingerido qualquer alimento sólido ou líquido, são também fatores agravantes da xerostomia11,13.
Cárie dentáriaA cárie induzida por MA, bem como a associação do aparecimento da mesma ao consumo desta droga, tem sido alvo de estudo por alguns autores desde 199012,14.
Frequentemente, são observadas nestes consumidores cáries que apresentam uma rápida destruição, assemelhando-se às «cáries de biberão». As superfícies dentárias lisas vestibulares maxilares e mandibulares dos dentes posteriores, bem como as faces interproximais dos dentes anteriores, são as mais rapidamente afetadas, mas todo o dente pode acabar por ser afetado, ficando muitas vezes apenas a raiz do dente na cavidade oral18. As cáries visíveis em consumidores crónicos de MA são semelhantes às cáries visíveis em pacientes submetidos a radiação ou induzidas por outras drogas, tais como cocaína ou outros narcóticos, mas apresentam um caráter de progressão mais lento11. A destruição dentária é alternada com períodos de rápida e lenta progressão, devido aos períodos de abstinência em que o indivíduo tem mais cuidado com a higiene oral10,11,19. A destruição dentária resulta de 3 fatores de risco existentes nestes indivíduos: a xerostomia, consumo frequente de bebidas ácidas e açucaradas e, ainda, uma higiene oral negligenciada. No entanto, outros autores referem ainda que os ácidos provenientes da MA, a atrição dentária e a longa duração de ação desta substância aumentam a destruição dentária12,20,21. Na elaboração da MA estão presentes ácidos (sulfúrico, fosfórico e muriático) que são corrosivos e que entram em contacto com a cavidade oral, quando a droga é fumada ou inalada, causando erosão do esmalte e lesões gengivais22. Estes ácidos vão-se acumulando na cavidade oral e, devido à inexistência da ação de limpeza da saliva, vão causando uma degradação da superfície dentária, bem como uma irritação e descamação da língua18. Morio et al. (2008) avaliaram uma série de indivíduos consumidores e não consumidores de MA e observaram alguns comportamentos comuns, tais como: higiene oral deficiente, maus hábitos de alimentação e maior número de cáries dentárias do que nos indivíduos não consumidores20. Em 2000, num estudo efetuado por Richards e Brofeldt, foram avaliados 43 consumidores de MA, sendo a via preferida de consumo a via endovenosa. Os autores observaram que os indivíduos que inalavam a substância apresentavam maior destruição dentária a nível do setor anterior maxilar (incisivos e caninos) quando comparados com os que fumavam, ingeriam ou injetavam a droga. Segundo os autores, este facto deve-se à anatomia da vascularização desta área em que ocorre vasoconstrição, diminuindo o suprimento vascular da zona23. Contudo, num estudo realizado por Shetty et al. (2010), observou-se que os consumidores de MA por via endovenosa, apresentavam maior taxa de problemas dentários, tais como odontalgias, perda ou fratura dentária, do que os que fumavam ou inalavam a droga24.
BruxismoO bruxismo acontece frequentemente nos consumidores crónicos de MA devido à intensa energia e atividade neuromuscular dos mesmos, durante a fase aguda de consumo13,14. Estes indivíduos apresentam um estado de ansiedade e nervosismo que fazem com que estejam constantemente a «apertar e a ranger os dentes» e causem muitas fraturas das peças dentárias25. Num estudo efetuado por McGrath e Chan (2005), os consumidores de ecstasy (3,4-metilenodioximetanfetamina) relataram algumas sensações, já experienciadas após o consumo, entre as quais sensação de estar sempre a «mastigar algo» (87%), cerrar/apertar os dentes (70%) e também dor nas articulações e músculos (70%)17. O facto de estes doentes apresentarem uma grande atrição dentária contribui para uma maior e mais rápida destruição dos dentes já fragilizados16,17. O bruxismo e o trismo muscular podem acarretar consequências negativas a nível da articulação temporomandibular13.
Doença periodontalOs indivíduos consumidores de MA, por norma, não efetuam uma higiene oral correta e passam longos períodos de tempo sem escovar os dentes, apresentando frequentemente gengivite e doença periodontal10. A MA causa constrição dos vasos sanguíneos, que, sendo constantemente «contraídos», comprometem a nutrição sanguínea do periodonto e das peças dentárias, conduzindo à perda óssea. Uma diminuição da resistência às infeções, presente nestes doentes, também influencia a progressão da doença periodontal25.
TratamentoNuma primeira fase, revela-se bastante importante a realização de um exame oral detalhado, bem como uma história médica profunda e anamnese, que deve ser devidamente documentada através do contacto com o médico assistente26. O profissional de saúde deve estar capacitado para aconselhar e reencaminhar o indivíduo para outros profissionais que o auxiliem a abandonar o consumo, a modificar e a melhorar os hábitos nutricionais, assim como a promover hábitos de vida saudáveis14. O consumo de drogas não é, por si só, responsável pelo aparecimento de problemas dentários, mas também o ambiente social, comportamentos e efeitos secundários ao consumo de droga são fatores envolvidos no processo de início de manifestações orais27. Algumas características que podem ajudar na identificação são: lesões endurecidas e hiperpigmentadas nos braços, abcessos, celulite, infeções na pele e tromboflebites, para além da aparência envelhecida e subnutrida, assim como hiperatividade e irritabilidade que apresentam e das características dentárias já enunciadas14,25,28,29.
Em relação à condição dentária, a estes indivíduos deve ser instruída frequentemente uma higiene oral cuidada, com pasta dentífrica fluoretada, pouco abrasiva e dispositivo de irrigação. Deve-se prescrever, preferencialmente, pastas com fluoreto de sódio, em vez de fluoreto de estanho, porque este pode provocar um sabor metálico (adstringente) ou sensação de queimadura, bem como coloração dentária13,28,30. Existem algumas medidas preventivas que podem ser aplicadas, principalmente nos casos de doentes que não tenham abandonado o consumo de MA, tais como aplicação tópica de flúor, produtos de remineralização, recomendar o uso de clorhexidina, encorajar o consumo de água e a diminuição do consumo de bebidas ácidas e açucaradas, café, tabaco e bebidas alcoólicas10,29. Apesar de, na grande maioria dos casos, as peças dentárias não poderem ser conservadas e acabarem por ser extraídas, as restaurações com ionómero de vidro ou compómeros podem também ser úteis quando os dentes ainda são passíveis de serem restaurados12,26. Uma vez que o doente abandona o consumo de MA, poderá ser elaborado um plano de tratamento que inclua restaurações estéticas na tentativa de melhorar a autoestima deste22.
A pilocarpina é um alcaloide agonista muscarínico direto dos recetores M3da função exócrina da maior parte das glândulas salivares e, portanto, estimula a sua secreção exócrina, sendo muito usada para tratamento da hiposalivação em doentes com síndrome de Sjögren13. A dose farmacológica é de 5mg, mas pode ir de 2,5mg a 15mg, 2 a 6 vezes/dia13,29. A perceção de boca seca experienciada por estes pode ser atenuada pelo consumo de leite ou água, conforme referido anteriormente, sendo aconselhado o consumo de 8-10 copos/dia14,28,29. Apesar de a pilocarpina ser muito benéfica, pois aumenta a produção de saliva das glândulas minor que contêm IgA (que defende o sistema imune), devem ser tidos em conta alguns cuidados quando se prescreve este medicamento, porque pode provocar determinados efeitos adversos (hipertensão, falência renal ou pulmonar, disritmia, náuseas, sudorese, tremuras e sensibilidade à pilocarpina), que resultam da ação direta sobre os recetores M3 que são semelhantes aos M113,28. Os substitutos salivares ou saliva artificial, compostos por carboximetilcelulose e hidroximetilcelulose, não são muito efetivos, pois não se mantêm na cavidade oral o tempo necessário13. Mastigar pastilha elástica sem açúcar que contenha xilitol poderá ser um bom conselho, pois promove a salivação e pode ser uma grande ajuda nestes indivíduos, devendo ser usada pelo menos 3 vezes por dia durante 20 minutos. O xilitol vai reduzir o desenvolvimento de cárie, resistir à fermentação das bactérias, reduzir a formação de placa bacteriana e aumentar o fluxo salivar13,14,19.
A MA tem uma duração de ação de aproximadamente 12 horas no organismo, sendo que, em caso de intoxicação, pode durar 24 horas a ser excretada. Esta droga aumenta o efeito adrenérgico do vasoconstritor, aumentando os efeitos clínicos cardiovasculares11,12. Deve ser administrada anestesia sem vasoconstritor, caso o indivíduo refira consumo de MA nas últimas 24 horas; no entanto, outros autores referem que se deve deixar passar apenas 6 horas desde o último consumo de MA até administrar vasoconstritor10,11,13,28. Estes pacientes têm uma elevada tolerância à anestesia, bem como uma reduzida capacidade de metabolização dos fármacos, havendo, portanto, um grande potencial de interações medicamentosas às quais o Médico Dentista deve estar atento10.
Estes indivíduos podem refletir um comportamento agressivo ou violento devido à psicose que experienciam e, neste caso, o profissional deve tentar acalmar o doente, bem como garantir a segurança deste e do próprio. Na maioria das vezes, estes indivíduos rejeitam o tratamento dentário, preferindo medidas extremas, como a extração dentária ou apenas medicação para a odontalgia. A MA bloqueia os recetores da dor, fazendo com que alguns indivíduos, mesmo com algum tipo de patologia, não se queixem de dor dentária; no entanto, outros indivíduos apresentam odontalgias severas, tornando a ingestão de alimentos completamente impossível13,27,28. Em relação aos medicamentos para alívio da dor, os fármacos de eleição são os anti-inflamatórios não esteroides (AINE), já que os analgésicos opioides podem aumentar a bradipneia causada pelo consumo de MA. As drogas neurolépticas podem também aumentar a temperatura corporal e causar síndrome maligno neuroléptico10,13. Muitas vezes, podem referir alergia à codeína na tentativa de que seja prescrito outro fármaco de maior potência como a morfina29.
O profissional de saúde deve estar alerta aos sinais manifestados pelo doente e estar preparado para efetuar reanimação cardiorrespiratória, administração de oxigénio ou praticar suporte básico de vida13,27. O stress e a ansiedade resultante da consulta de Medicina Dentária, juntamente com a ação da MA, podem desencadear aumento da tensão sistólica e diastólica, ou levar a acidente vascular cerebral hemorrágico18.
ConclusõesO consumo abusivo de MA tem vindo a aumentar em Portugal, tanto na população jovem como adulta, embora em alguns países ainda seja usada de forma terapêutica.
As consequências do consumo desta droga podem ser observadas a nível físico e psíquico. A xerostomia, a cárie dentária, o bruxismo e a doença periodontal são as manifestações orais mais evidentes nestes consumidores. É importante aconselhar/instruir a uma higiene oral cuidada, assim como utilização de medidas preventivas que ajudem na remineralização do dente.
O Médico Dentista deve estar atento aos sinais e sintomas para que possa tomar precauções em relação ao tratamento destes indivíduos, tentando proporcionar-lhes uma melhor qualidade de vida.
Conflito de interessesOs autores declaram não haver conflito de interesses.
Aos autores Dr. Gary Klasser (Professor Assistente do Oral Medicine and Diagnostic Sciences Department, College of Dentistry, University of Illinois, Chicago) e Dr. Ilser Turkylmaz (Professor Assistente do Division of Implant of Prosthodontics of the Department of Prosthodontics at the University of Texas) pelos artigos cedidos, que em muito contribuíram para a elaboração do artigo.