Estudar as características clínico-patológicas de neoplasias malignas das glândulas salivares (NMGS) e determinar a sua importância na evolução da doença.
Material e métodosFoi realizado um estudo descritivo de 136 doentes com NMGS diagnosticados entre 1992 e 2002 no Instituto Português de Oncologia do Porto. Através da revisão dos processos clínicos foram estudadas várias variáveis clínico-patológicas. As sobrevivências total e livre de doença foram analisadas através método de Kaplan-Meier e do teste Log-Rank. Para análise multivariada foi utilizado o método de regressão de Cox.
ResultadosDos 136 casos de NMGS, 75 (55,1%) eram do sexo masculino e 61 (44,9%) do sexo feminino (idade mediana de 57,5 anos). O tipo histológico mais frequente foi o carcinoma adenoide cístico (n = 34), seguido do carcinoma mucoepidermoide (n = 29). Quanto à localização, 89 (65,4%) neoplasias afetaram as glândulas salivares major e 47 (34,6%) as glândulas salivares minor. A sobrevivência total e livre de doença, aos 60 meses foi de 71%. As variáveis que se associaram de forma independente com a sobrevivência total foram o estádio (p < 0,0001) e grau de malignidade tumoral (p = 0,03). A presença de invasão local (p < 0,0001) e o grau de malignidade tumoral (p = 0,04) estiveram associados a pior sobrevivência livre de doença.
ConclusãoAs NMGS constituem um grupo heterogéneo de tumores mais representados pelos carcinomas adenoides císticos e carcinomas mucoepidermoides. O estádio e o grau de agressividade permanecem como fatores de prognóstico fulcrais a ter em conta perante a maioria das variáveis clínico-patológicas, contribuindo para a estratificação dos doentes relativamente ao tratamento e prognóstico.
To study the clinic-pathological characteristics of malignant neoplasms of the salivary glands (MNSG) and determine their importance in disease progression.
Material and methodsWe conducted a descriptive study of 136 patients with MNSG diagnosed between 1992 and 2002 in the Instituto Português de Oncologia do Porto. Through of the review of the clinical records we studied several clinical and pathological variables. The overall and disease-free survival were analyzed by Kaplan-Meier method and log-rank test. For multivariate analysis we used Cox regression method.
ResultsOf 136 cases of MNSG, 75 (55.1%) were male and 61 (44.9%) were female, (median age of 57.5 years). The most frequent histological type was adenoid cystic carcinoma (n=34), followed by mucoepidermoid carcinoma (n=29). Regarding location, 89 (65.4%) neoplasms affected major salivary glands and 47 (34.6%) minor salivary glands. The overall and disease-free survivals at 60 months were 71%. The variables independently associated with overall survival were the stage (p<0.0001) and malignancy grade (p=0.03). The presence of local invasion (p<0.0001) and the malignancy grade (p=0.04) were associated with worse disease-free survival in multivariate analysis.
ConclusionMNSG are a heterogeneous group most represented by adenoid cystic carcinoma and mucoepidermoid carcinomas. Stage and the malignancy grade remain as key prognostic factors to take into account comparing with the majority of clinical and pathological variables, contributing to the stratification of patients for treatment and prognosis.
As neoplasias malignas das glândulas salivares (NMGS) são um grupo raro de tumores, representando apenas 4% do cancro da cabeça e pescoço e menos de 1% de todas as doenças malignas1. Correspondem a um grupo heterogéneo de tumores com diferentes morfologias e comportamentos biológicos. Estão descritos mais de 10 tipos histológicos incluindo o carcinoma mucoepidermoide, carcinoma adenoide cístico ou adenocarcinomas1. Têm sido detetados mais no sexo feminino e entre a 3.° e 5.° década de vida2. A maioria dos tumores ocorre nas parótidas, seguindo-se as glândulas submandibulares e as glândulas salivares minor2,3.
O tratamento consiste maioritariamente em cirurgia, radioterapia e/ou quimioterapia, modalidades de tratamento frequentemente associadas a elevados efeitos colaterais que diminuem consideravelmente a qualidade de vida do doente4,5. Desta forma e atendendo à heterogeneidade destas neoplasias, é importante a identificação e estratificação dos doentes com maior precisão para a escolha mais adequada de um plano de tratamento, evitando tratamentos excessivos em doentes com baixo risco de recorrência e tratamentos excessivamente conservadores em doentes nos quais o risco de recorrência é elevado. Neste sentido, são objetivos deste trabalho estudar as características clínico-patológicas de NMGS e determinar a sua importância na evolução da doença e sobrevivência dos doentes.
Materiais e métodosFoi realizado um estudo descritivo de uma série de 136 doentes com NMGS, obtidas através do registo oncológico do Instituto Português de Oncologia Francisco Gentil – Porto (IPOFGP-EPE), no período de 1 de janeiro de 1992 a 31 de dezembro de 2002. O trabalho foi autorizado e realizado segundo as normas da comissão científica do referido hospital.
Foram incluídos consecutivamente os doentes com o diagnóstico de neoplasia maligna primária das glândulas salivares major ou minor comprovado por histologia, localizadas na cavidade oral e/ou faringe.
Foram revistos os processos clínicos e exames complementares de diagnóstico. As características clínicas e patológicas estudadas incluíram idade, sexo, hábitos tabágicos e alcoólicos, primeira manifestação clínica da doença, localização, tamanho tumoral avaliado clinicamente, presença de invasão local, classificação cTNM e estádio combinado6, tipo de tratamento, tipo histológico, estado das margens cirúrgicas, invasão perineural e invasão linfática e venosa.
Relativamente ao tratamento, 78 foram tratados com cirurgia e radioterapia adjuvante, 49 tratados só com cirurgia e 4 doentes com cirurgia, radioterapia e quimioterapia. 3 doentes foram submetidos a tratamento paliativo e 2 não realizaram qualquer tratamento.
Todos os casos foram reclassificados segundo a classificação da OMS de 20057. Para estudo das sobrevivências, a amostra foi dividida em 2 grupos de agressividade clínica: um de alto grau de malignidade (adenocarcinoma (NOS), carcinoma adenoide cístico, carcinoma mucoepidermoide de alto grau, carcinoma indiferenciado, carcinoma dos ductos salivares, carcinoma ex-adenoma pleomórfico e carcinoma epidermoide) e outro baixo grau de malignidade (carcinoma de células acinares, carcinoma mucoepidermoide de baixo e intermédio grau, adenocarcinoma polimórfico de baixo grau, carcinoma epitelial-mioepitelial e carcinoma de células basais)8,9. As margens cirúrgicas foram classificadas em 3 grupos segundo Sutton et al., 200310.
O período de follow-up mediano foi de 51 meses (2-158 meses), considerado desde a data do tratamento principal à data da última consulta ou do falecimento.
Análise estatísticaA sobrevivência total (ST), considerada desde a data do tratamento principal até à data da última consulta ou falecimento, e a sobrevivência livre de doença (SLD), considerada desde a data do tratamento principal até à data da primeira recorrência, foram estudadas usando o método de Kaplan-Meier. As diferenças nas curvas de sobrevivência foram analisadas usando o teste Log-Rank. As variáveis que na análise univariada mostraram significância estatística foram incluídas na análise multivariada pelo método de regressão de Cox, avaliando-se o seu valor prognóstico independente em relação à sobrevivência total e livre de doença.
Os resultados foram considerados significativos para valores de p < 0,05.
ResultadosCaracterização clínico-patológicaDos 136 casos de NMGS, 75 (55,1%) eram do sexo masculino e 61 (44,9%) do sexo feminino, sendo a razão dos sexos de 1,2. A idade mediana à data do diagnóstico foi de 57,5 anos (6-90 anos), nomeadamente 60 anos (13-85 anos) no sexo masculino e 56 anos (6-90 anos) no sexo feminino.
Dos 118 casos com informação sobre hábitos tabágicos e alcoólicos, verificou-se existir hábitos alcoólicos e tabágicos em 28 (23,7%) casos, apenas hábitos tabágicos em 11 casos (9,3%) e apenas hábitos alcoólicos em 13 (11%) casos. A ausência de hábitos tabágicos e alcoólicos verificou-se em 66 (55,9%) casos.
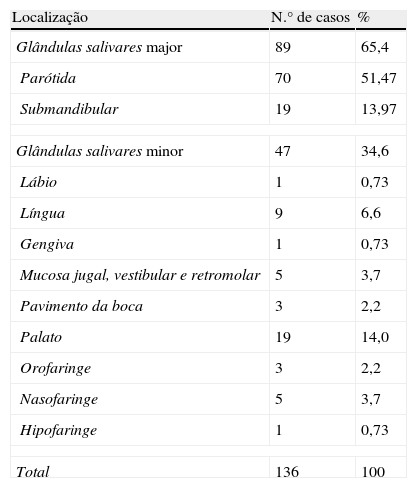
Quanto à localização, 89 (65,4%) neoplasias afetaram as glândulas salivares major e 47 (34,6%) as glândulas salivares minor. A distribuição da localização específica encontra-se na tabela 1.
Distribuição da amostra por localização
| Localização | N.° de casos | % |
| Glândulas salivares major | 89 | 65,4 |
| Parótida | 70 | 51,47 |
| Submandibular | 19 | 13,97 |
| Glândulas salivares minor | 47 | 34,6 |
| Lábio | 1 | 0,73 |
| Língua | 9 | 6,6 |
| Gengiva | 1 | 0,73 |
| Mucosa jugal, vestibular e retromolar | 5 | 3,7 |
| Pavimento da boca | 3 | 2,2 |
| Palato | 19 | 14,0 |
| Orofaringe | 3 | 2,2 |
| Nasofaringe | 5 | 3,7 |
| Hipofaringe | 1 | 0,73 |
| Total | 136 | 100 |
A primeira manifestação clínica mais frequente foi a tumefação, que ocorreu em 101 casos (80,1%), seguida de dor em 10 casos (7,9%), ulceração em 6 casos (4,8%), neuropatia em 4 (3,2%) e hemorragia, disfagia e desajuste de prótese dentária com apenas um caso (0,8%) cada. Em 2 casos (1,6%), o tumor foi um achado clínico-imagiológico. Em 10 casos, este parâmetro foi desconhecido.
O tamanho neoplásico variou de 0,5 a 8cm, com um valor mediano de 3cm, nos 92 casos em que se pôde obter este parâmetro.
A invasão local ocorreu em 52 casos (39,7%) incluindo os maxilares, base do crânio, fossa pterigomaxilar, nervo facial, canal auditivo, faringe, órbita e seio maxilar. Em 5 casos, este parâmetro foi desconhecido.
As neoplasias foram classificadas como T1 em 36 casos (33,3%), T2 em 25 casos (23,1%), T3 em 10 casos (9,3%) e T4 em 37 casos (34,2%). Esta variável não pôde ser determinada em 28 casos. 22 doentes (17%) apresentaram metástases cervicais correspondendo à categoria N1 em 7 casos (5,4%) e N2 em 15 casos (11,6%). Esta variável não foi determinada em 7 casos. Em 2 casos (1,5%), foram detetadas metástases à distância localizadas no pulmão. O tumor primário de ambos os doentes correspondia a um carcinoma adenoide cístico.
No estadiamento combinado, 36 casos (27%) encontravam-se em estádio i, 34 (26%) em estádio ii, 10 (8%) em estádio iii e 51 (39%) em estádio iv.
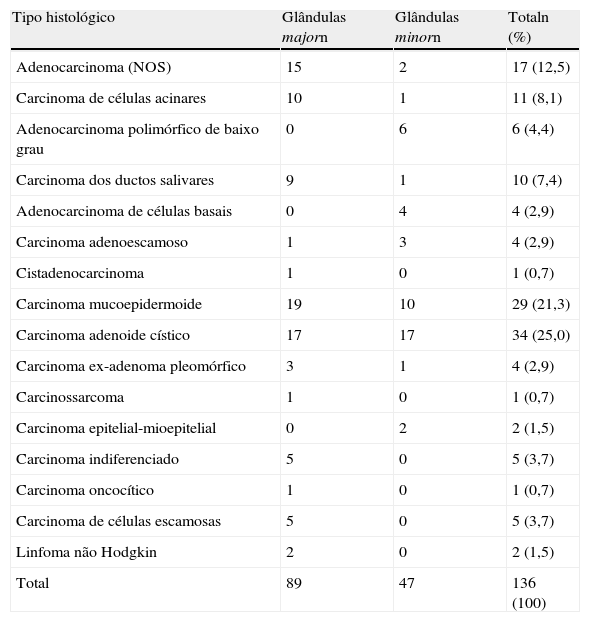
O tipo histológico mais frequente foi o carcinoma adenoide cístico (n = 34), seguido do carcinoma mucoepidermoide (n = 29). Os restantes tipos de neoplasias encontram-se referenciados na tabela 2. Os carcinomas mucoepidermoides foram classificados de baixo grau em 14 casos (60,9%), grau intermédio em 3 casos (13%) e de alto grau em 6 casos (26,1%). Em 6 casos, este parâmetro não pôde ser avaliado. Desta forma, 89 casos (68,5%) pertenceram a neoplasias de alto grau de malignidade e 41 casos (31,5%) a baixo grau de malignidade.
Distribuição dos tipos histológicos por localização
| Tipo histológico | Glândulas majorn | Glândulas minorn | Totaln (%) |
| Adenocarcinoma (NOS) | 15 | 2 | 17 (12,5) |
| Carcinoma de células acinares | 10 | 1 | 11 (8,1) |
| Adenocarcinoma polimórfico de baixo grau | 0 | 6 | 6 (4,4) |
| Carcinoma dos ductos salivares | 9 | 1 | 10 (7,4) |
| Adenocarcinoma de células basais | 0 | 4 | 4 (2,9) |
| Carcinoma adenoescamoso | 1 | 3 | 4 (2,9) |
| Cistadenocarcinoma | 1 | 0 | 1 (0,7) |
| Carcinoma mucoepidermoide | 19 | 10 | 29 (21,3) |
| Carcinoma adenoide cístico | 17 | 17 | 34 (25,0) |
| Carcinoma ex-adenoma pleomórfico | 3 | 1 | 4 (2,9) |
| Carcinossarcoma | 1 | 0 | 1 (0,7) |
| Carcinoma epitelial-mioepitelial | 0 | 2 | 2 (1,5) |
| Carcinoma indiferenciado | 5 | 0 | 5 (3,7) |
| Carcinoma oncocítico | 1 | 0 | 1 (0,7) |
| Carcinoma de células escamosas | 5 | 0 | 5 (3,7) |
| Linfoma não Hodgkin | 2 | 0 | 2 (1,5) |
| Total | 89 | 47 | 136 (100) |
Dos 131 casos submetidos a tratamento cirúrgico com intenção curativa, 33 casos (15,2%) mostraram margens livres de neoplasia, 22 casos (16,8%) mostraram margem em proximidade com a neoplasia e em 35 casos a margem estava invadida pela neoplasia (26,7%). Em 41 (31,3%) casos, estas não puderam ser determinadas.
Em 23 casos encontramos o registo de invasão perineural histológica (16,9%), em 6 casos (4,5%) invasão venosa e em 13 casos (9,7%) encontramos registo de invasão linfática.
Evolução da doençaNo final do estudo, 41 (30,1%) doentes tinham falecido por NMGS, 5 (3,7%) estavam vivos com NMGS no último follow-up e 13 doentes (9,6%) faleceram por outras causas não oncológicas. O tempo mediano de vida dos doentes falecidos por cancro após tratamento foi de 18 meses (mínimo-2,1 e máximo-120,2 meses). Em 20 casos (17,1%) ocorreu recorrência local, em 8 (6,8%) recorrência regional e em 18 (15,4%) recorrência à distância. O tempo mediano desde o tratamento principal até à data da primeira recorrência foi de 22 meses (mínimo - 3,5 e máximo - 98,2 meses).
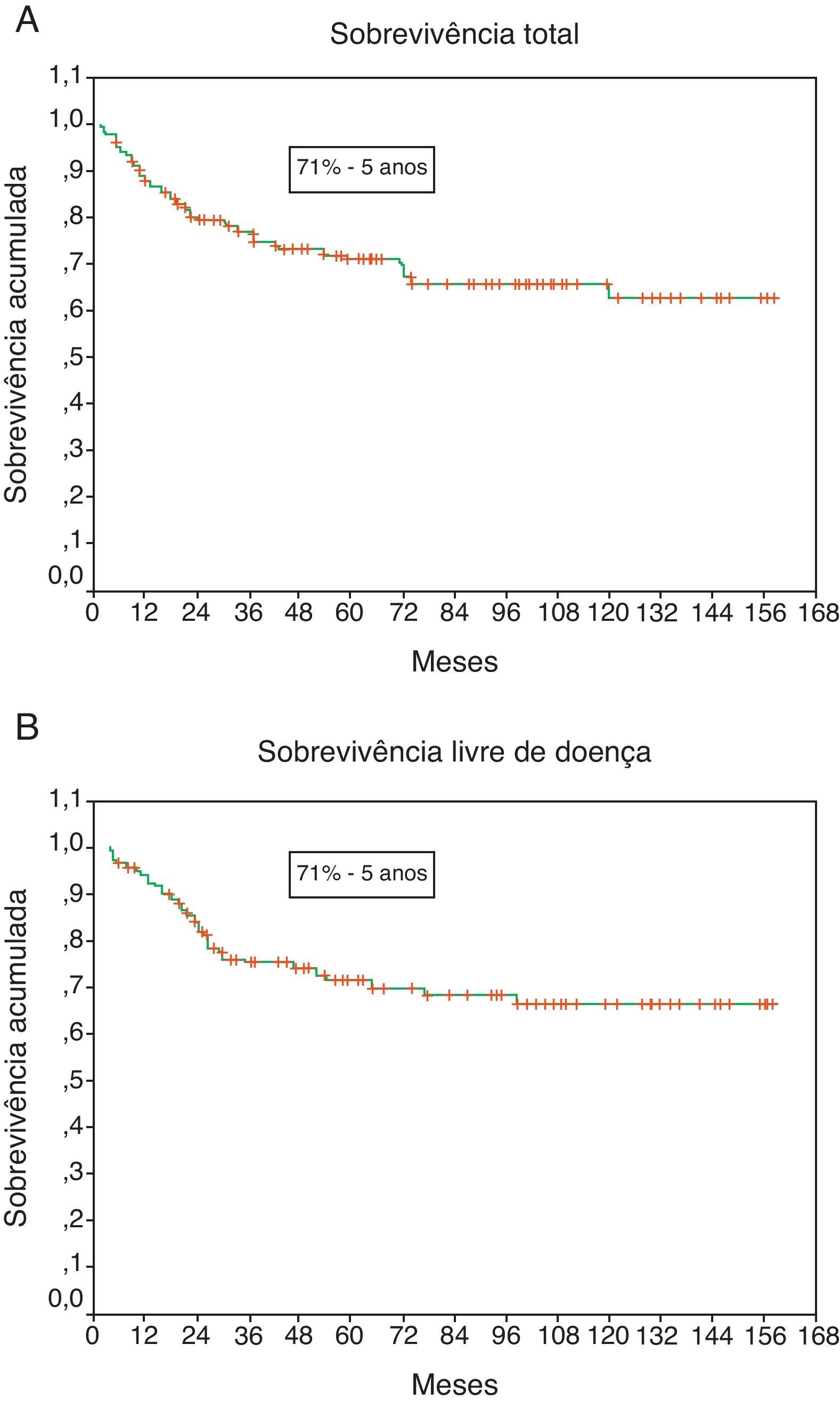
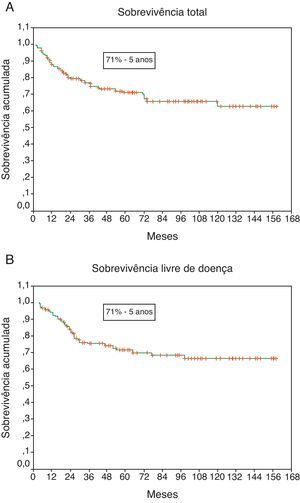
A ST e SLD aos 60 meses foi de 71% para ambas as sobrevivências (figura 1a e b).
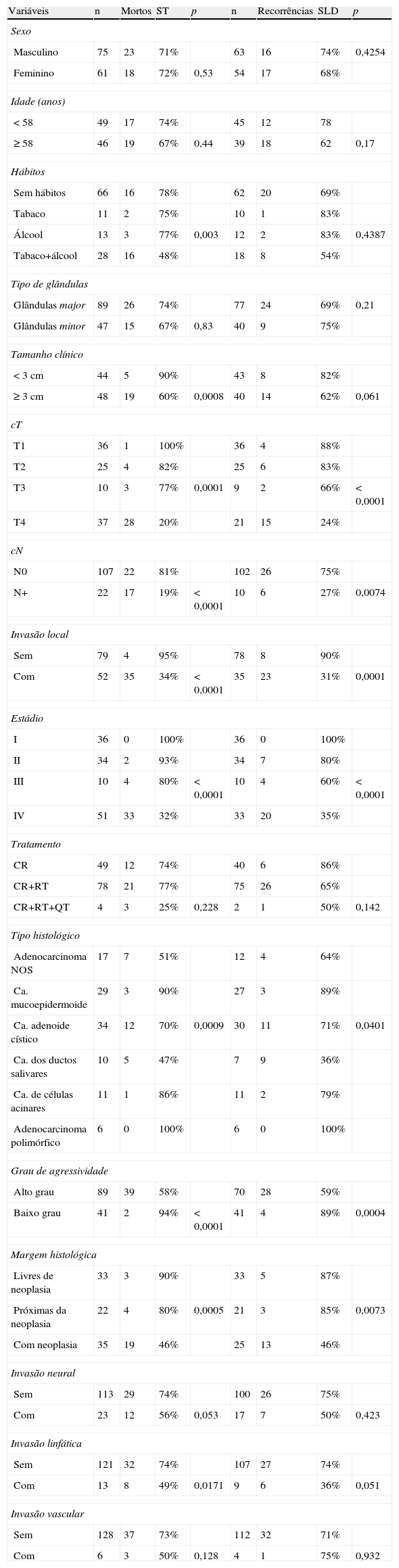
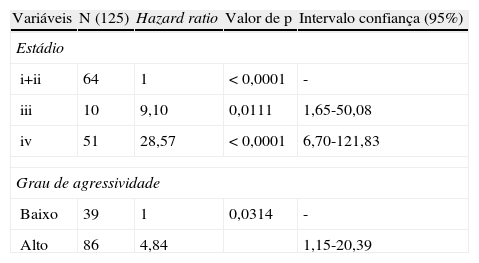
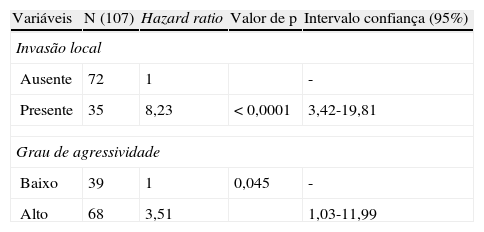
Na análise univariada (tabela 3), a ST associou-se significativamente aos hábitos do doente (p = 0,003), com o tamanho clínico (p = 0,0008), com as categorias T (p = 0,0001) e N (p < 0,0001) da classificação TNM, com a invasão local (p < 0,0001), com o estádio (p < 0,0001), com o tipo histológico (p = 0,0009), com o grau de malignidade tumoral (p < 0,0001), com as margens cirúrgicas (p = 0,0005) e com a invasão linfática (p = 0,017). A SLD associou-se de forma significativa com as categorias T (p = 0,0001) e N (p = 0,0074) da classificação TNM, com a invasão local (p = 0,0001), com o estádio (p < 0,0001), com o tipo histológico (p = 0,04), com o grau de malignidade tumoral (p = 0,0004) e com as margens cirúrgicas (p = 0,0073). Porém, na análise multivariada as variáveis que se associaram de forma independente com a sobrevivência total foram o estádio (com as categorias I e II agrupadas) e grau de malignidade tumoral (tabela 4). A presença de invasão local e o grau de malignidade tumoral estiveram associados a pior sobrevivência livre de doença na análise multivariada, mostrando serem fatores de prognóstico independentes (tabela 5).
Análise univariada das sobrevivências total e livre de doença
| Variáveis | n | Mortos | ST | p | n | Recorrências | SLD | p |
| Sexo | ||||||||
| Masculino | 75 | 23 | 71% | 63 | 16 | 74% | 0,4254 | |
| Feminino | 61 | 18 | 72% | 0,53 | 54 | 17 | 68% | |
| Idade (anos) | ||||||||
| < 58 | 49 | 17 | 74% | 45 | 12 | 78 | ||
| ≥ 58 | 46 | 19 | 67% | 0,44 | 39 | 18 | 62 | 0,17 |
| Hábitos | ||||||||
| Sem hábitos | 66 | 16 | 78% | 62 | 20 | 69% | ||
| Tabaco | 11 | 2 | 75% | 10 | 1 | 83% | ||
| Álcool | 13 | 3 | 77% | 0,003 | 12 | 2 | 83% | 0,4387 |
| Tabaco+álcool | 28 | 16 | 48% | 18 | 8 | 54% | ||
| Tipo de glândulas | ||||||||
| Glândulas major | 89 | 26 | 74% | 77 | 24 | 69% | 0,21 | |
| Glândulas minor | 47 | 15 | 67% | 0,83 | 40 | 9 | 75% | |
| Tamanho clínico | ||||||||
| < 3 cm | 44 | 5 | 90% | 43 | 8 | 82% | ||
| ≥ 3 cm | 48 | 19 | 60% | 0,0008 | 40 | 14 | 62% | 0,061 |
| cT | ||||||||
| T1 | 36 | 1 | 100% | 36 | 4 | 88% | ||
| T2 | 25 | 4 | 82% | 25 | 6 | 83% | ||
| T3 | 10 | 3 | 77% | 0,0001 | 9 | 2 | 66% | < 0,0001 |
| T4 | 37 | 28 | 20% | 21 | 15 | 24% | ||
| cN | ||||||||
| N0 | 107 | 22 | 81% | 102 | 26 | 75% | ||
| N+ | 22 | 17 | 19% | < 0,0001 | 10 | 6 | 27% | 0,0074 |
| Invasão local | ||||||||
| Sem | 79 | 4 | 95% | 78 | 8 | 90% | ||
| Com | 52 | 35 | 34% | < 0,0001 | 35 | 23 | 31% | 0,0001 |
| Estádio | ||||||||
| I | 36 | 0 | 100% | 36 | 0 | 100% | ||
| II | 34 | 2 | 93% | 34 | 7 | 80% | ||
| III | 10 | 4 | 80% | < 0,0001 | 10 | 4 | 60% | < 0,0001 |
| IV | 51 | 33 | 32% | 33 | 20 | 35% | ||
| Tratamento | ||||||||
| CR | 49 | 12 | 74% | 40 | 6 | 86% | ||
| CR+RT | 78 | 21 | 77% | 75 | 26 | 65% | ||
| CR+RT+QT | 4 | 3 | 25% | 0,228 | 2 | 1 | 50% | 0,142 |
| Tipo histológico | ||||||||
| Adenocarcinoma NOS | 17 | 7 | 51% | 12 | 4 | 64% | ||
| Ca. mucoepidermoide | 29 | 3 | 90% | 27 | 3 | 89% | ||
| Ca. adenoide cístico | 34 | 12 | 70% | 0,0009 | 30 | 11 | 71% | 0,0401 |
| Ca. dos ductos salivares | 10 | 5 | 47% | 7 | 9 | 36% | ||
| Ca. de células acinares | 11 | 1 | 86% | 11 | 2 | 79% | ||
| Adenocarcinoma polimórfico | 6 | 0 | 100% | 6 | 0 | 100% | ||
| Grau de agressividade | ||||||||
| Alto grau | 89 | 39 | 58% | 70 | 28 | 59% | ||
| Baixo grau | 41 | 2 | 94% | < 0,0001 | 41 | 4 | 89% | 0,0004 |
| Margem histológica | ||||||||
| Livres de neoplasia | 33 | 3 | 90% | 33 | 5 | 87% | ||
| Próximas da neoplasia | 22 | 4 | 80% | 0,0005 | 21 | 3 | 85% | 0,0073 |
| Com neoplasia | 35 | 19 | 46% | 25 | 13 | 46% | ||
| Invasão neural | ||||||||
| Sem | 113 | 29 | 74% | 100 | 26 | 75% | ||
| Com | 23 | 12 | 56% | 0,053 | 17 | 7 | 50% | 0,423 |
| Invasão linfática | ||||||||
| Sem | 121 | 32 | 74% | 107 | 27 | 74% | ||
| Com | 13 | 8 | 49% | 0,0171 | 9 | 6 | 36% | 0,051 |
| Invasão vascular | ||||||||
| Sem | 128 | 37 | 73% | 112 | 32 | 71% | ||
| Com | 6 | 3 | 50% | 0,128 | 4 | 1 | 75% | 0,932 |
CR: cirurgia; QT: quimioterapia; RT, radioterapia; SLD: livre de doença; ST: sobrevivências total.
Este estudo confirma as principais características das NMGS descritas na literatura. Estas neoplasias podem aparecer em qualquer década de vida, apresentando na presente amostra uma idade mediana de 57,5 anos, valor semelhante ao descrito na literatura1,11–13. Não verificamos um claro predomínio de género, como também verificado por outros autores1,14–16. O predomínio do sexo masculino classicamente verificado em carcinomas epidermoides orais parece não acontecer nas NMGS17.
Mais de 55% dos doentes referiu não possuir hábitos tabágicos, sugerindo que estes hábitos não terão o mesmo peso como fatores etiológicos, como verificado em carcinomas epidermoides da cavidade oral18,19.
Os carcinomas adenoides císticos foram a neoplasia mais frequente, seguidos pelos carcinomas mucoepidermoides, resultado também verificado por Mejía-Velázquez et al.,2 Tian et al.,20 Kokemueller et al.,1 e Luukkaa et al.21 No entanto, as glândulas salivares major mostraram maior frequência de carcinomas mucoepidermoides e as glândulas salivares minor de carcinomas adenoides císticos, resultado que confirma o reportado por outros autores8,12,13,22,23.
As sobrevivências total e livre de doença observadas aos 5 anos foram de 71%, valor ligeiramente superior ao reportado por Terhaard et al.14 (ST de 64% e SLD de 63% aos 5 anos), por Kokemueller et al.1 (ST de 65% aos 5 anos) e Hocwald et al.23 (SLD de 65% aos 5 anos). Estas diferenças poderão estar relacionadas com a constituição histológica de cada amostra.
No estudo de valor prognóstico das várias características clínicas e patológicas, verificamos que a idade e sexo não influenciaram o prognóstico destes tumores como reportado por outros12,14. Porém, a presença de hábitos tabágicos e alcoólicos esteve significativamente associada a pior ST.
Além da associação já reportada do tamanho do tumor com o prognóstico24, como também por nós verificado em análise univariável, a influência de invasão local no prognóstico é bem reconhecida e demonstrada pelo facto de ser incluída na categoria T3 e/ou T4da classificação TNM da AJCC25,26. Neste trabalho, revelou-se de importante significado prognóstico tanto na ST como na SLD com valor prognóstico independente nesta última.
O estadiamento combinado foi altamente significativo para a sobrevivência. Na análise multivariada, as categorias T e N perderam significado para o estádio que se manteve como variável de valor prognóstico independente na ST. Kane et al.12 demonstraram valor prognóstico independente em neoplasias malignas da parótida e Anderson et al.13 em neoplasias malignas das glândulas salivares minor. Apesar do estudo de variados fatores de prognóstico clínicos, morfológicos e moleculares, o estádio continua a ter um papel preponderante no prognóstico do doente9,27–29.
As NMGS mostraram, neste trabalho, ser um grupo heterogéneo, com 16 tipos histológicos e com diferentes comportamentos quanto à evolução e sobrevivência como reportado por outros12,15,21,25,30. Contabilizando os tipos histológicos representados por mais de 6 casos, por motivos de ordem estatística, verificamos que as neoplasias com melhores sobrevivências foram os adenocarcinomas polimórficos de baixo grau, seguidos dos carcinomas mucoepidermoides, dos carcinomas de células acinares, dos carcinomas adenoides císticos, adenocarcinomas (NOS) e dos carcinomas dos ductos salivares. O único tipo histológico cuja sobrevivência continuou a decrescer ao longo do follow-up foram os carcinomas adenoides císticos, o que confirma a importância de um follow-up bastante longo para este tipo de neoplasia1,31.
A maior parte das NMGS (com exceção dos carcinomas mucoepidermoides) caracterizam o grau histológico per si, considerando-se neoplasias de alto grau, por exemplo, o carcinoma dos ductos salivares e de baixo grau, por exemplo, o adenocarcinoma de células basais6. Neste sentido, dividimos estes tumores em 2 grupos de agressividade, que mostraram um prognóstico distinto e independente nas sobrevivências. Vários trabalhos apoiam a importância deste «grau de malignidade tumoral»1.
ConclusãoEste estudo mostra que as NMGS constituem um grupo heterogéneo mais representado pelos carcinomas adenoides císticos e carcinomas mucoepidermoides. O estádio e o grau de agressividade permanecem como fatores de prognóstico fulcrais a ter em conta perante a maioria das variáveis clínico-patológicas, contribuindo para a estratificação dos doentes relativamente ao tratamento e ao seu prognóstico.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos de seu centro de trabalho acerca da publicação dos dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram o seu consentimento informado por escrito para participar nesse estudo.
Direito à privacidade e consentimento escritoOs autores declaram que não aparecem dados de pacientes neste artigo.
Conflito de interessesOs autores declaram não haver conflito de interesses.