El laboratorio de función pulmonar es esencial en el manejo de los pacientes con enfermedades respiratorias. El laboratorio de Clínica Las Condes realiza pruebas diagnósticas de uso habitual. El propósito de este artículo es revisar las indicaciones, limitaciones y la interpretación de éstas analizando también los aspectos técnicos.
Estos exámenes son: Espirometría, volúmenes pulmonares, capacidad de difusión, test de metacolina, medición de la fracción exhalada de óxido nítrico y presión máximas inspiratorias y espiratorias.
También se analizan los test de ejercicio realizados: test de marcha de seis minutos y test cardiopulmonar. Finalmente nos referimos a la oximetría nocturna como una forma de aproximarnos al diagnóstico de apnea del sueño.
Lung function tests are essential in the management of Respiratory patients. In Clinica Las Condes lab, we perform the most usual and important functional tests. The aim of this article is to review the indications, limitations and interpretation of them and also the technical aspects. This includes: Spirometry, lung volumes, DLCO, methacholine test, exhaled nitric oxide and maximum inspiratory and expiratory pressure. We also perform exercises tests like six minute walking and cardiopulmonary exercise test which we also describe. Finally, it is mention the nocturnal oximetry as an approximation to sleep apnea study.
El aporte del laboratorio de función pulmonar en el diagnóstico y seguimiento de las enfermedades respiratorias es de primerísima importancia. Los exámenes permiten evaluar la limitación funcional de los pacientes, medir el riesgo operatorio y varios de ellos tienen un claro valor pronóstico.
A continuación se revisarán los exámenes que se hacen con mayor frecuencia en nuestro laboratorio y que son los que prestan la mayor utilidad clínica.
ESPIROMETRÍALa espirometría es quizá el examen más simple, más informativo y más imprescindible para evaluar al paciente respiratorio y al mismo tiempo está sub utilizado. No es un examen que haga diagnóstico, pero permite conocer el tipo y la magnitud de la alteración funcional y seguir la evolución de la enfermedad a través del tiempo.
Consiste en la medición de los flujos espiratorios forzados después de una inspiración máxima, es decir la medición de los flujos desde CPT (capacidad pulmonar total) hasta VR (volumen residual). También se mide la cantidad total de aire eliminado, lo que se denomina CVF (capacidad vital forzada) y que tiene una muy buena correlación con la CPT medida por otras técnicas. La espirometría no mide por tanto el Volumen Residual (VR) ni la CRF (capacidad residual funcional).
Para realizar este examen es fundamental la cooperación del paciente y debe ser realizado al menos tres veces para asegurar la reproducibilidad y aceptabilidad.
Como criterios de reproducibilidad se acepta una variación menor a 0.2 lts. Debe tener además una espiración de a lo menos 6 segundos y/ o un plateau. Idealmente debe estar libre de artefactos como la tos.
Las mediciones más utilizadas son la CVF y el VEF1, así como la relación entre ambos.
Este examen permite, clasificar a los enfermos en obstructivos y restrictivos.
Obstructivos son aquellos que tienen una disminución de los flujos espiratorios y restrictivos aquellos en los cuales los volúmenes están disminuidos.
El VEF1 es el volumen de aire eliminado en el primer segundo de la espiración forzada, que depende básicamente de la resistencia de la vía aérea y del tamaño pulmonar.
También se mide el FEMM (flujo espiratorio medio máximo), que mide el flujo espiratorio entre el 25% y el 75% de la espiración forzada, el que sería más sensible para detectar obstrucción en etapas más precoces, pero desgraciadamente los rangos de normalidad son amplios.
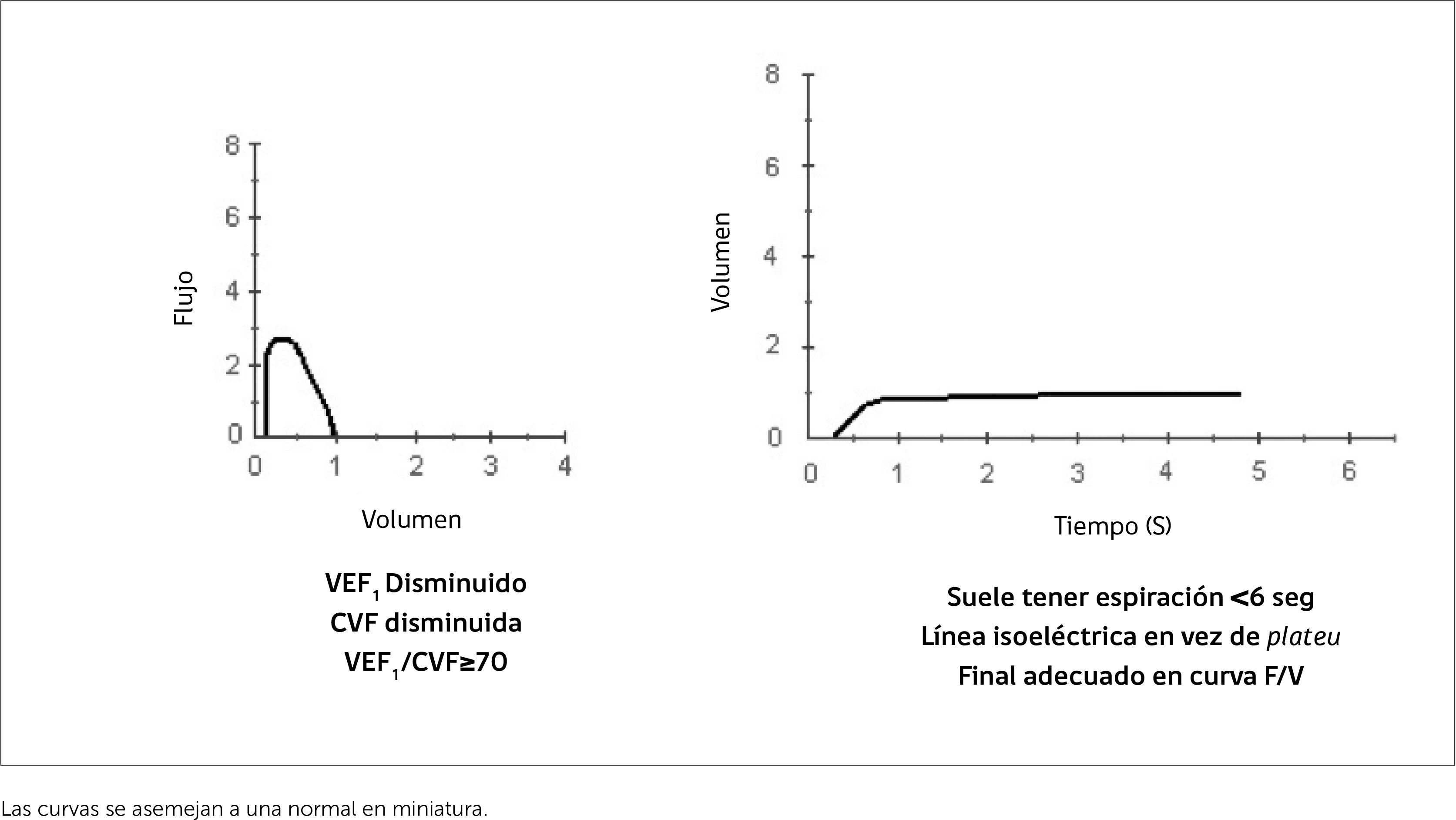
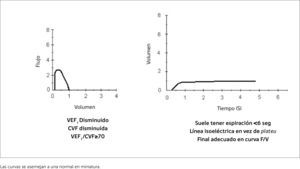
OBSTRUCTIVOS:Un paciente es obstructivo cuando la relación entre el VEF / CVF está por debajo de la esperada (Figura 1). Lo que define obstrucción entonces no es el VEF 1 si bien éste nos permite clasificar la severidad de la obstrucción y es un muy buen indicador pronóstico. Esto porque pacientes que tienen una baja CVF obviamente van a tener un VEF menor del esperado, pero si la relación es adecuada no es obstructivo y también aquellos con una CVF mayor de lo esperado pueden tener un VEF1 normal y sin embargo ser obstructivos.
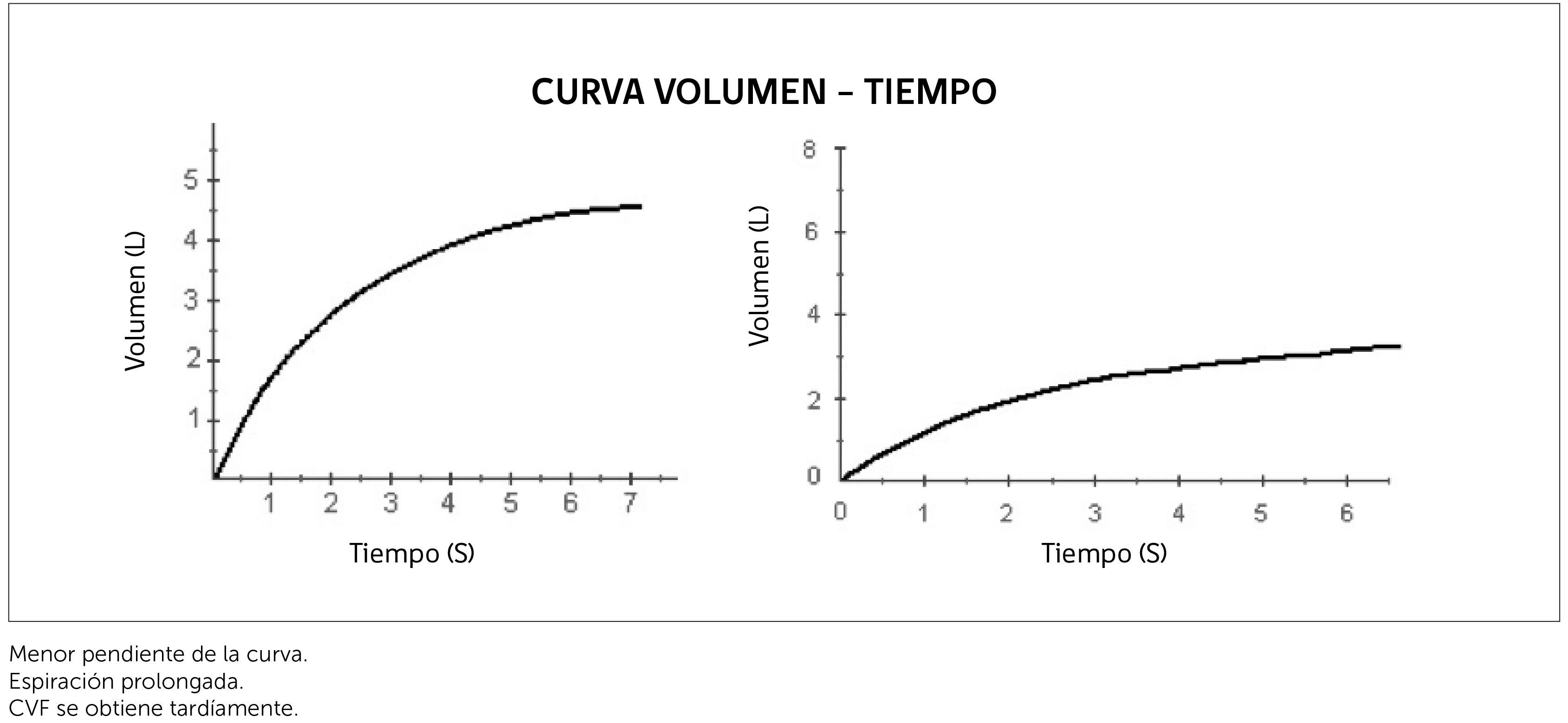
Hay dos tipos de alteraciones obstructivas, aquellas que tienen disminución de la CVF y las que cursan con CVF normal. En las alteraciones obstructivas se produce como consecuencia de la obstrucción, un atrapamiento aéreo (aumento del VR y de la CRF) que puede ser tan importante que llegue a disminuir la CVF. Por lo tanto, si la relación VEF / CVF está disminuida y la CVF también, se interpreta ésta como secundaria a la obstrucción. En la espirometría no se habla de alteraciones mixtas, pues para atribuir la disminución de la CVF cuando la relación VEF / CVF está disminuida a otra razón que no sea la obstrucción se necesitan exámenes adicionales.
Restrictivos:Son aquellos trastornos en que la CVF está disminuida con una relación VEF / CVF normal. Figura 2.
SEVERIDAD:Arbitrariamente se han fijado algunos límites en los valores para clasificar la gravedad de las alteraciones funcionales espirométricas.
CVF > 65% leve
CVF 50-65% Moderada
CVF<50% Avanzada
VEF1>65% Leve
VEF1 50-65% Moderada
VEF1<50% Avanzada
CRITERIOS DE REVERSIBILIDADEn la prueba también se administra un broncodilatador para ver la reversibilidad de la alteración. Habitualmente ser hace con salbutamol en una dosis de 400 mcg, la que debe ser especificada en el examen.
Se aceptan como criterios de reversibilidad:
- -
Una mejoría de más de 12% en el VEF1 o CVF, siempre que este valor sea superior a los 200ml.
- -
Una obstrucción puede modificarse significativamente si cumple con los criterios de reversibilidad o puede normalizarse. Cuando esto último ocurre se dice que es completamente reversible.
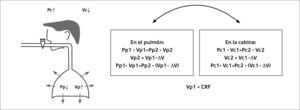
Ya sea por pletismografía o por el método de dilución con Helio, se pueden medir todos los volúmenes y capacidades pulmonares, incluyendo el volumen residual que no se puede medir por espirometría. Así se puede medir la capacidad pulmonar total, que como tiene muy buena correlación con la capacidad vital habitualmente, es asimilada. También permite conocer el grado de atrapamiento aéreo, ya que se puede medir tanto el VR como la CRF (capacidad residual funcional).
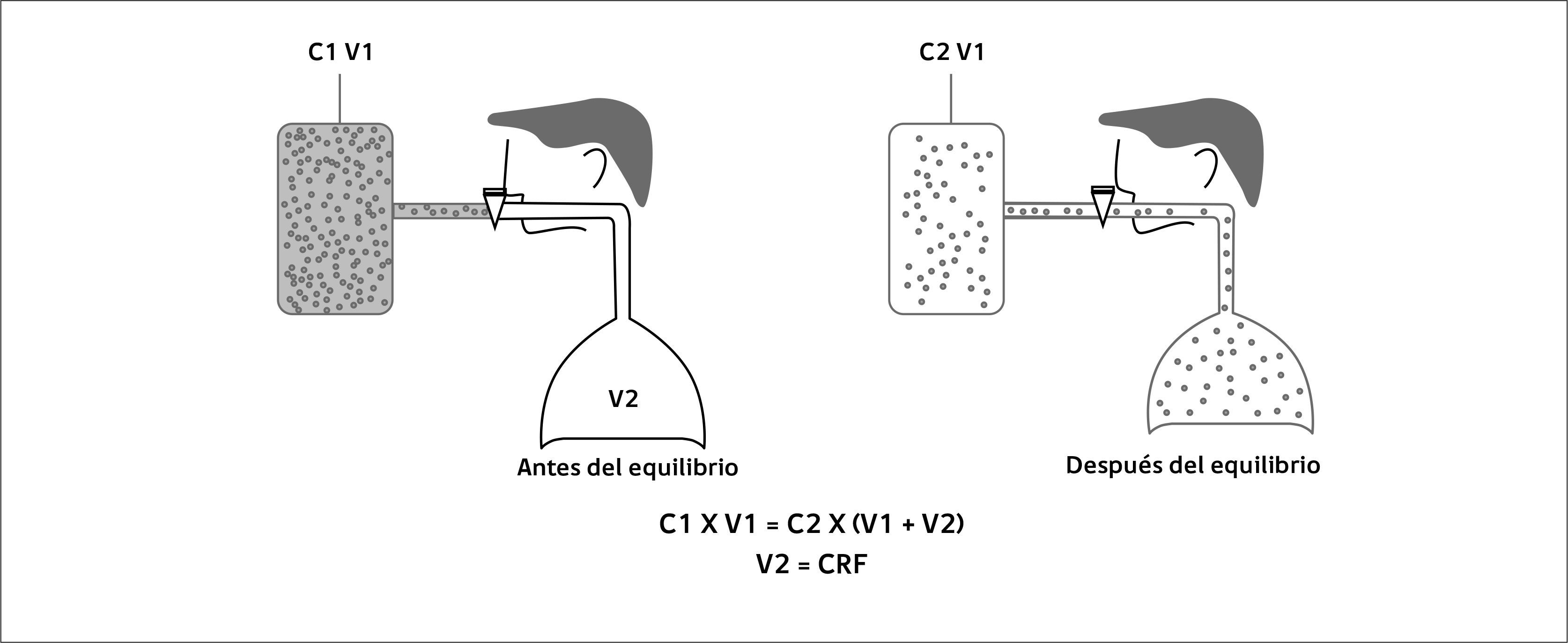
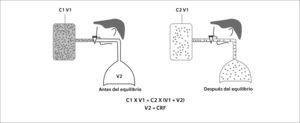
Volúmenes pulmonares por diluciónHabitualmente se utiliza Helio, aunque también se puede hacer con nitrógeno. Se da al paciente a respirar un volumen de gas que tiene una concentración conocida de un gas inerte como el Helio, por lo general mediante la técnica de respiración única, se mide la concentración final del gas y así se determina el volumen de aire en el cual se ha diluido. Figura 3.
Habitualmente el equilibrio se alcanza entre los 5-10 minutos de iniciar la maniobra. Esta técnica tiende a infravalorar los volúmenes en pacientes con enfermedades obstructivas, ya que aquellas áreas poco ventiladas no participaran en la dilución del gas trazador.
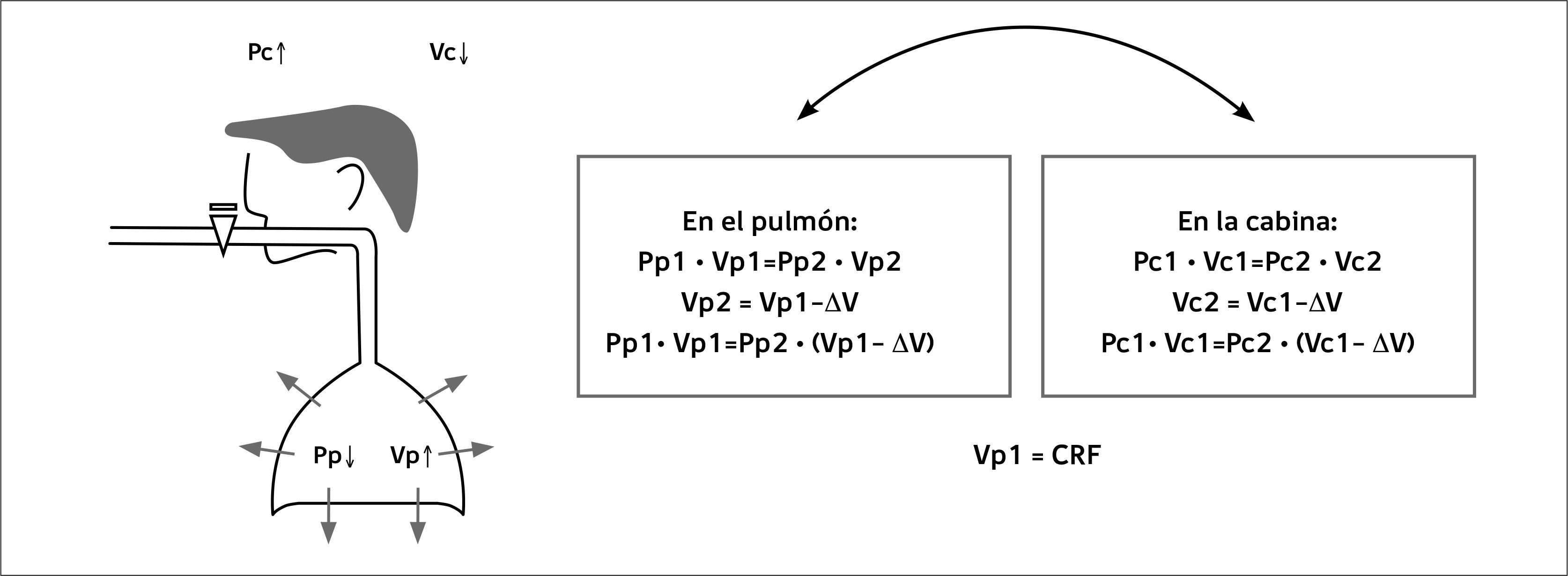
Volúmenes pulmonares por pletismografiaEsta técnica se basa en la ley de Boyle que dice que un sistema cerrado a temperatura constante el producto de la presión (P) por el volumen (V) del gas es siempre constante:PxV=K
Por lo tanto, si en un sistema cerrado, como es el pletismógrafo, cambiamos P o V, como su producto es constante resulta:P1xV1 =P2xV2
Esta técnica tiene la ventaja no sólo de ser más precisa y rápida, sino que además mide el volumen atrapado en alvéolos mal ventilados, ya que ello no afecta la medición. También permite conocer la resistencia de la vía aérea.
El paciente sentado, con una pinza nasal, respira en una cabina hermética a volúmenes corrientes y cuando se cierra el shutter debe mantenerse respirando igual. Posteriormente la válvula se abre y el paciente sigue respirando normal y luego realiza una maniobra de inspiración forzada, seguida de una espiración forzada hasta volumen residual. Figura 4.
IndicacionesLos volúmenes pulmonares son útiles en pacientes con alteraciones restrictivas y en aquellos pacientes en los cuales la CVF está disminuida con una relación VEF / CVF también baja.
En ellos se puede distinguir si la disminución de la CVF se debe a un aumento del volumen residual, a una restricción real o a falta de colaboración del enfermo.
También pueden detectar obstrucción bronquial precoz en pacientes con espirometría normal ya que algunos de ellos tienen primero atrapamiento aéreo.
Preparación del paciente• No haber realizado ejercicio vigoroso (al menos 30 minutos antes).
• No fumar al menos una hora previa.
• Suspender el tratamiento broncodilatador, excepto que se indique lo contrario en la orden, en cuyo caso deberá quedar registrado su uso.
• No debe estar en ayunas; si se realiza en la tarde, ingerir almuerzo liviano.
ContraindicacionesNo existen contraindicaciones propias de la técnica, salvo las derivadas de la propia incapacidad del paciente para colaborar.
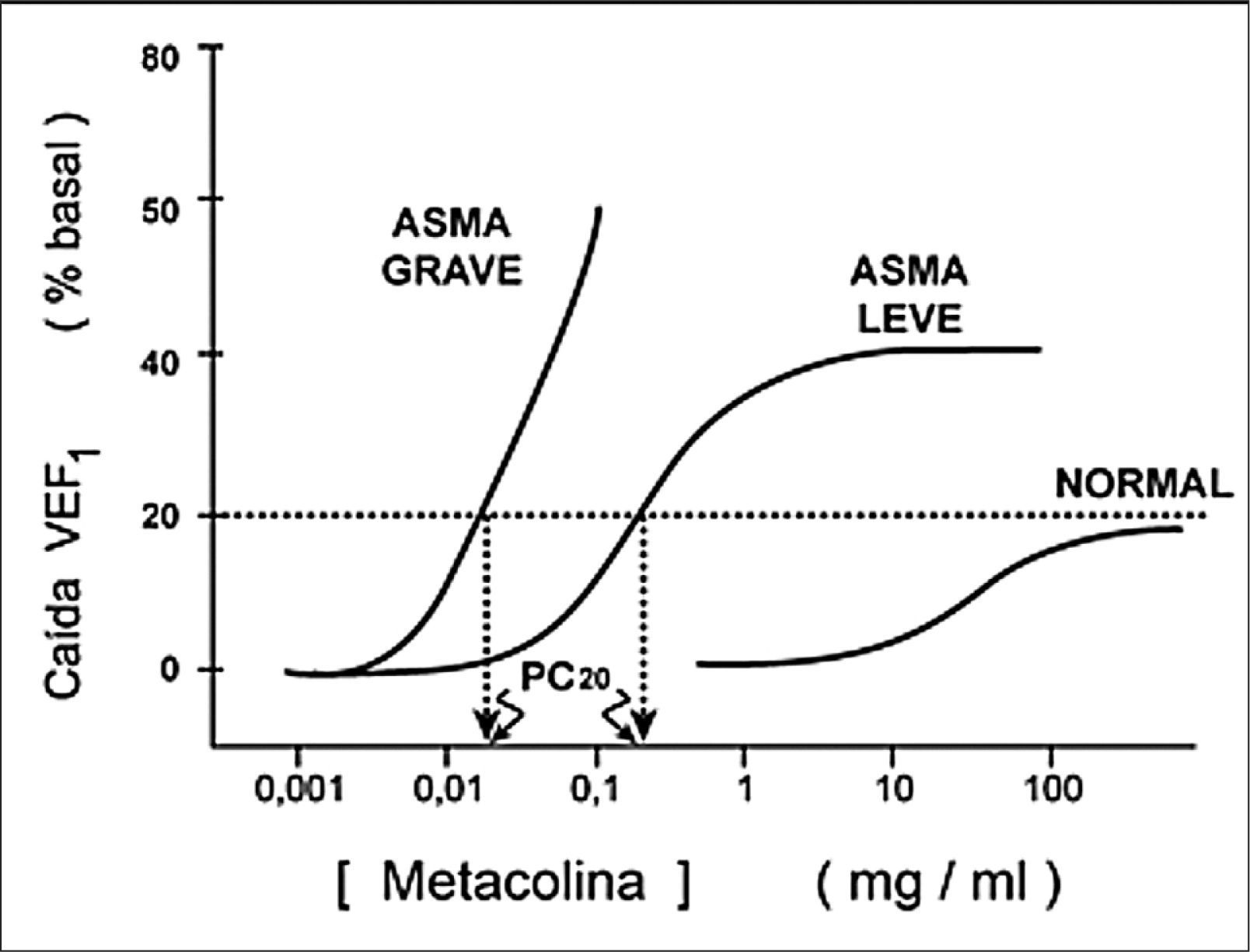
TEST DE METACOLINAEs una prueba de provocación bronquial que tiene como propósito demostrar la hiperreactividad bronquial (HRB), cuando la espirometría es normal y existe la sospecha clínica de hiperreactividad. Para demostrarla se puede utilizar el ejercicio, o la histamina, pero el medicamento más utilizado es la metacolina, que produce contracción del músculo liso y por tanto obstrucción de las vías aéreas.
La HRB es una de las características del asma bronquial, pero no es específica, ya que hay otras condiciones que pueden cursar con hiperreactividad bronquial: ICC, post viral. Sin embargo, un test de metacolina negativo hace poco planteable la posibilidad de un asma bronquial.
También se utiliza el test de metacolina para evaluar la severidad de la hiperreactividad así como su respuesta a la terapia y en estas situaciones a veces se hace sin una espirometría normal.
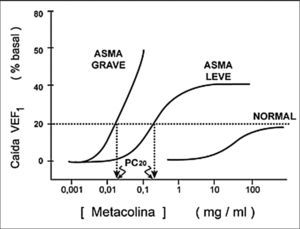
Durante el examen se administran dosis crecientes de metacolina por nebulización desde 0.25 mg/ml a 16 mg/ml, midiendo el VEF 1 después de cada dosis. Cuando el VEF 1 cae más del 20% se suspende la prueba y habitualmente se le administra salbutamol.
Para propósitos clínicos se informa la PC20, que es la concentración del fármaco que causa una caída del 20% respecto al VEF1 basal. Figura 5.
ContraindicacionesAbsolutas:- Limitación obstructiva (VEF1< 50% o < 1,0L)
- Infarto en los últimos tres meses
- HTA no controlada (PAS >200 mmHg o PAD >100 mmHg)
Relativas:-Obstrucción Moderada (VEF1<60% o <1.5L)
- Incapacidad para realizar una maniobra de espirometría aceptable
- Embarazo
- Lactancia
- Uso de inhibidores de colinesterasa (por Miastenia Gravis)
DIFUSIÓN PULMONAR DE MONÓXIDO DE CARBONO (DLCO)La DLCO es quizá el examen de función respiratoria más utilizado después de la espirometría. La DLCO es el producto de dos mediciones separadas, pero simultáneas: la velocidad de transferencia de CO desde el gas alveolar y el volumen alveolar.
Se utiliza CO que es más afin a la hemoglobina (Hb) que el oxígeno, aproximadamente unas 200 veces más. Esto hace que la transferencia de CO esté sólo limitada por la difusión y no por la perfusión.
Quizá para entender mejor este concepto sea bueno una analogía.
Suponga una estación de metro y un carro de tren cuya capacidad está determinada por sus asientos (Hb). Los pasajeros que están en el andén (las moléculas de gas) deben entrar al carro. Si las puertas son estrechas, el proceso de ocupación estará limitado por la velocidad de entrada y no solucionará el problema el aumento la frecuencia de los trenes. (Difusión limitada). Si las puertas son amplias, y el tren se llena rápidamente, el aumento de la frecuencia de trenes permitirá que un mayor número de pasajeros deje la estación (Perfusiónimitada).
La transferencia alveolo capilar de oxígeno está limitada por difusión y perfusión.
El CO por su enorme afinidad con la Hb está sólo limitado por la Difusión y por tanto nos da una idea de la membrana disponible para el intercambio.
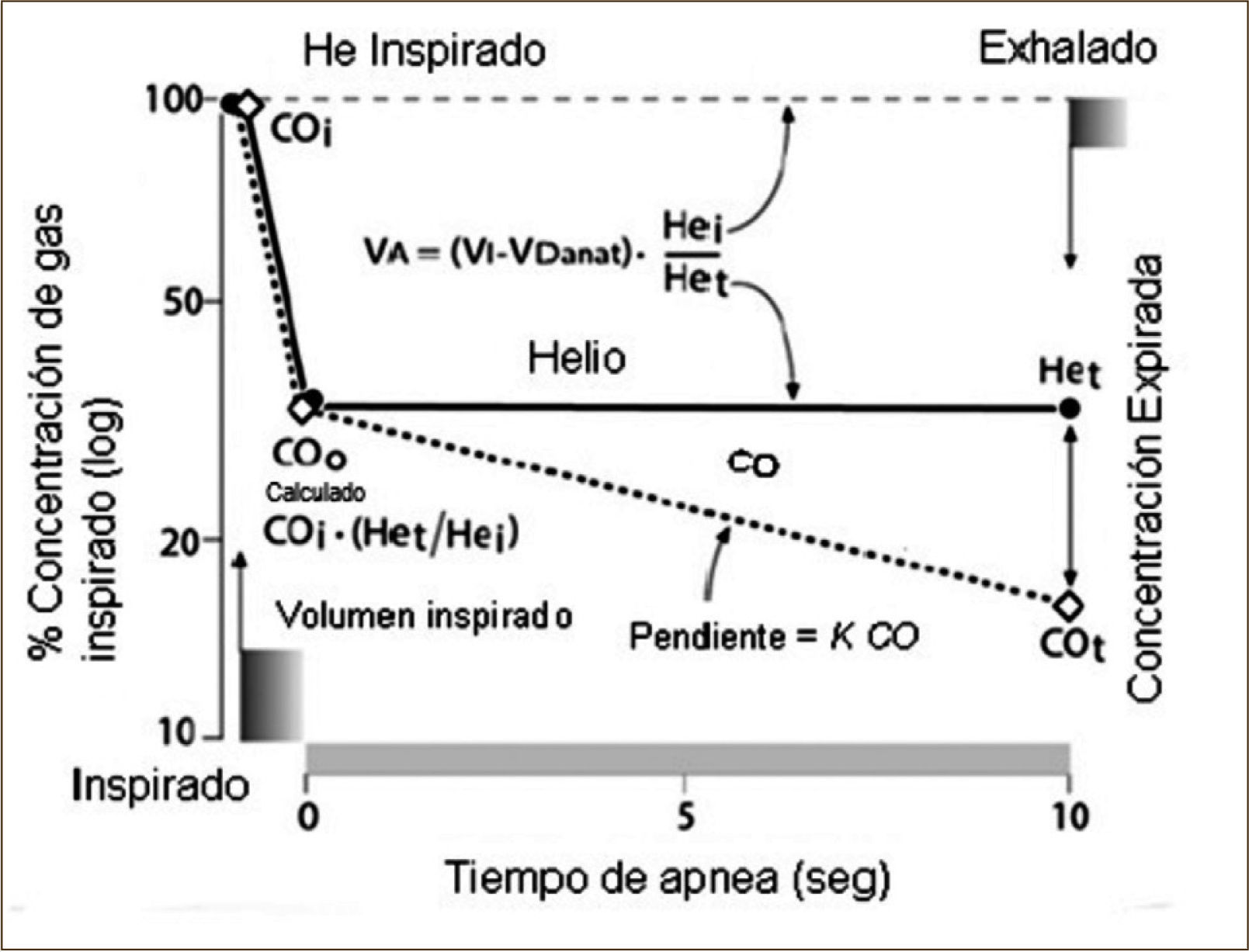
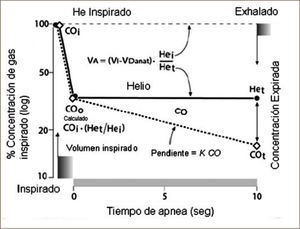
La técnica de single breath, que es la más utilizada para medir la DLCO, utiliza una mezcla de He y CO. Se utiliza He un gas no absorbible para medir el volumen alveolar. Es decir, se mide en forma simultánea el volumen alveolar y la DLCO. El volumen alveolar es el que participa en el intercambio gaseoso. Se obtiene restando del volumen inspirado el espacio muerto anatómico, habitualmente es alrededor del 10% de la CPT.
El paciente debe hacer una inspiración rápida desde volumen residual hasta CPT de la mezcla He / CO en menos de dos segundos y mantener la respiración por 10 segundos y después exhalar. Debe evitar maniobra de Müller o Valsava, ya que se alteran resultados.
El gráfico describe la cinética del He y el CO en la técnica de “single breath”, las concentraciones de Co y He después de una inspiración desde VR a TLC, relacionadas al tiempo de apnea. Se muestra el kCO y VA, desde donde la DLCO es calculada.
El resultado se corrige por la Hb actual, por ello el paciente requiere de esta medición DLCO refleja la superficie disponible para el intercambio gaseoso, bajo condiciones de reposo y a TLC. Se expresa en unidades de CO, transferidas por unidad de tiempo y por unidad de diferencia de presión. Así, la DLCO es una medida de la integridad alveolo capilar y como tal una ventana a la microcirculación pulmonar.
Cómo se calcula:
Una DLCO baja puede ser causada por kCO baja o VA bajo. Ya que kCO y VA son las mediciones efectuadas.
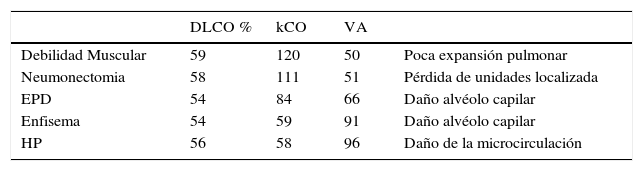
Así, se puede obtener la misma DLCO, pero con diferente k CO La Tabla 3 muestra varios patrones de kCO-VA, pero con una DLCO similar.
PATRONES DE kCO
| DLCO % | kCO | VA | ||
|---|---|---|---|---|
| Debilidad Muscular | 59 | 120 | 50 | Poca expansión pulmonar |
| Neumonectomia | 58 | 111 | 51 | Pérdida de unidades localizada |
| EPD | 54 | 84 | 66 | Daño alvéolo capilar |
| Enfisema | 54 | 59 | 91 | Daño alvéolo capilar |
| HP | 56 | 58 | 96 | Daño de la microcirculación |
(Tomado de J Michael B. Hughes and Neil Pride).
Para considerar aceptable la medición de la DLCO, la inspiración forzada debe alcanzar al menos el 90% de la capacidad vital previamente conocida. El tiempo de apnea debe mantenerse por al menos ocho segundos con un máximo de doce segundos, y la espiración forzada debe ser de menos de dos segundos. Se sugiere tomar la media de dos mediciones que varíen en menos de un 10% o en menos de 3 ml / CO / min/ mmHg.
En sujetos normales la variabilidad de la medición es menos de 3.1%, pero en pacientes con espirometría anormal la variación puede ser hasta 4.4%.
InformeDLCO >60% y
40-60% moderada
<40% severa
TEST DE MARCHAUna forma muy difundida de evaluar la capacidad de ejercicio de los pacientes con patología respiratoria, es el test de marcha de 6 minutos.
En 1976 McGavin y colaboradores describieron la prueba de caminata de 12 minutos para medir la capacidad de ejercicio de pacientes con enfermedades respiratorias. Sin embargo posteriormente Butland y colaboradores estudiaron la reproducibilidad y adaptabilidad de 2, 6 y 12 minutos y concluyeron que la caminata de 6 minutos era la más reproducible y mejor tolerada.
La caminata de 6 minutos es fácil de realizar, mejor tolerada, y refleja mejor las actividades del diario vivir que otros test. Ha ganado enorme popularidad para evaluar los efectos de la terapia y también se la utiliza con fines pronósticos.
Mide la distancia que un sujeto puede caminar en un terreno plano durante 6 minutos. Aunque no provee información específica sobre la función de los diferentes órganos envueltos en la limitación al ejercicio -a diferencia del test de consumo máximo-, es bastante reproducible con un coeficiente de variabilidad de 8% aproximadamente, lo que lo hace más reproducible que el VEF1.
Aspectos técnicosHabitualmente se hace bajo techo en un terreno que tenga al menos 30 metros. Lo puntos donde debe girar deben estar marcados con un cono. Idealmente el piso debería tener marcas notorias cada cierto trecho.
Debería haber una silla en el trayecto que pueda desplazarse, un esfingomanómetro y oxígeno.
El paciente debe usar ropa adecuada, especialmente el calzado, y se le debe permitir la ayuda (bastón o walker). La indicación es que NO debiera hacer un ejercicio importante en las dos horas previas ni tampoco ingerir una alimentación abundante.
Contraindicaciones para el test- Angina inestable en el mes previo.
- Infarto en el mes previo.
-Contraindicaciones relativas son una Hipertensión sobre 180/100 mmHg o una taquicardia sobre 120x’
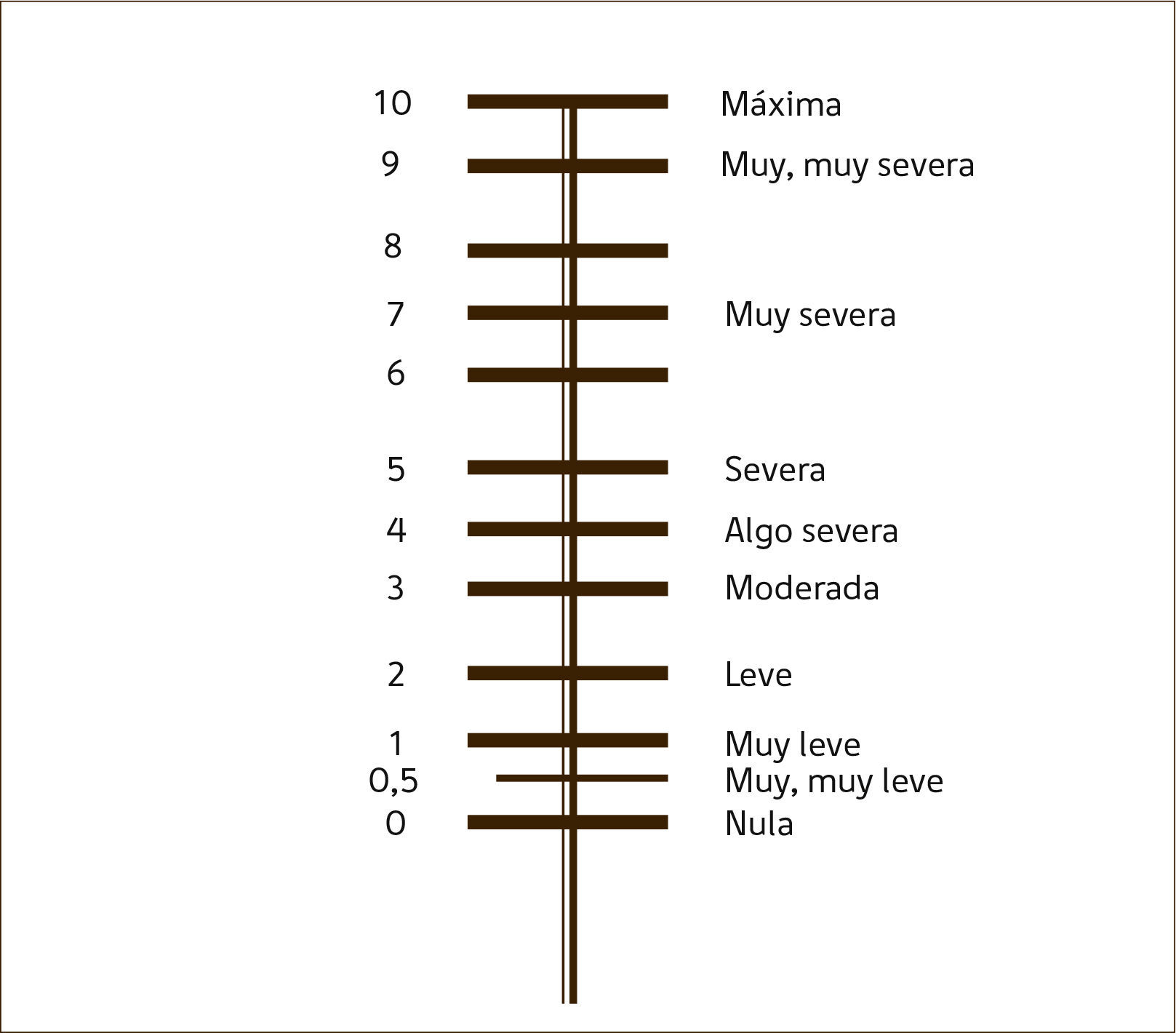
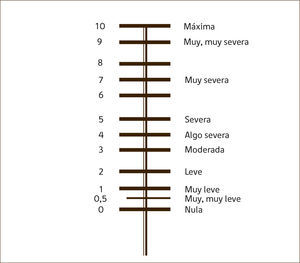
Escala de BorgSe utiliza esta escala de 10 puntos para medir la disnea tanto al comenzar como al terminar el test.
TecnólogaLa tecnóloga debe instruir al paciente sobre el test y permanecer en el sitio, pero no caminar con el paciente mientras éste camina. Debería usar frases estándar para estimularlo, como “usted lo está haciendo bien y le quedan cinco minutos”.
Una vez terminado el tiempo, mide la distancia, la saturación, el pulso y la disnea.
Valores de ReferenciaCaminata en 6 minutos predicha por tres ecuaciones de referencia para un hombre y una mujer de características antropométricas promedio.
Interpretación de resultadosUna variación estadísticamente significativa es a menudo menor que una clínicamente significativa. Al menos en EPOC una diferencia de 70 metros con un 95% de confianza es claramente significativa desde el punto de vista clínico.
PRESIONES MÁXIMASSon pruebas sencillas que permiten evaluar y cuantificar en forma global la fuerza de los músculos respiratorios. Éstas miden la presión (en cmH2O o mmHg) generada por los músculos respiratorios al realizar una maniobra inspiratoria o espiratoria forzada en contra de una vía aérea ocluida. Su utilidad está en el estudio de pacientes con trastornos neuromusculares y en pacientes restrictivos sin una causa clara.
Las presiones que se miden son:
a) Presión inspiratoria máxima (PIM) es la máxima presión generada por los músculos inspiratorios (diafragma e intercostales externos) al realizar una inspiración forzada.
b) Presión espiratoria máxima (PEM) es la máxima presión generada por los músculos espiratorios principalmente abdominales e intercostales internos al realizar una espiración forzada.
Aspectos técnicosPIM: Con el paciente sentado y una pinza nasal, se lo hace respirar a través de una boquilla de buzo.
Se le solicita al paciente que respire en forma normal (VC) y luego que exhale suave pero completamente (con el fin de llegar a volumen residual VR) y luego que inhale tan fuerte y rápido como le sea posible en contra de la válvula hasta que la abra. Se hace varios intentos permitiendo que el paciente descanse de 30-60 segundos entre un intento y otro.
PEM:
Se le solicita al paciente que respire en forma normal (VC) y luego que inhale suave pero completamente (con el fin de llegar a CPT y luego que exhale tan fuerte y rápido como le sea posible en contra de la válvula hasta que la abra. Se hacen varios intentos, permitiendo que paciente descanse de 30-60 segundos entre un intento y otro.
Los resultados se expresan en cm de agua, o en porcentaje del valor teórico.
Las contraindicaciones de los exámenesa) Absolutas• Angina Inestable.
• Infarto de miocardio reciente (4 semanas siguientes al evento) o miocarditis.
• Hipertensión sistémica no controlada.
• Neumotórax reciente.
• Post operatorio de biopsia pulmonar (semana siguiente).
B) Relativas• Presión diastólica en reposo >110 mmHg o presión sistólica en reposo >200 mmHg.
• Lesión espinal reciente
• Lesión ocular reciente
• Pacientes poco colaboradores o incapaces de realizar la prueba por debilidad, dolor, fiebre, disnea, falta de coordinación o psicosis.
TEST CARDIOPULMONARUno de los síntomas más frecuentes en medicina respiratoria es la disnea, que ocurre inicialmente durante la actividad física.
Las pruebas de función en reposo tienen poca capacidad de predecir la respuesta al ejercicio, ya que hay otros factores que contribuyen a esta limitación como la debilidad muscular o el desacondicionamiento físico. Por ello, es aconsejable evaluar a estos pacientes a través de una prueba de esfuerzo en la que se suele reproducir lo que le sucede al individuo durante la actividad física.
El Laboratorio de Función Pulmonar cuenta con un estudio denominado Test Cardiopulmonar con medición de consumo de oxígeno e intercambio ventilatorio.
Este examen nos permite evaluar el consumo máximo de oxígeno de un sujeto y sus limitaciones, sean éstas de origen cardiovascular, pulmonar o muscular, ya que la integración de estos tres sistemas es lo que se requiere en el ejercicio.
El examen se puede utilizar para evaluar sujetos sanos, como los deportistas y también a pacientes con diferentes patologías respiratorias o cardiovasculares. Además se puede usar para organizar un plan de entrenamiento tanto en sanos como en enfermos.
Las indicaciones de este test en patología respiratoria son:
-Para estudiar una disnea de etiología poco clara.
- Para evaluar el riesgo operatorio de un paciente.
- Para planificar y evaluar el entrenamiento de un enfermo con patología respiratoria.
- Para evaluar a pacientes con enfermedades obstructivas o restrictivas.
- En la evaluación pre trasplante de los pacientes respiratorios o cardíacos.
- Evaluación de invalidez
El test, que dura aproximadamente unos 30 minutos, requiere que el paciente no tenga una ingesta alimenticia abundante ni un ejercicio extremo en las 4 horas previas y que venga con ropa adecuada.
Es un examen no invasivo que utiliza ya sea una bicicleta ergímetro o un treadmill. La bicicleta permite evaluar mejor la carga de trabajo y es la forma más utilizada entre nosotros, aunque se acepta que produce un consumo menor del 10% aproximadamente cuando se compara con el Treadmill.
Hay varios protocolos de ejercicio: aumento progresivo cada un minuto, o una rampa continua, protocolos de ejercicio multistage y de trabajo constante que han ganado popularidad en los últimos años.
El ejercicio debe durar idealmente más de seis y menos de 12 minutos. Por lo tanto es muy importante conocer la condición física previa del paciente y de acuerdo a ello programar la carga para que el test dure el tiempo adecuado.
Un máscara bien adosada permite medir los flujos de aire durante el ejercicio y analiza en forma casi instantánea los gases: el oxígeno inspirado y el CO2 exhalado.
Durante el ejercicio hay un registro electrocardiográfico continuo, y un registro de la presión arterial así como de la saturación.
Es un examen que tiene poco riesgo y sus contraindicaciones están bien establecidas:
-Angina inestable
-Arritmias no controladas
-Estenosis aórtica severa
ÍNDICESEl consumo máximo de oxígeno es una medida bastante establecida del rendimiento en el ejercicio. El consumo aumenta en una proporción lineal con la carga de trabajo. Tiene un límite y aunque se puede llegar a él sin problemas en personas jóvenes, en pacientes o personas desacondicionadas es difícil de llegar al consumo máximo, por ello se utiliza el peak de consumo de oxígeno en su reemplazo.
El peak no tiene una relación lineal con el peso, ya que el tejido adiposo consume menos, por ello al relacionarlo al peso los obesos tienden a resultar con una menor capacidad. El peak se relaciona al predicho que depende del sexo y edad. Los valores de referencia elegidos son muy importantes.
Las limitaciones al ejercicio suelen ser multifactoriales.
MEDICIONES HABITUALESConsumo de oxígeno VO2.PeakEl consumo aumenta en forma lineal con la carga. La carga es estimada en forma bastante precisa en la bicicleta, pero no así en el treadmill. Habitualmente el consumo aumenta entre 8.5 y 11 ml/min por watt y es independiente de la edad sexo y estatura.
El consumo de oxígeno aumenta hasta alcanzar un plateau y este punto ha sido tradicionalmente considerado como la mejor evidencia de consumo máximo. Como este punto es difícilmente alcanzable en las condiciones clínicas en que realizamos el test, se usa el VO2peak el cual puede ser modificado por el entrenamiento.
RER
Es la relación entre el CO2 exhalado y el oxígeno inspirado y permite medir la calidad del esfuerzo. Un RER > 1 refleja un buen esfuerzo y un RER > 1.1 un excelente esfuerzo.
Pulso de oxígeno que se asemeja para fines prácticos al volumen sistólico, se obtiene dividiendo el consumo por la frecuencia cardiaca.
VE/CO2 que mide de alguna manera la eficiencia ventilatoria. Esto es la ventilación minuto en relación al CO2 exhalado. La relación es generalmente < de 30 y disminuye tanto en patología respiratoria o cardiovascular.
VE/VVM, la relación entre la ventilación minuto y la VVM. Normalmente es < 80, lo que sugiere que la limitación de ejercicio no es respiratoria, pero si sube lo sugiere.
Reserva respiratoria: Se obtiene de la VVM y la VE máxima.
Saturación de oxígeno, es muy importante su registro durante el ejercicio y si la saturación baja a niveles críticos el test debería suspenderse. También durante el ejercicio hay registro electrocardiográfico permanente.
VT
El punto donde la ventilación se relaciona en forma no lineal con el ejercicio, se denomina VT y representa un índice reproducible de ejercicio submarino. Por aumento de la producción de CO2, la ventilación aumenta en forma desproporcionada al consumo de oxígeno. Es el punto donde el metabolismo anaeróbico aumenta en los músculos para sostener la carga, ya que la capacidad aeróbica no es capaz de satisfacer las demandas fisiológicas. Provee información a un nivel de intensidad sub máxima, ya que no requiere esfuerzo máximo. Es muy importante su medición en el paciente muy comprometido, porque nos informa sobre su capacidad de realizar actividades diarias y también para diseñar programas de entrenamiento. Sobre el umbral VT, no es posible mantener un ejercicio por tiempo indeterminado por estar cerca del umbral de fatiga.
Ocurre entre el 45 y el 65% del peak en personas normales aunque en atletas entrenados se acerca al 80%.
FENO
El NO, está presente en casi todos los órganos de los mamíferos. Es producido en el pulmón, está presente en el aire exhalado y ha sido involucrado en la fisiopatología de algunas enfermedades como el asma bronquial. Cumple funciones como vasodilatador, broncodilatador, neurotransmisor y mediador de la inflamación.
El NO exhalado parece originarse en el epitelio bronquial, y por ello se eleva en la inflamación.
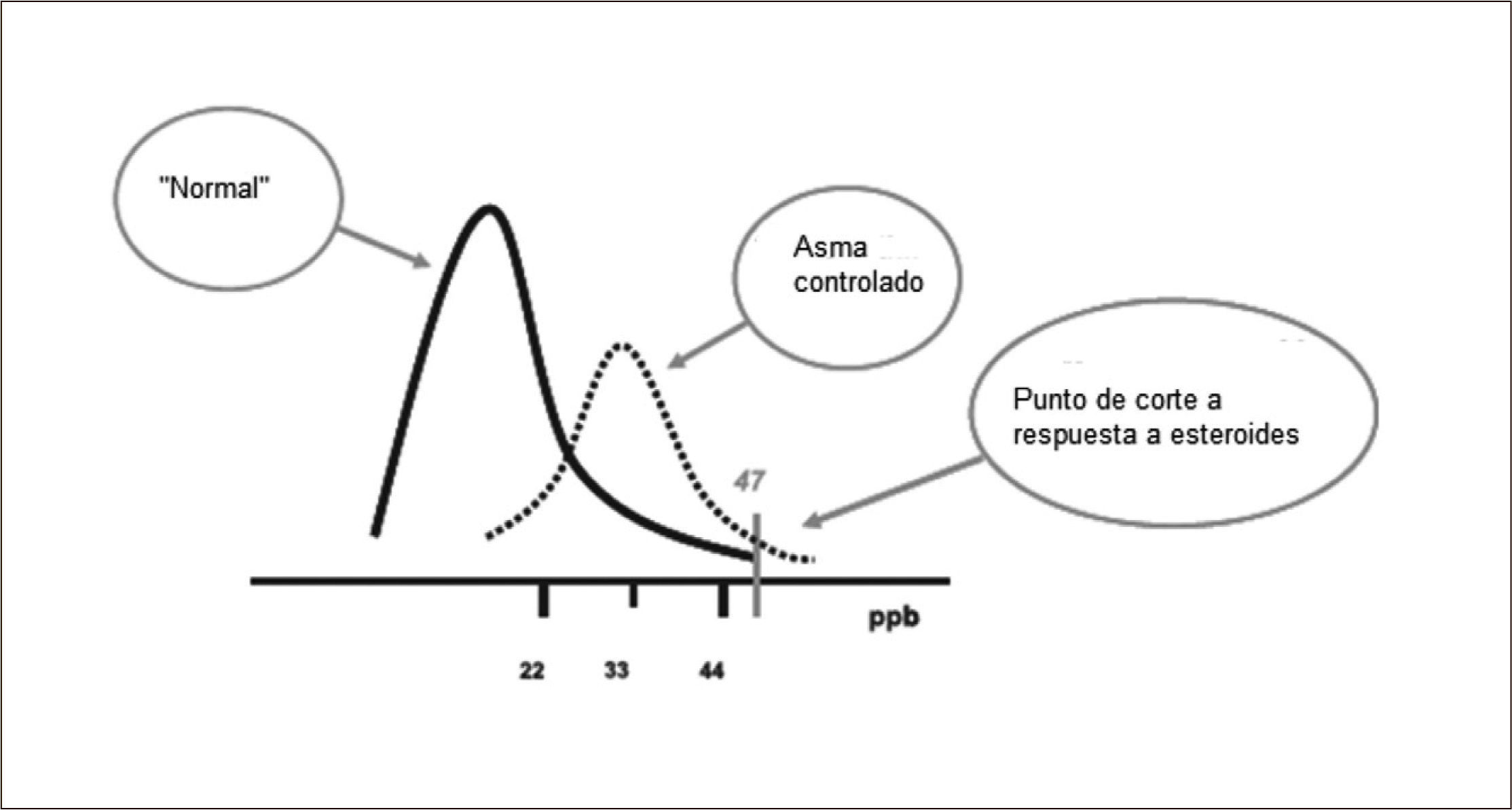
El NO exhalado es un buen marcador de inflamación eosinofílica y más aún es un mejor marcador de la respuesta esteroidal.
Se lo ha utilizado para diagnóstico de asma, para evaluar la respuesta a esteroides y para regular la dosis de esteroides en pacientes con asma crónica.
Hay numerosos trabajos que relacionan el nivel de FENO con los eosinófilos, ya sea en sangre o en esputo. También se sabe que el NO en el aire espirado predice mejor la respuesta a esteroides que la espirometría, el test de metacolina o la flujometría.
En los pacientes asmáticos es una buena ayuda para ajustar la terapia.
Valores elevados sugieren un mal control de la inflamación, ya sea porque el paciente no se está tomando la terapia o porque necesita una dosis mayor de esteroides.
Es un examen simple en que se pide al paciente respirar a través de un aparato conectado a un computador que nos informa en forma instantánea el nivel de monóxido de carbono.
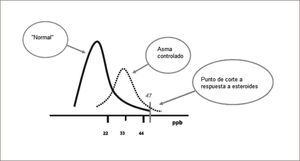
Los valores normales son entre 5 y 20 partes por billón en los adultos y entre 5 y 15 en los niños.
Valores sobre 50 son un buen índice de respuesta esteroidal.
La ATS no recomienda valores de referencia, más bien rangos:
- 1.
Menos de 25ppb (menos de 20ppb en niños) para indicar que la inflamación eosinofílica o la respuesta esteroidal son poco probables.
- 2.
FENO >50ppb (>35 ppb en niños) inflamación eosinofílica y respuesta esteroidal son muy probables.
- 3.
Valores entre 25ppb y 50ppb (25-35 ppb en niños) deberían ser interpretados con cautela.
(Distribución de los valores de acuerdo a Olin).
OXIMETRÍA NOCTURNAPara el diagnóstico del SAHS (síndrome apnea hipopnea del sueño) se considera la polisomnografía como el gold standard. Sin embargo, como esta técnica no está disponible en muchos lugares, es además un examen costoso y en vista de que los enfermos con SAHS son muchos, se ha buscado exámenes más simples que sirvan como screening.
La oximetría nocturna es uno de ellos. Como una de las consecuencias del SAHS es la desaturación, su registro nocturno es una ayuda importante al manejo de estos pacientes. Obviamente no hace diagnóstico de SAHS y menos de síndrome de resistencia aumentada de la vía aérea, pero ayuda a seleccionar pacientes y a tratar algunos.
Las desaturaciones nocturnas también pueden ser causadas por una EPOC o por una Insuficiencia cardiaca crónica. También ocurren en pacientes con lesiones neuromusculares. Los falsos negativos pueden ocurrir especialmente en sujetos jóvenes no obesos.
Este examen habitualmente es hecho en la casa del paciente. Se le coloca un oxímetro en el dedo mientras duerme y se le pide que no ingiera alcohol, o medicamentos que alteren el sueño natural.
Se considera positivo cuando la saturación cae entre 3-4% del basal. También se utiliza en CT 90, esto es porcentaje del tiempo bajo 90.
Cuando las probabilidades de una apnea del sueño son muy altas, las oximetrías parecen ser un buen examen a realizar y nos permitiría quizá ahorrar polisomnografías. Los autores declaran no tener conflictos de interés, en relación a este artículo.