La enfermedad de Kikuchi-Fujimoto es un trastorno benigno que afecta principalmente a mujeres jóvenes, se caracteriza por adenopatías de predominio en la región cervical, asociadas a fiebre y leucopenia. Aunque de etiología desconocida, hay evidencia de que una infección viral o una enfermedad autoinmune puede desencadenar la enfermedad. Se reporta un caso infrecuente en Colombia de enfermedad de Kikuchi-Fujimoto en una paciente con lupus eritematoso sistémico.
Kikuchi-Fujimoto disease is a benign disorder that mainly affects young women, and is characterised by predominantly cervical lymphadenopathy associated with fever and leukopenia. Although of unknown aetiology, there is evidence that a viral infection or autoimmune disease can trigger the disease. An uncommon case in Colombia is presented of Kikuchi-Fujimoto disease in a patient with Systemic Lupus Erythematosus.
La linfadenopatía generalizada es una manifestación frecuente en los pacientes con lupus eritematoso sistémico (LES), alcanzando una prevalencia hasta del 26%1. En ellos deben considerarse además de las infecciones, la enfermedad de Castleman, la sarcoidosis, el linfoma y la enfermedad de Kikuchi-Fujimoto (EKF), también llamada linfadenitis necrosante histiocítica2. La EKF es un trastorno benigno que afecta principalmente a mujeres jóvenes y se caracteriza por adenopatías de predominio en la región cervical, asociadas a fiebre y leucopenia3. Aunque de etiología desconocida, hay evidencia de que una infección viral o una enfermedad autoinmune puede desencadenar la enfermedad4. En la literatura hay reportes de casos de LES en coexistencia con EKF, siendo motivo de controversia si representa una manifestación clínica propia del LES o un proceso concomitante2. Un aspecto importante en la evaluación de la EKF es que la histología puede presentar grupos de inmunoblastos y algunos linfocitos con atipia nuclear que pueden ser confundidos erróneamente con linfoma de células T4, diagnóstico finalmente considerado hasta en el 30% de los casos de EKF, por lo que representa su principal diagnóstico diferencial5. A continuación, se muestra el caso de una paciente joven con poliartralgias y linfadenopatía generalizada en quien se realiza diagnóstico de LES y confirmación histológica de EKF.
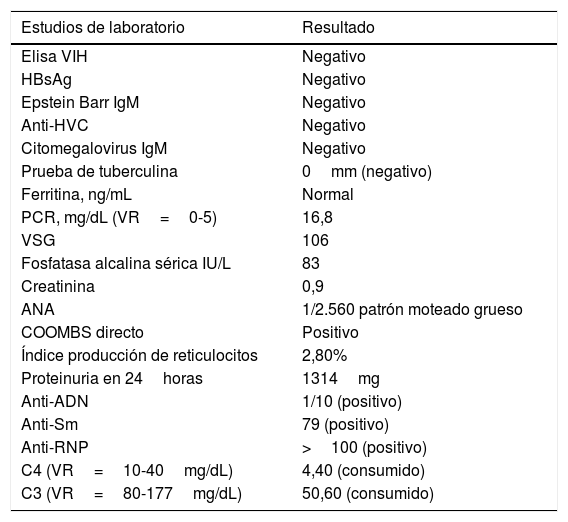
Presentación del casoMujer de 23 años, sin antecedentes personales ni familiares relevantes, con cuadro clínico de un año de evolución de poliartralgia simétrica en manos y rodillas, asociada a edema y rigidez matinal. En los 15 días previos al ingreso presentó aumento del dolor articular y limitación funcional por dolor, requiriendo admisión intrahospitalaria para estudio. En la revisión por sistemas se documenta alopecia difusa, xeroftalmia, xerostomía, xerodermia, parestesias y disestesias ocasionales en extremidades. No había historia de pérdida de peso, fiebre, diaforesis ni otros síntomas. Los signos vitales al ingreso fueron normales. En el examen físico fue notoria la presencia de adenomegalia dolorosa en cuello, con tamaño menor a 1,5cm, consistencia blanda y móviles; edema en manos y sinovitis simétrica con test de Squeeze positivo en articulaciones metacarpofalángicas de dedos 2-4 en forma bilateral; sin signos de artritis en codos, rodillas o tobillos. El resto del examen físico fue normal. Los exámenes de laboratorio se detallan en la tabla 1.
Ayudas de laboratorio en paciente con enfermedad de Kikuchi-Fujimoto y LES, Pereira, 2017
| Estudios de laboratorio | Resultado |
|---|---|
| Elisa VIH | Negativo |
| HBsAg | Negativo |
| Epstein Barr IgM | Negativo |
| Anti-HVC | Negativo |
| Citomegalovirus IgM | Negativo |
| Prueba de tuberculina | 0mm (negativo) |
| Ferritina, ng/mL | Normal |
| PCR, mg/dL (VR=0-5) | 16,8 |
| VSG | 106 |
| Fosfatasa alcalina sérica IU/L | 83 |
| Creatinina | 0,9 |
| ANA | 1/2.560 patrón moteado grueso |
| COOMBS directo | Positivo |
| Índice producción de reticulocitos | 2,80% |
| Proteinuria en 24horas | 1314mg |
| Anti-ADN | 1/10 (positivo) |
| Anti-Sm | 79 (positivo) |
| Anti-RNP | >100 (positivo) |
| C4 (VR=10-40mg/dL) | 4,40 (consumido) |
| C3 (VR=80-177mg/dL) | 50,60 (consumido) |
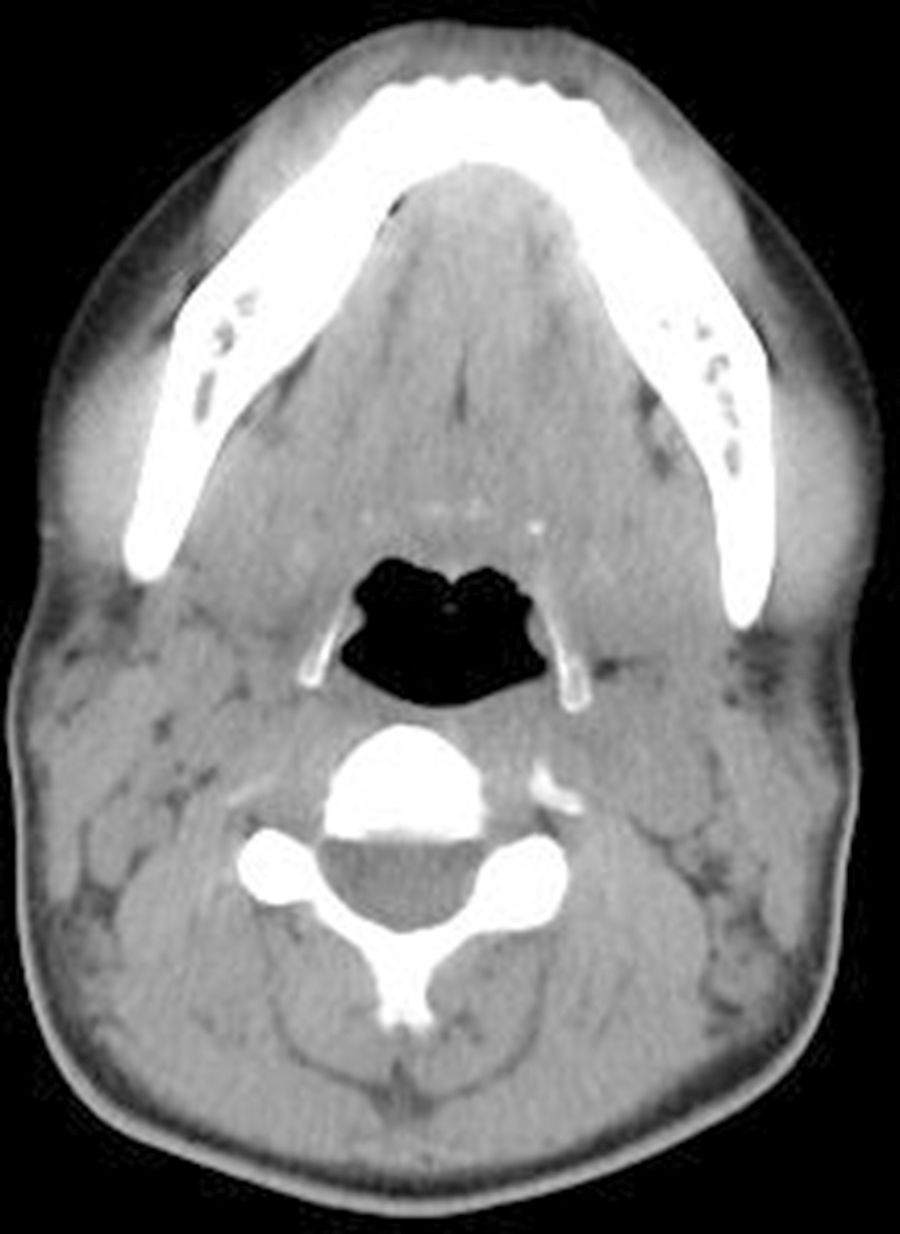
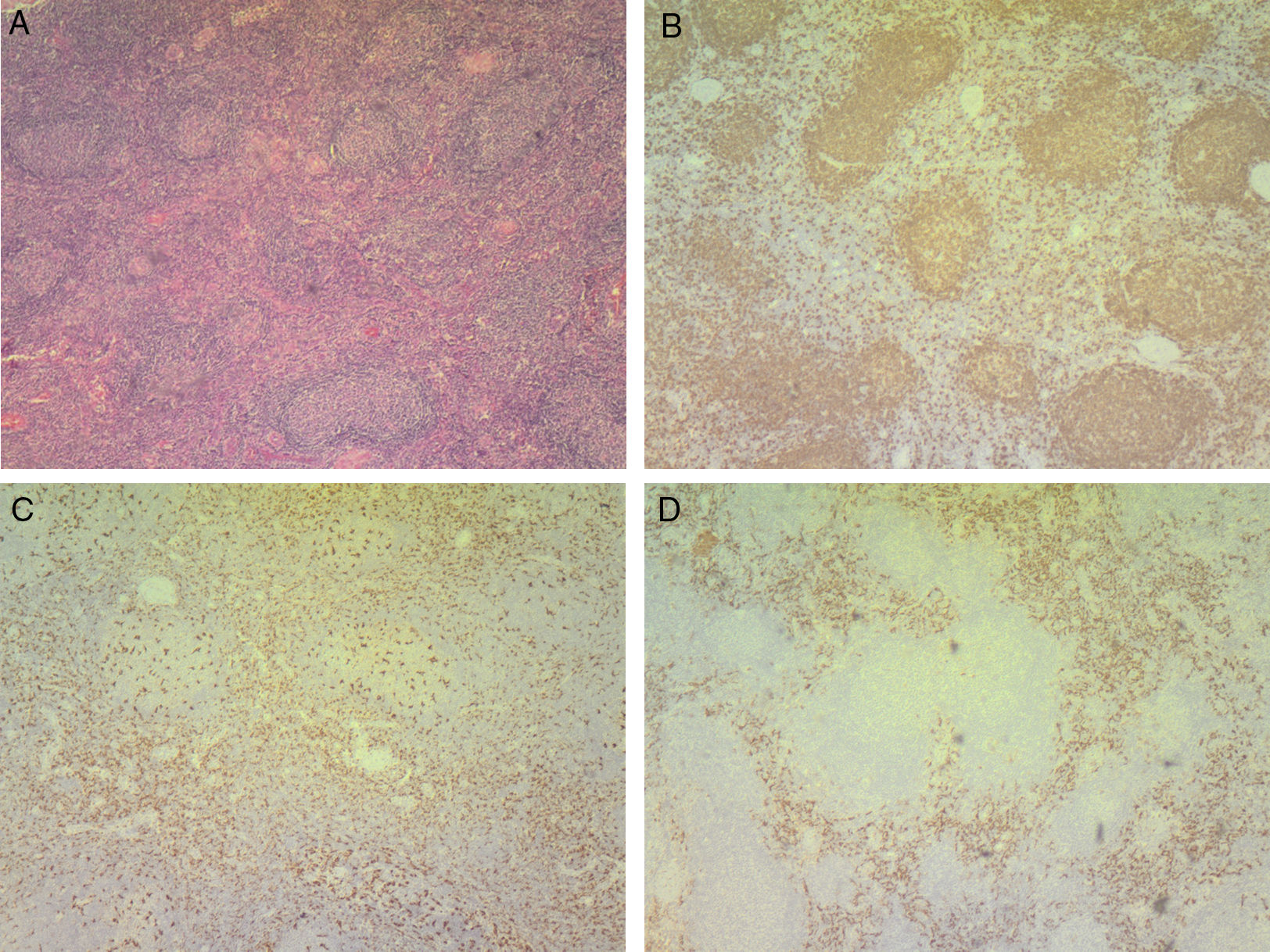
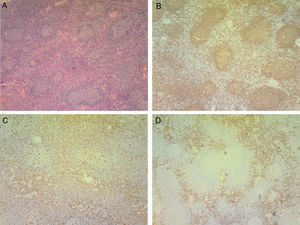
Se realiza diagnóstico de LES, considerando la presencia de 9/17 criterios SLICC, con alta actividad de la enfermedad (SLEDAI 14 puntos). En los estudios de imagen se comprobaron múltiples adenomegalias de aspecto reactivo localizadas a nivel intraparotídeo, en segmentos cervicales i, ii, iii, iv y v bilateral, en ambas regiones axilares y en la fosa iliaca izquierda anterior al músculo psoas, el mayor de ellos de 1,5cm (fig. 1). Se realizó biopsia de ganglio linfático cervical con reporte de hiperplasia y cambios celulares indicando la posibilidad de linfoma (fig. 2-A), hallazgos también observados en el estudio de médula ósea. Sin embargo, el estudio inmunohistoquímico permitió descartar el diagnóstico de linfoma (fig. 2-B) y confirmó una hiperplasia linfoide marcación positiva para células histiocitarias de predominio interfolicular compatible con EKF (fig. 2-C y 2-D).
Biopsia de ganglio linfático.
A. Tinción de hematoxilina y eosina: pequeños focos de necrosis e hiperplasia nodal e interfolicular con células mononucleares que presentan ligeros cambios de atipia entremezclados con neutrófilos y células de apariencia histiocitaria.
B, C y D. Inmunohistoquímica: marcación positiva para CD20 que muestra linfocitos de distribución usual, evidenciando hiperplasia (fig. B). Marcación positiva para CD68 (fig. C) y CD163 (fig. D) de células histiocitarias en predominio interfolicular. El índice de proliferación celular medido por el Ki67 es normal.
Se presenta el caso de una paciente en la tercera década de la vida, con linfadenopatía generalizada en coexistencia con LES, una asociación infrecuente en nuestro país. La EKF fue reportada inicialmente en 1972 de forma independiente por los patólogos Kikuchi y Fujimoto, como una linfadenitis con proliferación focal de células reticulares acompañada de numerosos histiocitos, cariorrexis y fagocitosis5. Afecta principalmente a mujeres en la tercera a cuarta década de la vida y si bien tiene mayor prevalencia en personas de Asia, algunos casos han sido reportados en América, Europa y África4,5. Su etiología es aún desconocida, no obstante, el origen viral es la hipótesis más aceptada, aunque la evidencia que la relaciona con virus como Epstein-Barr, herpes virus y otras causas infecciosas no es convincente5,6. Por otro lado, hay reportes de coexistencia en enfermedades autoinmunes como enfermedad de Still, granulomatosis con poliangitis, síndrome de Sjögren, polimiositis, policondritis recidivante, tiroiditis, hepatitis autoinmune, artritis reumatoide y en mayor frecuencia LES2,4.
La paciente del caso presentó manifestaciones clínicas concomitantes tanto de LES como de EKF, reconociéndose en tal sentido que estas 2 entidades pueden compartir no solo algunas características clínicas y morfológicas, lo cual hace que el diagnóstico diferencial entre ellas sea difícil. La EKF puede presentarse de forma simultánea al LES o aparecer antes o después del diagnóstico de LES7. En una serie de casos de 91 pacientes afectados por EKF, 11 de los pacientes tenían historia conocida de LES, a 10 pacientes el diagnóstico se les realizó de forma concomitante y 2 pacientes lo desarrollaron durante el seguimiento6.
El examen físico y los estudios de imagen realizados mostraron adenomegalias comprometiendo parótidas y regiones cervical, axilar y anterior al músculo psoas, por lo que se consideró linfadenopatía generalizada de acuerdo con la definición de Ferrer8. En este sentido, se reconoce que la linfadenopatía generalizada es una presentación infrecuente de la EKF4,5 y, por el contrario, el hallazgo característico es la linfadenopatía cervical, unilateral, con ganglios usualmente pequeños (<3cm), móviles y dolorosos a la palpación. Otros síntomas descritos en esta enfermedad incluyen náuseas, emesis, pérdida de peso y artralgias, siendo estas últimas la manifestación cardinal en el cuadro clínico de la paciente del caso.
Algunos autores han postulado que la EKF puede ser una característica o una fase incompleta de la linfadenitis lúpica, sin embargo, varios reportes de casos en ausencia de características de LES argumentan a favor del hecho que se trata de 2 entidades independientes que pueden coexistir7.
Las pruebas de laboratorio son usualmente normales en la EKF6, sin embargo, la leucopenia puede presentarse hasta en el 58% de los pacientes y constituye la anormalidad más frecuente4. Otros hallazgos reportados incluyen anemia, trombocitopenia y elevación de reactantes de fase aguda7. En este caso se encontró anemia con características de enfermedad crónica y aumento de la velocidad de sedimentación globular (VSG), lo cual también puede ser manifestación del LES, por tanto, en presencia de ambas enfermedades, es difícil determinar cuál es la causa de tales alteraciones.
La apariencia radiológica de las adenopatías no es característica. Al examen ecográfico, los ganglios linfáticos pueden aparecer hipoecoicos, con un anillo externo hiperecoico, grueso e irregular4. Los hallazgos de la tomografía son variables y pueden asemejarse a linfoma y otras enfermedades como tuberculosis o metástasis5, similar a lo reportado en los estudios de imágenes realizados en este caso, donde se planteó como principal diagnóstico diferencial la posibilidad de enfermedad linfoproliferativa. Un estudio en 96 pacientes con EKF reportó que las adenopatías cervicales por tomografía computarizada eran homogéneas, múltiples, afectando regiones ii a v y en el 94% de los pacientes medían menos de 2,5 cm9. Estas características permiten la diferenciación con el linfoma, el cual típicamente afecta menor número de ganglios pero son de mayor tamaño, con infiltración perinodal y necrosis4.
El diagnóstico definitivo es hecho mediante una biopsia escisional de los ganglios linfáticos afectados2,4,5. En esta paciente se realizó biopsia de ganglio cervical, la cual reportó los hallazgos característicos de EKF, como hiperplasia nodal e interfolicular, entremezclados con células de apariencia histiocitaria y pequeños focos de necrosis, por lo que este diagnóstico fue sugerido y finalmente confirmado con estudio inmunohistoquímico2–4.
La presencia de las siguientes características morfológicas son altamente sugestivas del diagnóstico de EKF: a) áreas focales de necrosis en región paracortical, irregulares, con abundante cariorrexis; b) numerosos histiocitos y células dendríticas plasmocitoides, y c) una minoría de linfocitos e inmunoblastos dentro o alrededor de las áreas de necrosis4. Varios autores están de acuerdo en que la identificación de neutrófilos y cuerpos de hematoxilina en el área de necrosis son características que favorecen el diagnóstico de linfadenitis por LES4.
El principal diagnóstico diferencial de la EKF es el linfoma de células T/CD8+, debido a que en la EKF pueden presentarse agregados de inmunoblastos y linfocitos con atipia, hallazgos sugestivos de enfermedad linfoproliferativa4. El estudio de Dorfman et al. reveló que el 30% de las 108 biopsias de ganglios linfoides revisadas fueron inicialmente diagnosticadas erróneamente como linfomas10. En este caso y de acuerdo con el perfil epidemiológico y comportamiento de las 2 enfermedades se sugirió como primera posibilidad el compromiso por linfoma no Hodking, por lo que se realizaron estudios de inmuhistoquímica que finalmente permitieron descartarlo.
En conclusión, la paciente presentó un cuadro de linfadenopatía generalizada secundaria a EKF y concomitante con LES, lo cual fue confirmado a partir de estudios de laboratorio, imágenes e histología. Dado que el tratamiento de la EKF es principalmente de soporte, incluyendo analgésicos y antiinflamatorios, este difiere considerablemente del tratamiento para linfoma, por lo cual es necesario considerarla dentro del diagnóstico diferencial en el paciente con adenopatías locales o generalizadas y LES.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónEste trabajo no recibió financiación de ninguna entidad estatal o privada.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
A Carlos Enrique Ramírez Isaza. Md. Cirujano general.