La enfermedad de Von Hippel-Lindau (VHL), es una mutación heredada del gen de supresión tumoral pVHL. Los pacientes con VHL pueden presentar hemangioblastomas cerebelosos, hemangioblastomas retinianos, feocromocitomas, cáncer de riñón, quistes pancreáticos y tumores neuroendocrinos pancreáticos. El objetivo del presente caso clínico es adaptar el plan de cuidados de enfermería a las necesidades presentadas por el paciente.
MétodoSe elabora el caso clínico de un paciente ingresado en la unidad de neurorrehabilitación. Se analizó su historia clínica para la recogida de datos demográficos/clínicos con su consentimiento previo.
ResultadosSe trata de un varón de 49 años que ingresa en la unidad para tratamiento neurorrehabilitador por intervención quirúrgica de hemangioblastoma de suelo del tercer ventrículo a causa del síndrome de VHL. Se ha efectuado un plan de cuidados adaptado a sus necesidades con la taxonomía enfermera de la NANDA-NIC-NOC. Se identificaron los siguientes diagnósticos de enfermería (DdE): desatención unilateral (0123), conocimientos deficientes (0126), confusión crónica (0129), deterioro de la comunicación verbal (0051), control de impulsos ineficaz (0222), déficit de autocuidado: baño (0108), vestido (0109) y uso del inodoro (0110), gestión ineficaz de la propia salud (0078) y deterioro de la ambulación (088). Al alta, los criterios de resultado de gran parte de los DdE activados al ingreso evolucionaron positivamente.
ConclusiónDado que el síndrome de VHL se considera una enfermedad rara, el conocimiento del presente caso ha permitido elaborar un plan de cuidados que permite identificar los problemas de salud para proporcionar unos cuidados de enfermería adecuados al paciente.
Von Hippel-Lindau disease (VHL) is an autosomal dominant disease caused by a mutation of the VHL tumour suppressor gene. Patients with VHL may have cerebellar haemangioblastomas, retinal haemangioblastomas, phaeochromocytomas, renal carcinoma, pancreatic cysts, and pancreatic neuroendocrine tumours. The aim of this case report is to adapt the plan of nursing care to the patient's needs.
MethodThis is a clinical case of a patient admitted to the neuro-rehabilitation unit. The clinical history was analysed by collecting the demographic/clinical data with prior consent.
ResultsA male patient (49 years) was admitted to a neuro-rehabilitation unit for therapy after surgical excision of a haemangioblastoma of the third ventricle, as a result of VHL disease. A thorough care plan tailored to the patient's individual needs was established using NANDA-NIC-NOC nursing taxonomy. The following nursing diagnoses were identified: unilateral neglect (0123), poor knowledge (0126), acute confusion (0128), impaired verbal communication (0051), ineffective control of impulses (0222), self-care deficit: bathroom (0108), clothing (0109), and use the toilet (0110), inefficient management of health (0078) and deterioration in walking (088). At discharge, the diagnosis criteria were developed positively, and the results were improved.
ConclusionDue to VHL syndrome being considered a rare disease, knowledge of the pathophysiology has allowed us to develop a care plan that identifies the health problems in order to provide adequate nursing care to patients and their needs.
El síndrome de Von Hippel-Lindau (VHL) es una enfermedad hereditaria, autosómica dominante causada por una mutación en el gen de supresión tumoral pVHL y en cuya función es regular el factor de crecimiento endotelial vascular1–3. La pérdida de esta función conduce a una serie de malformaciones tumorales, donde destacan los hemangioblastomas del sistema nervioso central, hemangiomas capilares de retina y carcinomas renales de células claras1,3. En Europa, la prevalencia del síndrome de VHL oscila entre 1/39.000 y 1/53.000 y se estima una incidencia de 1/36.000 nuevos nacimientos1,2. Los hemangioblastomas del sistema nervioso central representan los tumores más comunes en el síndrome VHL afectando entre 60-80% de los pacientes diagnosticados, entre los 40 y 50 años. A pesar del carácter benigno de los hemangioblastomas del sistema nervioso central, su progresión puede cursar con alteraciones neurológicas y funcionales importantes2,4. Su resección quirúrgica completa suele ser factible, sin embargo, debido a las secuelas neurológicas como resultado tanto de la progresión de la enfermedad y/o de la intervención quirúrgica, los pacientes con el síndrome de VHL son candidatos a recibir rehabilitación neurofuncional en aras a minimizar dichas secuelas4. El objetivo de este caso clínico es describir el plan de cuidados de enfermería individualizado y adaptado a las necesidades de un paciente portador de una patología rara.
Desarrollo del caso clínicoSe seleccionó un paciente ingresado en 2015 en la unidad de neurorrehabilitación de un hospital de Madrid. La recogida de datos clínicos y demográficos se realizó de forma retrospectiva a través de la historia clínica del paciente con consentimiento previo.
Descripción del casoVarón de 49 años, derivado a la unidad de neurorrehabilitación con motivo de ingreso: tratamiento rehabilitador por intervención quirúrgica de hemangioblastoma de suelo del tercer ventrículo a causa del síndrome de VHL. Con antecedentes de: hipertensión arterial, exfumador, nefrectomía bilateral por carcinoma renal de células claras (tratamiento con hemodiálisis), anemia, lesiones nodulares en hipotálamo (en crecimiento) y IV ventrículo (estable). Sin reacciones alérgicas medicamentosas conocidas. Al ingreso, presenta constantes vitales dentro de los límites normales, tensión arterial: 100/60mmHg; frecuencia cardiaca: 64 lx¿; saturación de oxígeno basal: 97%.
Se realizó una valoración de enfermería al ingreso, basada en el modelo de Virginia Henderson5, donde se detectaron las necesidades del paciente:
- -
Necesidad de oxigenación:
- ∘
Eupneico, no presenta alteración del patrón respiratorio, no precisa oxigenoterapia.
- ∘
- -
Necesidad de alimentarse/hidratarse:
- ∘
No presenta alteración de la deglución, ni de la masticación.
- ∘
Precisa dieta baja en potasio para pacientes en diálisis
- ∘
Dependiente parcial para esta actividad.
- ∘
- -
Necesidad de eliminación:
- ∘
Presenta anefria.
- ∘
Continente fecal, no precisando pañal.
- ∘
- -
Necesidad de movimiento y postura:
- ∘
Vida cama-sillón.
- ∘
Colabora en la realización de las transferencias.
- ∘
Índice de Barthel: 30 «dependiente severo».
- ∘
- -
Necesidad de dormir/descansar:
- ∘
No presenta alteración de este patrón.
- ∘
No precisa tratamiento farmacológico para la conciliación del sueño.
- ∘
- -
Necesidad de vestirse/desvestirse:
- ∘
Dependiente parcial para esta actividad.
- ∘
- -
Necesidad de termorregulación:
- ∘
Sin alteración.
- ∘
- -
Necesidad de higiene:
- ∘
Dependiente para esta actividad.
- ∘
Portador de fístula arteriovenosa para hemodiálisis.
- ∘
- -
Necesidad de seguridad:
- ∘
No presenta úlceras por presión. Mediante la Escala de Braden-Bergstrom (puntuación 13), el paciente presenta «riesgo moderado de sufrir úlcera por presión».
- ∘
Precisa contención mecánica en silla (sujeción abdominal), por riesgo de caída. Escala de Dowton: «alto riesgo».
- ∘
- -
Necesidad de comunicación:
- ∘
Consciente y alerta al ingreso, Escala de Coma de Glasgow:12.
- ∘
Escala de Pfeiffer «moderado deterioro intelectual».
- ∘
Nomina, comprende y repite. Presenta bradilalia y bradipsiquia.
- ∘
- -
Necesidad de creencias/valores:
- ∘
No manifiestan creencias religiosas ni espirituales.
- ∘
Casado, tiene dos hijas, que también están diagnosticadas de VHL.
- ∘
- -
Necesidad de trabajar/realizarse:
- ∘
Trabajaba en la construcción.
- ∘
- -
Necesidad de ocio/necesidad de aprender:
- ∘
Como actividades de ocio le gusta ver la televisión y escuchar la radio.
- ∘
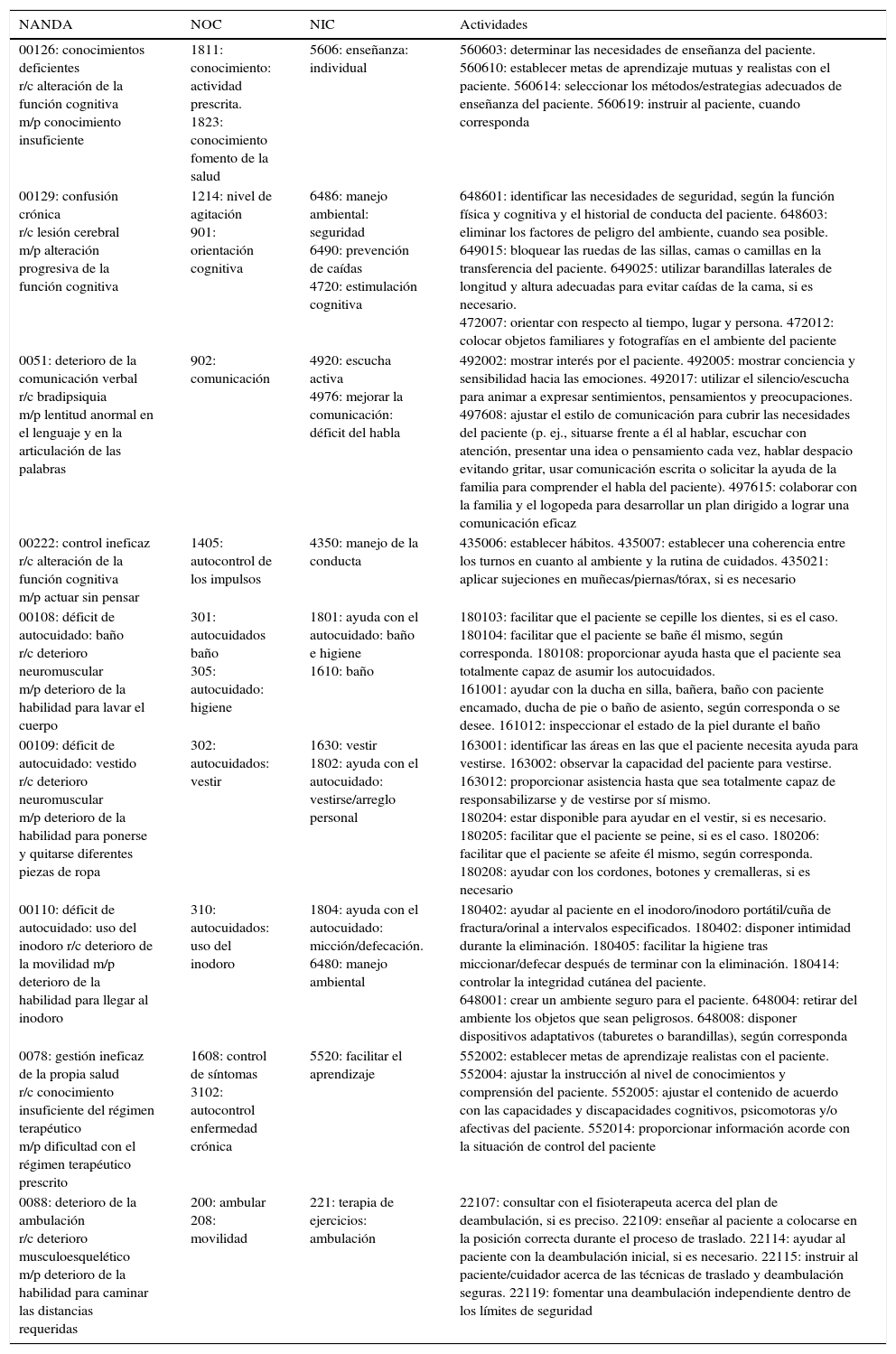
Mediante la valoración inicial del paciente y a partir de la anamnesis realizada, se elaboró un plan de cuidados de enfermería inicial (tabla 1) en función de los problemas identificados usando las taxonomías NANDA, NIC y NOC6–8. Al ingreso se activan los siguientes diagnósticos de enfermería (DdE): desatención unilateral (0123), conocimientos deficientes (0126), confusión aguda (0128), deterioro de la comunicación verbal (0051), control ineficaz (0222), déficit de autocuidado: baño (0108), vestido (0109) y uso del inodoro (0110), gestión ineficaz de la propia salud (0078) y deterioro de la ambulación (088). Mediante la valoración continuada del paciente y en base a su evolución, se individualizó el plan de cuidados de enfermería de acuerdo con las necesidades que se iban presentando.
Plan de cuidados de enfermería al ingreso según la taxonomía diagnóstica de NANDA-NIC-NOC6–8
| NANDA | NOC | NIC | Actividades |
|---|---|---|---|
| 00126: conocimientos deficientes r/c alteración de la función cognitiva m/p conocimiento insuficiente | 1811: conocimiento: actividad prescrita. 1823: conocimiento fomento de la salud | 5606: enseñanza: individual | 560603: determinar las necesidades de enseñanza del paciente. 560610: establecer metas de aprendizaje mutuas y realistas con el paciente. 560614: seleccionar los métodos/estrategias adecuados de enseñanza del paciente. 560619: instruir al paciente, cuando corresponda |
| 00129: confusión crónica r/c lesión cerebral m/p alteración progresiva de la función cognitiva | 1214: nivel de agitación 901: orientación cognitiva | 6486: manejo ambiental: seguridad 6490: prevención de caídas 4720: estimulación cognitiva | 648601: identificar las necesidades de seguridad, según la función física y cognitiva y el historial de conducta del paciente. 648603: eliminar los factores de peligro del ambiente, cuando sea posible. 649015: bloquear las ruedas de las sillas, camas o camillas en la transferencia del paciente. 649025: utilizar barandillas laterales de longitud y altura adecuadas para evitar caídas de la cama, si es necesario. 472007: orientar con respecto al tiempo, lugar y persona. 472012: colocar objetos familiares y fotografías en el ambiente del paciente |
| 0051: deterioro de la comunicación verbal r/c bradipsiquia m/p lentitud anormal en el lenguaje y en la articulación de las palabras | 902: comunicación | 4920: escucha activa 4976: mejorar la comunicación: déficit del habla | 492002: mostrar interés por el paciente. 492005: mostrar conciencia y sensibilidad hacia las emociones. 492017: utilizar el silencio/escucha para animar a expresar sentimientos, pensamientos y preocupaciones. 497608: ajustar el estilo de comunicación para cubrir las necesidades del paciente (p. ej., situarse frente a él al hablar, escuchar con atención, presentar una idea o pensamiento cada vez, hablar despacio evitando gritar, usar comunicación escrita o solicitar la ayuda de la familia para comprender el habla del paciente). 497615: colaborar con la familia y el logopeda para desarrollar un plan dirigido a lograr una comunicación eficaz |
| 00222: control ineficaz r/c alteración de la función cognitiva m/p actuar sin pensar | 1405: autocontrol de los impulsos | 4350: manejo de la conducta | 435006: establecer hábitos. 435007: establecer una coherencia entre los turnos en cuanto al ambiente y la rutina de cuidados. 435021: aplicar sujeciones en muñecas/piernas/tórax, si es necesario |
| 00108: déficit de autocuidado: baño r/c deterioro neuromuscular m/p deterioro de la habilidad para lavar el cuerpo | 301: autocuidados baño 305: autocuidado: higiene | 1801: ayuda con el autocuidado: baño e higiene 1610: baño | 180103: facilitar que el paciente se cepille los dientes, si es el caso. 180104: facilitar que el paciente se bañe él mismo, según corresponda. 180108: proporcionar ayuda hasta que el paciente sea totalmente capaz de asumir los autocuidados. 161001: ayudar con la ducha en silla, bañera, baño con paciente encamado, ducha de pie o baño de asiento, según corresponda o se desee. 161012: inspeccionar el estado de la piel durante el baño |
| 00109: déficit de autocuidado: vestido r/c deterioro neuromuscular m/p deterioro de la habilidad para ponerse y quitarse diferentes piezas de ropa | 302: autocuidados: vestir | 1630: vestir 1802: ayuda con el autocuidado: vestirse/arreglo personal | 163001: identificar las áreas en las que el paciente necesita ayuda para vestirse. 163002: observar la capacidad del paciente para vestirse. 163012: proporcionar asistencia hasta que sea totalmente capaz de responsabilizarse y de vestirse por sí mismo. 180204: estar disponible para ayudar en el vestir, si es necesario. 180205: facilitar que el paciente se peine, si es el caso. 180206: facilitar que el paciente se afeite él mismo, según corresponda. 180208: ayudar con los cordones, botones y cremalleras, si es necesario |
| 00110: déficit de autocuidado: uso del inodoro r/c deterioro de la movilidad m/p deterioro de la habilidad para llegar al inodoro | 310: autocuidados: uso del inodoro | 1804: ayuda con el autocuidado: micción/defecación. 6480: manejo ambiental | 180402: ayudar al paciente en el inodoro/inodoro portátil/cuña de fractura/orinal a intervalos especificados. 180402: disponer intimidad durante la eliminación. 180405: facilitar la higiene tras miccionar/defecar después de terminar con la eliminación. 180414: controlar la integridad cutánea del paciente. 648001: crear un ambiente seguro para el paciente. 648004: retirar del ambiente los objetos que sean peligrosos. 648008: disponer dispositivos adaptativos (taburetes o barandillas), según corresponda |
| 0078: gestión ineficaz de la propia salud r/c conocimiento insuficiente del régimen terapéutico m/p dificultad con el régimen terapéutico prescrito | 1608: control de síntomas 3102: autocontrol enfermedad crónica | 5520: facilitar el aprendizaje | 552002: establecer metas de aprendizaje realistas con el paciente. 552004: ajustar la instrucción al nivel de conocimientos y comprensión del paciente. 552005: ajustar el contenido de acuerdo con las capacidades y discapacidades cognitivos, psicomotoras y/o afectivas del paciente. 552014: proporcionar información acorde con la situación de control del paciente |
| 0088: deterioro de la ambulación r/c deterioro musculoesquelético m/p deterioro de la habilidad para caminar las distancias requeridas | 200: ambular 208: movilidad | 221: terapia de ejercicios: ambulación | 22107: consultar con el fisioterapeuta acerca del plan de deambulación, si es preciso. 22109: enseñar al paciente a colocarse en la posición correcta durante el proceso de traslado. 22114: ayudar al paciente con la deambulación inicial, si es necesario. 22115: instruir al paciente/cuidador acerca de las técnicas de traslado y deambulación seguras. 22119: fomentar una deambulación independiente dentro de los límites de seguridad |
El paciente fue dado de alta al domicilio con su esposa tras 6 meses de hospitalización y tratamiento neurorrehabilitador con intervención de un equipo interdisciplinar (enfermera, auxiliar de enfermería, médico, fisioterapeuta, terapeuta ocupacional, neuropsicólogo, logopeda).
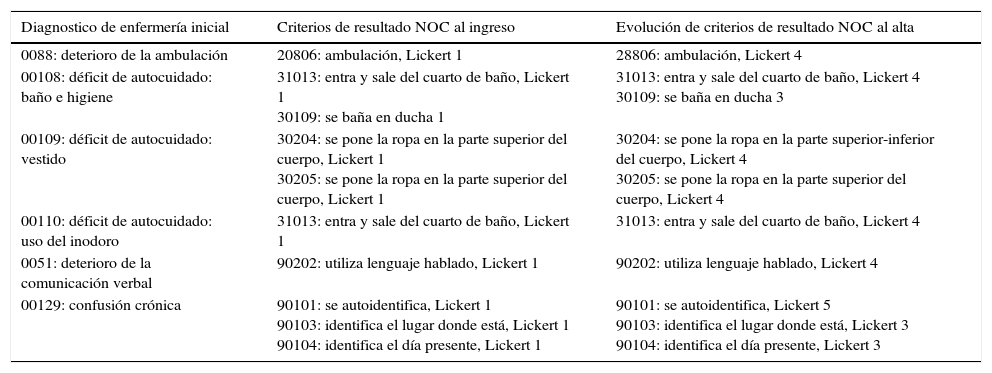
Al alta, los criterios de resultado de gran parte de DdE activados al ingreso evolucionaron positivamente. Respecto al DdE (088) deterioro de la ambulación, el paciente realiza transferencias solo (criterio de resultado NOC [208] movilidad, indicador [30101]), así como la bipedestación y deambulación sin ayudas técnicas y con supervisión (indicador [20806] ambulación, Likert 1> Likert 4). Los DdE: déficit de autocuidado: baño (0108), vestido (0109) y uso del inodoro (0110) también evolucionaron positivamente, necesita ayuda personal para vestirse (criterio de resultado NOC [0302] autocuidados: vestir, indicadores: [30204] se pone la ropa en la parte superior del cuerpo y [30205] se pone la ropa en la parte inferior del cuerpo, Likert 1> Likert 4), para el baño (criterio de resultado NOC [0301] autocuidados: baño, indicador [30109] se baña en la ducha, Likert 1> Likert 3) y uso del inodoro (criterio de resultado NOC [0310] autocuidados: uso el inodoro, indicador [31013] entra y sale del cuarto de baño, Likert 1> Likert 4).
A nivel de lenguaje presenta nominación, comprensión y repetición, con leve bradilalia relacionado con bradipsiquia (criterio de resultado NOC [0902] comunicación, indicador [90202] utiliza el lenguaje hablado, Likert 1> Likert 4). En relación con el DdE (0129) confusión crónica, el paciente en el momento del alta mantiene deterioro cognitivo leve/moderado mejorando solo en algunos indicadores (criterio de resultado NOC [0901] orientación cognitiva, indicadores: [90101] se autoidentifica, Likert 1> Likert 5; [90103] identifica el lugar donde está., Likert 1> Likert 3;[90104] identifica el día presente Likert 1> Likert 3) (tabla 2).
Evolución del paciente desde el ingreso hasta el alta
| Diagnostico de enfermería inicial | Criterios de resultado NOC al ingreso | Evolución de criterios de resultado NOC al alta |
|---|---|---|
| 0088: deterioro de la ambulación | 20806: ambulación, Lickert 1 | 28806: ambulación, Lickert 4 |
| 00108: déficit de autocuidado: baño e higiene | 31013: entra y sale del cuarto de baño, Lickert 1 30109: se baña en ducha 1 | 31013: entra y sale del cuarto de baño, Lickert 4 30109: se baña en ducha 3 |
| 00109: déficit de autocuidado: vestido | 30204: se pone la ropa en la parte superior del cuerpo, Lickert 1 30205: se pone la ropa en la parte superior del cuerpo, Lickert 1 | 30204: se pone la ropa en la parte superior-inferior del cuerpo, Lickert 4 30205: se pone la ropa en la parte superior del cuerpo, Lickert 4 |
| 00110: déficit de autocuidado: uso del inodoro | 31013: entra y sale del cuarto de baño, Lickert 1 | 31013: entra y sale del cuarto de baño, Lickert 4 |
| 0051: deterioro de la comunicación verbal | 90202: utiliza lenguaje hablado, Lickert 1 | 90202: utiliza lenguaje hablado, Lickert 4 |
| 00129: confusión crónica | 90101: se autoidentifica, Lickert 1 90103: identifica el lugar donde está, Lickert 1 90104: identifica el día presente, Lickert 1 | 90101: se autoidentifica, Lickert 5 90103: identifica el lugar donde está, Lickert 3 90104: identifica el día presente, Lickert 3 |
VHL es una condición congénita que da lugar a tumores malignos en múltiples órganos, tales como hemangioblastomas en el cerebro9. Debido a su progresiva evolución que conlleva a alteraciones neurológicas y funcionales, los cuidados de enfermería, el apoyo psicológico y la aplicación de un programa de neurorrehabilitación (tratamiento con fisioterapeuta, terapeuta ocupacional, neuropsicóloga, logopeda) individualizado han supuesto un factor de extrema importancia para aumentar la calidad de vida de este paciente. Por ello, y dada la poca frecuencia de estos tumores ocasionados por VHL y de su pronóstico incierto, recalcamos como papel fundamental y prioritario la actuación de enfermería en el abordaje integral de estos pacientes y su familia.
La estandarización de un plan de cuidados que aborde el daño neurológico en cada una de sus fases contribuye en gran medida a unificar el lenguaje y registros enfermeros. No obstante, pensando que las intervenciones propuestas están basadas en el mejor conocimiento y experiencia del personal de enfermería se proporciona una atención basada en la evidencia favoreciendo a minimizar la variabilidad de la práctica asistencial.
ConclusiónEl programa de neurorrehabilitación aplicado al paciente con síndrome de VHL ha permitido la recuperación parcial de sus funciones motoras, siendo el paciente capaz de realizar actividades de vida diarias básicas con mínima ayuda personal. Asimismo, el conocimiento de la fisiopatología y evolución progresiva del síndrome de VHL, enfermedad considerada como «rara», nos ha permitido elaborar un plan de cuidados de enfermería en función de los problemas identificados usando las taxonomías NANDA, NIC y NOC, permitiéndonos individualizar los cuidados enfermeros y conseguir unos resultados medibles, proporcionando una valoración continua de la evolución de los DdE activados inicialmente.
Nuestro más sincero agradecimiento tanto a la Institución por las facilidades proporcionadas a la hora de la realización de este trabajo, como a todos los profesionales que en ella trabajan y que día a día se esfuerzan para poder proporcionar la mejor atención posible a pacientes y familias.