Embora a pré‐dilatação durante a intervenção coronária percutânea primária confira maior previsibilidade ao implante do stent, ela associa‐se a complicações que podem influenciar negativamente em seus resultados imediatos e tardios. O objetivo deste estudo foi caracterizar os procedimentos com necessidade de pré‐dilatação, comparando‐os àqueles realizados pelo implante direto de stent.
MétodosForam analisadas as intervenções coronárias percutâneas primárias cadastradas na Central Nacional de Intervenções Cardiovasculares (CENIC) durante o período de 2006 a 2016, tendo sido caracterizados os perfis clínico e angiográfico dos procedimentos efetivados com ou sem pré‐dilatação, aferição de desfechos hospitalares e preditores de mortalidade.
ResultadosA amostra foi composta por 17.515 pacientes. Aqueles submetidos à pré‐dilatação diferiram do grupo stent direto, quanto às características clínicas, com maior prevalência de idosos, mulheres e comorbidades associadas. No primeiro, as taxas de lesões calcificadas, bifurcações, oclusões e coronariopatia multiarterial foram maiores. Também foram maiores as taxas de insucesso da intervenção entre pacientes submetidos à pré‐dilatação e de eventos cardíacos adversos maiores. No modelo de regressão logística múltipla, a necessidade de pré‐dilatação correlacionou‐se com a ocorrência de óbito hospitalar.
ConclusõesA intervenção coronária percutânea primária com necessidade de pré‐dilatação caracterizou‐se pela maior prevalência de comorbidades clínicas entre os pacientes e pela complexidade angiográfica e técnica dos procedimentos. A pré‐dilatação constituiu‐se em variável preditora independente de mortalidade hospitalar neste cenário clínico.
Although predilation during primary percutaneous coronary intervention offers greater predictability for stent implantation, it is associated with complications that may negatively influence immediate and late outcomes. The objective of this study was to characterize procedures requiring predilation, comparing them to those performed by direct stent implantation.
MethodsPrimary percutaneous coronary interventions registered at the Central Nacional de Intervenções Cardiovasculares (CENIC) from 2006 to 2016 were analyzed. The clinical and angiographic profiles of the procedures performed with or without predilation, hospital outcome measures, and predictors of mortality were characterized.
ResultsThe sample consisted of 17,515 patients. Those who underwent predilation differed from the direct stent implantation group regarding clinical characteristics, with a higher prevalence of elderly, women, and associated comorbidities. In the first group, the rates of calcified lesions, bifurcations, occlusions, and multivessel coronary disease were higher. Intervention failure rates were also higher in patients undergoing predilation, as well as the rates of major adverse cardiac events. In the multiple logistic regression model, the need for predilation was correlated with the occurrence of hospital death.
ConclusionsPrimary percutaneous coronary intervention requiring predilation was characterized by a higher prevalence of clinical comorbidities and by angiographic and technical complexity of the procedures. Predilation is an independent predictor of hospital mortality in this clinical setting.
A intervenção coronária percutânea (ICP) primária, quando efetivada em tempo hábil e por equipe proficiente, é considerada o tratamento preferencial do infarto agudo do miocárdio com supradesnivelamento do ST (IAMCST).1 O implante de stents durante o procedimento sabidamente reduz as complicações agudas e as taxas de reestenose, e eleva seu sucesso angiográfico.2 Durante a ICP primária, duas abordagens técnicas são possíveis: a clássica, com o uso de pré‐dilatação da lesão com balão para posterior liberação da endoprótese, e o implante direto do stent, prescindindo da pré‐dilatação.
A técnica clássica possibilita o cruzamento e a entrega do stent de forma otimizada na lesão. Entretanto, a insuflação do balão pode cursar com barotrauma no vaso fragilizado, levando a complicações imediatas, como dissecção, trombose e obstrução microvascular, bem como influenciar nos resultados tardios, como maior risco de falência do vaso alvo.3,4 Assim, advoga‐se o implante direto do stent em casos selecionados, com potencial melhora do fluxo epicárdico final, redução na duração do procedimento e nos custos, menor exposição à radiação e benefício em desfechos clínicos adversos.5–8
A natureza emergencial na qual o paciente se encontra em vigência de um infarto agudo do miocárdio (IAM) faz deste um assunto essencial, porém com poucos dados conclusivos disponíveis na literatura. Neste artigo, temos como objetivo caracterizar os procedimentos com necessidade de pré‐dilatação, comparando‐os àqueles realizados pelo implante direto de stent.
MétodosA Central Nacional de Intervenções Cardiovasculares (CENIC) é um órgão oficial da Sociedade Brasileira de Hemodinâmica e Cardiologia Intervencionista (SBHCI) criado em 1991 para documentar o desempenho e a evolução da especialidade no Brasil. Constitui um banco de dados de contribuição voluntária dos sócios titulares e aspirantes desta sociedade, autorizados à prática de ICP, compreendendo as cinco regiões geográficas do Brasil. Seu centro coordenador localiza‐se na sede da SBHCI, em São Paulo (SP), e sua sistemática de funcionamento é por meio de coleta de dados em telefichas pré‐especificadas preenchidas de forma eletrônica, idênticas para todos os centros participantes, a qual já foi descrita anteriormente.9 Os dados das ICP passaram a ser coletados em 1992, sendo os novos instrumentos percutâneos, diversos da ICP com balão, incorporados a partir do segundo semestre de 1995.
Nesta análise foram utilizados os dados relacionados às ICP primárias efetivadas entre os anos de 2006 a 2016. Adotaram‐se os seguintes critérios e definições, estabelecidos pela CENIC, mas julgados pelos operadores: pré‐dilatação para utilização de balão antecedendo o implante do stent; sucesso do procedimento para obtenção de lesão residual < 30%; ocorrência de desfechos adversos graves até o final da internação hospitalar: óbito e oclusão aguda do vaso; reinfarto ou cirurgia de emergência se realizada em decorrência de oclusão aguda ou subaguda do vaso alvo ou desencadeada devido a outras modalidades de insucesso da angioplastia, acompanhadas de isquemia aguda do miocárdio.
Análise estatísticaVariáveis categóricas foram expressas como números absolutos e porcentagens e comparadas por meio do teste qui quadrado. Quando necessário, utilizou‐se o teste exato de Fisher ou o teste de razão de verossimilhança. As variáveis contínuas foram expressas como média e desvio padrão e comparadas pela Análise de Variância (ANOVA). Para verificar a influência de variáveis de interesse em relação à mortalidade, foi utilizado o modelo de regressão logística simples e múltipla. Em todas as análises considerou‐se um nível de significância de 5% (valor de p < 0,05).
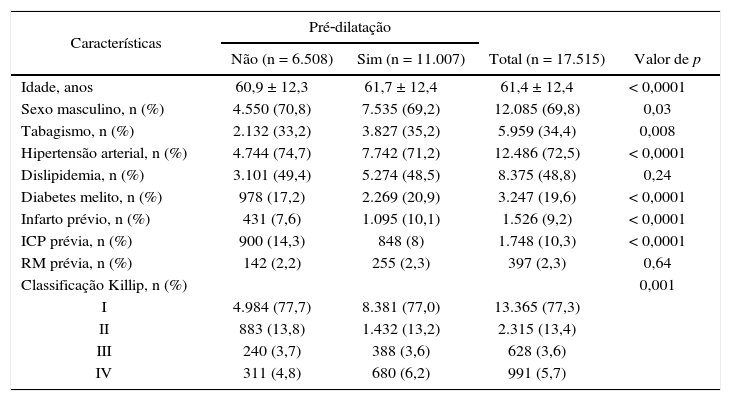
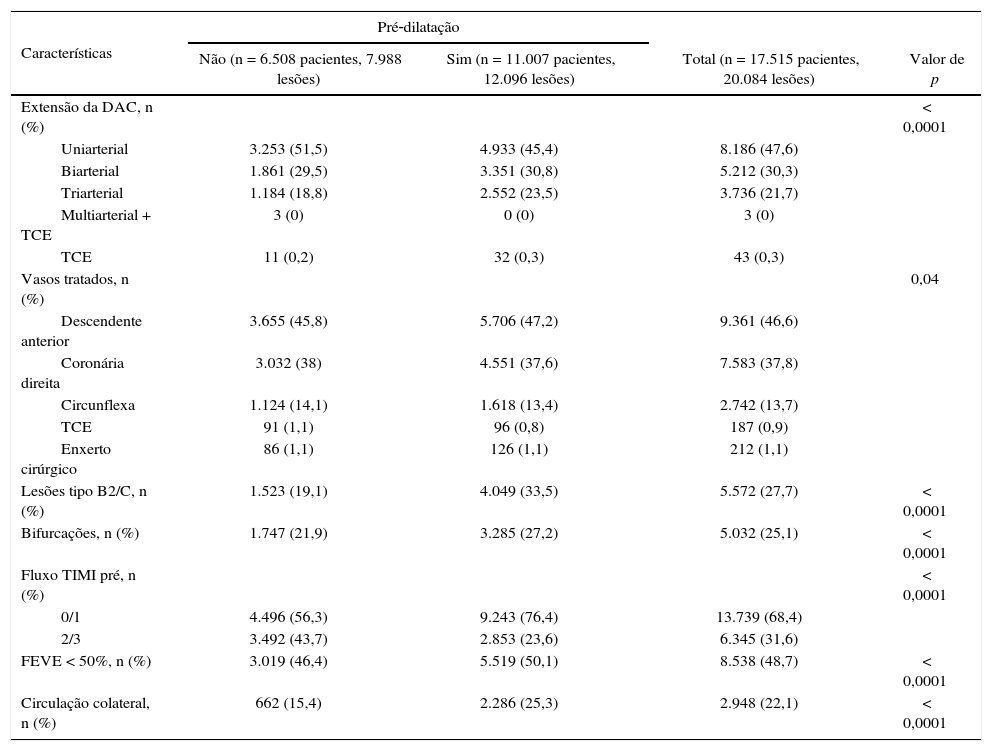
ResultadosA amostra da presente análise consistiu de 17.515 pacientes e 20.084 lesões tratadas entre junho de 2006 e março de 2016. Aqueles submetidos à ICP primária com pré‐dilatação diferiram do grupo stent direto quanto às características clínicas, com maior prevalência de idosos, mulheres e comorbidades associadas (tabela 1). Além disso, no primeiro grupo, houve maior taxa de lesões calcificadas, bifurcações, oclusões e coronariopatia multiarterial, que se traduziram em maior complexidade angiográfica dos casos (tabela 2).
Características clínicas
| Características | Pré‐dilatação | |||
|---|---|---|---|---|
| Não (n = 6.508) | Sim (n = 11.007) | Total (n = 17.515) | Valor de p | |
| Idade, anos | 60,9 ± 12,3 | 61,7 ± 12,4 | 61,4 ± 12,4 | < 0,0001 |
| Sexo masculino, n (%) | 4.550 (70,8) | 7.535 (69,2) | 12.085 (69,8) | 0,03 |
| Tabagismo, n (%) | 2.132 (33,2) | 3.827 (35,2) | 5.959 (34,4) | 0,008 |
| Hipertensão arterial, n (%) | 4.744 (74,7) | 7.742 (71,2) | 12.486 (72,5) | < 0,0001 |
| Dislipidemia, n (%) | 3.101 (49,4) | 5.274 (48,5) | 8.375 (48,8) | 0,24 |
| Diabetes melito, n (%) | 978 (17,2) | 2.269 (20,9) | 3.247 (19,6) | < 0,0001 |
| Infarto prévio, n (%) | 431 (7,6) | 1.095 (10,1) | 1.526 (9,2) | < 0,0001 |
| ICP prévia, n (%) | 900 (14,3) | 848 (8) | 1.748 (10,3) | < 0,0001 |
| RM prévia, n (%) | 142 (2,2) | 255 (2,3) | 397 (2,3) | 0,64 |
| Classificação Killip, n (%) | 0,001 | |||
| I | 4.984 (77,7) | 8.381 (77,0) | 13.365 (77,3) | |
| II | 883 (13,8) | 1.432 (13,2) | 2.315 (13,4) | |
| III | 240 (3,7) | 388 (3,6) | 628 (3,6) | |
| IV | 311 (4,8) | 680 (6,2) | 991 (5,7) | |
ICP: intervenção coronária percutânea; RM: revascularização miocárdica cirúrgica.
Características angiográficas
| Características | Pré‐dilatação | |||
|---|---|---|---|---|
| Não (n = 6.508 pacientes, 7.988 lesões) | Sim (n = 11.007 pacientes, 12.096 lesões) | Total (n = 17.515 pacientes, 20.084 lesões) | Valor de p | |
| Extensão da DAC, n (%) | < 0,0001 | |||
| Uniarterial | 3.253 (51,5) | 4.933 (45,4) | 8.186 (47,6) | |
| Biarterial | 1.861 (29,5) | 3.351 (30,8) | 5.212 (30,3) | |
| Triarterial | 1.184 (18,8) | 2.552 (23,5) | 3.736 (21,7) | |
| Multiarterial + TCE | 3 (0) | 0 (0) | 3 (0) | |
| TCE | 11 (0,2) | 32 (0,3) | 43 (0,3) | |
| Vasos tratados, n (%) | 0,04 | |||
| Descendente anterior | 3.655 (45,8) | 5.706 (47,2) | 9.361 (46,6) | |
| Coronária direita | 3.032 (38) | 4.551 (37,6) | 7.583 (37,8) | |
| Circunflexa | 1.124 (14,1) | 1.618 (13,4) | 2.742 (13,7) | |
| TCE | 91 (1,1) | 96 (0,8) | 187 (0,9) | |
| Enxerto cirúrgico | 86 (1,1) | 126 (1,1) | 212 (1,1) | |
| Lesões tipo B2/C, n (%) | 1.523 (19,1) | 4.049 (33,5) | 5.572 (27,7) | < 0,0001 |
| Bifurcações, n (%) | 1.747 (21,9) | 3.285 (27,2) | 5.032 (25,1) | < 0,0001 |
| Fluxo TIMI pré, n (%) | < 0,0001 | |||
| 0/1 | 4.496 (56,3) | 9.243 (76,4) | 13.739 (68,4) | |
| 2/3 | 3.492 (43,7) | 2.853 (23,6) | 6.345 (31,6) | |
| FEVE < 50%, n (%) | 3.019 (46,4) | 5.519 (50,1) | 8.538 (48,7) | < 0,0001 |
| Circulação colateral, n (%) | 662 (15,4) | 2.286 (25,3) | 2.948 (22,1) | < 0,0001 |
DAC: doença aterosclerótica coronariana; TCE: tronco de coronária esquerda; TIMI: Thrombolysis in Myocardial Infarction; FEVE: fração de ejeção do ventrículo esquerdo.
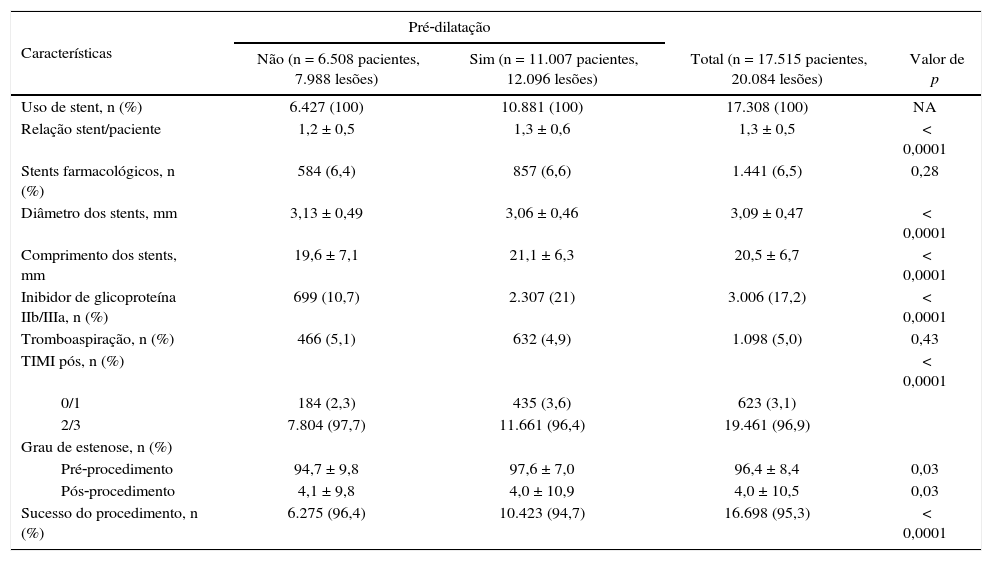
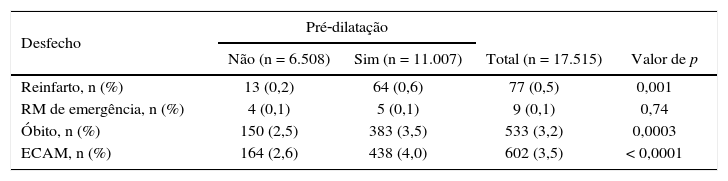
Foram implantados stents na totalidade dos procedimentos. As taxas de insucesso da intervenção e de uso de inibidores de glicoproteína IIb/IIIa foram maiores entre pacientes submetidos à pré‐dilatação (tabela 3), bem como as taxas de eventos cardíacos adversos maiores, à custa de óbito e reinfarto (tabela 4).
Caraterísticas dos procedimentos
| Características | Pré‐dilatação | |||
|---|---|---|---|---|
| Não (n = 6.508 pacientes, 7.988 lesões) | Sim (n = 11.007 pacientes, 12.096 lesões) | Total (n = 17.515 pacientes, 20.084 lesões) | Valor de p | |
| Uso de stent, n (%) | 6.427 (100) | 10.881 (100) | 17.308 (100) | NA |
| Relação stent/paciente | 1,2 ± 0,5 | 1,3 ± 0,6 | 1,3 ± 0,5 | < 0,0001 |
| Stents farmacológicos, n (%) | 584 (6,4) | 857 (6,6) | 1.441 (6,5) | 0,28 |
| Diâmetro dos stents, mm | 3,13 ± 0,49 | 3,06 ± 0,46 | 3,09 ± 0,47 | < 0,0001 |
| Comprimento dos stents, mm | 19,6 ± 7,1 | 21,1 ± 6,3 | 20,5 ± 6,7 | < 0,0001 |
| Inibidor de glicoproteína IIb/IIIa, n (%) | 699 (10,7) | 2.307 (21) | 3.006 (17,2) | < 0,0001 |
| Tromboaspiração, n (%) | 466 (5,1) | 632 (4,9) | 1.098 (5,0) | 0,43 |
| TIMI pós, n (%) | < 0,0001 | |||
| 0/1 | 184 (2,3) | 435 (3,6) | 623 (3,1) | |
| 2/3 | 7.804 (97,7) | 11.661 (96,4) | 19.461 (96,9) | |
| Grau de estenose, n (%) | ||||
| Pré‐procedimento | 94,7 ± 9,8 | 97,6 ± 7,0 | 96,4 ± 8,4 | 0,03 |
| Pós‐procedimento | 4,1 ± 9,8 | 4,0 ± 10,9 | 4,0 ± 10,5 | 0,03 |
| Sucesso do procedimento, n (%) | 6.275 (96,4) | 10.423 (94,7) | 16.698 (95,3) | < 0,0001 |
NA: não aplicável; TIMI: Thrombolysis in Myocardial Infarction.
Desfechos clínicos na fase hospitalar
| Desfecho | Pré‐dilatação | |||
|---|---|---|---|---|
| Não (n = 6.508) | Sim (n = 11.007) | Total (n = 17.515) | Valor de p | |
| Reinfarto, n (%) | 13 (0,2) | 64 (0,6) | 77 (0,5) | 0,001 |
| RM de emergência, n (%) | 4 (0,1) | 5 (0,1) | 9 (0,1) | 0,74 |
| Óbito, n (%) | 150 (2,5) | 383 (3,5) | 533 (3,2) | 0,0003 |
| ECAM, n (%) | 164 (2,6) | 438 (4,0) | 602 (3,5) | < 0,0001 |
RM: revascularização miocárdica cirúrgica; ECAM: eventos cardíacos adversos maiores.
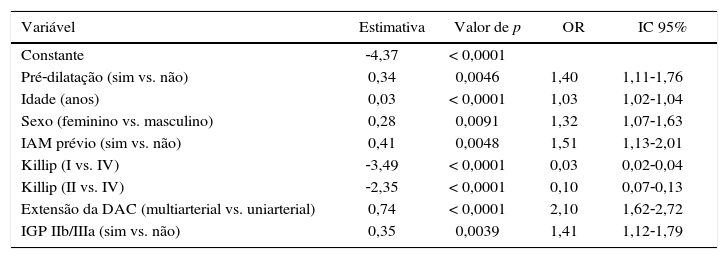
No modelo de regressão logística múltipla, as variáveis que melhor se correlacionaram com a ocorrência de óbito foram necessidade de pré‐dilatação, idade avançada, sexo feminino, doença aterosclerótica coronariana preexistente, coronariopatia multiarterial, classificação Killip e uso de inibidores de glicoproteína IIb/IIIa (tabela 5).
Regressão logística múltipla avaliando a influência de variáveis independentes, em relação ao óbito hospitalar
| Variável | Estimativa | Valor de p | OR | IC 95% |
|---|---|---|---|---|
| Constante | ‐4,37 | < 0,0001 | ||
| Pré‐dilatação (sim vs. não) | 0,34 | 0,0046 | 1,40 | 1,11‐1,76 |
| Idade (anos) | 0,03 | < 0,0001 | 1,03 | 1,02‐1,04 |
| Sexo (feminino vs. masculino) | 0,28 | 0,0091 | 1,32 | 1,07‐1,63 |
| IAM prévio (sim vs. não) | 0,41 | 0,0048 | 1,51 | 1,13‐2,01 |
| Killip (I vs. IV) | ‐3,49 | < 0,0001 | 0,03 | 0,02‐0,04 |
| Killip (II vs. IV) | ‐2,35 | < 0,0001 | 0,10 | 0,07‐0,13 |
| Extensão da DAC (multiarterial vs. uniarterial) | 0,74 | < 0,0001 | 2,10 | 1,62‐2,72 |
| IGP IIb/IIIa (sim vs. não) | 0,35 | 0,0039 | 1,41 | 1,12‐1,79 |
OR: odds ratio; IC 95%: intervalo de confiança de 95%; IAM: infarto agudo do miocárdio; DAC: doença aterosclerótica coronariana; IGP: Inibidor de glicoproteína.
A análise do banco de dados da CENIC, com representatividade nacional, demonstra que pacientes submetidos à ICP primária com necessidade de pré‐dilatação possuem características clínicas, angiográficas e do procedimento que os categorizam como de maior risco e complexidade técnica. Além disto, apresenta‐se como variável preditora independente de mortalidade hospitalar. Achados semelhantes são reportados na literatura. No grande estudo randomizado multicêntrico HORIZONS‐AMI (Harmonizing Outcomes With RevasculariZatiON and Stents in Acute Myocardial Infarction), envolvendo 2.528 pacientes, o implante direto de stent em pacientes elegíveis para a técnica associou‐se a maiores taxas de fluxo epicárdico final − Thrombolysis in Myocardial Infarction (TIMI) 3, resolução do supradesnivelamento do ST e sobrevida em 1 ano de seguimento.10 No registro europeu EUROTRANSFER (European Registry on STEMI Patients Transferred for PCI With Upstream Use of Abciximab), com 1.143 pacientes analisados, constatou‐se redução significativa de 55% na mortalidade em 1 ano favorável ao grupo sem pré‐dilatação, não tendo sido necessária a pré‐dilatação, que foi mantida mesmo após ajuste por escore de propensão.11
A adoção de estratégias visando minimizar o risco de embolização distal e comprometimento de fluxo coronariano durante a ICP primária consiste em hipótese de investigação avaliada em diferentes ensaios clínicos. Trombectomia aspirativa manual ou mecânica, filtro de proteção distal ou postergar o implante do stent não se mostraram efetivos na melhora de sobrevida dos pacientes.12,13 Quanto ao implante direto de stent, metanálise englobando 12 estudos e 9.331 pacientes, em sua maioria destaca redução significativa de 44% em mortalidade, sugerindo tratar‐se da técnica desejável quando anatomicamente factível.14
Embora prescindir da pré‐dilatação possa reduzir o risco de complicações periprocedimento e de eventos adversos, esta intervenção fica tecnicamente condicionada à presença de variáveis que possibilitem sua adoção.15,16 De fato, vasos maiores que 2,5mm diâmetro, ausência de calcificação grave, de angulação maior que 45° e de fluxo TIMI 0‐1, e lesões envolvendo bifurcações são características mais prevalentes no grupo submetido ao implante direto de stent.17,18
Dentre as principais limitações da análise, apontamos sua natureza observacional, retrospectiva, bem como a não aplicação de um escore de propensão para pareamento e comparação entre os grupos. Além disso, no registro CENIC, o envio de dados é espontâneo, não contemplando a totalidade de procedimentos realizados no período, embora o elevado número de intervenções cadastradas aferidas (superior a 17.500) configure uma das maiores casuísticas apresentadas sobre o tópico até a presente data.
ConclusõesA intervenção coronária percutânea primária com necessidade de pré‐dilatação caracterizou‐se pela maior prevalência de comorbidades clínicas entre os pacientes e pela complexidade angiográfica e técnica dos procedimentos, quando comparada ao implante direto de stent. A pré‐dilatação constitui‐se em variável preditora independente de mortalidade hospitalar neste cenário clínico.
Fonte de financiamentoNão há.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
A revisão por pares é de responsabilidade da Sociedade Brasileira de Hemodinâmica e Cardiologia Intervencionista.