El sarcoma intimal de la arteria pulmonar es una entidad poco frecuente que suele confundirse con el tromboembolismo pulmonar (TEP)1. Se suele realizar un diagnóstico erróneo de TEP debido a que ambas patologías tienen una presentación clínica similar, identificándose en la tomografía computarizada (TC) de tórax un defecto de repleción en las arterias pulmonares2.
A pesar de su baja incidencia, es fundamental sospechar esta entidad, dado que el manejo terapéutico es diferente al del TEP y el diagnóstico precoz puede aumentar la esperanza de vida de estos pacientes.
Presentamos el caso de una mujer de 58 años, exfumadora, sin antecedentes personales de interés, salvo safenectomía hace dos meses, quien acudió a Urgencias por dolor pleurítico izquierdo, disnea de moderados esfuerzos y tos seca persistente de un mes de evolución. En la analítica destacó elevación del dímero D, por lo que se solicitó una angio-TC de arterias pulmonares que mostraba defectos de repleción en la bifurcación de ambas arterias pulmonares con características compatibles con TEP izquierdo crónico y acabalgamiento del mismo a la arteria pulmonar derecha. Paralelamente, se observaron múltiples nódulos calcificados pulmonares izquierdos que se pusieron en relación con posibles granulomas calcificados, al no disponer de imágenes previas con las que comparar.
Ante estos hallazgos, se instauró tratamiento anticoagulante. Dos meses después, acudió de nuevo a Urgencias por empeoramiento de la disnea y del dolor pleurítico izquierdo. En la radiografía de tórax se apreció un derrame pleural izquierdo de nueva aparición, por lo que se realizó una toracocentesis diagnóstica con resultado compatible con exudado de predominio linfocítico sin datos de complicación.
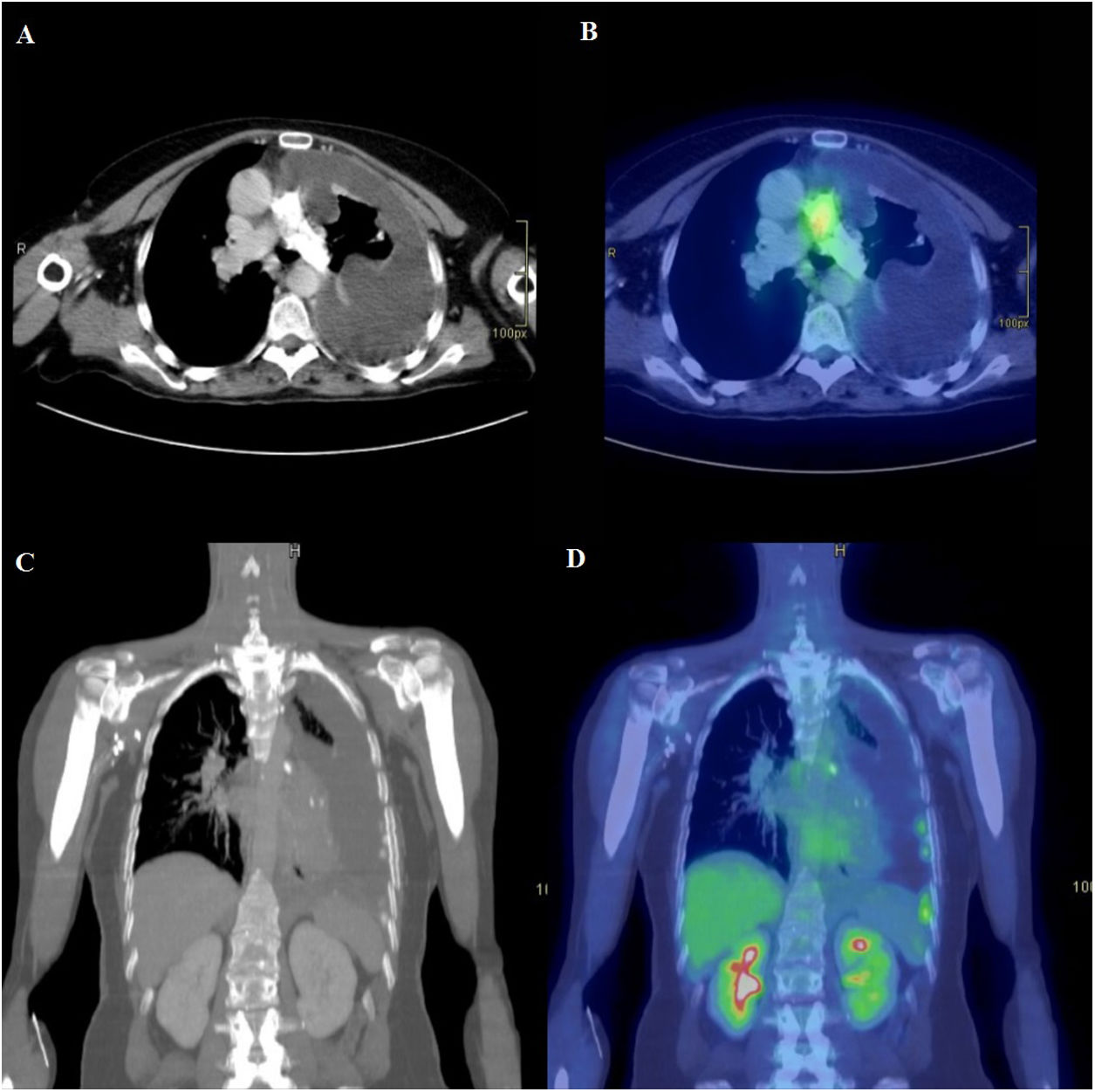
Se solicitó una nueva TC de tórax sin contraste intravenoso en la que persistía la ocupación de la luz de la arteria pulmonar principal izquierda. En esta ocasión, se pudo apreciar que el material era de densidad de calcio, que podría corresponder a una afectación endovascular por un sarcoma intimal. Además, los nódulos previamente descritos habían aumentado en tamaño y en número (fig. 1 A y C). Ante estos hallazgos, se amplió el estudio con una tomografía por emisión de positrones (PET-TC), que reforzó la sospecha y evidenció un aumento del metabolismo tanto a nivel de los nódulos citados como de la pleura en relación con implantes pleurales y de una adenopatía en la cadena mamaria interna izquierda (fig. 1B y D).
A: TC de tórax en ventana de partes blandas a la altura de las arterias pulmonares. Ocupación periférica e irregular de la luz de la arteria pulmonar principal izquierda, por material de densidad calcio. Corresponde al área de afectación endovascular por sarcoma intimal. Derrame pleural izquierdo de aspecto complicado, con atelectasia pasiva parcial del parénquima del lóbulo superior izquierdo (LSI). Engrosamiento irregular de la pleura parietal izquierda. B: PET-TAC. Corte axial (mismo nivel que en A). Se identifica aumento focal de metabolismo en la bifurcación de la arteria pulmonar (SUVmáx 5,54), que se corresponde con una zona de la lesión que presenta menor densidad de calcio. No se observa aumento de metabolismo en la imagen cálcica de arteria pulmonar izquierda. C: TC coronal de tórax y abdomen superior. Reconstrucción multiplanar con grosor de corte de 5 mm. Se observa derrame pleural izquierdo de aspecto complicado, con lesiones nodulares pleurales calcificadas tanto en pleura parietal como visceral, mediastínica y periférica. Corresponden a implantes pleurales. D: PET-TAC. Corte coronal (mismo nivel que en C). Se observa aumento de metabolismo en las imágenes nodulares calcificadas pleurales (SUVmáx 4,57), principalmente las de localización periférica inferior, en relación con implantes pleurales.
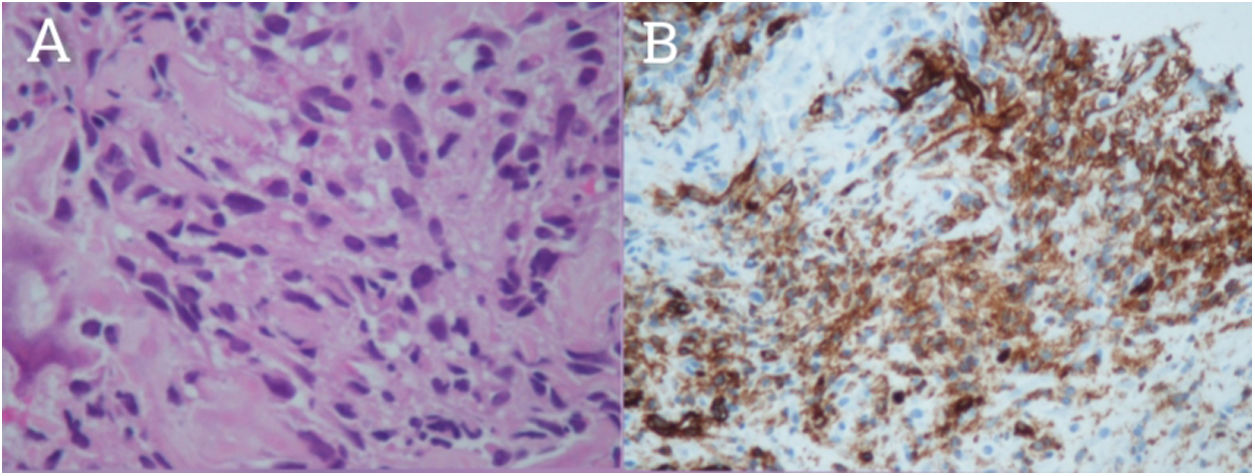
Se realizó una biopsia con aguja gruesa guiada por ecografía (BAG) de la lesión calcificada pleural izquierda con resultado anatomopatológico de sarcoma fusocelular osteoformador con fenotipo endotelial (variante osteogénica) y estudio inmunohistoquímico (fig. 2 A y B). Tras confirmar el diagnóstico de sospecha y ante la presencia de enfermedad diseminada ganglionar y pleuropulmonar, se derivó a la paciente al Servicio de Oncología para valorar la opción de participar en un ensayo clínico fase I, dada la imposibilidad de opción quirúrgica al encontrarse en un estadio muy avanzado de la enfermedad.
Anatomía patológica de biopsia con aguja gruesa guiada por ecografía (BAG) de la lesión calcificada pleural izquierda. A: Descripción microscópica: Proliferación estromal sarcomatosa, formada por una proliferación moderadamente densa de células de núcleos alargados u ovoides, agrandados e hipercromáticos, marcadamente atípicos y con frecuentes figuras de mitosis. Se entremezclan con tejido colágeno hialino y hueso neoformado de tipo trabecular. B: Estudio inmunohistoquímico: Positividad de células tumorales con marcadores vasculares (WT1 tinción nuclear en células estromales y citoplasmática en relación con elementos vasculares; y con CD31).
Los sarcomas de la arteria pulmonar se dividen comúnmente en dos grandes grupos: luminales e intramurales. El primer grupo es el más frecuente y afecta a la capa íntima de los grandes vasos sanguíneos (arteria pulmonar y aorta), de ahí su denominación. En cambio, los leiomiosarcomas de origen vascular afectan con mucha más frecuencia a las venas, afectando principalmente a la vena cava1,3,4.
El primer caso publicado de sarcoma intimal de las arterias pulmonares fue descrito por primera vez por Mandelstamm en 19235. En el 50% de los casos descritos, se produce infiltración en el pulmón adyacente, la pared bronquial y el corazón1. Sin embargo, únicamente se describen metástasis a distancia en el 16-25% de ellos. Cabe destacar que encontrar metástasis en localizaciones como la pleura o los ganglios linfáticos, tal y como sucede en el caso que describimos, es extremadamente inusual.
Se trata de una entidad rara, con pocos casos descritos, que hace unas décadas supuso un verdadero desafío diagnóstico por presentar importantes limitaciones histopatológicas y radiológicas. En la actualidad, el avance de las técnicas de imagen, así como las pruebas moleculares y genéticas, ha permitido poder establecer unos criterios diagnósticos6.
Tiene un ligero predominio femenino (1,3:1) y una edad promedio al diagnóstico de 48 años. En la literatura están descritos casos en un intervalo de edad de 13 a 86 años2,6,7.
Tal y como sucedió con nuestra paciente, es frecuente el retraso diagnóstico de esta patología, debido a que tanto la presentación clínica (disnea, dolor torácico y tos) como los hallazgos radiológicos son similares a los encontrados en el TEP. Para evitar esta demora, el sarcoma intimal de la arteria pulmonar debe incluirse en el diagnóstico diferencial de enfermedades vasculares pulmonares como la hipertensión pulmonar tromboembólica crónica (HPTEC) o el TEP8–10.
En la radiografía simple de tórax, el sarcoma de arterias pulmonares puede presentarse con hallazgos inespecíficos (ensanchamiento de arterias pulmonares, hiliar o mediastínico, cardiomegalia)11.
Sin embargo, en la TC de tórax con contraste, es frecuente la identificación de un voluminoso defecto de repleción con baja atenuación situado en el tronco y/o en las arterias pulmonares principales2. Existen ciertos hallazgos radiológicos que pueden orientar hacia malignidad, como es el caso de la presencia de realce tras la administración de contraste y, en casos evolucionados, es común la extensión extraluminal o metastásica fundamentalmente a pulmón o como el caso que presentamos con enfermedad diseminada ganglionar y pleuropulmonar.
Ante la sospecha tumoral, se suele ampliar el estudio con PET-TC, en la que un aumento de la captación de 18F-FDG con un SUVmáx elevado obligaría a realizar una biopsia para obtener el resultado anatomopatológico definitivo12.
La agresividad del tumor hace que el pronóstico a corto-medio plazo sea infausto, con una media en la esperanza de vida menor a dos meses en los pacientes que no se intervienen quirúrgicamente, y de 10 a 24 meses en los que reciben tratamiento quirúrgico, siendo la única opción curativa13. Se trata de cirugías agresivas y el hecho de que sean quirúrgicos o no depende de la localización y extensión del tumor.
Las técnicas quirúrgicas utilizadas son la neumonectomía con reconstrucción del tracto de salida de la arteria pulmonar y la endarterectomía con bypass cardiopulmonar. En casos muy evolucionados, como el de nuestra paciente, se puede valorar la opción de participar en un ensayo clínico, al no haber tratamiento médico curativo.
El caso que exponemos se trata de una entidad rara, que solamente en la mitad de los casos progresa de forma local y que de forma excepcional metastatiza, siendo la extensión a pleura y a ganglios linfáticos de nuestra paciente, insólita.
Es importante recalcar la necesidad de que esta entidad se incluya en el diagnóstico diferencial del TEP debido a que su manejo terapéutico es completamente distinto y solo un diagnóstico temprano puede aumentar la esperanza de vida de estos pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.