La utilidad del Inventario Multifásico de Personalidad de Minnesota 2 (MMPI-2) para el diagnóstico de crisis no epilépticas psicógenas (CNEP) es controvertida. Este estudio analiza la validez de las escalas clínicas y, a diferencia de trabajos previos, las escalas de contenido.
MétodosEstudio transversal de 209 pacientes atendidos en la unidad de epilepsia. Se realizó un análisis de regresión logística tomando como prueba de referencia la vídeo-electroencefalografía y como variables predictoras edad, sexo, cociente intelectual y las escalas clínicas (modelo A) o de contenido (modelo B) del MMPI-2. Los modelos se seleccionaron según el índice de Aikake y se compararon con el test de DeLong.
ResultadosSe analizó a 37 pacientes con CNEP solas o combinadas con crisis epilépticas y 172 pacientes solo con crisis epilépticas. El modelo A, compuesto por sexo, hipocondría (Hs) y paranoia (Pa), mostró una sensibilidad del 77,1%, una especificidad del 76,8%, un porcentaje de clasificación correcta del 76,8% y un área bajo la curva (AUC) de 0,836 para el diagnóstico de CNEP. El modelo B, compuesto por sexo, preocupación por la salud (HEA) y miedos (FRS), mostró una sensibilidad del 65,7%, una especificidad del 78,0%, un porcentaje de clasificación correcta del 75,9% y un AUC de 0,840. El test de DeLong no detectó diferencias significativas.
ConclusionesEl MMPI-2 presenta una validez moderada para el diagnóstico de CNEP en los pacientes remitidos a una unidad de epilepsia. El uso de las escalas de contenido no mejora de forma significativa los resultados obtenidos con las escalas clínicas.
The use of the Multiphasic Personality Inventory Minnesota 2 (MMPI-2) for the diagnosis of psychogenic non-epileptic seizures (PNES) is controversial. This study examines the validity of the clinical scales and, unlike previous works, the content scales.
MethodsCross-sectional study of 209 patients treated in the epilepsy unit. We performed a logistic regression analysis, taking video-electroencephalography as the reference test, and as predictor variables age, sex, IQ and clinical (model A) or content scales (model B) of the MMPI-2. The models were selected according to the Aikake index and compared using the DeLong test.
ResultsWe analyzed 37 patients with PNES alone, or combined with seizures, and 172 patients with seizures only. The model consisting of sex, Hs (hypochondriasis) and Pa (paranoia) showed a sensitivity of 77.1%, a specificity of 76.8%, a percentage of correct classification of 76.8%, and an area under the curve (AUC) of 0.836 for diagnosing CNEP. Model B, consisting of sex, HEA (health concerns) and FRS (fears), showed a sensitivity of 65.7%, a specificity of 78.0%, a percentage of correct classification of 75.9% and an AUC of 0.840. DeLong's test did not detect significant differences.
ConclusionsThe MMPI-2 has a moderate validity for the diagnosis of PNES in patients referred to an epilepsy unit. Using content scales does not significantly improve results from the clinical scales.
El 30% de los pacientes que acuden por primera vez a una consulta de neurología general tienen síntomas no explicables desde el punto de vista médico1. En el diagnóstico de los cuadros funcionales, además de la exclusión de una alteración neurológica, es necesaria una valoración de las características psiquiátricas y de personalidad. En particular, las crisis no epilépticas psicógenas (CNEP) atraen el interés de muchos especialistas debido a los problemas que plantean desde el punto de vista diagnóstico y terapéutico, y sus importantes repercusiones no solo sanitarias, sino también sociofamiliares y económicas. Las personas que las presentan recurren con frecuencia a las instituciones sanitarias y están en riesgo de ser sometidas a exploraciones y tratamientos innecesarios, al tiempo que el retraso en el diagnóstico evita su acceso a un tratamiento multidisciplinar del que podrían beneficiarse2. La clasificación DSM-V incluye las CNEP dentro de los trastornos somatomorfos3. Se estima que el 10-20% de los pacientes diagnosticados de epilepsia y el 0-50% de los pacientes monitorizados en unidades de vídeo-electroencefalografía (VEEG) presentan realmente CNEP4. Por otra parte, el 7-32% de los pacientes con CNEP tienen o han tenido crisis epilépticas (CE).
El estudio de los factores psicológicos en los sujetos con CNEP se ha realizado empleando pruebas psicológicas proyectivas y no proyectivas. Estos estudios indican la existencia de una personalidad previa predispuesta a la somatización5 y la asociación con trastornos de personalidad de los tipos evitador, dependiente, histriónico y límite6. Entre las diferentes técnicas utilizadas para el diagnóstico de estos procesos, destaca el Inventario Multifásico de Personalidad de Minnesota (MMPI)7. No obstante, los estudios acerca de la validez del MMPI y su segunda versión (MMPI-2)8 para el diagnóstico de CNEP han mostrado resultados discordantes. Mientras que algunos autores han descrito cifras de sensibilidad y especificidad superiores al 80%9, otros han encontrado cifras inferiores al 50%10. La mayoría de estos estudios han analizado únicamente las escalas clínicas básicas y no han considerado las escalas de contenido. Las escalas clínicas básicas valoran la presencia de sintomatología psicopatológica, características de personalidad y preferencias e intereses del evaluado. Las escalas de contenido aportan información adicional acerca de conductas sintomáticas singulares, creencias poco adaptativas y alteraciones del pensamiento.
El objetivo principal de este estudio consiste en estimar un modelo de regresión logística capaz de identificar a los pacientes con CNEP entre los pacientes atendidos en una unidad de epilepsia. Como prueba de referencia, se empleó el registro de los episodios por VEEG. Como variables predictoras, se analizaron la edad, el sexo, el cociente intelectual, las puntuaciones de las escalas clínicas del MMPI-2 y, a diferencia de otros estudios, las escalas de contenido del MMPI-2.
Pacientes y métodosPara cumplir los objetivos del estudio se realizó el análisis transversal de una serie de 209 pacientes consecutivos evaluados en el Programa de Epilepsia del Servicio de Neurología del Hospital Ruber Internacional de Madrid entre los años 2000 y 2008.
Vídeo-electroencefalografíaTodos los pacientes fueron estudiados mediante VEEG. Los registros se realizaron con un sistema de adquisición digital en disco duro y cintas de vídeo, y tuvieron una duración variable entre 1 y 5 días. Se utilizaron electrodos de plata fijados con colodión en las posiciones del Sistema Internacional 10/20, junto con electrodos adicionales en las posiciones T1, T2, FT9, FT8, F9, F8, T9 y T8. El sistema almacena muestras de la actividad de fondo cada 15 min en el disco duro y el estudio completo en cintas de vídeo. Una enfermera controla el procedimiento, incluyendo la supervisión del paciente, la impedancia de los electrodos y la calidad de los registros. El análisis de los estudios se realizó empleando montajes bipolares y referenciales en sentidos longitudinal y coronal.
Estudios neuropsicológicosLos pacientes fueron estudiados mediante una batería de pruebas psicológicas y neuropsicológicas, incluyendo la Escala de Inteligencia de Wechsler para adultos (WAIS-III), la Escala de Memoria de Wechsler (WMS-III) y el MMPI-2. Esta batería se aplicó por un neuropsicólogo clínico (ADB). El tiempo de aplicación varía entre 4-6 h. En el estudio, se empleó la adaptación española del MMPI-2, que es una versión del MMPI modificada y estandarizada para adultos11. El MMPI-2 consta de 7 escalas de validez, las 10 escalas clínicas básicas originales del MMPI, 31 subescalas específicas, 15 escalas de contenido y 15 escalas suplementarias. Los resultados del WAIS-III incluyeron los correspondientes a la puntuación global (WAIST) y a las escalas verbal (WAISV) y manipulativa (WAISM).
Variables demográficasCon el fin de evaluar la capacidad diagnóstica del MMPI-2 en las CNEP, en el análisis estadístico se evaluaron tan solo variables demográficas de fácil recopilación, como sexo, edad y cociente intelectual. Otras variables clínicas y demográficas, como los antecedentes de enfermedad psiquiátrica, la historia de abusos en la infancia y la frecuencia de asistencia urgente, no se registraron de forma sistemática a lo largo del estudio, siendo eliminadas del análisis estadístico final. Estas variables son muy susceptibles a los sesgos de información12,13.
Clasificación de los pacientesComo prueba de referencia, se empleó el registro de los episodios por VEEG, con una evaluación exhaustiva por tres epileptólogos, autores del trabajo, de los diferentes signos indicativos de CNEP4,14 (Devinsky et al., 2011). Tras la revisión del VEEG, los pacientes se clasificaron en 2 grupos, dependiendo de la presencia o no de CNEP en el registro. Se consideraron como CNEP los episodios con las 2 siguientes características: 1) alteraciones de conducta paroxísticas objetivas sin correlato anatómico y sin cambios eléctricos congruentes en el registro EEG en al menos 2 ocasiones, y 2) tanto el epileptólogo, como el paciente o sus familiares, están de acuerdo en que las manifestaciones observadas corresponden a sus episodios habituales. Se excluyó del análisis a los pacientes que solo presentaban: 1) episodios paroxísticos subjetivos, o 2) episodios paroxísticos en los que, tras el análisis detallado de la semiología ictal, no existía un consenso entre varios epileptólogos sobre el diagnóstico final. En el grupo CNEP se reunieron todos los sujetos con crisis psicógenas, incluyendo aquellos que presentaban además CE. Aunque en algunas revisiones12 (Cragar et al., 2002) se recomienda analizar por separado a los pacientes que solo presentan CNEP de los que además presentan CE, los estudios que han comparado el perfil psicológico de estos subgrupos no han detectado diferencias significativas15,16. En el grupo CE se incluyó a los sujetos que presentaron únicamente CE.
Análisis estadísticosLos análisis estadísticos se realizaron con el programa SPSS Statistics 19 (IBM SPSS Statistics, Armonk, EE. UU.), la macro !DT para SPSS17, el script AllSetsReg desarrollado por J.M. Doménech et al. (Universidad Autónoma de Barcelona), el programa R 2.10.118 y el paquete pROC para R19. Los análisis bivariables se realizaron con el test de la t de Student para las variables cuantitativas u ordinales y el test de la chi al cuadrado de Pearson para las variables nominales. En todos los casos, se aplicaron pruebas bilaterales y un nivel de significación p < 0,05. Posteriormente, se realizó un análisis de regresión logística multivariable con el objetivo de obtener un modelo capaz de diferenciar a los pacientes de los grupos CE y CNEP. Se estimaron 2 modelos de regresión partiendo de las variables demográficas (edad y sexo) combinadas con las escalas clínicas (modelo A) o las escalas de contenido (modelo B) del test MMPI-2. La selección del mejor modelo se realizó a partir de todos los modelos posibles. Como criterio principal de selección, se empleó el índice de Aikake. Teniendo en cuenta el tamaño del grupo menos frecuente (CNEP = 37 casos), se eliminaron previamente las variables con valores p > 0,2 en los test bivariables y se limitó el número de variables del modelo final a un máximo de 4. La validez diagnóstica de los modelos se valoró a partir de sus parámetros de sensibilidad, especificidad, razón de verosimilitud positiva, razón de verosimilitud negativa inversa y área bajo la curva ROC (AUC). La bondad de ajuste de los modelos se evaluó con el coeficiente R2 de Nagelkerke y el test de Hosmer-Lemeshow. La sensibilidad y la especificidad de los modelos finales se compararon por medio del test de McNemar, mientras que las curvas ROC se compararon con el test de DeLong.
ResultadosEn el estudio se analizó a 209 pacientes, incluyendo a 37 pacientes con crisis psicógenas con o sin CE asociadas (grupo CNEP) y 172 pacientes solo con CE (grupo CE). El grupo CNEP consta, a su vez, de 26 pacientes (70%) sin CE asociadas y 11 pacientes (30%) con CE asociadas. El 54,1% de los pacientes fueron mujeres y el 45,9% hombres, y su edad media fue de 34,4 años (intervalo de confianza [IC] del 95%, 32,6 a 36,1).
Análisis bivariablesVariables demográficasEl porcentaje de mujeres en el grupo CNEP fue del 83,8% y en el grupo CE fue del 47,7%, siendo la diferencia estadísticamente significativa (p < 0,001). La edad media en el grupo CNEP fue de 36,0 años (IC del 95%, 31,1 a 40,8) y en el grupo CE 34,0 años (IC del 95%, 32,2 a 36,0), diferencia no significativa (p = 0,412).
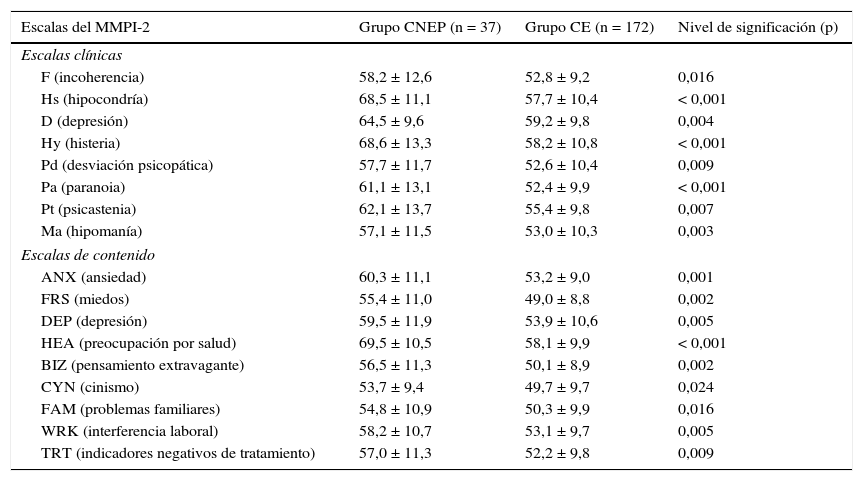
Variables neuropsicológicasEl análisis de las puntuaciones obtenidas en los test MMPI-2 mostró diferencias significativas (p < 0,05) entre los grupos CNEP y CE en las siguientes escalas: F, Hs, D, Hy, Pd, Pa, Pt, Ma, ANX, FRS, DEP, HEA, BIZ, CYN, FAM, WRK, y TRT. Los datos detallados y el significado de estas variables se presentan en la tabla 1.
Comparación de las puntuaciones del test MMPI-2 entre el grupo de pacientes solo con crisis epilépticas (grupo CE) y el grupo de pacientes con crisis no epilépticas psicógenas, con o sin crisis epilépticas asociadas (grupo CNEP)
| Escalas del MMPI-2 | Grupo CNEP (n = 37) | Grupo CE (n = 172) | Nivel de significación (p) |
|---|---|---|---|
| Escalas clínicas | |||
| F (incoherencia) | 58,2 ± 12,6 | 52,8 ± 9,2 | 0,016 |
| Hs (hipocondría) | 68,5 ± 11,1 | 57,7 ± 10,4 | < 0,001 |
| D (depresión) | 64,5 ± 9,6 | 59,2 ± 9,8 | 0,004 |
| Hy (histeria) | 68,6 ± 13,3 | 58,2 ± 10,8 | < 0,001 |
| Pd (desviación psicopática) | 57,7 ± 11,7 | 52,6 ± 10,4 | 0,009 |
| Pa (paranoia) | 61,1 ± 13,1 | 52,4 ± 9,9 | < 0,001 |
| Pt (psicastenia) | 62,1 ± 13,7 | 55,4 ± 9,8 | 0,007 |
| Ma (hipomanía) | 57,1 ± 11,5 | 53,0 ± 10,3 | 0,003 |
| Escalas de contenido | |||
| ANX (ansiedad) | 60,3 ± 11,1 | 53,2 ± 9,0 | 0,001 |
| FRS (miedos) | 55,4 ± 11,0 | 49,0 ± 8,8 | 0,002 |
| DEP (depresión) | 59,5 ± 11,9 | 53,9 ± 10,6 | 0,005 |
| HEA (preocupación por salud) | 69,5 ± 10,5 | 58,1 ± 9,9 | < 0,001 |
| BIZ (pensamiento extravagante) | 56,5 ± 11,3 | 50,1 ± 8,9 | 0,002 |
| CYN (cinismo) | 53,7 ± 9,4 | 49,7 ± 9,7 | 0,024 |
| FAM (problemas familiares) | 54,8 ± 10,9 | 50,3 ± 9,9 | 0,016 |
| WRK (interferencia laboral) | 58,2 ± 10,7 | 53,1 ± 9,7 | 0,005 |
| TRT (indicadores negativos de tratamiento) | 57,0 ± 11,3 | 52,2 ± 9,8 | 0,009 |
Solo se muestran las variables con un nivel de significación p < 0,05 en el test de la t de Student. Los resultados se presentan como media ± desviación estándar.
Las variables excluidas en la preselección, en base a valores p > 0,2 en los análisis bivariables fueron las siguientes: edad (p = 0,412), WAIST (p = 0,490), WAISV (p = 0,526), WAISM (p = 0,533), Interrogante (p = 0,453), L (p = 0,233), Mf (p = 0,533), Si (p = 0,530), ANG (p = 0,238), ASP (p = 0,334), TPA (p = 0,411) y SOD (p = 0,837). También se excluyeron 6 casos con valores perdidos, quedando 203 pacientes para el análisis de regresión.
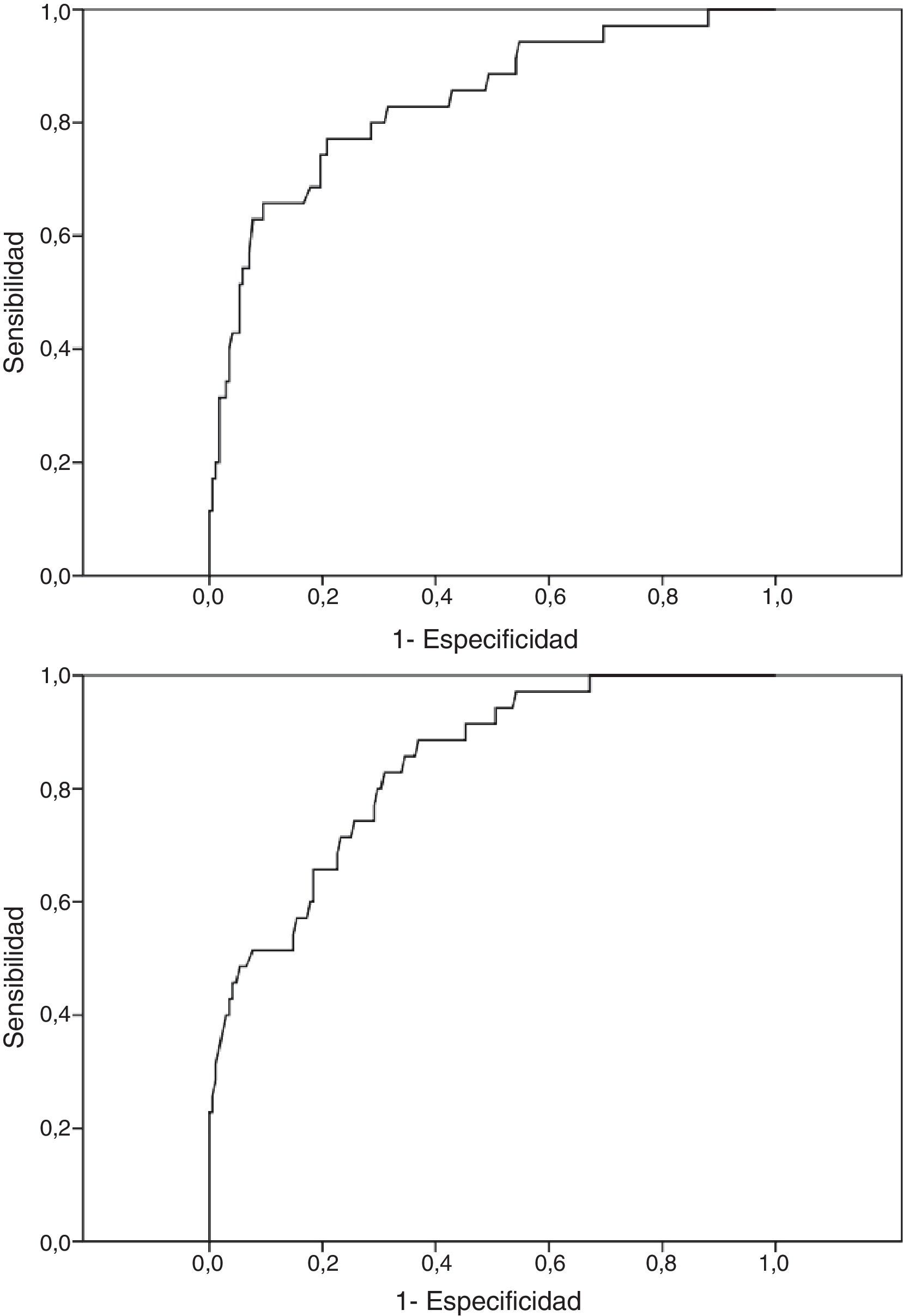
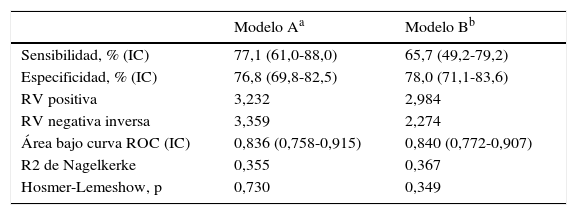
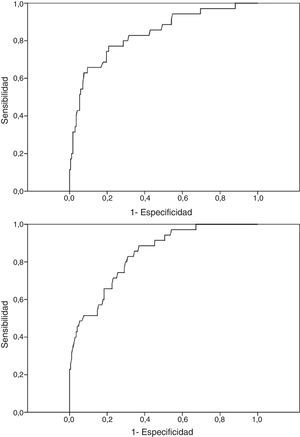
El modelo A, compuesto por sexo (odds ratio [OR] = 6,232 (IC del 95%, 2,120 a 18,316), p < 0,001) y las escalas clínicas Hs (OR = 1,073 [IC del 95%, 1,027 a 1,121], p = 0,001) y Pa (OR = 1,068 [IC del 95%, 1,022 a 1,116], p = 0,002) mostró una sensibilidad del 34,3% y una especificidad del 97,0% para el diagnóstico de CNEP y un punto de corte de 0,5 (valor por defecto). Con la reducción del punto de corte a 0,2 se consiguió un mejor equilibrio entre grupos: sensibilidad 77,1% (IC del 95%, 61,0 a 88,0) y especificidad 76,8% (IC del 95%, 69,8 a 82,5). El porcentaje de clasificación correcta del modelo fue del 76,8%. Los valores de las razones de verosimilitud positiva y negativa inversa, AUC, coeficiente R2 de Nagelkerke y test de Hosmer-Lemeshow figuran en la tabla 2. El modelo A se eligió entre 2.047 modelos posibles.
Parámetros de validez diagnóstica y bondad de ajuste de los 2 modelos de regresión logística seleccionados
| Modelo Aa | Modelo Bb | |
|---|---|---|
| Sensibilidad, % (IC) | 77,1 (61,0-88,0) | 65,7 (49,2-79,2) |
| Especificidad, % (IC) | 76,8 (69,8-82,5) | 78,0 (71,1-83,6) |
| RV positiva | 3,232 | 2,984 |
| RV negativa inversa | 3,359 | 2,274 |
| Área bajo curva ROC (IC) | 0,836 (0,758-0,915) | 0,840 (0,772-0,907) |
| R2 de Nagelkerke | 0,355 | 0,367 |
| Hosmer-Lemeshow, p | 0,730 | 0,349 |
IC: intervalo de confianza del 95%; RV: razón de verosimilitud.
Modelo B: logit CPC = –11,076 +1,937 * Sexo + 0,087 * HEA + 0,051 * FRS.
El modelo A se obtuvo a partir de las escalas clínicas del MMPI-2. El modelo B se obtuvo a partir de las escalas de contenido del MMPI-2. En los 2 modelos también se incluyó el sexo (varón = 0, mujer = 1). La variable dependiente CPC corresponde al grupo al que pertenecen los pacientes (crisis epilépticas = 0, crisis no epilépticas psicógenas = 1).
El modelo B, compuesto por sexo (OR = 6,940 [IC del 95%, 2,362 a 20,389], p < 0,001) y las escalas de contenido HEA (OR = 1,091 [IC del 95%, 1,043 a 1,141], p < 0,001) y FRS (OR = 1,052 [IC del 95%, 1,005 a 1,100], p = 0,025), mostró una sensibilidad del 45,7% y una especificidad del 95,8% para el diagnóstico de crisis no epilépticas y un punto de corte de 0,5 (valor por defecto). Con la reducción del punto de corte a 0,2 se consiguió un mejor equilibrio entre grupos: sensibilidad 65,7% (IC del 95%, 49,2 a 79,2) y especificidad 78,0% (IC del 95%, 71,1 a 83,6). El porcentaje de clasificación correcta del modelo fue del 75,9%. Los valores de las razones de verosimilitud positiva y negativa inversa, AUC, coeficiente R2 de Nagelkerke y test de Hosmer-Lemeshow figuran en la tabla 2. El modelo B se eligió entre 8.191 modelos posibles.
Aunque los valores de sensibilidad y especificidad indican una leve diferencia entre los 2 modelos, con mayor sensibilidad del modelo A frente al modelo B, los análisis comparativos no mostraron diferencias significativas; la significación del test de McNemar para la comparación de proporciones emparejadas fue de 0,362 y la significación del test de DeLong para la comparación de curvas ROC fue de 0,911. Las curvas ROC correspondientes a los 2 modelos se muestran en la figura 1.
DiscusiónEl estudio realizado muestra que el test MMPI-2 presenta una validez significativa, aunque moderada, para el diagnóstico de CNEP en los pacientes remitidos a una unidad de epilepsia. El diagnóstico diferencial entre CE y CNEP se realizó empleando como prueba de referencia el registro VEEG de los episodios. Posteriormente, se realizó un análisis de regresión logística multivariable incluyendo, en 2 modelos separados, las puntuaciones de las escalas clínicas o de contenido del MMPI-2. Los 2 modelos resultantes A y B permitieron clasificar correctamente alrededor del 76% de los pacientes y mostraron una sensibilidad del 65,7 y el 77,1% y una especificidad del 76,8% y el 78,0%, respectivamente. La combinación de sexo femenino y puntuaciones elevadas en la escala clínica de hipocondría (Hs) o la escala de contenido de preocupación por la salud (HEA) fue especialmente predictiva de CNEP.
Entre las variables clínicas y demográficas que han mostrado diferencias significativas entre los pacientes con CE y CNEP, se incluyen el sexo femenino y los abusos físicos y sexuales13,20 (Duncan y Oto, 2008), los antecedentes de tratamiento psiquiátrico21, la edad al inicio de las crisis y la duración prolongada de las crisis22. En nuestra serie, no encontramos diferencias significativas en la edad, pero sí en la distribución por sexos, con un claro predominio de mujeres en el grupo con CNPE (83,8% frente a 54,1%). Esta diferencia coincide con la observada por otros autores23 y se reflejó en la inclusión del sexo en los 2 modelos de regresión finales con OR elevadas (6,2 y 6,9).
Desde hace tiempo, se considera que los test psicológicos realizan una contribución importante para el diagnóstico de la epilepsia10,24 (Cragar et al., 2003). Los primeros estudios realizados con el MMPI para el diagnóstico diferencial entre pacientes con CE y CNEP emplearon la escala Pseudoneurológica (Pn) del MMPI. Esta escala se desarrolló para diferenciar a pacientes con daño neurológico de pacientes con sintomatología indicativa de disfunción del sistema nervioso central, pero sin resultados objetivos en el examen neurológico. La escala Pn incluye 17 ítems del MMPI derivados de escalas de Hs, Hy y Pd25,26, y no mostró una utilidad significativa. Posteriormente, Wilkus et al.27 diseñaron unas reglas de clasificación con porcentajes de clasificación correcta del 80 al 90%. Los estudios realizados con el MMPI-2 por Derry y McLachlan9 mostraron cifras incluso superiores, con porcentajes de clasificación correcta del 92% para los pacientes con CNEP y del 94% para los pacientes con CE (Derry y McLachlan, 1996). Storzbach et al.28, empleando un modelo de regresión logística formado por las puntuaciones del MMPI-2, el registro EEG y los años desde la primera crisis, obtuvieron cifras de exactitud global del 86%. Por el contrario, otros autores han observado resultados inferiores. Cragar et al.12, empleando el método de Derry y McLachlan, apreciaron una sensibilidad del 48% y una especificidad del 58% para el diagnóstico de CNEP (Cragar, 2003). Recientemente, se publicó una versión reestructurada del MMPI-2, denominada MMPI-2-RF. Los trabajos realizados con esta versión indican que es útil para identificar a los pacientes con CNEP, pero se trata de datos preliminares29. Los resultados obtenidos con nuestros 2 modelos, con cifras de sensibilidad y especificidad entre el 65% y el 78%, se sitúan en el promedio de los descritos en la literatura. En nuestro estudio, observamos además que los modelos con escalas de contenido no aumentan el rendimiento diagnóstico de forma significativa en comparación con los modelos habituales con escalas clínicas. Las diferencias encontradas entre nuestros resultados y los descritos en otros trabajos pueden depender de varios factores, incluyendo diferencias en las características de las poblaciones analizadas, los tamaños muestrales, las técnicas de selección de variables y la inclusión de otras variables en los modelos (p. ej., EEG).
En nuestra serie, no observamos diferencias significativas entre los pacientes con CE y CNEP en las puntuaciones del test WAIS-III, incluyendo tanto los valores totales como los de las escalas verbal y manipulativa. Estos resultados coinciden con los descritos por otros autores24,27,30-37 (p. ej., Dodrill et al., 1993; Wilkus et al., 1984) y difieren de los observados por Dodrill y Holmes (2000)22, que observaron un cociente intelectual global y verbal superior en los pacientes con CNEP.
El estudio actual tiene varias limitaciones que conviene tener en cuenta antes de aplicar sus resultados a la clínica. La muestra analizada corresponde a pacientes remitidos a una unidad de epilepsia en la que se atienden casos de especial complejidad, incluyendo numerosas segundas opiniones y pacientes con epilepsia refractaria. Dado el número limitado de pacientes con seudocrisis, los modelos multivariables se estimaron empleando toda la muestra y restringiendo el número de variables a un máximo de una por cada 10 casos. Por su parte, tampoco se realizó un análisis de la fiabilidad de los modelos. La reproducibilidad de los resultados se asumió a partir de los datos procedentes de la validación del test MMPI-211 (Butcher et al., 1989). En conjunto, aunque la sensibilidad y la especificidad de los 2 modelos finales son aceptables, la tasa de errores de clasificación es considerable, lo que señala la necesidad de desarrollar modelos con mayor exactitud diagnóstica.
Como proyectos de desarrollo, cabría diseñar cuestionarios estandarizados para registrar las variables clínicas con posible valor diagnóstico (p. ej., antecedentes psiquiátricos, abusos) e incorporarlas en los modelos junto con las escalas del MMPI-2. Recientemente, se han publicado resultados prometedores para el diagnóstico de CNEP con un nuevo cuestionario de personalidad, el Personality Assessment Inventory (PAI). El uso combinado de las escalas derivadas del PAI y del MMPI-2 superó los resultados obtenidos con cada uno de estos test por separado38. No obstante, estos resultados son preliminares y deberían ser validados en futuros estudios.
FinanciaciónEsta investigación no ha recibido financiación.
Conflicto de interesesLos autores no tienen ninguna relación financiera o personal con otras personas u organizaciones que pudieran dar lugar a un conflicto de intereses en relación con el artículo que se remite para publicación.