La impulsividad es una dimensión psicológica no estudiada en profundidad en pacientes con cefalea. Pretendemos evaluar su influencia en la presencia de una migraña crónica (MC) o uso excesivo de medicación (UEM).
PacientesPacientes atendidos consecutivamente en una consulta de cefaleas (enero de 2013-marzo de 2014). Diagnosticamos migraña episódica, MC o UEM de acuerdo con la Clasificación Internacional de Cefaleas, versión beta de la III edición (CIC-III). Recogimos prospectivamente características demográficas y clínicas. Evaluamos trastornos del ánimo mediante la Escala de Ansiedad y Depresión Hospitalaria (HADS) y la impulsividad con la Escala de Plutchik.
ResultadosCiento cincuenta y cinco pacientes (22 varones, 133 mujeres), edad 38,2±11,7 años (18-70); 104 (67,1%) con MC y entre ellos 74 (71,1%) con UEM. El 28,4% de los 155 pacientes incluidos en la serie cumplía criterios de ansiedad, el 7,1% de depresión, y el 16,1% de impulsividad. Las puntuaciones de las subescalas HADS-ansiedad (8,5±4,5 vs. 6.4±3.6, p: 0.003) y HADS-depresión (4,4±4,3 vs. 1,9±2,3, p<0,001), eran mayores en los casos con MC. Entre los pacientes con MC, HADS-ansiedad (9,3±4,4 vs. 6,8±4,3, p: 0,01) y HADS-depression (5,1±4,6 vs. 2,7±2,9, p: 0,002) eran más altas en aquellos con UEM. No encontramos relación entre la presencia de impulsividad o la puntuación en la Escala de Plutchik y la MC o UEM.
ConclusionesEn nuestra población de migrañosos la impulsividad es frecuente, pero, a diferencia de los estados de ánimo, no se correlaciona con MC o UEM.
Impulsivity is a psychological phenomenon that has not been extensively studied in headache patients. We aim to assess the presence of impulsivity in patients with chronic migraine (CM) and medication overuse (MO).
PatientsAll patients examined in an outpatient headache clinic between January 2013 and March 2014 were included. Episodic migraine, CM, and MO were diagnosed according to ICHD-III beta criteria. We prospectively gathered demographic and clinical characteristics. Mood disorders were evaluated using the Hospital Anxiety and Depression Scale (HADS) and impulsiveness was assessed with the Plutchik impulsivity scale.
ResultsA total of 155 patients were included (22 men, 133 women). The mean age (SD) was 38.2 (11.7) years (range, 18-70); 104 patients (67.1%) presented CM and, among them, 74 (71.1%) had MO. Of the patient total, 28.4% met criteria for anxiety, 7.1% for depression and 16.1% for impulsivity. The CM group showed higher scores for HADS-anxiety (8.5 [SD 4.5] vs. 6.4 [SD 3.6], p=0.003) and HADS-depression (4.4 [4.3] vs. 1.9 [2.3], p<0.001). Among CM cases only, scores for HADS-anxiety (9.3 [4.4] vs. 6.8 [4.3], p=0.01) and HADS-Depression (5.1 [4.6] vs. 2.7 [2.9], p=0.002) were higher in patients who also had MO. We found no associations between Plutchik scale scores or presence of impulsivity with either CM or MO.
ConclusionImpulsivity is a common trait in our population of migraine patients, but unlike mood disorders, it is not correlated with either CM or MO.
La comorbilidad psiquiátrica en migraña es frecuente1,2. Se encuentra cada vez mejor documentada, especialmente en lo que se refiere al trastorno de depresión mayor y al espectro de los trastornos de ansiedad3,4. Se ha relacionado con una peor respuesta al tratamiento, uso excesivo de medicación y cronificación de la migraña5–7. Asimismo, existen perfiles de personalidad que se han vinculado con patrones de afrontamiento al dolor que complican el manejo de la migraña8,9.
Uno de los principales factores de riesgo en la aparición de una migraña crónica (MC) es el uso excesivo de medicación (UEM)10,11. Este comportamiento puede responder a dos causas principales; por un lado, el simple aumento de la dosis de medicación sintomática como consecuencia del incremento de los días con dolor. Pero, y eso es especialmente interesante para el planteamiento de este trabajo, este uso excesivo se ha relacionado con ciertos rasgos de personalidad que se traducen en la tendencia de estos pacientes a tomar medicación por el miedo a sufrir nuevos episodios dolorosos, especialmente aquellos intensos que interfieren con sus actividades habituales12.
Hasta ahora han sido escasos los estudios que han analizado aspectos de la personalidad en los pacientes migrañosos y su influencia en el UEM y la MC13–16. Por ejemplo, la tendencia al aumento de consumo de medicación analgésica de forma rápida y escalonada, que en último término conlleva un UEM, puede estar asociado a un perfil de personalidad impulsivo. La personalidad impulsiva se expresa en forma de conductas rápidas provocadas por un bajo umbral de paso a la acción donde se subestiman las consecuencias. En este tipo de pacientes esto se traduce en la pérdida de control sobre el consumo de analgésicos, aspecto que queda fuera del alcance de gran parte de la medicación preventiva utilizada en estos pacientes, con la correspondiente mayor dificultad de manejo de su migraña; por ello, el despistaje de rasgos impulsivos puede proporcionar al clínico información que le permita ajustar el pronóstico o diferentes opciones de tratamiento en cada uno de sus pacientes12.
Pretendemos en este trabajo evaluar la impulsividad en diferentes situaciones clínicas de migraña y determinar si existe relación entre la presencia de esta dimensión de la personalidad y una mayor tendencia al uso excesivo de medicación sintomática o la evolución a una migraña crónica.
Material y métodosIncluimos pacientes atendidos consecutivamente por primera vez en una Unidad de Cefalea de un hospital terciario entre enero de 2013 y marzo de 2014. Los diagnósticos de ME, MC, o UEM se llevaron a cabo de acuerdo con la III edición, versión beta de la Clasificación Internacional de Cefaleas (CIC-III)17. Ninguno de los pacientes fue evaluado durante un episodio de migraña agudo. Fueron excluidos aquellos casos con algún trastorno médico o psiquiátrico no incluido dentro de los trastornos del estado de ánimo o de ansiedad, o bien un déficit intelectual que pudiera limitar su capacidad para entender o contestar a las preguntas de los cuestionarios. Se recogieron prospectivamente las características sociodemográficas de los pacientes, si se trataba de una ME o MC, y el tiempo transcurrido en años desde el inicio de su migraña. Registramos el número de días de cefalea durante el mes previo. Excluimos del análisis a los pacientes con migraña episódica de alta frecuencia (entre 10 y 15 días de dolor al mes), al considerar que, pese a tratarse de acuerdo con la CIC-III de una ME, existe un solapamiento con lo que consideramos una MC. Tuvimos en cuenta el uso excesivo de medicación, los antecedentes psiquiátricos, los hábitos tóxicos y el uso durante los meses previos de medicación psiquiátrica o profilaxis antimigrañosa.
Evaluamos el impacto de la migraña con el Headache Impact Test-6 (HIT-6); este test establece mediante 6 preguntas de elección múltiple, cuatro categorías de discapacidad en función de la puntuación: Severa (≥ 60), moderada (56-59), leve (50-55) y ausente (≤ 49)18.
En cuanto a la detección de los trastornos del estado de ánimo y los trastornos de ansiedad utilizamos la Escala de Ansiedad y Depresión Hospitalaria (HADS)19. Se trata de un instrumento de cribado que permite la detección de trastornos depresivos y ansiosos. Es un test autoaplicado con un marco de referencia temporal en la semana previa. Adaptada y validada al español, consta de 14 ítems agrupados en 2 subescalas; ansiedad y depresión. Ninguno de esos ítems hace referencia a síntomas somáticos, lo cual resulta útil en los pacientes migrañosos para evitar la sobrestimación de psicopatología que podría producirse al interpretar síntomas físicos relacionados con la migraña como síntomas somáticos secundarios a ansiedad o depresión. El punto de corte establecido para cada una de las subescalas es de 10.
Para medir la impulsividad usamos la Escala de Impulsividad de Plutchik20. Se trata de un test autoaplicado, diseñado para evaluar conductas impulsivas. Es una herramienta de cribado validada al español, de fácil interpretación y corta duración (se aplica en entre 2 y 5 minutos). Consta de 15 ítems que se refieren a la tendencia del paciente a «hacer cosas sin pensar» o de forma impulsiva. Todos ellos se relacionan con una posible falta de control sobre determinadas conductas englobadas en la capacidad para planificar (3 ítems), control de los estados emocionales (3 ítems), control de las conductas de comer, gastar dinero o mantener relaciones sexuales (3 ítems) y control de otras conductas (6 ítems). (tabla 1). Las respuestas se recogen en una escala de frecuencia que se puntúa de 0 a 3 (nunca, a veces, a menudo, casi siempre). Los ítems 4, 6, 11 y 15 se puntúan en sentido inverso. La puntación total se obtiene sumando todos los ítems y oscila entre 0 y 45. En la versión española los autores proponen un punto de corte de 20, con una sensibilidad del 60% y una especificidad del 74%. La consistencia interna de la escala de acuerdo al coeficiente de fiabilidad alfa de Cronbach fue 0,9 y la fiabilidad test-retest por el coeficiente de correlación de Pearson 0,91.
Escala de impulsividad de Plutchik
| Nunca | A veces | A menudo | Casi siempre | |
|---|---|---|---|---|
| 1. ¿Le resulta difícil esperar una cola? | ||||
| 2. ¿Hace cosas impulsivamente? | ||||
| 3. ¿Gasta dinero impulsivamente? | ||||
| 4. ¿Planea cosas con anticipación? | ||||
| 5. ¿Pierde la paciencia a menudo? | ||||
| 6. ¿Le resulta fácil concentrarse? | ||||
| 7. ¿Le resulta difícil controlar los impulsos sexuales? | ||||
| 8. ¿Dice usted lo primero que le viene a la cabeza? | ||||
| 9. ¿Acostumbra a comer aun cuando no tenga hambre? | ||||
| 10. ¿Es usted impulsivo/a? | ||||
| 11. ¿Termina las cosas que empieza? | ||||
| 12. ¿Le resulta difícil controlar las emociones? | ||||
| 13. ¿Se distrae fácilmente? | ||||
| 14. ¿Le resulta difícil quedarse quieto? | ||||
| 15. ¿Es usted cuidadoso o cauteloso? |
Las respuestas se recogen en una escala de frecuencia puntuada de 0 a 3. Los ítems 4, 6, 11 y 15 se puntúan en sentido inverso.
Fuente: García-Portilla et al.33.
Se compararon las características demográficas y clínicas así como los valores de las diferentes escalas, o la existencia según ellas de ansiedad, depresión o impulsividad entre los grupos de migraña episódica y migraña crónica y, posteriormente dentro de los pacientes con diagnóstico de MC, entre aquellos con y sin UEM. Utilizamos la t de Student o el test de la Chi cuadrado según conveniencia y empleamos para todo ello el software SPSS 22.0.
ResultadosSe incluyeron en el estudio 155 pacientes (22 varones, 133 mujeres). La edad en el momento de su inclusión en el estudio era de 38,2±11,7 años (rango: 18-70) y el tiempo en años desde el inicio de la migraña de 19,2±13,3 (0-54). El número de días de dolor durante el mes previo fue de 17,9±10,4 (1-30).
Cincuenta y un casos (32,9%) padecían una migraña episódica y 104 (67,1%) migraña crónica; dentro de estos últimos en 74 (71,1%) pacientes había uso excesivo de medicación.
En 22 casos (14,2%) se recogía como antecedente ansiedad y/o depresión, pero solo 12 (7,7%) estaban tomando algún psicofármaco en el momento de la inclusión. En cuanto a los hábitos tóxicos 47 pacientes (30,3%) fumaban y 25 (16,1%) lo habían hecho con anterioridad. Treinta y cuatro (21,9%) estaban recibiendo algún fármaco preventivo antimigrañoso.
La severidad de la migraña medida por la escala HIT-6 fue de 61,3±6,5 (42-78) y en el 82,8% de los casos la discapacidad era al menos moderada (HIT-6>55).
Las puntuaciones en los 155 pacientes en las escalas administradas fue de 7,9±4,3 (0-17) en la subescala HADS-ansiedad, 3,6±3,,9 (0-18) en HADS-depresión y 14,1±6,7 (1-32) en la escala de Plutchik. Aplicando los correspondientes puntos de corte, el 28,4% de los pacientes cumplía criterios de ansiedad, el 7,1% de depresión, y el 16,1% de impulsividad.
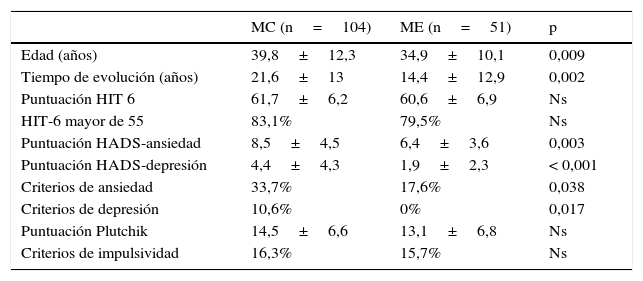
Al comparar las poblaciones de migraña crónica y migraña episódica, las puntuaciones en las subescalas HADS-ansiedad y HADS-depresión, así como el porcentaje de pacientes que cumplían criterios de ansiedad y de depresión eran significativamente mayores en el grupo de MC (tabla 2).
Comparación entre el grupo de migraña episódica y migraña crónica
| MC (n=104) | ME (n=51) | p | |
|---|---|---|---|
| Edad (años) | 39,8±12,3 | 34,9±10,1 | 0,009 |
| Tiempo de evolución (años) | 21,6±13 | 14,4±12,9 | 0,002 |
| Puntuación HIT 6 | 61,7±6,2 | 60,6±6,9 | Ns |
| HIT-6 mayor de 55 | 83,1% | 79,5% | Ns |
| Puntuación HADS-ansiedad | 8,5±4,5 | 6,4±3,6 | 0,003 |
| Puntuación HADS-depresión | 4,4±4,3 | 1,9±2,3 | < 0,001 |
| Criterios de ansiedad | 33,7% | 17,6% | 0,038 |
| Criterios de depresión | 10,6% | 0% | 0,017 |
| Puntuación Plutchik | 14,5±6,6 | 13,1±6,8 | Ns |
| Criterios de impulsividad | 16,3% | 15,7% | Ns |
MC: migraña crónica; ME: migraña episódica; ns: no significativa.
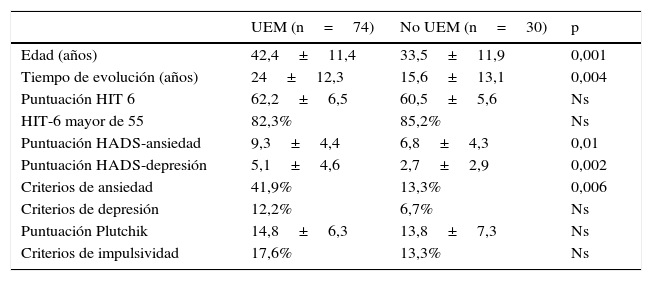
Dentro de los casos con MC, las puntuaciones en HADS-ansiedad y HADS-depresión y el porcentaje de pacientes con ansiedad eran significativamente mayores en el grupo de uso excesivo de medicación (tabla 3).
Comparación entre pacientes con y sin UEM dentro de la población de MC
| UEM (n=74) | No UEM (n=30) | p | |
|---|---|---|---|
| Edad (años) | 42,4±11,4 | 33,5±11,9 | 0,001 |
| Tiempo de evolución (años) | 24±12,3 | 15,6±13,1 | 0,004 |
| Puntuación HIT 6 | 62,2±6,5 | 60,5±5,6 | Ns |
| HIT-6 mayor de 55 | 82,3% | 85,2% | Ns |
| Puntuación HADS-ansiedad | 9,3±4,4 | 6,8±4,3 | 0,01 |
| Puntuación HADS-depresión | 5,1±4,6 | 2,7±2,9 | 0,002 |
| Criterios de ansiedad | 41,9% | 13,3% | 0,006 |
| Criterios de depresión | 12,2% | 6,7% | Ns |
| Puntuación Plutchik | 14,8±6,3 | 13,8±7,3 | Ns |
| Criterios de impulsividad | 17,6% | 13,3% | Ns |
MC: migraña crónica; ns: no significativo; UEM: uso excesivo de medicación.
No encontramos relación alguna entre la puntuación en la escala de Plutchik o el superar el punto de corte para impulsividad, y la presencia de MC o UEM.
DiscusiónLa impulsividad es una de las dimensiones más básicas y relevantes de la personalidad. Se trata de un concepto ampliamente utilizado. Debe ser correctamente explicitado cuando se utiliza ya que existen diferentes concepciones acerca de lo que es la impulsividad. A pesar de la heterogeneidad de las diferentes teorías existen importantes coincidencias entre los autores. Un comportamiento impulsivo responde casi siempre a tres mecanismos subyacentes: la alta sensibilidad a las recompensas, la actuación inmediata sin planificación, y el comportamiento compulsivo en búsqueda de alivio ante la tensión o estrés21.
Si nos centramos en la migraña, la impulsividad puede ser el origen de una anticipación ansiosa del dolor en sí mismo que puede suponer una pérdida de control sobre el consumo de fármacos sintomáticos. Se trata de un fenómeno neurocomportamental que puede representar un riesgo de consumo rápido y aumentado de analgésicos y una consecuente tendencia al uso excesivo de medicación sintomática, que, como ya se ha descrito, es uno de los factores de riesgo más importantes para la cronificación de la migraña10,11,22. Por ello consideramos relevante estudiar esta dimensión psicopatológica en pacientes migrañosos episódicos y crónicos para así evaluar su relación con la presencia de UEM.
Decidimos que el cuestionario de Plutchik constituía una buena opción para el cribado de esta dimensión. Evalúa conductas impulsivas mediante ítems relacionados con una posible falta de control sobre determinadas conductas distintas entre sí20: capacidad para planificar, control de los estados emocionales, control de conductas básicas y otras conductas.
Dependiendo de que el uso excesivo de medicación sintomática por parte del paciente migrañoso responda a la necesidad del alivio de un dolor progresivamente creciente, o a acompañantes comportamentales, como la impulsividad cognitiva, el tratamiento sería diferente23. Así, en el primer caso valdría con la búsqueda del fármaco preventivo más eficaz para cada paciente, mientras que la eficacia de estos fármacos probablemente sería menor en el segundo grupo, haciéndose necesario un abordaje multidisciplinar incluyendo la actuación psicológica sobre estos determinantes; así, esta distinción permitiría un triage de estos pacientes y el desarrollo de estrategias de tratamiento más efectivas.
Debemos recordar aquí la decisión que tomamos en el diseño del estudio por la que no incluimos a pacientes con migraña episódica de alta frecuencia (entre 10 y 15 días de cefalea al mes). Es cierto que su inclusión no hubiese ido en contra de los criterios de la CIC-3 y asumimos ese sesgo de selección. Sin embargo, coincidimos con otros autores24 en la arbitrariedad de los 15 días de dolor como punto de corte entre ME y MC; dado que, en nuestra opinión, el paciente con migraña episódica de alta frecuencia se parece más al que padece MC que al migrañoso episódico, estamos utilizando este criterio en este y otros trabajos en marcha en nuestro grupo.
Un dato a considerar en este estudio es la escasa diferencia entre la edad y discapacidad entre las poblaciones de ME y MC. En cuanto a lo primero ya hemos observado que el migrañoso crónico acude de una forma precoz a nuestra Unidad de Cefaleas25 y es posible que esto se deba al esfuerzo que estamos realizando para que todos los facultativos que remiten pacientes a la misma conozcan la MC. Además, es de destacar la alta severidad medida con la escala HIT-6 en nuestros migrañosos episódicos; es probable que aquí actúe un sesgo de selección al tratarse de casos de ME derivados a una unidad de referencia.
En nuestra serie destaca una fuerte asociación entre la presencia de trastornos del ánimo y la existencia de MC o UEM. Esta mayor frecuencia de trastornos afectivos en estos pacientes ya ha sido recogida en la literatura14. Así, Curone afirma que el 44% de los migrañosos crónicos con UEM presentan trastornos del ánimo12; Raggi comparó estado de ánimo y discapacidad en pacientes con ME y MC con y sin UEM, y señaló que las puntuaciones del inventario de depresión de Beck eran significativamente más altas en los pacientes con MC y UEM26. Sin embargo, no puede afirmarse si la alteración afectiva de este tipo de pacientes se relaciona más con la cronicidad de la migraña o con el uso excesivo de medicación sintomática.
El término «pain panic» o «cefalgiafobia»27 fue acuñado por primera vez por Harvey Featherstone. Con esta palabra se recoge el miedo significativo y descontrolado de los pacientes a volver a presentar una nueva crisis de migraña, y su consecuente necesidad imperante de búsqueda de medicación de forma compulsiva y con escasa conciencia de posibles consecuencias. Se trata de una conducta que suele desembocar en un sobreuso de medicación y que puede estar presente en pacientes migrañosos con dolor de características crónicas y difícil manejo. Si nos remitimos al primer párrafo de esta discusión, existe cierta correspondencia con lo que representa una conducta impulsiva.
De acuerdo con el Cuestionario de Plutchik, en nuestra población a estudio la dimensión psicopatológica de impulsividad es frecuente, aunque, evidentemente, la ausencia de un grupo control no nos permite afirmarlo categóricamente. Sin embargo, no hemos encontrado correlación entre la existencia de MC o el UEM y la presencia de impulsividad.
Hasta la fecha no existen estudios que hayan analizado la presencia de conductas impulsivas en migrañosos ni su relación con el UEM o la presencia de MC que nos permitan comparar nuestros resultados. Por el contrario, sí se han descrito otro tipo de perfiles psicológicos relacionados con patrones de afrontamiento al dolor que parecen complicar el tratamiento y el pronóstico de la migraña12. Así, por ejemplo, la tendencia a la toma compulsiva de medicación se ha puesto en relación con rasgos obsesivo-compulsivos de personalidad. Curone y Cupini han mostrado que el uso excesivo de medicación sintomática asociado a dichas características de la personalidad influye en la respuesta a los tratamientos preventivos y por ende, en el curso clínico de la migraña, desembocando en muchas ocasiones en la cronificación de la misma14,15. En los últimos años se ha avanzado en la descripción de la disfunción orbitofrontal tanto en su aspecto neuropsicológico28 como estructural29 en pacientes con uso excesivo de medicación.
Nuestros resultados negativos al encontrar una relación entre impulsividad y UEM pueden deberse a una elección errónea del instrumento de cribado, a un enfoque inadecuado de la impulsividad como rasgo de personalidad, evaluado de forma categorial no integrada en una personalidad global, o simplemente a que la impulsividad no se asocia al UEM en este tipo de pacientes.
Sin embargo el porcentaje de casos con criterios de impulsividad dentro de la totalidad de la muestra, en nuestra opinión no desdeñable, sugiere que no debemos descartar que la presencia de este rasgo de personalidad constituya un factor importante en la respuesta de estos pacientes al dolor, la medicación preventiva u otros tipos de terapias.
Centrándonos en los sustratos neurobiológicos de la impulsividad, los pacientes con impulsividad presentan una disfunción en los circuitos que median la generación y la regulación de las emociones (córtico-límbicos y córtico-estriatales)30. La disfunción de estos circuitos está mediada por alteraciones de los neurotransmisores modulares principales (serotonina, norepinefrina y noradrenalina), así como por alteraciones en las sustancias blanca y gris27. Los pacientes impulsivos presentan una alteración de la regulación emocional frente a estímulos externos-ambientales o internos31 y el dolor representa un estímulo externo o interno negativo. Podríamos sospechar una hipotética relación entre las bases neurobiológicas de la impulsividad y la base del dolor, sobre todo el dolor crónico. Sirva como apunte que la International Association for the Study of Pain subraya la subjetividad del dolor y sus aspectos pluridimensionales (componente sensorial y afectivo-motivacional.
El procesamiento anormal de información de estos pacientes podría alterar las estrategias de doping32 ya que representan precisamente los esfuerzos cognitivos y comportamentales del paciente destinados a manejar, reducir o tolerar los estímulos externos e internos que amenazan al individuo. ¿Puede influir la impulsividad en la aparición de patrones de afrontamiento disfuncionales al dolor, por ejemplo apareciendo el ya mencionado «pain-panic»? Por ello, actualmente trabajamos en la evaluación de la personalidad de una forma dimensional y, simultáneamente, en la evaluación de posibles diferencias en la respuesta a los tratamientos preventivos en función de la presencia o ausencia de impulsividad en estos sujetos.
ConclusionesLos trastornos del estado de ánimo y sobre todo de ansiedad son frecuentes en pacientes con migraña. Existe una fuerte asociación entre los trastornos del estado de ánimo y de ansiedad y la MC y el UEM, por lo que sería aconsejable un despistaje sistemático de este tipo de trastornos psiquiátricos.
Los pacientes migrañosos presentan con frecuencia impulsividad. No hemos encontrado correlación entre impulsividad y MC o UEM. Sin embargo, esto no significa que su presencia no constituya un factor determinante en el afrontamiento del dolor y la respuesta de estos pacientes a la medicación preventiva.
Son necesarios nuevos estudios que profundicen acerca de la hipotética relación entre las bases neurobiológicas de la impulsividad y el dolor, en especial el de características crónicas, así como de su influencia en la aparición de patrones de afrontamiento al dolor disfuncionales. El perfil psicológico anormal de un paciente con migraña puede tener importantes implicaciones clínicas y terapéuticas. La evaluación psicopatológica es importante por su significado pronóstico ya que puede proporcionar información adicional de utilidad en la decisión entre diferentes opciones de tratamiento.
FinanciaciónEste trabajo no ha recibido financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Presentado parcialmente como Comunicación Oral en el LXV Congreso de la Sociedad Española de Neurología, Barcelona, Noviembre 2013.