Los gangliones intraneurales son lesiones benignas muy infrecuentes que afectan por lo general a nervios periféricos, en su mayoría al nervio ciático poplíteo externo (CPE), pudiendo causar sintomatología de carácter neuropático y comenzando en numerosas ocasiones como una parálisis del mismo, que nos obliga a realizar el diagnóstico diferencial con otras muchas dolencias tales como traumatismos, síndromes de compresión, lesión discal lumbar o tumoral1, pero a la par sabiendo que es preciso un diagnóstico temprano, pues una demora conlleva un daño axonal nervioso que puede ocasionar la denervación muscular2 que en caso del tibialis anterior y fibularis longus y brevis, encargados de la dorsiflexión y eversión del pie, puede ser irrecuperable. Desde la primera descripción de un ganglión intraneural del nervio CPE en 1809, la fisiopatología y por ende los diversos tratamientos propuestos han sido debatidos constantemente, apoyándose igualmente en unos resultados clínicos que no eran regulares además de porcentajes altos de recurrencia. No ha sido hasta 2003 cuando se ha propuesto la teoría por el momento más aceptada, la teoría articular de Spinner3,4, según la cual el autor explica la formación del ganglión a partir de la articulación tibioperonea superior, desde la cual se drena contenido en la rama articular del nervio CPE con la que está conectada, y por un mecanismo univalvular, ese contenido mucinoso va rellenando y disecando en sentido proximal el nervio5–7. Los aspectos más contundentes de esta teoría han sido los clínicos, observándose una disminución de las tasas de recurrencia al introducir en el tratamiento quirúrgico la ligadura o desconexión de esta rama articular8–11.
Se presenta una serie de 2 casos de ganglión intraneural del nervio CPE y se describen las manifestaciones clínicas y de neuroimagen junto a su tratamiento y evolución, haciendo una revisión de la literatura hasta la fecha.
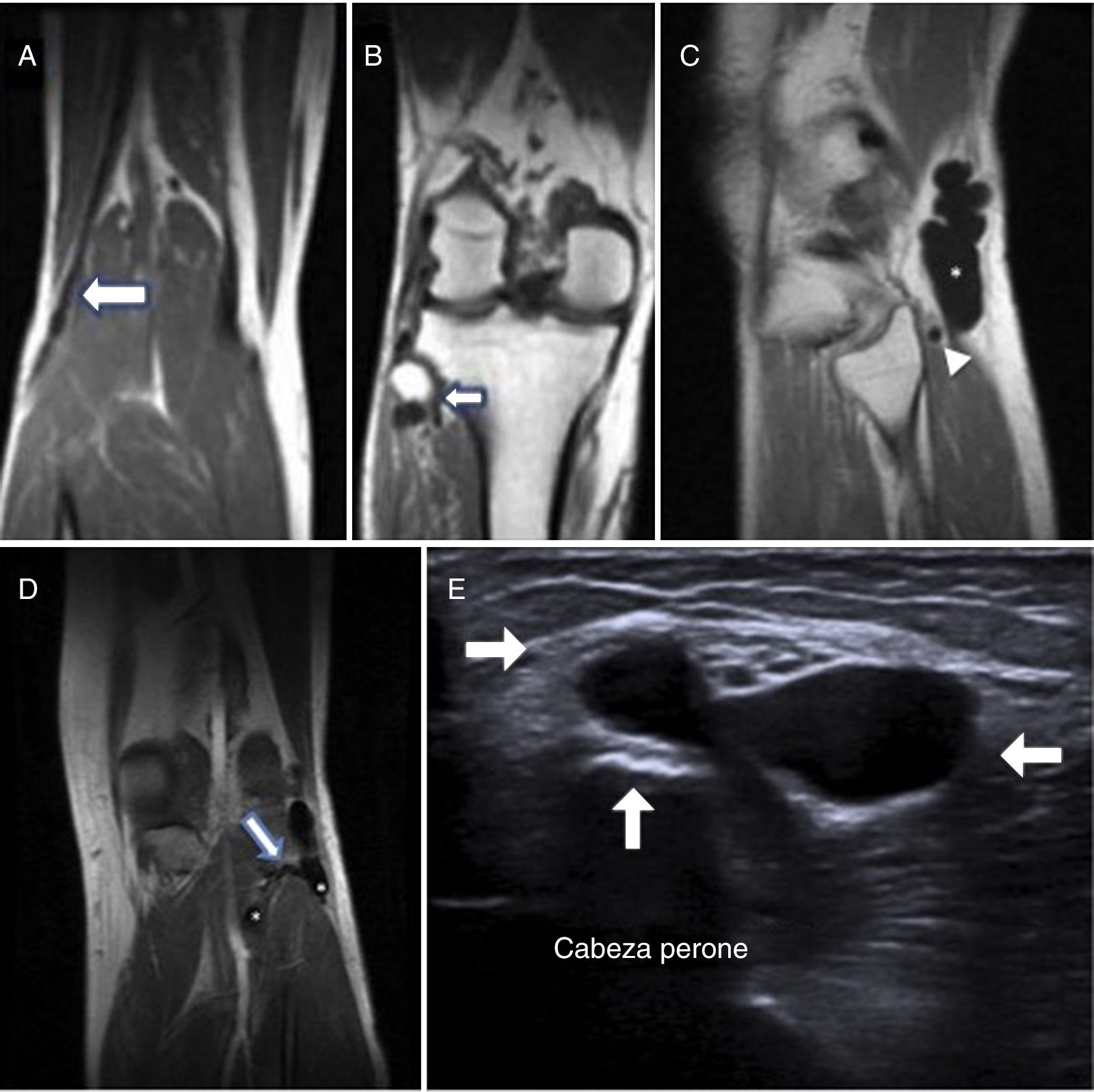
Caso 1Varón de 52 años de edad sin antecedentes personales de interés. Acude por disminución de sensibilidad en dorso de pie y cara externa de la pierna derecha, junto con una marcha en estepaje de 4 meses de evolución. A la exploración se objetiva pérdida de fuerza (2/5) de la flexión dorsal del pie y de la extensión del hallux derecho, ausencia de dolor lumbar a la palpación y reflejos osteotendinosos presentes. El signo de Tinel del nervio CPE a la altura de la cabeza del peroné resultó negativo. Seguidamente se lleva a cabo el estudio neurofisiológico, que da como resultado una neuropatía axonal crónica del nervio CPE derecho. En el electroneurograma se observa un enlentecimiento de la velocidad de conducción motora del nervio CPE en trayecto hueco poplíteo-cabeza de peroné, así como una disminución de amplitud del potencial motor y sensitivo en la rama peroneal superficial. En el electromiograma, tibialis anterior y fibularis longus destacan por la ausencia de actividad espontánea de denervación aguda, junto con signos de reinervación crónica, con potenciales de unidad motora aumentados de amplitud, duración y polifasia. La RM mostró una imagen multilobulada de unos 2cm adosada a la cabeza del peroné y atrofia de musculo tibialis anterior por denervación, siendo compatible con lesión de tipo malformativo o quiste artrosinovial (fig. 1A, B). La ecografía evidenció una estructura tubular anecoica avascular de contenido quístico en el interior del nervio CPE, compatible con ganglión intraneural procedente de la articulación peronea tibial superior.
Caso 1 (A y B) RM, corte coronal que muestra el punto de inicio y fin de la lesión. Caso 2 (C) RM, corte sagital donde se aprecia el aspecto quístico del ganglión (asterisco) y la sección de la rama articular dilatada (punta de flecha). (D) RM, corte coronal donde se observa el nervio peroneo común afectado en zona proximal a la articulación tibioperonea superior y su extensión distal con bifurcación en un componente superficial y profundo, demostrándose la conexión con la articulación tibioperonea superior (flecha contorneada). (E) Imagen ecográfica que muestra límites del ganglión a nivel articular (flechas blancas).
Varón de 53 años, sin trauma previo ni antecedentes personales de interés, acude con cuadro de 6 semanas de evolución de pie caído y parestesias en cara lateral de la pierna izquierda que atribuía a un periodo de excesivo trabajo laboral. En la exploración inicial era palpable una tumoración blanda a nivel de la cabeza del peroné, junto con un signo de Tinel a nivel de esta. Presentaba una fuerza 2/5 en el músculo tibialis anterior y de 3/5 en el extensor hallucis longus. Se realiza el estudio neurofisiológico que determina una neuropatía axonal aguda del nervio CPE izquierdo. El electroneurograma es totalmente concordante con el del primer caso, mientras que, en el electromiograma, tibialis anterior y fibularis longus presentan actividad espontánea de denervación en forma de fibrilaciones y ondas positivas, con potenciales de unidad motora de morfología normal. Por tanto, se realizan de forma conjunta ecografía y RM que determinan una tumoración intraneural de apariencia quística que continúa el trayecto del nervio CPE, observándose distensión y ocupación por contenido líquido de la rama articular, que se extiende hasta la articulación tibioperonea proximal (fig. 1C-E).
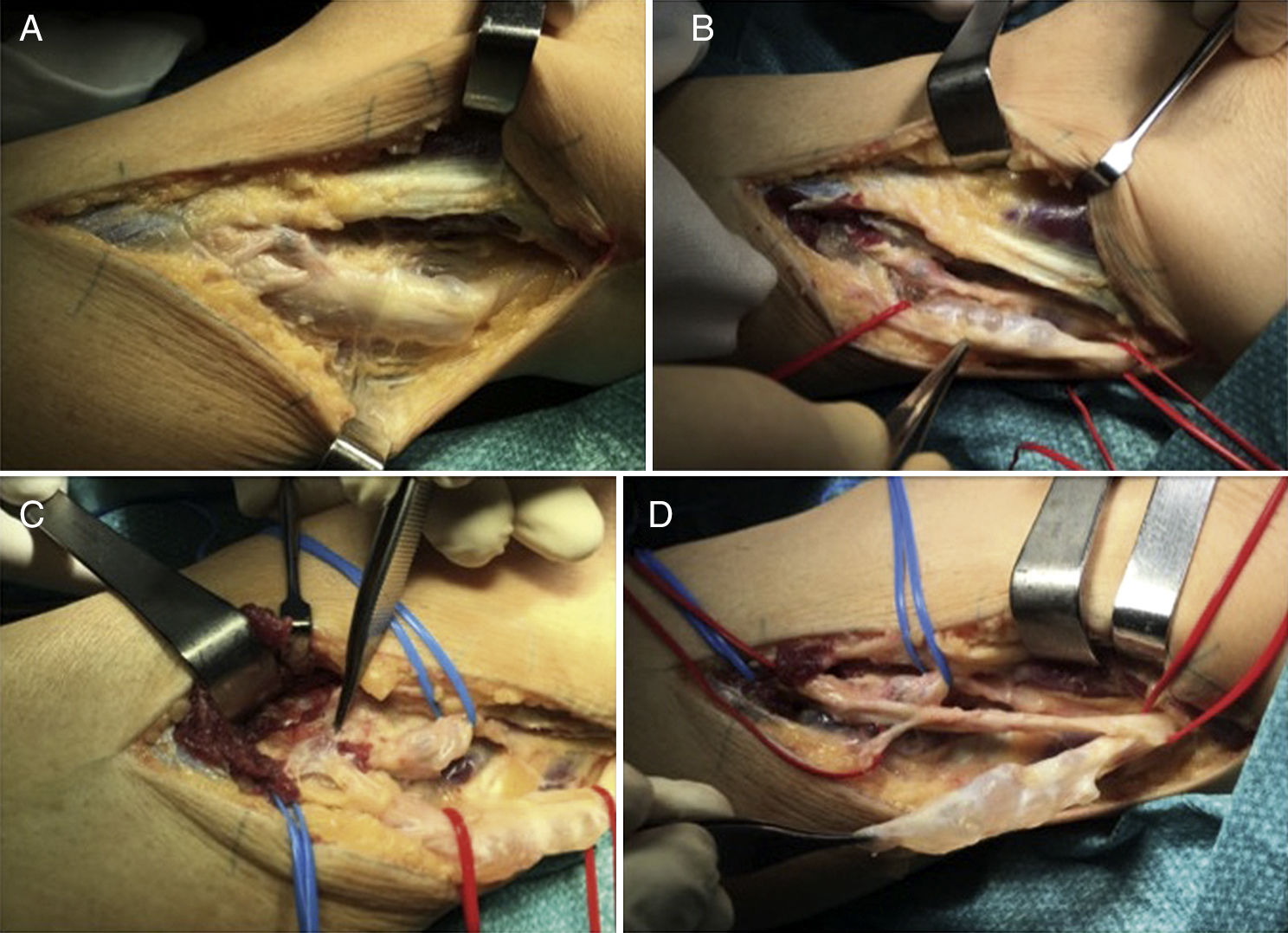
Así pues, basándonos en dicha teoría abordamos ambos casos siguiendo unas pautas similares, identificando y disecando el nervio CPE en la cabeza del peroné hasta la bifurcación del nervio ciático común (fig. 2A y B), identificando la rama articular (fig. 2C) y procediendo a su ligadura con la intención de evitar recidivas, y mediante una epineurotomía longitudinal realizamos el vaciado del contenido quístico y su descompresión (fig. 2D). En ambos casos la evolución fue considerada exitosa, con recuperación total, aunque más tardía, de la sensibilidad; y el aumento de la fuerza muscular en 2 puntos (4/5) en el primer caso, y de 4/5 para tibialis anterior y 5/5 para extensor hallucis longus en el segundo caso, tras 2 y un año de seguimiento respectivamente.
(A) Abordaje lateral por planos. (B) Disección y delimitación del ganglión, apreciándose su composición quística. (C) Obsérvese la zona de conexión con la articulación tibioperonea superior señalada por la pinza de disección junto con la rama articular. (D) Epineurotomía y exéresis del ganglión intraneural.
Analizando la literatura se aprecia que los mejores resultados se obtienen en cuanto al control del dolor, porque la recuperación motora es menos predecible y más variable. Predecir la evolución de estos pacientes tras la intervención quirúrgica es más difícil porque el nervio peroneo común no se regenera tan fácilmente como otros nervios12. Nosotros hemos podido observar que, en ambos casos, a pesar de la existencia preoperatoria de un déficit marcado de dorsiflexión hemos obtenido un resultado muy satisfactorio, con una rápida recuperación motora y sensitiva y sin la complicación más frecuente que es la recidiva. Bajo nuestra experiencia son valores pronósticos más predecibles la denervación muscular previa objetivada por electromiograma, el tiempo de evolución y la edad el paciente.