Introducción
El diagnóstico de los síntomas somáticos sin causa orgánica (SSO) representa un problema difícil de abordar en la atención primaria; el efecto y repercusión que estos síntomas adquieren es de igual dimensión que los efectos de una enfermedad de origen orgánico en la persona que los padece.1 De este modo, la frecuencia y severidad con las que se manifiestan generan la necesidad de tomar medidas frente a estas condiciones usualmente mal diagnosticadas.2 Es importante, al abordar esta situación, hacer énfasis en que este tipo de trastornos son menos estudiados que otros cuadros médicos similares, cuando generan costos de diagnóstico y tratamiento importantes.3
La evaluación de los trastornos de somatización, se realiza con las entrevistas clínicas como: la entrevista clínica estructurada para el DSM (SCID)4 y los protocolos para la evaluación en neuropsiquiatría (SCAN),5 ambas semiestructuradas y que requieren un especialista para su aplicación; el protocolo de entrevista diagnóstica (DIS),6 la entrevista diagnóstica internacional compuesta (CIDI)7 y el protocolo de trastornos de somatización (SDS);8 las tres estructuradas, pudiéndose ser aplicadas por personal administrativo. Todas ellas cuentan con la ventaja de ofrecer diagnósticos CIE-10 y DSM-IV simultáneamente. También se cuenta como escalas auto-aplicadas, más rápidas y sencillas de administrar, como la Escala de Somatización de 12 síntomas de la Lista Revisada de Comprobación de 90 Síntomas (SCL-90-R),9 el Cuestionario de Salud del Paciente con 15 síntomas,10 la escala de severidad de síntomas somáticos (SSS) con 40 síntomas,11 y el cribador de síntomas de somatización (SOMS-7) con siete grupos de síntomas.12
A pesar de que en los últimos años se ha incrementado el número de trabajos publicados sobre SSO y se han precisado criterios para medirlos, los indicadores epidemiológicos no son claros y contribuyen poco a evaluar el problema. Si se analiza la prevalencia reportada en atención primaria, partiendo de la definición más general de somatización, se reporta de 15% a 80% de pacientes con SSO.13-15 No obstante, cuando se utilizan criterios diagnósticos más estrictos, como los del DSM-IV-R,16 muchos casos de pacientes con SSO quedan fuera del diagnóstico. Los criterios DSM-IV de trastorno de somatización permiten identificar sólo una minoría de pacientes con SSO,17 siendo la prevalencia de trastorno de somatización en atención primaria de 1% o menos. Sólo alrededor de un cuarto de los pacientes con SSO frecuentes cumplen los criterios de una de las categorías de trastornos somatomorfos del DSM-IV, usualmente trastorno somatomorfo indiferenciado.18 Por lo anterior, se puede deducir que uno de los principales problemas para la investigación y el diagnóstico de SSO inician con la delimitación de los criterios de clasificación.
Aunque existen diversos instrumentos para identificar SSO;19-21 no se cuenta, todavía, con un instrumento adaptado para medir SSO en población mexicana y que pueda ser utilizado en la población en general que ayude a la investigación. Además, las escalas para evaluar estos síntomas presentan la limitación de estar basadas en criterios diagnósticos del CIE 1022 y del DSM-IV-R16 que, como se señaló, son más adecuadas para evaluar síntomas somáticos en población psiquiátrica que en población en general.2,18,23 En consecuencia, se optó por la validación de la escala de síntomas somáticos revisada (ESS-R), la cual fue construida en España por Sandín24 desde un trabajo exploratorio de síntomas. Esta escala tiene un formato de autoinforme y permite detectar las quejas somáticas presentadas en el último año de forma rápida, valida y confiable en población general y de estudiantes.
En la revisión de la bibliografía se observó que algunos investigadores han aplicado la escala ESS-R;25-27 sin embargo, hasta el momento, no se ha localizado ninguna investigación de validación o estandarización en muestras mexicanas. De ahí que la presente investigación tiene como objetivo validar la escala ESS-R en población de estudiantes universitarios, estudiando la consistencia interna, estructura factorial y distribución. Se espera una estructura de ocho factores correlacionados (inmunológico general, cardiovascular, respiratorio, gastrointestinal, neurosensorial, musculo-esquelético, piel-alergia y genitourinario) en ambos géneros, con consistencia interna alta y distribución asimétrica positiva, además de uni-dimensional para los síntomas del aparato reproductor femenino.24 La estructura dimensional de la escala está propuesta desde un análisis de contenido y cálculos de consistencia interna, pero nunca ha sido establecida por análisis factorial.
Métodos
Se trabajó con una muestra por cuotas de género de 446 estudiantes universitarios de la ciudad de Toluca. Las edades oscilaron entre 18 y 25 años con una media de 20.66 años y una desviación estándar de 1.82. De los estudiantes, 99% (442 de 446) era soltero y 1% (cuatro de 446), casado. El criterio de exclusión fue padecer enfermedades orgánicas temporales o crónicas.
Como instrumento de medida se empleó la escala de síntomas somáticos revisada (ESS-R; Sandin, 1999)24 evalúa las quejas somáticas ocurridas en el último año. Consta de 90 ítems y toma como base los síntomas más comunes en los trastornos que afectan a los diferentes sistemas del organismo humano: inmunológico general (IG): 1, 9, 17, 25, 33, 41, 49, 57, 65 y 73, cardiovascular (CV): 2, 10, 18, 26, 34, 42, 50, 58, 66 y 74, respiratorio (RS): 3, 11, 19, 27, 35, 43, 51, 59, 67 y 75, gastrointestinal (GI): 4, 12, 20, 28, 36, 44, 52, 60, 68 y 76, neurosensorial (NS): 5, 13, 21, 29, 37, 45, 53, 61, 69 y 77, músculo-esquelético (ME): 6, 14, 22, 30, 38, 46, 54, 62, 70 y 78, piel y alergia (PA): 7, 15, 23, 31, 39, 47, 55, 63, 71 y 79, genitourinario (GU): 8, 16, 24, 32, 40, 48, 56, 64, 72 y 80, y aparato reproductor femenino (RF): 81, 82, 83, 84, 85, 86, 87, 88, 89 y 90 (Figura 1). Los participantes tienen que contestar cada ítem señalando la frecuencia con los que hayan experimentado cada síntoma durante el último año, de acuerdo con un rango de cinco puntos: 0 "Nunca"; 1 "raras veces (no más de una vez al año); 2 "algunas veces"; 3 "frecuentemente (aproximadamente una vez al mes) y 4 "más de una vez al mes". La estabilidad temporal para un período de un mes varía de 0.73 a 0.82 por la correlación test-retest.24 Se ha encontrado alta validez predictiva con otros indicadores de salud física.28
Figura 1. Ítems de la escala de síntomas somáticos revisada (ESS-R).
A los participantes se les informó sobre los objetivos del estudio y las recomendaciones sobre la forma más adecuada de responder a los ítems. La participación fue voluntaria y anónima con consentimiento informado; se garantizó la confidencialidad de la información. El protocolo de investigación fue aprobado por el comité de ética de la Universidad Autónoma del Estado de México.
Los valores de consistencia interna de la escala y los factores se estimaron por el coeficiente alfa de Cronbach (α). Para evaluar la validez estructural de la escala se aplicó análisis factorial confirmatorio, empleando el método de Mínimos Cuadrados Generalizados (GLS). Se consideraron siete índices de ajuste: el cociente Ji cuadrada/gl y el valor de la función de discrepancia (FD) (≤2 buen ajuste y ≤3 adecuado), el parámetro de no centralidad poblacional (PNCP) (≤1 buen ajuste y ≤2 adecuado), el error cuadrático medio de aproximación (RMS EA) y el residuo estandarizado cuadrático medio (RMS SR) (≤0.05 buen ajuste y <0.08 adecuado), así como el índice de bondad de ajuste de Jöreskog-Sörbom (GFI) (≥0.95 buen ajuste y ≥0.90 adecuado) y su forma ajustada (AGFI) (≥0.90 buen ajuste y ≥0.85 adecuado).29 La normalidad de las distribuciones se contrasta por la prueba de Kolmogorov-Smirnov.
Resultados
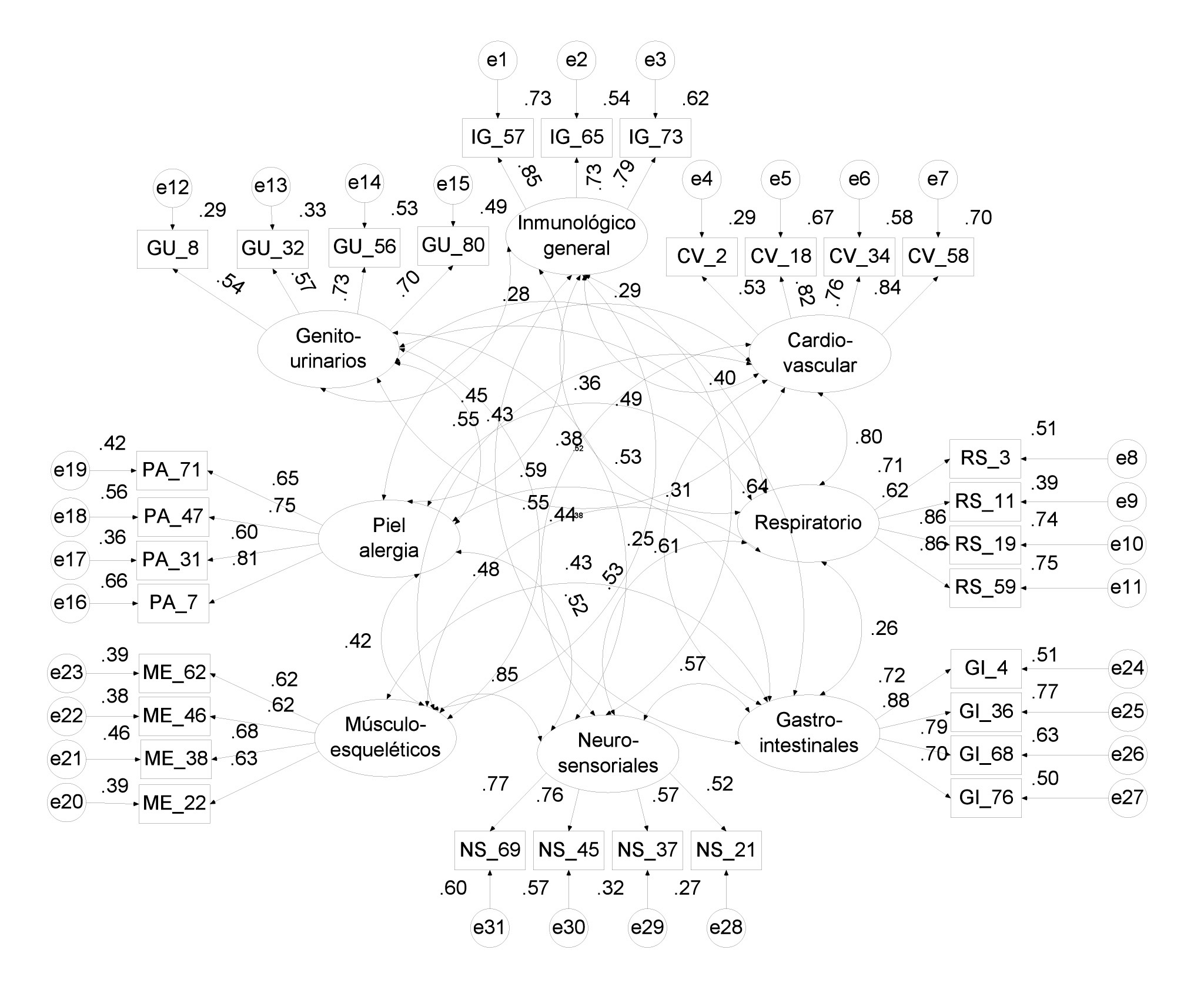
Se contrasta un modelo de ocho factores correlacionados con diez indicadores cada uno en la muestra conjunta de mujeres y hombres. Se observan indicadores y correlaciones con valores no significativos, resultando en general los índices de ajuste malos (FD = 10.97, PNCP = 3.64, GFI = 0.72 y AGFI = 0.70), salvo Ji cuadrada/gl = 1.49 y RMSEA = 0.03. Los valores de consistencia interna de los factores son altos con diez indicadores para cada uno, variando de 0.72 (IG) a 0.87 (GI) con una media de 0.80. Se procede a eliminar las correlaciones no significativas y estimar de nuevo los parámetros. Se seleccionan aquellos indicadores con valores significativos más altos y con los mejores índices de consistencia interna (correlación del ítem con el resto de la escala). Así, se tomaron cuatro indicadores por factor, salvo tres para el inmunológico general. Al estimar el modelo se obtienen todos los valores significativos y unos índices de ajuste adecuados en general: Ji cuadrada/gl = 2.08, FD = 1.90, PNCP = 0.98, RMSEA = 0.05, GFI = 0.88 y AGFI = 0.85 (Figura 2). Los valores de consistencia interna con indicadores reducidos varían de 0.70 (GU) a 0.87 (GI), con una media de 0.77. Además, empleando el método multigrupo separando ambos géneros, el ajuste es adecuado en hombres y mujeres: Ji cuadrada/gl = 1.51, FD = 2.76, PNCP = 0.9 y RMSEA = 0.05. Los parámetros de los indicadores son significativos en ambas muestras. En varones todos los factores están correlacionados, pero en mujeres la mayoría resultan independientes.
Figura 2. Modelo estandarizado de ocho factores correlacionados.
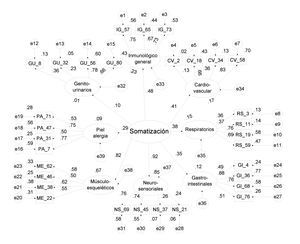
Se calcula por suma simple los puntajes de cada factor y el total. Las distribuciones son asimétricas positivas; es decir, se concentran en las respuestas de baja frecuencia, y no se ajustan a una curva normal (Tabla 1). Al extraer los factores (de segundo orden) de las ocho puntuaciones, por el criterio de Kaiser, se define una solución unidimensional que explica 44.23% de la varianza con saturaciones mayores a 0.48 por GLS. Se contrasta un modelo jerarquizado de un factor general de somatización que determina a ocho factores con cuatro indicadores cada uno, salvo IG con tres. Se observan parámetros no significativos: la determinación de los factores CV y GU por el factor general de somatización, así como los indicadores del factor CV. Los índices de ajuste son en general adecuados: Ji cuadrada/gl = 2.19, FD = 2.10, PNCP = 1.14, RMSEA = 0.05, GFI = 0.86 y AGFI = 0.84 (Figura 3). El ajuste del modelo de factores correlacionados es significativamente mejor que el jerarquizado (Δ Ji cuadrada (20) = 89.96, p <0.01).
Figura 3. Modelo estandarizado jerarquizado.
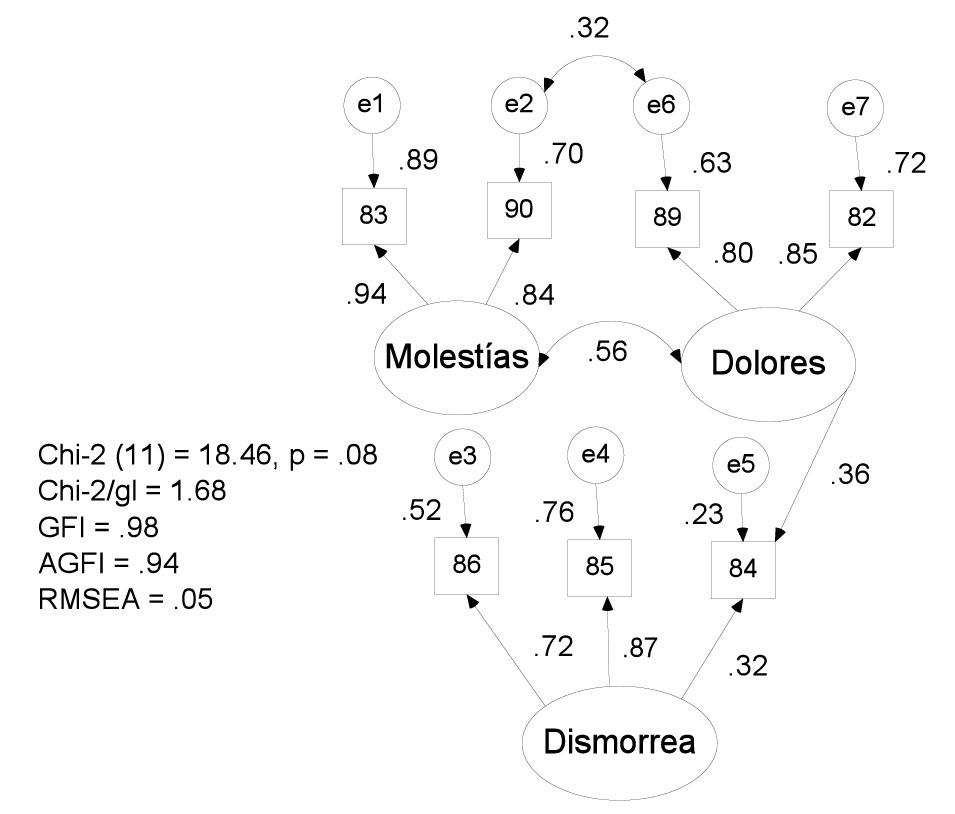
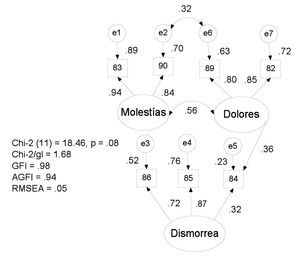
La consistencia interna de los 10 ítems de síntomas del aparato reproductor femenino es alta (α = 0.76). La distribución es asimétrica positiva y no se ajusta a una curva normal. Un modelo de tres factores: molestias (83 y 90) (α = 0.89), dolores (82 y 89) (a = 0.80) y dismenorrea (84, 85 y 86) (α = 0.76) presenta buen ajuste a los datos (Ji cuadrada (11, N = 446) = 18.46, p = .08, Ji cuadrada/ gl = 1.68, FD = 0.08, PNCP = 0.03, RMSEA = 0.05, GFI = 0.98 y AGFI = 0.94), frente a un modelo de un factor, aún reduciendo sus indicadores a siete (sin 85, 86 y 87) e introduciendo una correlación entre las varianzas residuales de dolores musculares y molestias generales durante el período: Ji cuadrada (13, N = 446) = 46.74, p <0.01, Ji cuadrada/gl = 3.60, FD = 0.21, PNCP = 0.15, RMSEA = 0.11, GFI = 0.94 y AGFI = 0.87. En el modelo trifactorial se contemplan como correlacionados los factores de molestias y dolores, el factor de dolores es predictor flujo menstrual excesivo, además se añade la correlación entre las varianzas residuales de dolores musculares y molestias generales durante el período (Figura 4).
Figura 4. Modelo estandarizado de tres factores para síntomas del aparato reproductor femenino.
Discusión
La escala ESS-R mide los síntomas somáticos de distintos sistemas orgánicos a diferencia de otros instrumentos cortos que se centran en síntomas aislados.9,12 Al existir una propuesta de agrupación de síntomas con base en contenido (sistema afectado), lo correcto era poner a prueba dicha hipótesis estructural por medio del análisis factorial confirmatorio. Al reducir los indicadores y quedarnos con los mejores y más homogéneos (cuatro por factor, salvo tres para inmunológicos generales) se valida la estructura de ocho factores comunes a hombres y mujeres. Aunque parece subyacer un factor general de somatización, el modelo de factores correlacionados se ajuste mejor a los datos, a lo que contribuye sobre todo el reporte de los hombres. Las mujeres parecen diferenciar más las quejas de los distintos sistemas. No obstante, el modelo de factores correlacionados es válido para ambos géneros. Los valores de consistencia interna son altos, incluso al reducir indicadores, coincidiendo con los informados de 0.78 a 0.92 por Sandín,25 también obtenidos entre estudiantes universitarios.
El hecho de obtener, por análisis factorial exploratorio, una dimensión general desde los ocho puntajes de los factores justifica el cálculo de una puntación total, siendo otro argumento a favor la alta consistencia interna. Como se esperaba las distribuciones del puntaje total, de los factores e ítems tienen sesgo hacia las bajas frecuencias de reporte, al tratarse de muestra extraída de población de jóvenes estudiantes universitarios, entre usuarios de servicios sanitarios el puntaje total podría aproximarse más a una curva gausiana. La desviación de la normalidad motivó optar por el método de mínimos cuadrados generalizados en lugar de máxima verosimilitud que es más sensible a la violación de este supuesto, precisamente el coeficiente de curtosis multivariada de Mardia resulta mayor de 70.30
En ambos géneros la dimensión general de somatización determina sobre todo a los síntomas neurosensoriales, típicos de trastornos de somatización y conversión, así como musculo-esqueléticos; por el contrario, los síntomas genitourinarios, de la piel y alérgicos poseen menor influencia de este factor. Así parece que el factor general afecta más a la motilidad y sensibilidad voluntarias que al sistema vegetativo.
Los diez síntomas del aparato reproductor femenino son consistentes, pero no definen un único factor, por el contrario la estructura es compleja. Al aplicar análisis factorial exploratorio se observan tres factores correlacionados y al emplear análisis factorial confirmatorio, contemplando los índices de modificación para mejora del ajuste, se propone que dos factores (malestar y dolor) correlacionen entre sí, pero queden independientes de dismenorrea, salvo la predicción del flujo sanguíneo abundante (indicador de dismenorrea) por el factor de dolor. Esta última relación podría reflejar presencia de quistes foliculares en algunas jóvenes. Existe una fuerte asociación entre dolores musculares y molestias generales de mareos, vómitos y náuseas durante el período, pero al ser entre las varianzas residuales probablemente no se deba a dolor menstrual, sino a otra causa externa al aparato, como podría ser síndrome de ansiedad general. Precisamente, al extraer los factores de los 90 ítems en la muestra de mujeres, ambos reactivos saturan en el factor musculo-esquelético, que agrupa síntomas mediados por niveles altos de estrés.
Como limitaciones de este estudio debe señalarse el carácter incidental de la muestra y la naturaleza de auto-reporte de los datos. Las generalizaciones deben tomarse como hipótesis y ser aplicadas sobre todo en población universitaria joven, pudiendo variar los resultados si se emplean instrumentos de otra naturaleza, como entrevistas abiertas. Se concluye que la escala y factores son consistentes. La estructura de ocho factores correlacionados comunes a hombres y mujeres se ajusta a los datos, aunque reduciendo el número de indicadores, así sería conveniente simplificar la escala a 31 ítems. Los síntomas premenstruales definen tres factores en una relación compleja con buen ajuste a los datos. Se sugiere replicar el estudio y validar sus hipótesis en población clínica de atención primaria, asimismo baremar la escala por los percentiles en población no clínica acudiendo a procedimientos de muestreo probabilístico.
Conclusiones
La escala y factores son consistentes. La estructura de ocho factores correlacionados comunes a hombres y mujeres se ajusta a los datos, aunque reduciendo el número de indicadores, así sería conveniente simplificar la escala a 31 ítems. Los síntomas premenstruales definen tres factores en una relación compleja con buen ajuste a los datos. Se sugiere replicar el estudio y validar sus hipótesis en población clínica de atención primaria, asimismo baremar la escala por los percentiles en población no clínica acudiendo a procedimientos de muestreo probabilístico.
Correspondencia: Blanca Guadalupe Alvarado Bravo.
Filiberto Gómez s/n. Col Guadalupe km. 1.5. Carretera Toluca Naucalpan. Toluca, México.
Teléfono: 722 2721518, fax: 2720076.
Correo electrónico:bgab03@yahoo.com.mx
Recibido: Julio 2011.
Aceptado: Septiembre 2011