Objetivo: Determinar la prevalencia y mortalidad del Síndrome de Dificultad Respiratoria Aguda (SDRA), en nuestra unidad de cuidados intensivos.
Material y métodos: Estudio retrospectivo y descriptivo. Se revisaron los expedientes de los pacientes ingresados al servicio entre enero de 2005 a enero de 2010, que cumplieran los criterios de SDRA del consenso Americano-Europeo. Treinta y seis niños fueron ingresados al estudio. Se utilizó estadística descriptiva para reportar los resultados.
Resultados: En el periodo de estudio ingresaron 767 pacientes, de los cuales solo el 4.7% (n=36) cumplieron los criterios de SDRA, el 66.6% (n=24) de los casos se debió a causa pulmonar directa y el 33.3% (n=12) a causa indirecta. Se reporta una mortalidad global de 50%, el grupo de edad mayormente afectado fue el de mayor a un año de edad. La mayoría de los pacientes ingresaron con un índice de oxigenación, en el rango de >15 a <35.
Conclusiones: Los resultados obtenidos de prevalencia concuerdan con la literatura respecto a unidades polivalentes, así como a la mortalidad general. Dividiendo las causas entre directas e indirectas, se observa que en nuestro estudio predominan las causas directas. Se necesitan realizar estudios por grupo de edad, para obtener mejores resultados estadísticos.
Objective: To determine the prevalence and mortality of acute respiratory distress syndrome (ARDS) in our intensive care unit.
Material and methods: Retrospective and descriptive review of patients admitted to the service between January 2005 and January 2010. Thirty six children with ARDS were enrolled. We used descriptive statistics to report results.
Results: During the study period 767 patients were admitted, of which 4.7% (n=36) met criteria for ARDS. 66.6% (n=24) of the cases were due to direct pulmonary causes and 33.3% (n=12) due to indirect pulmonary causes. We found an overall mortality of 50%, the age group mostly affected was >1 year of age. Most patients were admitted with an oxygenation index in the range of> 15 to <35.
Conclusions: The prevalence results are consistent with the literature on multi-purpose units, as well as overall mortality. Dividing the direct and indirect causes observed in our study direct causes predominate. Other studies are needed by age group to obtain better statistical results.
Introducción
En 1967, Ashbaugh y colaboradores introdujeron el término de Síndrome de Dificultad Respiratorio Agudo del adulto (SDRA), para un espectro de condiciones caracterizada por hipoxemia severa (Índice de Kirby PaO2/FiO2 <300, para lesión aguda pulmonar y <200 para SDRA), aparición de infiltrados bilaterales en la radiografía de tórax, distensibilidad pulmonar reducida y presión arterial pulmonar en cuña <18 mmHg o sin evidencia clínica, de hipertensión de la aurícula izquierda.1-4 Las alteraciones anatomopatológicas muestran atelectasias, membrana hialina y edema pulmonar. Las alteraciones son causadas por enfermedades críticas no relacionadas como por ejemplo sepsis y neumonía por aspiración.5-15 Dado que esta patología también afecta a los niños, el Consenso Americano Europeo decidió cambiar el nombre de "adulto" a "agudo", para englobar a toda la población.
Antes de las definiciones del Consenso Americano Europeo, existían pocos estudios que se centraban en niños con falla respiratoria hipoxémica aguda. Posterior a esta publicación, se han identificado algunos estudios principalmente en países desarrollados, aunque existen algunos en países en vías de desarrollo y en Latinoamérica.5-8,11,13,14
La mortalidad global en niños que padecieron lesión pulmonar aguda (LPA), se encuentra en el rango entre 18% a 27%, y no es de sorprender que la mortalidad se incremente del 29% al 50%, en los pacientes que desarrollaron SDRA/LPA, en contraste con los que no desarrollaron SDRA/LPA, en los cuales la mortalidad se presenta entre un 3% al 11%. Generalmente la mortalidad, se eleva principalmente porque cursan con síndrome de disfunción orgánica múltiple.5-15 Se estima que en los Estados Unidos de Norteamérica cada año, entre 2 500 a 9 000 niños desarrollan LPA, contribuyendo con 500 a 2 000 muertes al año.1112
En algunos estudios, se ha encontrado correlación con ciertos factores de riesgo, tales como el género masculino. Estudios en niños como el ESPNIC ARDS, ha evidenciado que niveles altos de testosterona, pueden tener efectos deletéreos en estos pacientes.11,12 Se ha visto una correlación entre el índice de Kirby, en el día uno y el deterioro futuro del paciente y su mortalidad. Otros estudios, continúan con la controversia entre la relación de los parámetros respiratorios y su asociación con los parámetros pronósticos. Actualmente, se trata de correlacionar los marcadores biológicos y la enfermedad desencadenante para el futuro pronóstico, sin embargo, estos marcadores aun no están bien comprendidos. Se está estudiado también el polimorfismo genético, dado que se ha demostrado que el genotipo DD esta más relacionado, con una mayor mortalidad en pacientes quienes desarrollan LPA.9-12,14-18 Independientemente de los factores de riesgo asociados en pacientes con LPA, en algunas situaciones, la enfermedad de base puede determinar el resultado final. Se ha visto que hasta el 83.3% de los pacientes, que presentan inmunodeficiencias fallecen.12,15 Por otra parte, cerca del 40% de los pacientes ingresados a la Unidad de Cuidados Intensivos Pediátricos (UCIP), requieren de ventilación mecánica y cerca del 14% de ellos, sufren de falla respiratoria hipoxémica aguda.5-8,11,19
En pacientes adultos, una gran variedad de enfermedades graves pueden originar LPA. El pronóstico depende de si la lesión pulmonar, es directa o indirecta. Las enfermedades subyacentes más comunes en niños, también se pueden dividir en lesión pulmonar indirecta, como el choque séptico el cual ocurre en el 34% de los casos y lesión directa, causada por enfermedades pulmonares como la neumonía por virus sincitial respiratorio (VSR) en el 15.9% de los casos, neumonía bacteriana y aspirativa en más del 15% de los casos. Menos frecuente son los casos de casi ahogamiento, enfermedades cardíacas, enfermedades oncológicas y politraumatizados.5,9-12,15,16
El objetivo de este estudio es determinar la prevalencia y mortalidad del SDRA, en nuestra unidad de cuidados intensivos.
Material y métodos
Estudio de tipo observacional, retrospectivo y descriptivo. Se incluyeron los pacientes ingresados al servicio entre enero de 2005 a enero de 2010, que cumplieran los criterios establecidos del Consenso Americano Europeode Acute Respiratory Distress Syndrome (ARDS), los cuales se presentan a continuación:
- Hipoxemia aguda (PaO2/FiO2 <300 para lesión aguda pulmonar y <200 para SDRA).
- Radiografía de tórax con infiltrado bilateral.
- Exclusión de patología cardíaca (presión arterial pulmonar en cuña <18 mmHg o sin evidencia clínica de hipertensión de la aurícula izquierda)
Se excluyeron los pacientes que tuvieran información incompleta y se eliminaron a los que no cumplieron los criterios del Consenso Americano Europeo de SDRA. Los datos se ordenaron y resumieron en el programa Excel de Microsoft versión XP y analizaron según la estadística descriptiva. Se determinaron medidas de tendencia central, como la media. La dispersión de los datos se valoró con la desvíación estándar (DE).
Todos los pacientes fueron atendidos en la UCIP del Hospital Universitario Dr. José Eleuterio González, la cual cuenta con siete camas cerradas y aisladas, existe una relación enfermera paciente de 3:1, pedíatras subespecialistas de guardia las 24 horas del día, así como inhaloterapistas y especialistas en nutrición clínica.
Resultados
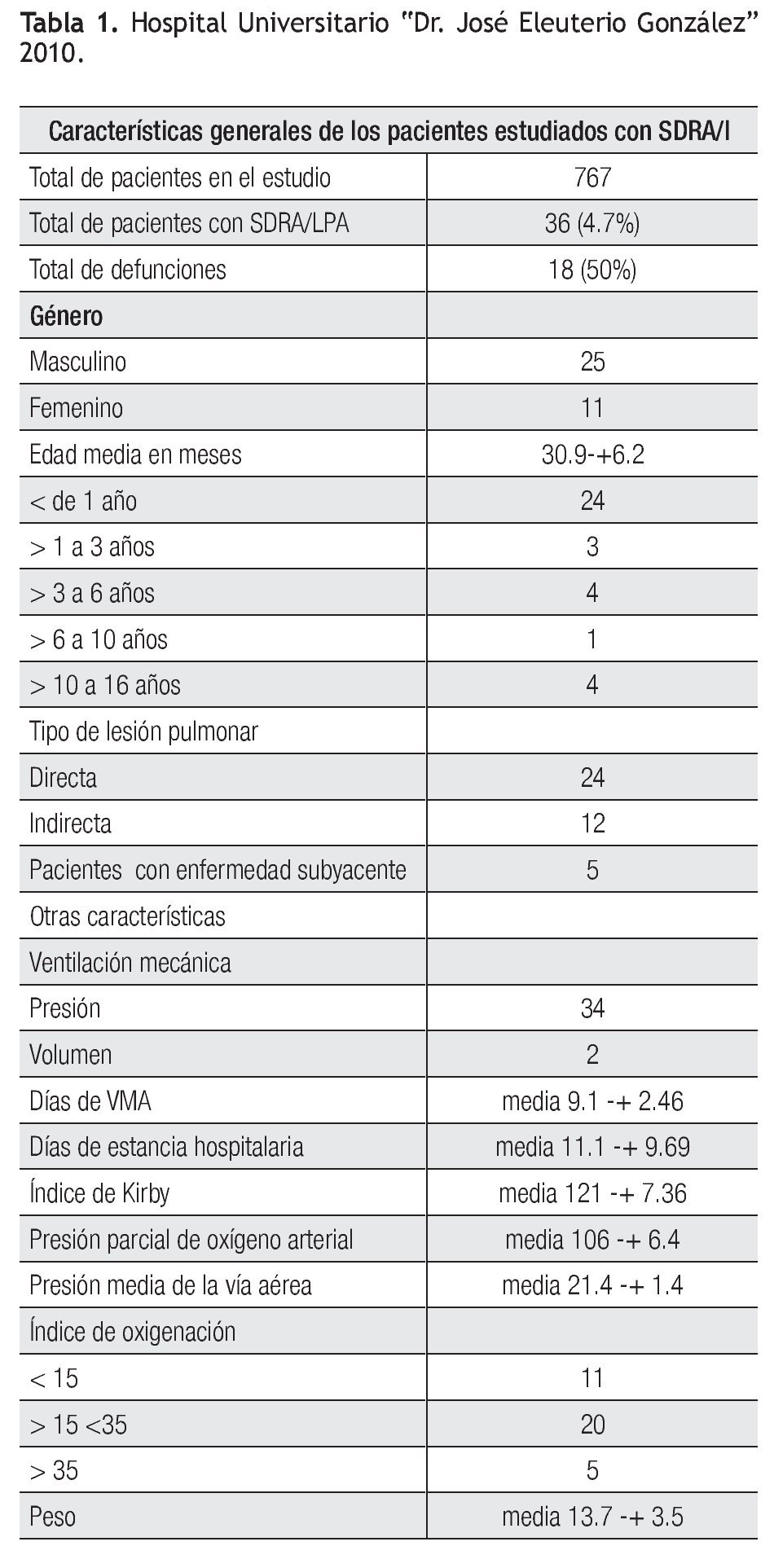
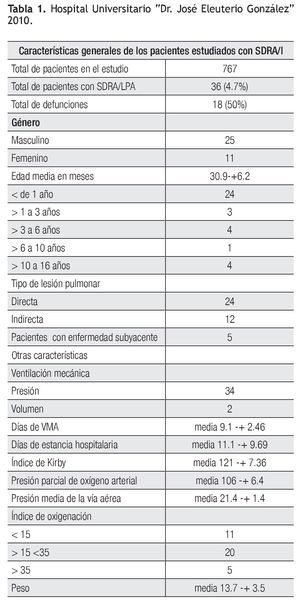
Se analizaron un total de 767 pacientes, que ingresaron durante el periodo de estudio, de los cuales solamente cumplieron los criterios establecidos, 36 pacientes que corresponde al 4.7%. De los pacientes estudiados falleció el 50% (n=18). Estaba constituido por 11 pacientes del género femenino y 25 del género masculino. En cuanto a la distribución de los pacientes por grupo de edad, encontramos que hubo 24 menores de un año, tres pacientes de uno a tres años, cuatro de tres a seis años, un paciente de seis a 10 y cuatro fueron mayores de 10. La media de edad fue de 30.9 meses, con una DE +/-6.2. El tipo de SDRA fue directo en 24 pacientes e indirecto en 12 pacientes, solamente cinco pacientes tenían una enfermedad subyacente al momento de diagnóstico de SDRA, de los cuales fallecieron el 60% (n=3).
En cuanto a la ventilación mecánica se observa que la modalidad más frecuentemente utilizada, fue la de presión en un 94.4% (n=34) y por volumen, solo en el 5.6% (n=2). Los días de ventilación mecánica tuvieron una media de 9.1 con una DE +/-2.46, con estancia hospitalaria con una media de 11.1 días y DE +/-2.69. La media del índice de Kirby al realizar el diagnóstico de SDRA fue de 121, con una DE +/- 7.36, la presión media de la vía aérea que se manejó durante la ventilación fue de 21.4 de media, con una DE +/-1.4. La gravedad de la hipoxemia se determinó con el índice de oxigenación, en donde el 30.5% (n=11) tuvo un índice de oxigenación <15, el 55.5% (n=20) estuvo en el rango entre >15 a <35 y con un índice de oxigenación >35 solamente, el 13.8% (n=5) (Tabla 1).
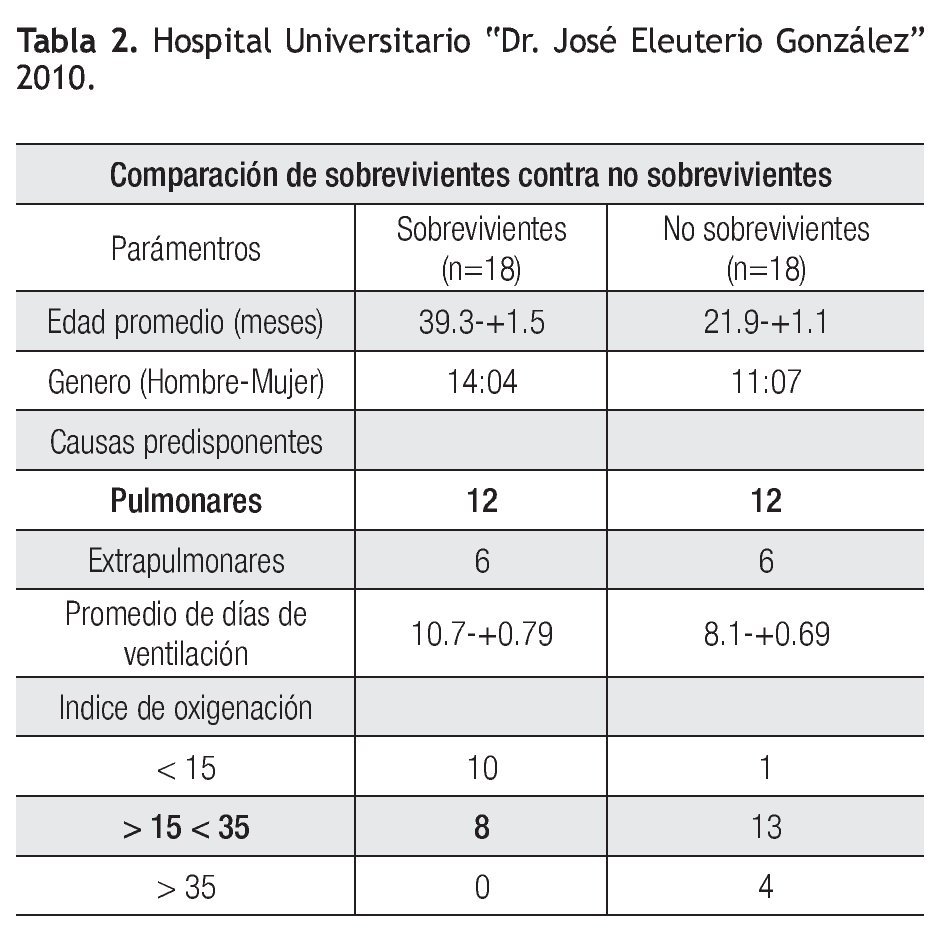
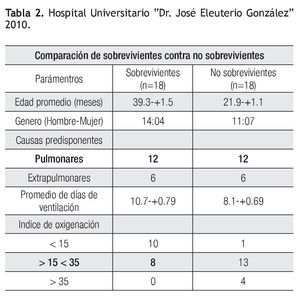
La media de edad de los pacientes que sobrevivieron fue de 39.3 meses con una DE +/-1.5. Fallecieron 14 masculinos y cuatro femeninos. En cuanto al origen del SDRA, sobrevivieron 12 pacientes (66%) con lesión directa y seis pacientes (33%), con lesión indirecta. La media de días de ventilación en el grupo que sobrevivió fue de 10.7 días, con DE +/- 0.79 y de 8.1 días con DE +/-0.69, en los que no sobrevivieron. En cuanto al índice de oxigenación, de los que cursaron con <15, 10 sobrevivieron y uno falleció, entre el grupo de >15 a <35, ocho sobrevivieron y 13 no sobrevivieron, los de un índice de oxigenación >35 el 100% (n=4), no sobrevivió (Tabla 2).
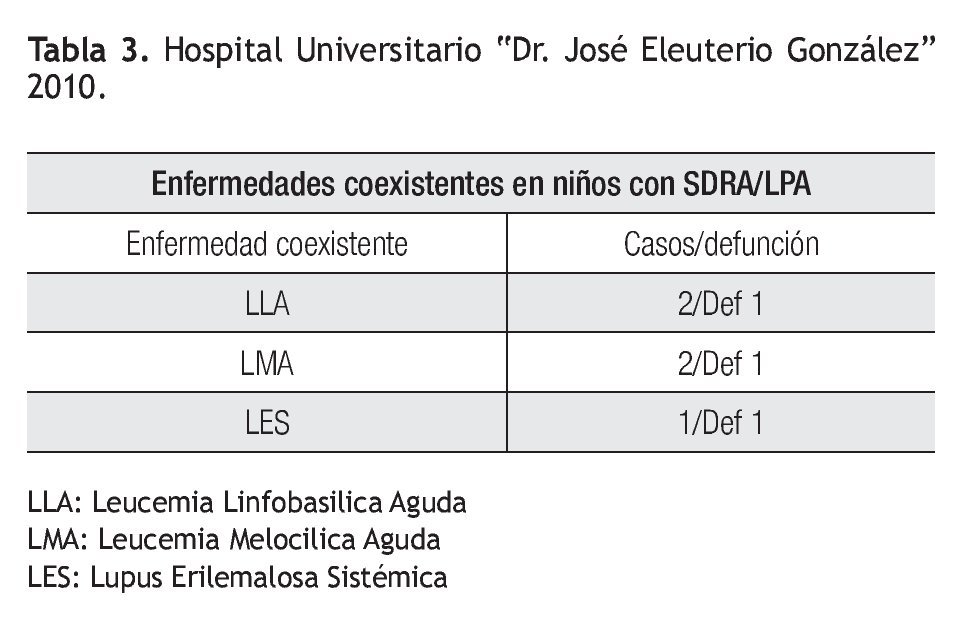
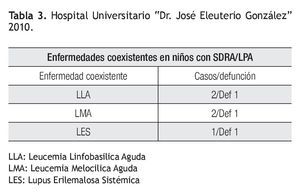
Se encontró en la población de estudio, cinco pacientes con alguna enfermedad coexistente, dos pacientes con leucemia linfoblástica aguda, de los cuales uno falleció, dos pacientes con leucemia mieloblástica aguda, de los cuales también uno falleció y otro paciente con lupus eritematoso sistémico, el cual también falleció.
Por otra parte, el 66.6% (n=24) de los pacientes que ingresaron al estudio tuvieron lesión pulmonar directa. Dentro de las causas de lesión pulmonar directa, la neumonía correspondió al 87.5% (n=21), neumonía aspirativa a 4.1% (n=1), neumonía asociada al ventilador a 4.1% (n=1) y síndrome coqueluchoide a 4.1% (n=1). La lesión pulmonar indirecta se encontró en el 33.3% (n=12) de los pacientes, dentro de las causas encontramos que el 83.3% (n=10) se debió a choque séptico, 8.3% (n=1) a quemaduras y el 8.3% (n=1) restante se debió a lupus eritematoso sistémico.
Por último, encontramos una mortalidad general de 50%. Fallecieron 12 pacientes (33.3%) con lesión pulmonar directa y seis (16%), con lesión pulmonar indirecta. Las causas más prevalentes fueron neumonía en el grupo de lesión pulmonar directa y choque séptico en el grupo de lesión pulmonar indirecta (Tabla 3).
Discusión
La literatura médica internacional refiere una prevalencia de 2% en la población adulta a los 90 días, en países desarrollados donde también se cuenta con estudio de poblaciones pediátricas, se reporta el 30%.6,8,9,12,15,17,20,21 En nuestro estudio, encontramos una prevalencia de 4.7%.
Se encontró que el SDRA más prevalente, fue de causa pulmonar con 66.6% (n=24), y de estos la causa más frecuente, fue por neumonía.
El grupo de edad mayormente afectado fue el representado por los lactantes menores, reportando 24 casos en este grupo de edad. Se debe considerar las características de nuestro hospital, por el cual este grupo pediátrico es el más frecuente.
Los pacientes con índices de oxigenación >35 tuvieron el peor pronóstico, ya que falleció el 100% (n=4). Estos pacientes se pudieron haber visto beneficiados de terapia oscilatoria de alta frecuencia, una modalidad de ventilación terapéutica, que no ha sido estudiada suficientemente pero que promete resultados favorecedores.
Se observó que las causas infecciosas tanto pulmonares como extrapulmonares siguen siendo en nuestra población de estudio, la principal causa de mortalidad al ser una unidad polivalente.
Estudios en Europa reportan una mortalidad global de 57.9%. En Latinoamérica, Brasil, reporta el 50% y Argentina el 33.9%. Dividiendo la mortalidad en causas pulmonares directas e indirectas, la India reporta 43.1% y 57.9% respectivamente. Con nuestros resultados en donde de forma global la mortalidad fue del 50% (n=18), se coincide con la literatura internacional. En lo que respecta a las causas entre lesión directa e indirecta sí encontramos diferencia, en nuestro estudio la lesión directa correspondió al 66.6% (n=12) y de causa indirecta el 33.3% (n=6).6,8,9,12,15,17,20,21 Cabe mencionar, que el propósito del estudio no era describir las causas de mortalidad.
Correspondencia: Arturo Garza Alatorre,
Torre de Pediatría 5° piso Madero y Gonzalitos s/n Col. Mitras Centro C.P. 64460 Monterrey, Nuevo León, México
Tel. 8389 1111 ext. 3345 o 3355.
Correo electrónico:agarza2004@gmail.com
Recibido: Febrero 2011.
Aceptado: Octubre 2011