Introducción: La morbimortalidad perinatal es uno de los principales indicadores del desarrollo social de cualquier país. Las principales causas de morbilidad neonatal están directamente relacionadas con el estado de salud de la madre y la atención perinatal.
Objetivo: Determinar la prevalencia de morbilidad perinatal durante el embarazo en mujeres atendidas en el Hospital Universitario de Monterrey, México.
Material y métodos: Realizamos un estudio observacional, retrospectivo, en el que se incluyeron a todos los recién nacidos de 37 semanas de gestación o más, que nacieron del 01 de noviembre de 2010 al 30 de abril de 2011. Los niños fueron clasificados en seis grupos de acuerdo a la morbilidad prenatal o al nacimiento: productos macrosómicos (grupo A), recién nacidos hipotróficos (grupo B), antecedentes de líquido amniótico teñido de meconio (grupo C), pacientes potencialmente sépticos (grupo D), hijos de madre Rh negativo (grupo E) e hijos de madre con diabetes (grupo F).
Resultados: La infección de vías urinarias fue la enfermedad materna de mayor prevalencia (11.1%) y se asoció a macrosomía en el 20% de los casos (p<0.05). Los recién nacidos hipotróficos tuvieron más ingresos a la Unidad de Cuidados Intensivos Neonatales (UCIN). Las madres de niños con antecedente de líquido amniótico teñido de meconio tuvieron mayor prevalencia de cervicovaginitis (p<0.05). Las madres diabéticas fueron las de mayor edad (31 ± 6.82 años) (p<0.001) y la principal vía de nacimiento en este grupo fue por cesárea (75.9%) (p<0.05).
Conclusiones: Tomando en cuenta que el porcentaje de morbilidad de las madres que se atienden en nuestro hospital es del 22% y, el 7.3% de los recién nacidos de término, hijos de madres con alguna morbilidad durante el embarazo ingresan a la UCIN, con mortalidad aún importante (5.5%), se deben efectuar medidas preventivas prenatales y posnatales para disminuir al máximo este fenómeno.
Introduction: Perinatal morbidity and mortality is one of the main indicators of social development in any country. The main causes of neonatal morbidity are intrinsically related to the health of the mother and the attention she receives. Hence, the importance of timely recognizing and treating these diseases in the mother to help prevent morbidity in our neonatal patients.
Objective: To determine the prevalence of perinatal morbidity during pregnancy of mothers who receive care in the "Dr. Jose Eleuterio González" University Hospital of the Universidad Autónoma de Nuevo León.
Material and methods: Observational, retrospective, analytical study, which included all infants with 37 weeks gestation or more who were born from November 1, 2010 to April 30, 2011. The sample was divided into six groups for its statistical analysis and divided based on perinatal morbidity. Group A: macrosomic products, group B: hypotrophic newborn, group C: history of meconium stained fluid, group D: potentially septic, group E: child of Rh negative mother and group F: infant of diabetic mother.
Results: Urinary tract infection was the most prevalent maternal disease with 11.1%, associated with the macrosomic group in 20% (p<0.05). The hypotrophic group had the highest admission to the NICU with 15. The group with meconium-stained amniotic fluid had a higher prevalence of cervical infections with 5.4% (p<0.05). The group of infants of a diabetic mother had the highest rate of maternal age with 31 ± 6.82 years (p<0.001) and a total of 75.9% of cesarean section for the same group (p<0.05)
Conclusions: The morbidity of mothers who are treated in our hospital is 22%, 7.3% of term infants born to mothers with morbidity during pregnancy were admitted to the NICU and mortality in the NICU of children of mothers with perinatal morbidity was 5.5%.
Introducción
La ocurrencia de morbilidad durante la etapa neonatal, aumenta el riesgo de complicaciones e internamientos en unidades de cuidados intensivos e impacta negativamente el pronóstico del neonato. La prevalencia de morbilidad neonatal está inversamente relacionada con el grado de desarrollo industrial de un país. Mientras que en el Reino Unido ocurre en 12 de cada 1 000 nacimientos, en países en vías de desarrollo la prevalencia puede ser hasta cuatro veces mayor. Las principales causas de morbilidad neonatal están directamente relacionadas con el estado de salud de la madre y con la calidad de la atención perinatal. El diagnóstico y tratamiento oportunos de los padecimientos maternos durante su embarazo, ayudan a prevenir la morbilidad en el neonato.1-3
Dentro de las patologías neonatales más comunes se encuentran los problemas relacionados con el peso corporal, el síndrome de aspiración de meconio, la sepsis y los trastornos por incompatibilidad sanguínea. El peso corporal presente inmediatamente después del nacimiento, debe ser siempre evaluado en relación a la edad gestacional. Un neonato se considera macrosómico cuando tiene un peso ≥ 4 000 g, o cuando se encuentra por arriba del percentil 90 en las escalas de crecimiento a cualquier edad gestacional.2-4 Por otro lado, un neonato hipotrófico es aquel que se encuentra por debajo del percentil 10 del peso corporal para la edad gestacional al nacimiento.5-7
El síndrome de aspiración de meconio puede desarrollarse en niños que nacen con presencia de meconio en el líquido amniótico. Bajo ciertas circunstancias, el meconio puede ser aspirado por el neonato y ocasionarle una neumonitis química.8-10 Por otro lado, la sepsis neonatal suele ocurrir como resultado de una respuesta inflamatoria sistémica que se asocia a un proceso infeccioso y que causa inestabilidad hemodinámica.11-14 Otras causas de complicaciones neonatales incluyen a la diabetes y a la incompatibilidad sanguínea, sobre todo la asociada al antígeno D (Rh). Por esta razón, es muy importante la implementación de un control prenatal adecuado, con identificación de grupo y Rh sanguíneos, y vigilancia de la glicemia durante todo el embarazo.15-17
El objetivo de nuestro estudio fue determinar la prevalencia de morbilidad perinatal de los recién nacidos de madres, que se atienden en un hospital de tercer nivel.
Material y métodos
Realizamos un estudio observacional en el Servicio de Neonatología del Hospital Universitario "Dr. José Eleuterio González" de la Facultad de Medicina de la Universidad Autónoma de Nuevo León, durante el periodo del 01 de noviembre de 2010 al 30 de abril de 2011.
Se incluyeron todos los recién nacidos de 37 o más semanas de gestación atendidos durante el periodo del estudio. Se excluyeron a los recién nacidos pretérmino, los recibidos por parto fortuito dentro y fuera del hospital, además de recién nacidos ingresados a unidad de cuidados especiales inmediatamente después de su atención en el área de tococirugía. Se eliminaron los casos de los que no se logró recabar información completa.
De acuerdo al tipo de morbilidad prenatal o al nacimiento, los casos fueron divididos en seis grupos: productos macrosómicos (peso grande para la edad gestacional o índice ponderal mayor de 2.5 Kg/m2) (grupo A); recién nacidos hipotróficos (grupo B); pacientes con antecedentes de líquido teñido de meconio (grupo C); pacientes potencialmente sépticos (recién nacidos con antecedente de ruptura prematura de membrana > 24 horas, fiebre materna, fiebre en el niño o infección grave activa en la madre) (grupo D); hijos de madre Rh negativo (grupo E); e hijos de madre con diabetes (grupo F). La conformación de estos grupos se basó en los protocolos que se siguen en nuestro hospital para la atención de los recién nacidos con estas morbilidades.
Las variables analizadas incluyeron: edad materna, edad gestacional y peso del recién nacido. En cuanto a las características del recién nacido, se determinaron el género, la vía de nacimiento, trofismo y APGAR a los cinco minutos. Adicionalmente se analizó la enfermedad materna asociada.
Se identificaron los ingresos a Unidad de Cuidados Intensivos Neonatales (UCIN) totales y se dividieron en dos grupos: hijos de madres con morbilidad y el otro, compuesto por hijos de madres sin morbilidad. Se determinó también la mortalidad de estos mismos grupos.
Los resultados se expresaron como el promedio y la desviación estándar, así como la frecuencia relativa de las variables discretas y su rango. El análisis estadístico empleó el análisis de varianza de un factor (valor F) y la prueba de ji cuadrada. Se consideró una diferencia estadística cuando el valor crítico fue menor de 0.05.
Resultados
En el periodo de tiempo comprendido del 01 de noviembre de 2010 al 30 de abril de 2011, se obtuvieron un total de 1 353 recién nacidos a término y postérmino, de éstos, a 489 (36%) se les realizaron 563 rutinas de probable morbilidad.
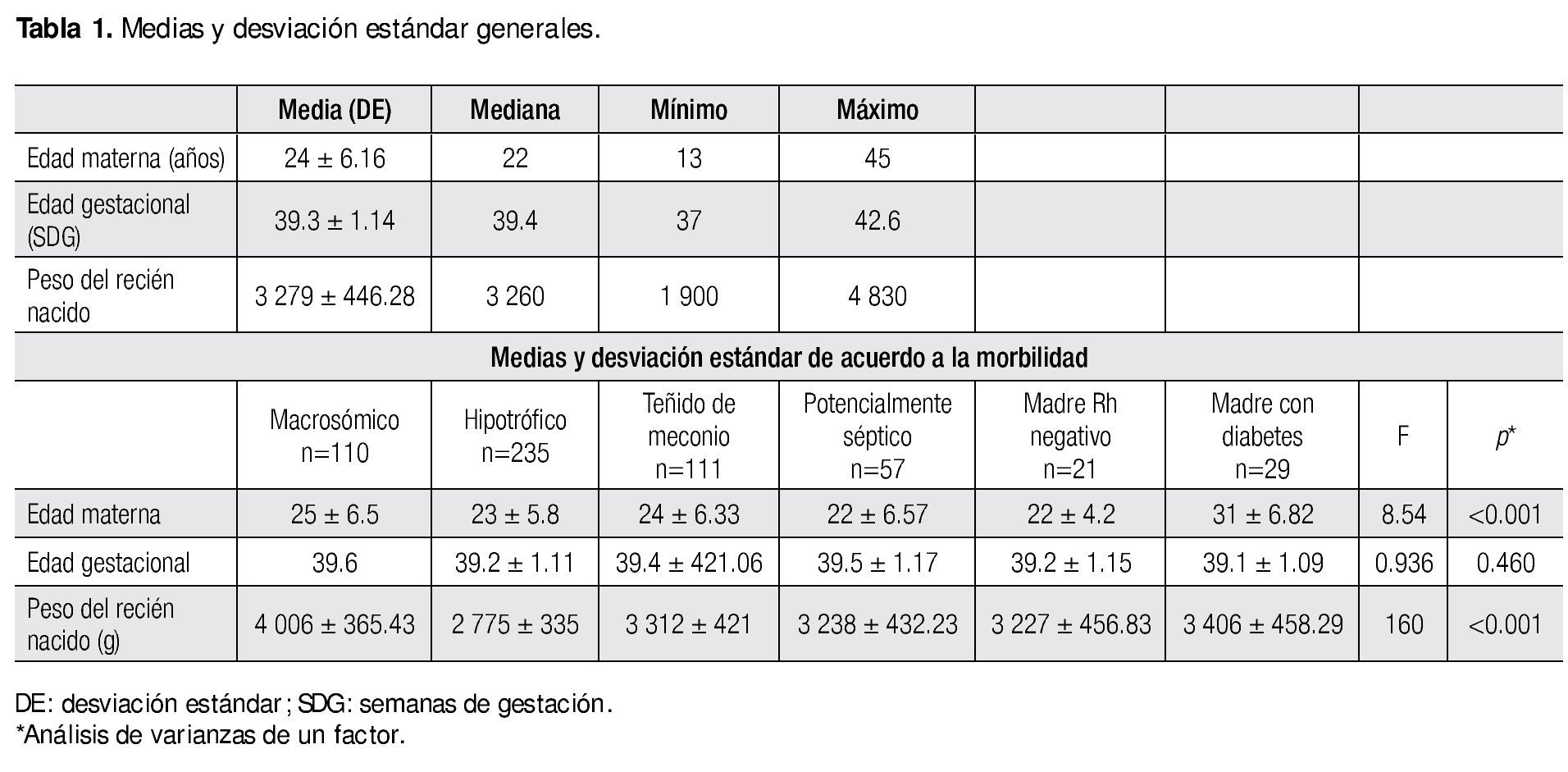
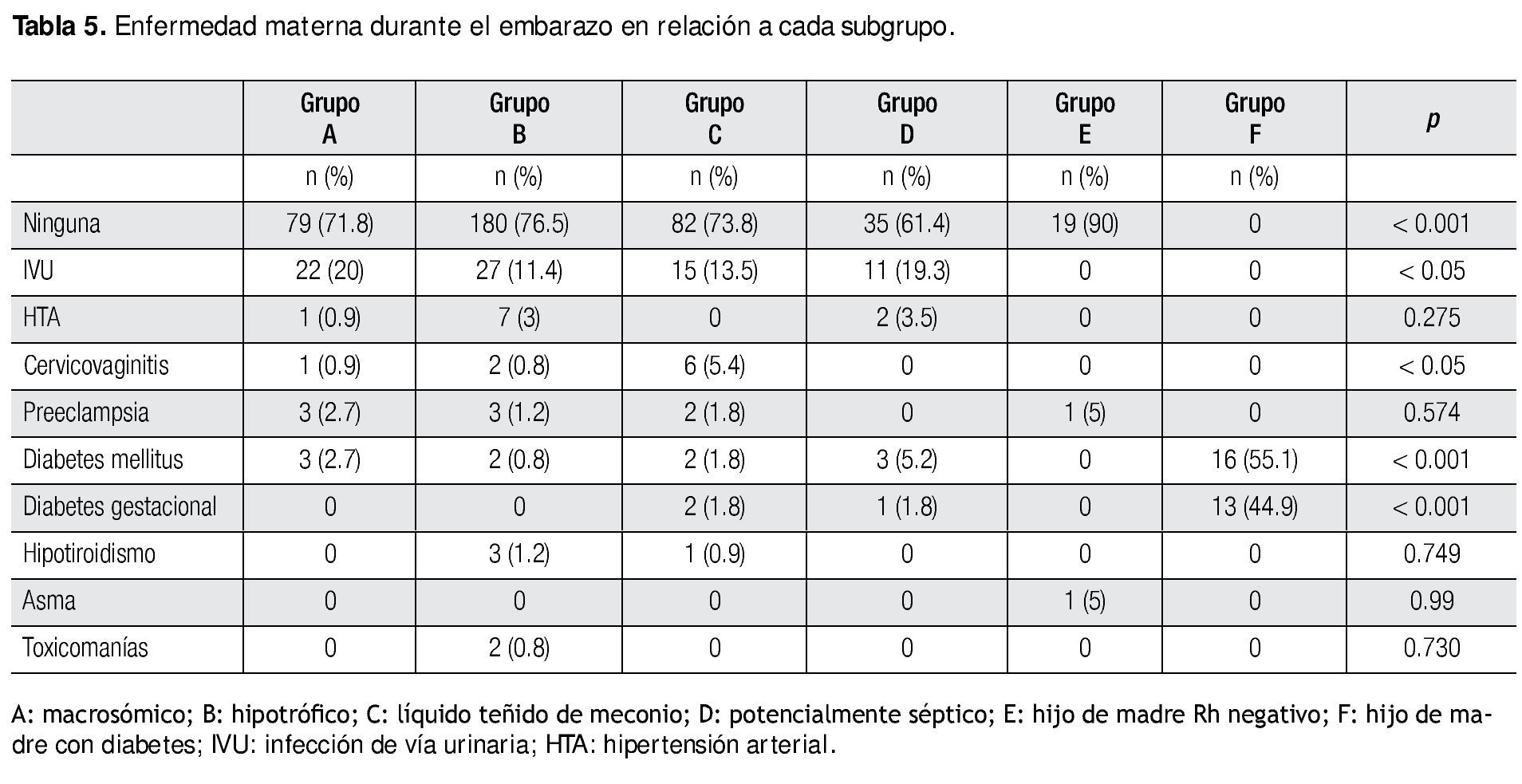
En cuanto a los datos generales de estos pacientes encontramos la media de la edad materna en 24 ± 6.16 años, con una mediana de 22 años (rango 13-45 años); en la edad gestacional se obtuvo un promedio de 39.3 ± 1.14 semanas con mediana de 39.4 (rango 37-42.6 semanas). La media del peso encontrada fue de 3 279 ± 446.28 g, con mediana de 3 260 g (rango 1 900-4 830 g). Al analizar los datos de acuerdo a la morbilidad, observamos que las madres con diabetes presentan la edad más avanzada con una media de 31 ± 6.82 años (p<0.001), en la edad gestacional no se encontró significancia estadística, y en relación al peso al nacer, en los recién nacidos hipotróficos se encontraron pesos menores (p<0.001) con media de 2 775 ± 335g (Tabla 1).
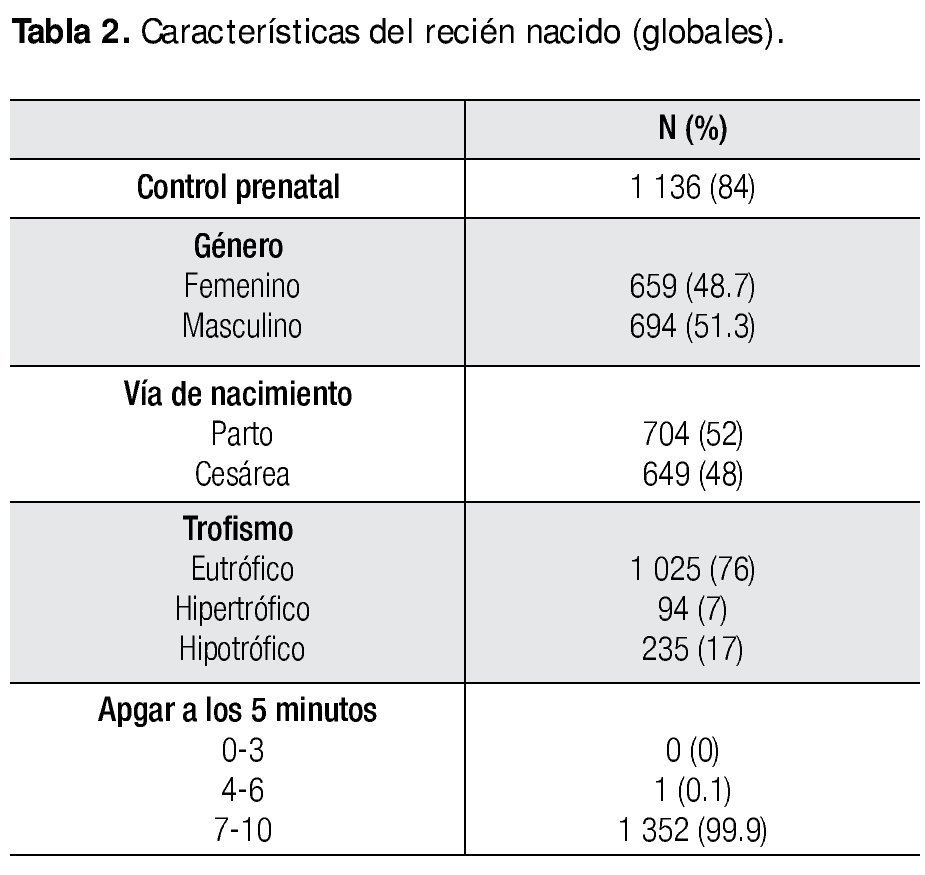
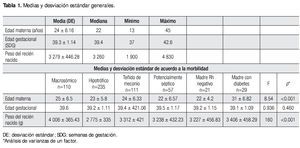
Analizando las características globales del recién nacido, se observa que el 84% (n=1 136) de las madres llevaron control prenatal adecuado. El 51.3% (n=694) son masculinos, y se obtuvieron por parto 704 (52%) neonatos. El 76% (n=1 025) de los recién nacidos presentaron peso adecuado para edad gestacional y valorando el resultado del APGAR que se obtuvo a los cinco minutos, el 99.9% se encontró entre 7 y 10 puntos (Tabla 2).
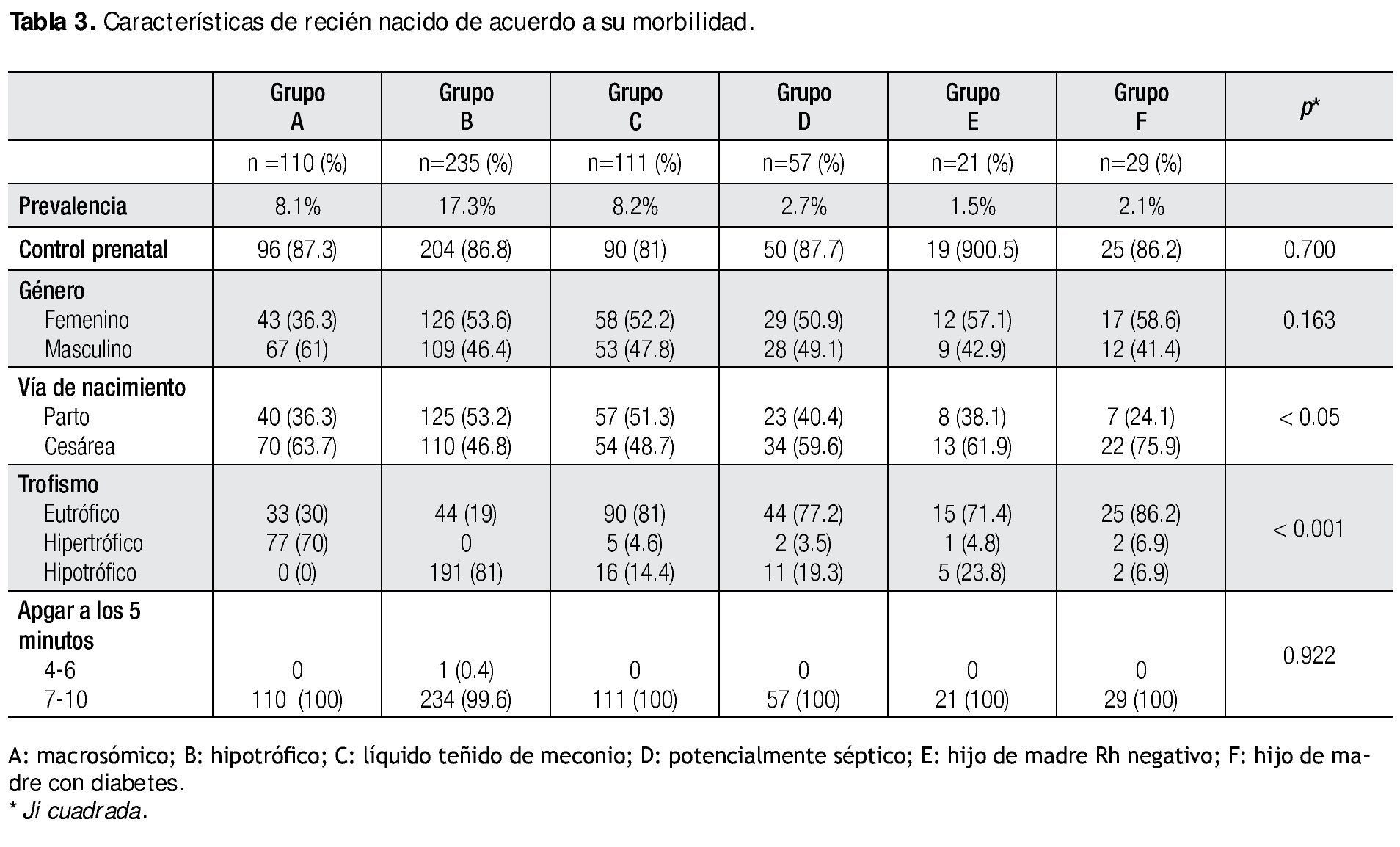
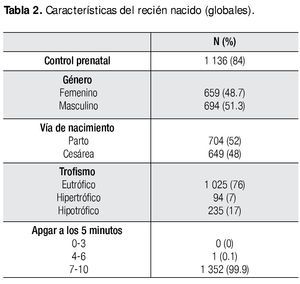
Al analizar las características del recién nacido por morbilidad se obtuvo la siguiente información: la prevalencia para los diferentes grupos fue de 8.1% para el grupo de macrosómicos, 17.3% para el grupo de hipotróficos, 8.2% para el grupo con líquido teñido de meconio, 2.7% para el grupo de potencialmente sépticos, 1.5% para el grupo de hijos de madre Rh negativo y 2.1% para el grupo de hijo de madre con diabetes. En lo que respecta al control prenatal y género, no se encontró significancia estadística. En cuanto a la vía de nacimiento, el grupo que tuvo más nacimientos por cesárea fue el grupo F (hijos de madres con diabetes) con 75.9% y el que tuvo menos fue el grupo B (hipotróficos) con 46.8% (p<0.05); además se encontró que más del 80% de estos recién nacidos tuvieron peso pequeño para edad gestacional (p<0.001) y el APGAR a los cinco minutos no arrojó resultados estadísticamente significativos (Tabla 3).
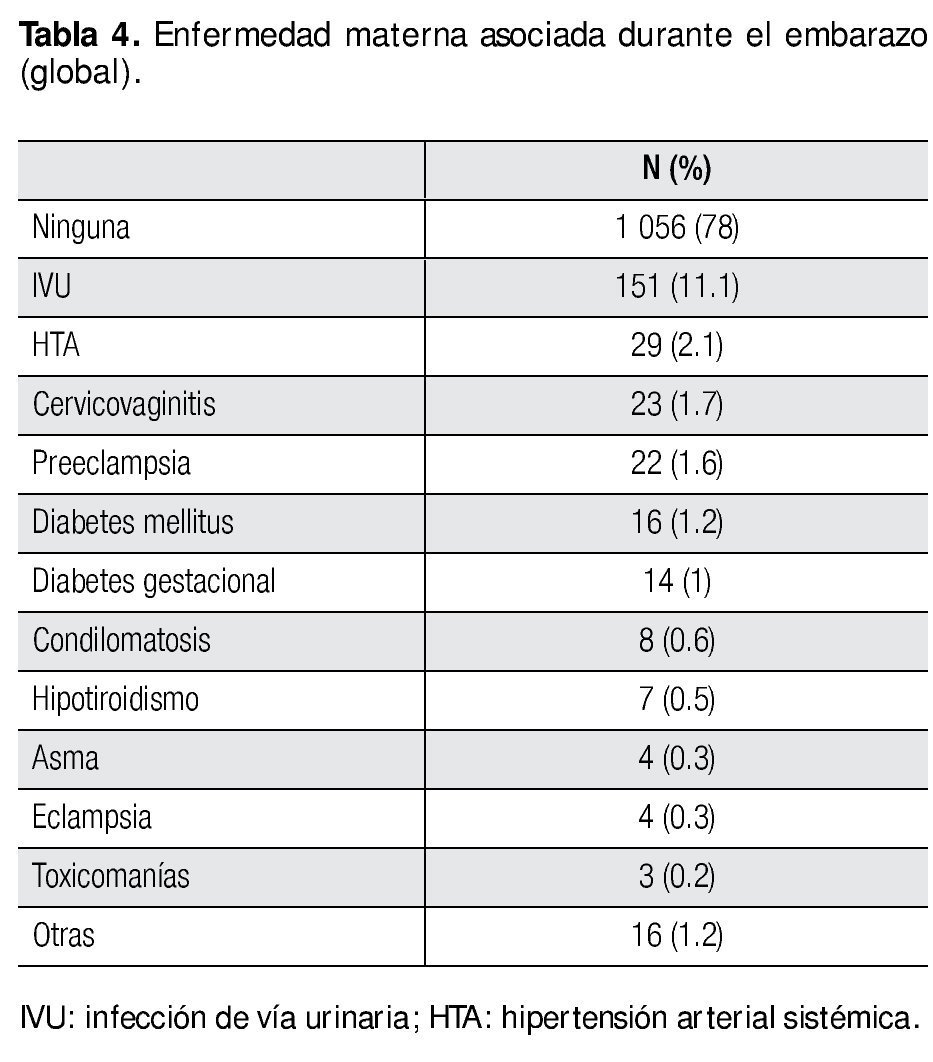
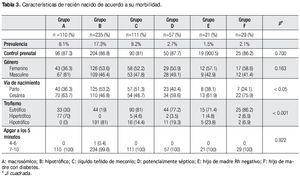
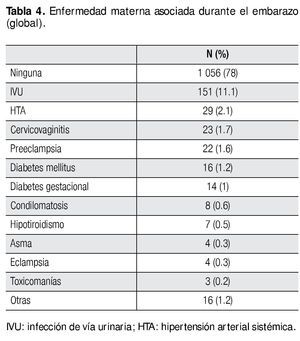
Los resultados en lo que respecta a enfermedad materna asociada, se observó que el 78% de las madres no presentó ninguna enfermedad durante el embarazo, y de las que si padecieron alguna enfermedad, las infecciones de vía urinaria son las más frecuentes con 11.1%, seguidas de hipertensión 2.1%, cervicovaginitis 1.7%, preeclampsia 1.6%, diabetes mellitus 1.2%, diabetes gestacional 1%, condilomatosis 0.6%, hipotiroidismo 0.5%, asma 0.3%, eclampsia 0.3%, toxicomanías 0.2% y otras 1.2% (lupus discoide y sistémico, artritis reumatoide, leucemia, entre otras) (Tabla 4).
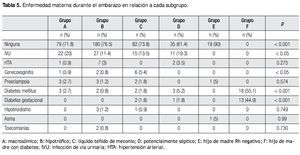
Al comparar la enfermedad materna asociada, encontramos que el grupo E (hijo de madre Rh negativo) y el grupo F no tuvieron infección de vía urinaria. En cuanto a hipertensión arterial todos los grupos fueron similares, en cuanto a la cervicovaginitis el grupo C (líquido teñido de meconio) fue el que tuvo más infecciones (p<0.05). En el análisis de la preeclampsia, todos los grupos fueron similares. En cuanto a la diabetes mellitus y diabetes gestacional, el grupo F es el de más alto porcentaje en ambas entidades (p<0.001). Al comparar hipotiroidismo, asma y toxicomanías todos los grupos fueron iguales (p=no significativa, NS) (Tabla 5).
Al analizar los ingresos a UCIN, se registraron un total de 58 de los cuales 36 fueron hijos de madres con morbilidad, de éstos, los hipotróficos fueron los que más ingresos tuvieron con 15 en total, seguidos de los pacientes que nacieron con líquido amniótico teñido de meconio que fueron siete, después se encuentra el grupo de potencialmente sépticos con seis pacientes, los hijos de madre diabética y los pacientes macrosómicos tuvieron tres ingresos cada uno y por último, hubo dos ingresos de hijos de madre Rh negativo, además de los 22 hijos de madres sin morbilidad. Al comparar la mortalidad entre los grupos, no se encontró diferencia estadísticamente significativa (p=0.11) (Tabla 6).
Discusión
Como se expuso anteriormente, la etapa neonatal se vuelve un periodo muy delicado en los pacientes que presentan morbilidad perinatal. Estos pacientes la mayoría de las veces requieren de cuidados intensivos y en ocasiones, muy prolongados. Existen patologías propias del recién nacido que lo ponen en riesgo, si a esto agregamos morbilidad materna previa al nacimiento, el riesgo en el neonato aumenta exponencialmente.
El peso al nacer de un neonato se refiere al peso corporal inmediatamente después del nacimiento en relación con la edad gestacional. Un neonato se considera macrosómico cuando tiene un peso ≥ 4 000 g, o cuando se encuentra por arriba del percentil 90 en las escalas de crecimiento a cualquier edad gestacional. Es común que las madres mayores, más altas y más pesadas tengan bebes más grandes, éstas usualmente tienen mayor ganancia de peso durante el embarazo. Los niños grandes nacen de madres multíparas tres veces más frecuente que en las nulíparas. Además, existen condiciones maternas que predisponen al neonato a ser macrosómico como es el caso de la diabetes gestacional, lo cual se debe a los grandes depósitos de grasa en el tejido subcutáneo, que son causados por la sobreproducción materna de insulina. De igual manera existen desórdenes intrínsecos propios del feto que causan aceleración del crecimiento, como la trasposición de grandes vasos y el síndrome de Beckwith-Wiedemann. La complicación de trauma obstétrico se presenta aproximadamente en 15% de los neonatos con crecimiento aumentado. Se reporta que hasta 50% de los nacimientos de madres con diabetes gestacional serán macrosómicos y la literatura internacional reporta una incidencia en la población obstétrica general de 3% a 55%.2-4 En nuestro estudio, encontramos una prevalencia de recién nacidos macrosómicos de 8.1%.
El neonato hipotrófico es aquel que se encuentra por debajo del percentil 10 del peso corporal para la edad gestacional al nacimiento. La incidencia del peso bajo al nacimiento es mayor en lugares con condiciones socioeconómicas precarias, principalmente por la disminución en el aporte alimenticio. El rol de la malnutrición materna se puede identificar en mujeres con bajo peso antes del embarazo, o aquellas cuya ganancia ponderal en el embarazo es anormal (menos de 9 Kg en el embarazo). Estos dos factores pueden ser sinérgicos e incrementar el riesgo del bajo peso al nacimiento. El crecimiento en el primer trimestre usualmente no se altera, cuando esto ocurre se debe sospechar en una restricción en el crecimiento intrauterino simétrico. Cuando esto aparece en etapas tardías, hay que sospechar una restricción asimétrica. El peso bajo al nacer es una patología multifactorial. Además de la alimentación materna, a ésta contribuyen factores ginecológicos como la multiparidad con antecedente de otro hijo de peso bajo, un mal control prenatal y morbilidad o cirugía durante el embarazo. También existen factores intrínsecos de la madre que afectan al peso del neonato al nacer como la estatura corta, características del estilo de vida y la edad avanzada al momento del embarazo. Dentro de la morbilidad perinatal, dos de las patologías más estudiadas son la preeclampsia y la diabetes, en cualquiera de sus modalidades. La preeclampsia es una patología vascular generalizada, la cual reduce la perfusión uteroplacentaria, lo cual altera la perfusión fetal particularmente en el tercer trimestre, y la diabetes provoca una alteración vascular muy similar. Antecedentes personales patológicos como tabaquismo, alcoholismo y toxicomanías, aumentan el riesgo de tener productos hipotróficos por hipoxia fetal y restricción del crecimiento usualmente simétrico. En países desarrollados se reporta aproximadamente que 10% de los neonatos a término, tienen un peso bajo para la edad gestacional comparado con 23% en los mismos neonatos en países en vías de desarrollo.5-7 En nuestro análisis, de los 1 353 neonatos nacidos en el periodo de estudio, 17.3% tuvieron un peso bajo para la edad gestacional.
Aproximadamente en 10% de todos los nacimientos se encuentra líquido amniótico teñido de meconio, pero sólo aproximadamente de 1% a 5% de todos los recién nacidos, se encuentran sintomáticos. La consecuencia más importante del líquido amniótico teñido de meconio, es el síndrome de aspiración de meconio (SAM), por su mortalidad que se estima es de hasta 5%, siendo causada por las secuelas pulmonares y del neurodesarrollo. Hay tres teorías principales que explican la salida de meconio. Una de ellas lo relaciona con la maduración del tracto gastrointestinal, por lo que la mayoría de las veces ocurre en neonatos postérmino, otra teoría lo vincula con estrés por efecto de la hipoxia o la infección, y otra se asocia con disfunción de la deglución del feto o disfunción placentaria no identificada. La fisiopatología del SAM es multifactorial, el meconio causa obstrucción y fuga de aire, induce la inactivación del surfactante, causa inflamación pulmonar e induce apoptosis de los neumocitos. La incidencia de líquido amniótico teñido de meconio aumenta en proporción al aumentar la edad gestacional, de modo que en niños de término se describe desde un 7% a 22%, y en niños postérmino se describe hasta un 52%, con lo cual se concluye que el riesgo de la aspiración de meconio se puede reducir al prevenir el embarazo prolongado.8-10 Nosotros encontramos que el 8.2% de los recién nacidos estudiados, presentaron líquido amniótico teñido de meconio.
La sepsis es un síndrome clínico caracterizado por una reacción inflamatoria con signos focales o sistémicos de infección o bacteremia más inestabilidad hemodinámica, causada por algún microrganismo patógeno y sus toxinas. Las infecciones bacterianas son más comunes en el periodo neonatal que en cualquier otro periodo en la vida, principalmente por la inmadurez del sistema inmune y de otros mecanismos de defensa del huésped. La incidencia de sepsis reportada en la literatura es tan alta como hasta ocho casos por 1 000 nacidos vivos, y tiene una mortalidad de hasta 5%. Los microrganismos mas comúnmente asociados son Gram negativos (Klebsiela y Escherichia coli) y Gram positivos (Staphylococcus aureus). Existen factores de riesgo que predisponen al neonato a adquirir una infección. Entre ellos, los más importantes son la prematurez y el peso bajo al nacer por la prolongada estancia hospitalaria y los procedimientos invasivos, a los que son sometidos los recién nacidos. Además, la ruptura prolongada de membranas, corioamionitis, colonización materna con estreptococo del grupo B, estrés fetal, fiebre materna e infección de vías urinarias, contribuyen a la morbilidad neonatal por transmisión de la infección de forma vertical.11-14 En nuestra investigación encontramos que 2.7% de los neonatos fueron estudiados como potencialmente sépticos, principalmente por antecedentes maternos.
Durante un embarazo normal, algunos anticuerpos de la madre pasan a través de la placenta hacia la circulación fetal, los cuales protegen al neonato durante sus primeros meses de vida cuando el sistema inmune es aún inmaduro. Con respecto a la incompatibilidad sanguínea materno-fetal, la mayoría de las veces, la enfermedad hemolítica grave se debe a incompatibilidad del antígeno D (Rh) y menos de las veces se debe a alguno otro de los antígenos. Los embarazos con riesgo de enfermedad hemolítica son aquellos en los que la madre Rh negativo tiene un producto Rh positivo (habiendo heredado el antígeno D del padre). La respuesta inmune de la madre forma anticuerpos anti-D, los cuales son IgG y atraviesan la placenta entrando a la circulación fetal.15 El 1.5% de los neonatos en nuestro estudio fueron hijos de madre Rh negativo.
La diabetes es la morbilidad asociada que más frecuentemente se presenta durante el embarazo. Se estima que cerca del 4% de las mujeres embarazadas tienen diabetes. Durante el embarazo se asocia con un riesgo aumentado de complicaciones, tanto en la madre como en el producto. El resultado de las complicaciones depende del tiempo de instauración y la duración de la intolerancia a la glucosa, y a la severidad de la enfermedad. Las complicaciones son mínimas en los hijos de madre con diabetes gestacional. Por el contrario, la teratogenicidad inducida por la hiperglucemia es más común en las madres con diabetes pregestacional. La diabetes del embarazo también aumenta las complicaciones tanto maternas como fetales. Aumenta al doble la incidencia de preeclampsia, lo que a su vez se asocia a prematurez. El 20% a 40% de los hijos de madre con diabetes serán macrosómicos, lo que aumenta el riesgo de partos distócicos y trauma obstétrico, además del riesgo propio de la hiperinsulinemia. Por otra parte, el riesgo de enfermedad de membrana hialina aumenta debido a que las altas cifras de insulina antagonizan con el cortisol en la elaboración de surfactante. Comúnmente estos neonatos presentan alteraciones metabólicas como hipocalcemia e hipomagnesemia, y en cerca del 50% se puede encontrar cardiomegalia y policitemia. Por último, el riesgo de aborto y malformaciones congénitas en hijos de madre diabética es tres a cuatro veces más común que en embarazos normales. Todas estas complicaciones son aún mayores tanto para la madre como para el producto, cuando la madre presenta enfermedad renal, cardiaca y de la retina; la mortalidad perinatal depende de condiciones asociadas como cetoacidosis diabética, polihidramnios, preeclampsia e infecciones de vías urinarias.16, 17 Nuestro estudio reporta una prevalencia de 2.1% de hijos de madre diabética de todos los nacimientos en estudio.
Conclusiones
Tomando en cuenta que el porcentaje de morbilidad de las madres que se atienden en nuestro hospital es del 22%, y el 7.3% de los recién nacidos de término hijos de madres con alguna morbilidad durante el embarazo ingresan a la UCIN con mortalidad aún importante (5.5%), se deben efectuar medidas preventivas prenatales y posnatales para disminuir al máximo este fenómeno.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Financiamiento
Los autores no recibieron ningún patrocinio para llevar a cabo este artículo.
Recibido: Marzo 2012.
Aceptado: Junio 2013
Correspondencia:
Dr. med. Isaías Rodríguez Balderrama.
Servicio de Neonatología, Hospital Universitario "Dr. José Eleuterio González", Facultad de Medicina, Universidad Autónoma de Nuevo León.
Av. Madero y Gonzalitos s/n, Colonia Mitras Centro, C.P. 64460, Monterrey, N. L., México.
Correo electrónico: irb442000@yahoo.com.mx