Introducción
El prolapso de órganos pélvicos es un problema de salud mayor que se ha reportado en 50% de las mujeres multíparas. Produce síntomas como sensación de cuerpo extraño en vagina, síntomas urinarios o de disfunción sexual que afectan el estilo de vida de las pacientes.1
Se ha estimado que una de cada nueve mujeres se envía a histerectomía como tratamiento del prolapso vaginal, complicándose con prolapso de cúpula en 0.2% a 43%.2
La fijación de cúpula vaginal al ligamento sacroespinoso fue descrita por primera vez por Sederl en 1958 y se introdujo en Estados Unidos de Norteamérica por Randall y Nichols en 1971.3 Esta técnica se utilizó inicialmente para corregir el prolapso post-histerectomía, pero recientemente se a expandido a utilizarse de manera profiláctica durante la histerectomía vaginal,4,5 con una recurrencia de entre 2% y 4%,5 logrando curación completa entre 88% a 90% según las diferentes series.6,7
Siendo nuestra institución un hospital con un alto índice de histerectomías, se propuso valorar el uso de esta técnica e informar sobre los resultados obtenidos.
Métodos
Se realizó un estudio prospectivo, longitudinal, descriptivo y observacional en 25 pacientes del Hospital Universitario Dr. José Eleuterio González, con diagnóstico de prolapso uterovaginal o de cúpula vaginal a quienes se les realizó fijación al ligamento sacroespinoso en un periodo comprendido de enero de 2005 a enero del 2008. Previo a la cirugía y durante el seguimiento se realizó historia clínica y exploración física, utilizando el sistema escalonado de Baden-Walker para describir el grado de prolapso, se valoraron los casos de incontinencia urinaria con cistometría y la calidad de vida con cuestionarios PFIQ-7 y PFDI-20.8 Se registraron las complicaciones inmediatas y tardías, y se dio seguimiento a las pacientes a las dos semanas, uno, seis y 12 meses posteriores.
Resultados
El motivo de consulta fue sensación de cuerpo extraño en vagina en 88% de los casos, mientras que 12% acudió por incontinencia urinaria. De las pacientes estudiadas se obtuvo una media de edad de 58 años (DS 7.3), con 6.7 gestaciones (rango de 1 a 15) y 5.6 partos (rango 1 a 15); todas se encontraron en etapa post menopáusica y 14 con antecedente de histerectomía, de las cuales 11 (44%) tenían menos de un año de haberse realizado el procedimiento.
A la exploración física 76% de las pacientes tuvieron algún grado de cistocele, 68% rectocele y 44% prolapso uterovaginal.
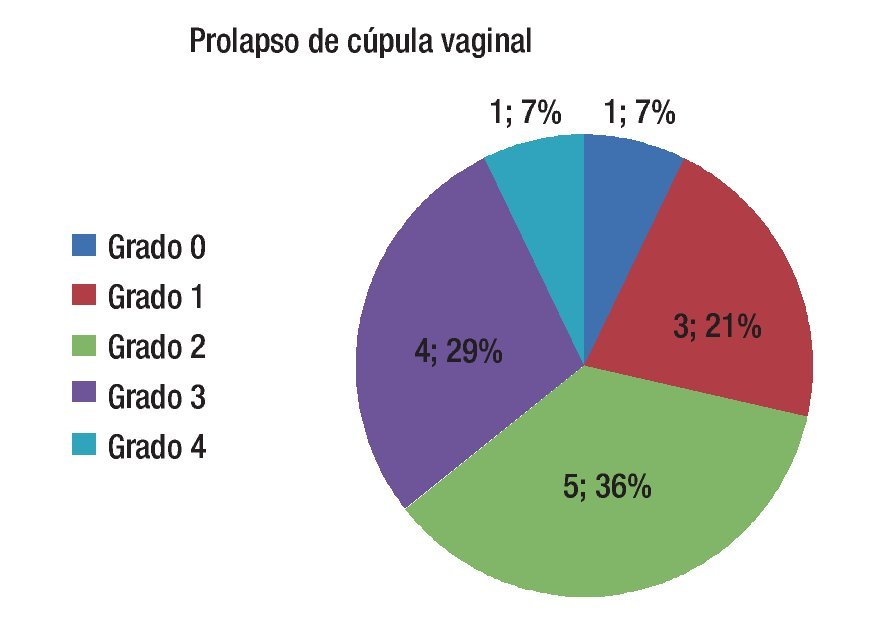
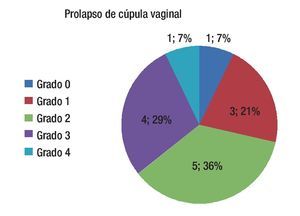
De las pacientes con antecedente de histerectomía, se encontró prolapso de cúpula vaginal grado 1 en tres pacientes, grado 2 en cinco pacientes, grado 3 en cuatro y grado 4 en una paciente (Figura 1).
Figura 1. Pacientes con prolapso de cúpula vaginal.
Evaluación de calidad de vida: Al aplicar los cuestionarios sobre calidad de vida PFIQ-7, previo al procedimiento quirúrgico, se encontró un puntaje medio de 7.5 (rango de dos a 16) y en el PFDI-20 un puntaje medio de 10 (rango tres a 18). Con estos resultados lo que concluimos es que todas las pacientes presentaban algún grado de afección en su calidad de vida.
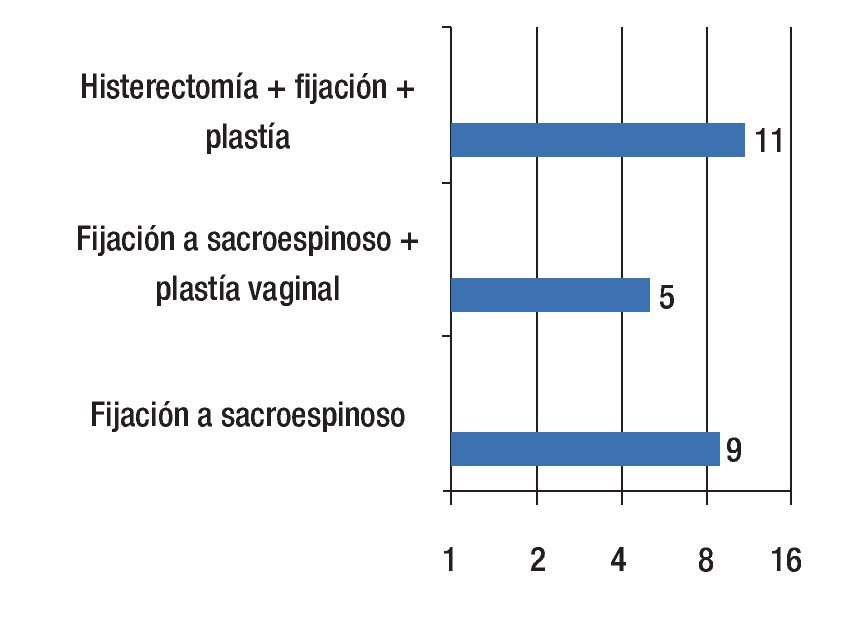
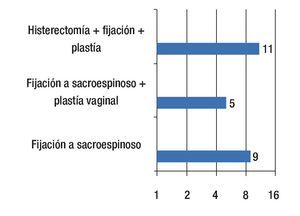
Procedimiento quirúrgico: Se realizó la fijación de cúpula vaginal al ligamento sacroespinoso en nueve pacientes (36%), fijación de cúpula vaginal más plastia vaginal en cinco (20%), e histerectomía vaginal más fijación al ligamento sacroespinoso más plastia vaginal en 11 (44%) (Figura 2).
Figura 2. Procedimientos realizados.
Complicaciones quirúrgicas: De las cirugías realizadas se presentó una lesión vesical en el periodo transquirúrgico, la cual se corrigió de primera instancia, permaneciendo la paciente con sonda Foley a dependencia durante tres semanas, sin complicaciones posteriores.
Complicaciones postquirúrgicas: Durante el seguimiento se encontraron tres casos con dehiscencia de un punto de sutura de la cúpula vaginal y dos casos desarrollaron un granuloma, los cuales se trataron y resolvieron con un agente cicatrizante tópico.
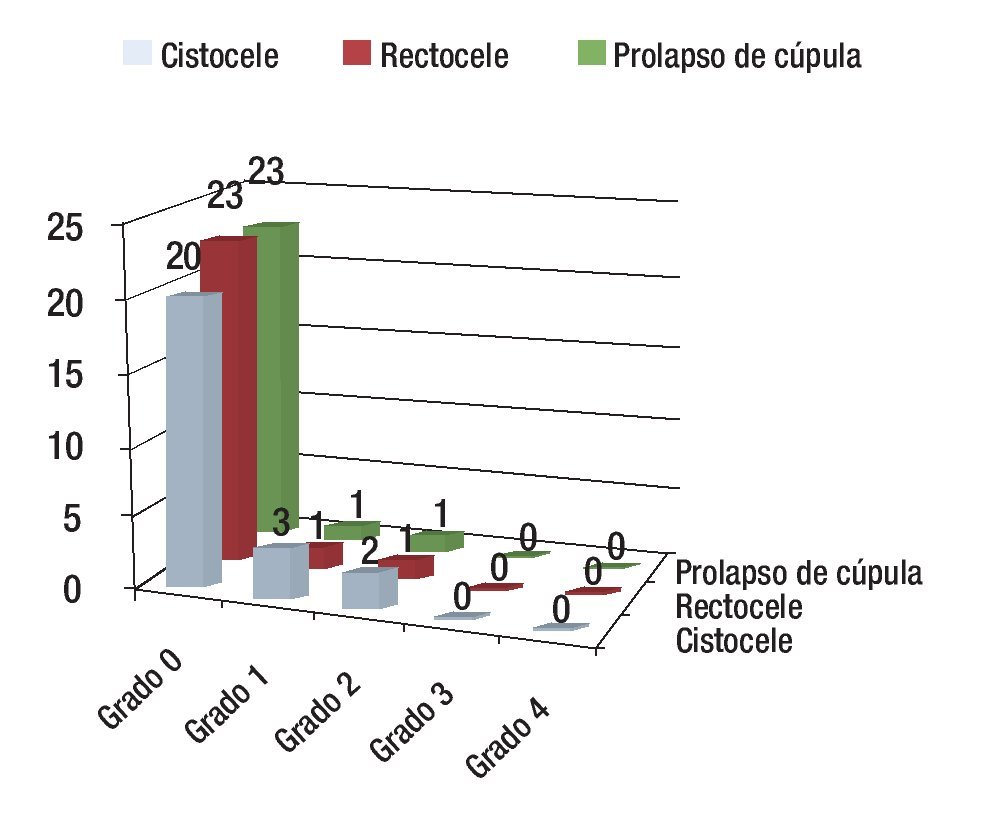
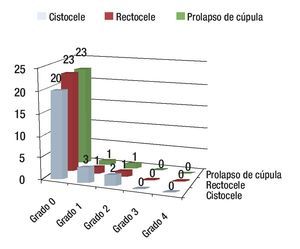
Resultados a seis meses: A éste tiempo de seguimiento, una paciente desarrolló nuevamente el prolapso de la cúpula vaginal, grado 2 y sintomático. La paciente se sometió nuevamente a la fijación de la cúpula al ligamento sacroespinoso con seguimiento posterior y evolución satisfactoria (Figura 3).
Figura 3. Resultados a seis meses.
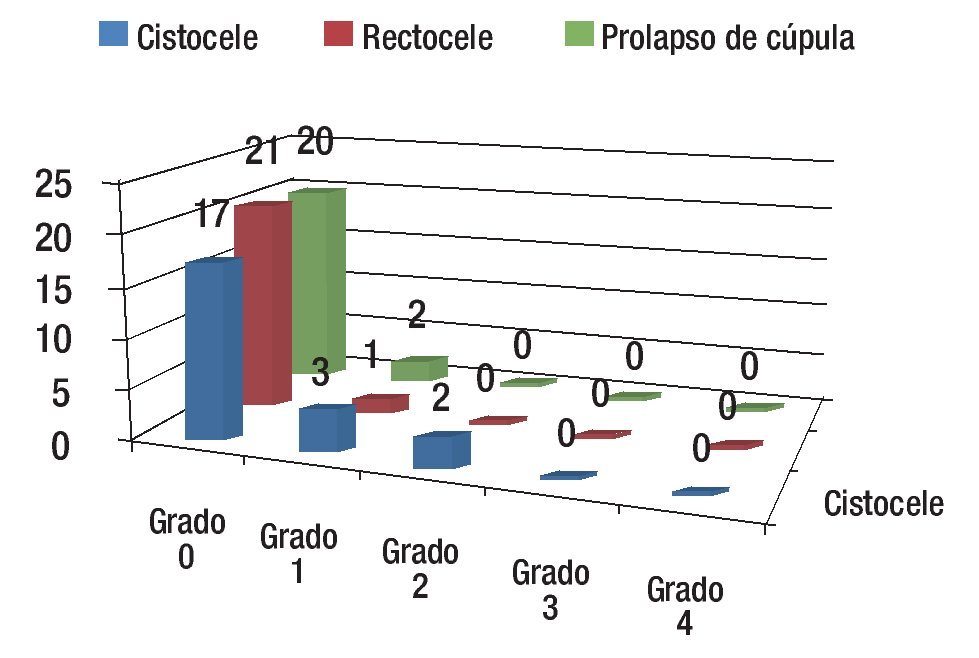
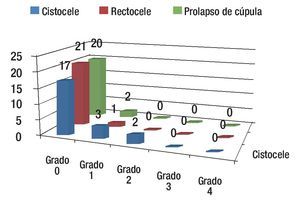
Resultados a un año: Se presentaron cinco pacientes (20%) con cistocele, una paciente (4%) con rectocele y otra con prolapso de cúpula vaginal grado 1, no sintomático, que no requirió someterse nuevamente a tratamiento quirúrgico (Figura 4).
Figura 4. Resultados a un año.
Comparando los resultados a un año se encontró mejoría significativa en el prolapso de cúpula vaginal (p ≤0.004), del cistocele (p ≤0.001) y rectocele (p ≤0.001).
Calidad de vida a 12 meses posteriores a la cirugía: En el cuestionario de calidad de vida PFIQ-7, sólo una paciente refería un puntaje de dos y en el PFDI-20, cuatro pacientes con puntaje entre uno y tres, lo cual representa una mínima afectación en su estilo de vida, sin afectar sus actividades habituales.
Discusión
En esta experiencia del Hospital Universitario Dr. José Eleuterio González, en la fijación de la cúpula vaginal al ligamento sacroespinoso, encontramos que en la mayoría de las pacientes el síntoma inicial predominante es la sensación de cuerpo extraño en vagina, lo que refleja el grado de relajación pélvica, mismo que se presenta principalmente con algún grado de cistocele o con prolapso de cúpula en las pacientes post-histerectomizadas.
Aunque en la bibliografía9,10 se han relacionado el número de partos con el grado de relajación, en nuestro estudio no se encontró evidencia significativa en la relación del grado de prolapso con el número de partos, ni con la edad de las pacientes participantes.
Se ha informado, que en procedimientos quirúrgicos similares, se obtiene una tasa de éxito inicial de 90% en la fijación de cúpula, la cual se mantiene hasta en 80% después de cuatro años, con una recurrencia de 0% a 12%.2
En 1996, Paraíso y colaboradores estudiaron 243 pacientes, informando una tasa de éxito a un año de 88.3%, de 79.7% a cinco años y de 51.9% a 10 años; solamente se re-intervinieron quirúrgicamente 5% de las pacientes.11
En nuestro estudio obtuvimos 92% de éxito en el seguimiento a un año, con una tasa de recurrencia de 8%, la cual se presentó entre los seis meses y el año de vigilancia, a diferencia de la bibliografía, en la que se describe un tiempo promedio de 14 meses.
En este tipo de cirugías ginecológicas, el cistocele es la complicación recurrente más frecuente posterior a fijación al ligamento sacroespinoso, reportándose hasta en 92% en las diferentes series.2 En nuestra experiencia esta complicación ocurrió en 20%, con mínima sintomatología y sin requerir tratamiento posterior. Nuestros resultados son comparables a la información previa conocida.
Las complicaciones que se presentaron, fueron las contempladas dentro de los riesgos de cualquier procedimiento quirúrgico, sin verse relación con ningún factor propio de la paciente o del procedimiento, resolviéndose adecuadamente con el manejo proporcionado. En cuanto a la calidad de vida, esta mejoró significativamente después del procedimiento quirúrgico (p ≤0.000). Las pacientes retornaron a sus actividades habituales de una manera satisfactoria.
Conclusiones
A través de los resultados obtenidos en este estudio, pudimos comprobar que en las pacientes con relajación pélvica la fijación de cúpula vaginal al ligamento sacroespinoso ha demostrado ser una alternativa quirúrgica efectiva para la profilaxis y tratamiento del prolapso de cúpula vaginal, mejorando notablemente la calidad de vida de las pacientes y con un bajo índice de morbilidad. Este procedimiento es seguro y de buenos resultados, con una baja tasa de recurrencia. Sin embargo, una limitación de éste estudio es el tiempo de seguimiento corto. Se requiere un tiempo mayor de seguimiento a las pacientes para valorar el grado de recurrencia.
Correspondencia: Dr. Marcelo Jr. Luna Rivera.
Avenida Francisco I. Madero y Avenida Gonzalitos s/n colonia Mitras Centro, C.P. 64460. Monterrey, Nuevo León. México.
Teléfono (+52 81) 8346 3443. Correo electrónico:dr@marceloluna.com
Recibido: Enero 2010
Aceptado: Julio 2010