Los pacientes hospitalizados en las unidades de cuidados respiratorios intermedios presentan agudizaciones frecuentes. Describimos cómo la incorporación de un proceso asistencial integrado impactó sobre su estado.
MétodosEstudio descriptivo observacional realizado sobre una unidad de cuidados respiratorios intermedios durante 2015-2017. Se consideraron 2 grupos: los pacientes hospitalizados durante 2016-2017 mediante un proceso asistencial integrado (grupo A) y los del año previo sin la existencia del proceso (grupo B). Se recogieron variables sociodemográficas, clínicas, relacionadas con el circuito asistencial e indicadores económicos y se describieron y compararon las variables según su naturaleza y distribución.
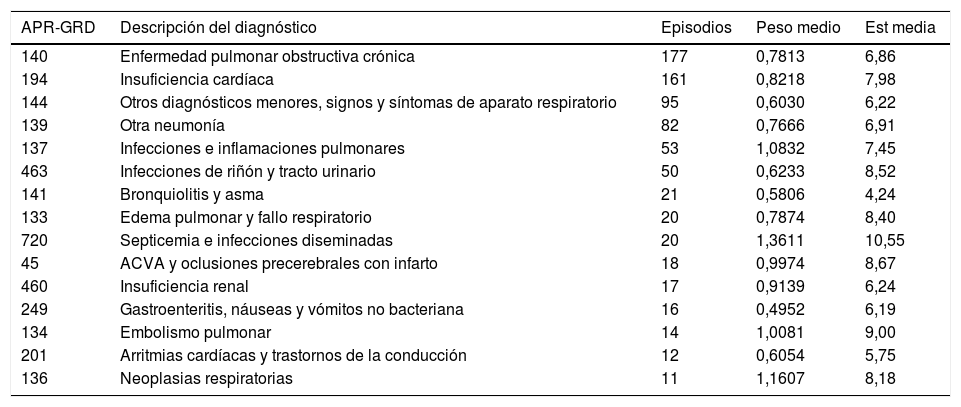
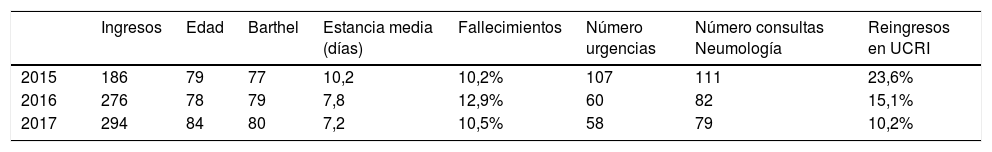
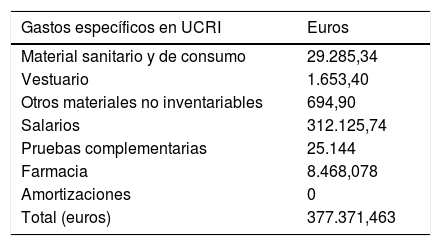
ResultadosLa tasa de reingresos en A fue del 10,20%, mientras que en B fue del 23,65%. Estos tuvieron una estancia media de 7,19 días (0,12-14,08), reducción de visitas del 45,9% en consultas externas especializadas y del 28,8% en servicio de urgencias, en comparación con A. El 64,9% del grupo B hubiese ingresado en unidad de cuidados intensivos (según Grupos Relacionados por el Diagnóstico). Se evitaron 735,1 días de estancia en unidad de cuidados intensivos, con un intervalo de ahorro anual de entre 135.118,204 y 214.649euros.
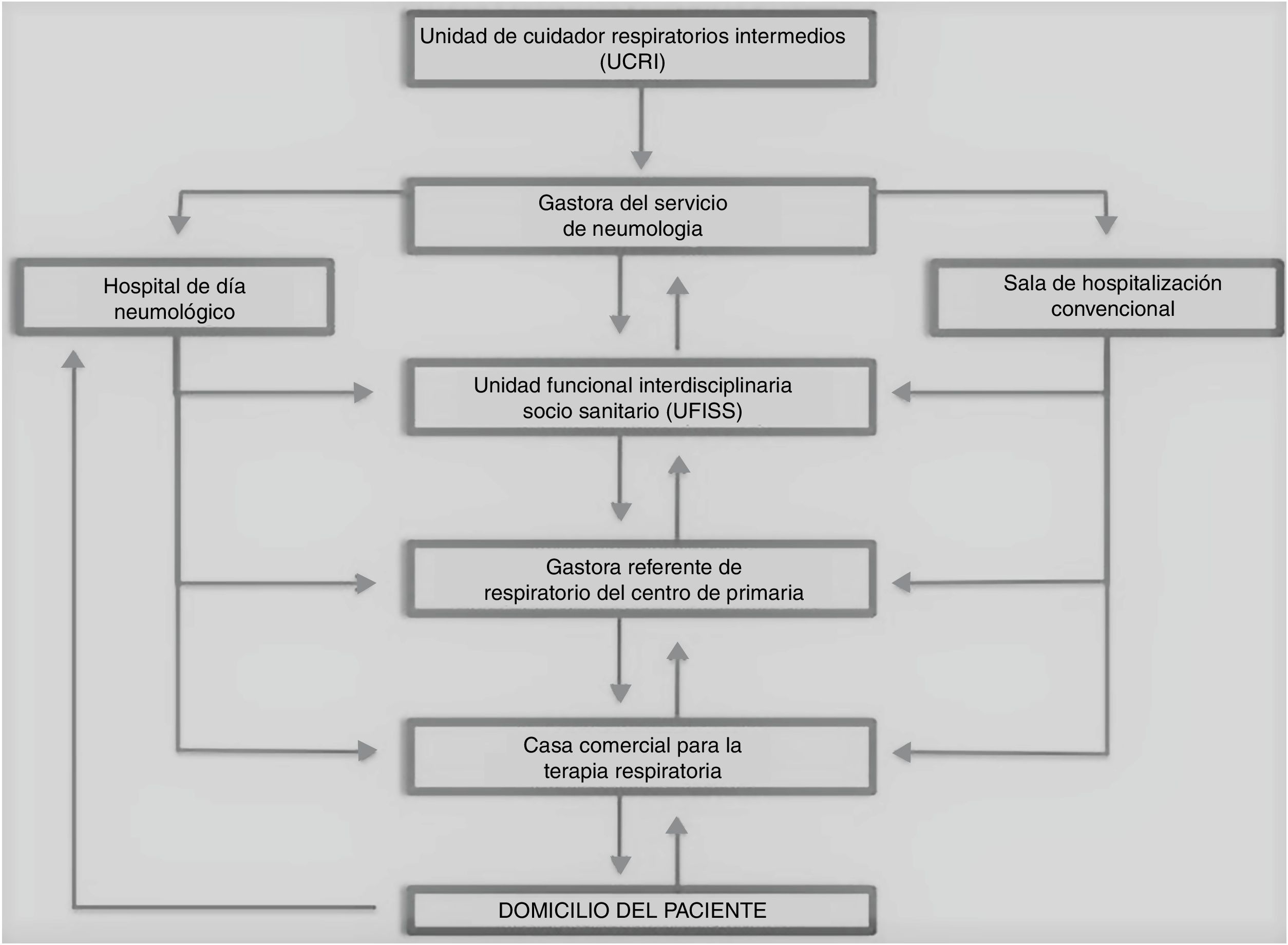
ConclusiónLa creación de un proceso asistencial integrado para el paciente respiratorio grave permite la relación directa y segura con el domicilio de nuestros pacientes a través de los equipos de atención primaria, obteniendo una reducción de los reingresos, consultas especializadas, urgencias y costes.
Patients admitted to Intermediate Respiratory Care Units are common sharpeners. We describe their overall improvement by the introduction of an Integrated Care Process.
MethodsWe conducted an observational descriptive study based on an Intermediate Respiratory Care Unit during 2015-2017. We considered 2 groups: those in-patients during 2016-2017, who took profit from the Integrated Care Process (group A), and those other ones admitted before 2015 when the Integrated Care Process didn’t exist yet (group B). We collected sociodemographic variables, clinical ones, those related to care process and economic index. We described them according their type and distribution.
ResultsThe readmission rate within B was 23.65% vs 10.20% within A. These last ones had a mean length of hospital stay of 7.19 days (0.12-14.08), a rate reduction of face-to-face specialized consultations of 45.8% and 28.8% at Emergency Department admissions when compared to B. Prior to the introduction of the Integrated Care Process, 64.9% would have been admitted to the Intensive Care Unit (according to Global Diagnostics Group). We saved 735.1 days of stay at the Intensive Care Unit and therefore over 135,118.204 and 214,649 euros.
ConclusionThe Integrated Care Process for severe respiratory patients allows a direct and safe relationship with them at home through the Primary Care Teams, so we can save readmissions at hospital, face-to-face consultations at the Emergency Departments and Specialized Consultations and we save money.