La calidad asistencial se ha podido ver afectada por las dimensiones de la pandemia de COVID-19 y el estricto aislamiento hospitalario al que han sido sometidos los pacientes. Por ello, se plantea describir el proceso diseñado para facilitar la comunicación de los pacientes aislados con sus familias, detectar sus necesidades y realizar intervenciones individualizadas.
MétodoEstudio cualitativo con metodología de investigación acción, respondiendo al siguiente algoritmo: planificar la acción, diagnóstico de la necesidad e hipótesis-acción; aplicar la acción, creación del grupo de gestores de casos y formación de los miembros; observar la acción, recoger y analizar la información. Durante el mes de abril del 2020.
ResultadosSe realizaron 1.754 interacciones que afectaron a 490 pacientes. Los gestores de casos realizaron 767 llamadas dirigidas principalmente a facilitar información sobre el ingreso (71,45%) y cambios de ubicación o funcionamiento de las unidades (18,84%). Recibieron un total de 1.098 llamadas de familiares solicitando: información médica (43,8%), comunicación con los pacientes (18,48%), entrega de enseres personales o gestión de objetos extraviados (12,84%) e información sobre la ubicación del paciente o gestión del alta (10,20%). En el 66% de los casos las llamadas fueron resueltas por los gestores, el 30% fueron derivadas y el 4% fallidas.
ConclusionesLa puesta en funcionamiento del grupo de gestores de casos ha contribuido a mejorar la comunicación de los pacientes ingresados y aislados por COVID-19 con sus familias, dando respuesta a las necesidades planteadas, mejorando la calidad asistencial y favoreciendo la humanización en los cuidados.
Quality of healthcare has been affected by the current dimensions of the COVID-19 pandemic and the strict hospital isolation to which some inpatients have been subjected. Therefore, we propose to describe the process designed to facilitate the communication of inpatients with their families to detect their needs and perform individualized treatments in each case.
MethodQualitative study with action research methodology, responding to the following algorithm: plan the action, diagnosis of the need and hypothesis-action; apply the action, creation of the group of case managers and training of the members; observe the action, collect and analyse the information. During the month of April 2020.
Results1,754 interactions were undertaken, that affected 490 inpatients. Case Managers made 767 calls, to provide information about admissions (71.45%), changes in inpatient location or operation of units (18.84%), among others. One thousand and ninety-eight calls from family members were received requesting medical information (43.8%), to talk to inpatients (18.48%), to deliver personal articles or manage lost objects (12.84%), and seeking information about patient location or medical discharge (10.20%). Sixty-six percent of the requests were solved by Case Managers, 30% were referred on and 4% could not be solved.
ConclusionsImplementation of the Case Manager Group contributed to encourage communication of inpatients isolated due to COVID-19 with their families, responding to needs raised, improving quality of care and promoting humanization of care.
Los sistemas de salud de todo el mundo se enfrentan a una situación de pandemia causada por el virus SARS-CoV-2, para el que actualmente no existen terapias o vacunas específicas. Por ello, es necesario confiar en las medidas clásicas de salud pública para frenar la propagación de la enfermedad, aislando a las personas para interrumpir la transmisión, de una forma masiva, sin precedentes en el mundo actual1. Tras la declaración por la Organización Mundial de la Salud (OMS) del estado de pandemia, el 11 de marzo del 20202, se ha evidenciado en numerosas publicaciones que la infección mantiene un alto nivel de contagiosidad de persona a persona, a través del contacto con las secreciones respiratorias, por lo que el aislamiento de los pacientes que padecen la enfermedad es algo prioritario3. En este marco, la gestión hospitalaria ha requerido importantes modificaciones organizativas y estructurales para poder dar respuesta a las necesidades de aislamiento de las personas hospitalizadas y a la protección de sus profesionales4–6. Este se presenta como la actuación prioritaria en estos casos, pero se deben tener en cuenta los efectos negativos en los pacientes que la sufren, descritos en la bibliografía, como un mayor riesgo de ansiedad, depresión, percepción de estigmatización y caídas7. La inevitabilidad del aislamiento supone el contacto reducido con otras personas, interrupción de la rutina, ausencia de visitas, menos interacción con el personal del hospital y limitado acceso a la atención médica. Estas restricciones pueden provocar sentimientos de soledad, abandono, exclusión social y estigmatización8. Ante esta situación, puede verse afectada la calidad asistencial, definida como «aquella atención que produce la mayor mejoría prevista en el estado salud, entendiendo la salud, en términos generales, en sus dimensiones física, fisiológica y psicológica»9, siendo la atención humanizada una necesidad del paciente aislado, en la que este último está implicado junto con los familiares, los cuidadores no profesionales, los profesionales sanitarios y los gestores10,11.
Hablamos de humanización del cuidado, cuando los valores éticos nos llevan a diseñar políticas, programas, realizar cuidados y velar por las relaciones asociadas con la dignidad de todo ser humano12. Algunos autores afirman que humanizar es proteger las emociones y buscar una atención centrada en las personas de las cuales todos formamos parte: paciente, familia y profesional, desde un abordaje holístico12.
En el caso de los pacientes aislados en el hospital, las nuevas tecnologías han podido contribuir a disminuir la sensación de soledad, facilitando la comunicación a través de las redes sociales o video llamadas con sus familiares y amigos, sin problemas en el caso de los más jóvenes. En el caso de los mayores, aún existe una importante brecha digital, aunque cada vez más las redes sociales y el uso de internet forman parte del envejecimiento activo y son utilizadas como instrumento de comunicación. De hecho, algunos estudios indican que las personas que más usan las redes sociales se sienten más jóvenes, experimentan un menor nivel de ansiedad tecnológica y son más audaces13. Lo cierto es que estas herramientas no están al alcance de todos los mayores y muchos de ellos aún no son capaces o no han desarrollado las habilidades para utilizarlas14.
Por todo ello, ante la incertidumbre social que supone el enfrentarse a una situación nueva impuesta por la pandemia y los efectos negativos del aislamiento en los pacientes que no pueden comunicarse con sus familias, ha surgido la necesidad de brindar una atención en salud más humanizada. Para ello, se ha diseñado un proceso que facilite la comunicación, y de esta forma, responder a las aspiraciones del usuario y a su condición como persona, situándonos desde su perspectiva.
El objetivo de este estudio fue describir el proceso diseñado para facilitar la comunicación de los pacientes hospitalizados y aislados por COVID-19 con sus familias, dentro del plan de calidad y humanización del hospital. Asimismo, analizar los motivos de las llamadas coordinadas por los gestores de casos, con el fin de detectar las necesidades de los pacientes y sus familias y realizar intervenciones individualizadas en cada caso.
MétodoSe presenta un estudio cualitativo con metodología de investigación acción, respondiendo al siguiente algoritmo: planificar la acción, diagnóstico de la necesidad e hipótesis-acción; aplicar la acción, creación del grupo de gestores de casos y formación de los miembros; observar la acción, recoger y analizar la información.
Planificar la acciónEl personal de enfermería de las unidades COVID-19, se ha implicado en la prevención y control de la pandemia dentro de un sistema capaz de hacer frente a la emergencia de salud pública. Dentro de esa estandarización de cuidados en las nuevas áreas hospitalarias y la mejora continua de los planes de contingencia, el aislamiento de los pacientes se ha impuesto como principal medida. En muchos casos, el personal de enfermería ha detectado la angustia de los pacientes que demandaban poder comunicarse con sus familiares. Por otro lado, las unidades de hospitalización vieron colapsados los teléfonos por parte de las familias de los ingresados, que también buscaban comunicarse. La dirección de enfermería se ha hecho eco de esta necesidad, diseñando una estrategia ante la hipótesis de que un grupo de gestores de casos, que se encargasen de dichas llamadas, facilitarían el intercambio de información entre los pacientes aislados y sus familias.
Aplicar la acción. Creación del grupo de gestores de casosLa dirección de enfermería, junto con la comisión de humanización y el servicio de atención al paciente exploraron la disponibilidad de los profesionales del Hospital Clínico Universitario de Valladolid (HCUV) para la creación del grupo de gestores de casos. El servicio de rehabilitación se vio obligado a suspender las agendas por la adecuación del hospital a las nuevas necesidades impuestas por la pandemia. Un grupo de fisioterapeutas, cuya actividad asistencial se redujo, se mostró proactivo con la iniciativa, ofreciéndose como voluntario. La convocatoria se hizo pública captando a más gente dispuesta a dar este servicio. El grupo se conformó con 20 fisioterapeutas, tres técnicos especialistas en radiología y tres enfermeras de consultas. Dada la magnitud de la emergencia en la que el hospital estaba inmerso, no se realizó una selección, aceptándose a todos los voluntarios en el grupo.
Formación a los miembros del grupo sobre las estrategias e intervenciones a llevar a caboSe diseñó el contenido de la formación que debía tener el grupo de gestores de casos en lo relativo a cómo consultar la información del paciente en la historia electrónica, los protocolos de actuación en las diferentes situaciones, el funcionamiento de las unidades, los teléfonos de contacto a quien poder derivar según los casos, la cumplimentación del registro de la llamada, la ética de protección de datos y de confidencialidad. Todo ello con el fin de disminuir la variabilidad en la gestión de los casos. La formación fue impartida por el jefe de atención al paciente y por la enfermera responsable de sistemas de información del hospital en dos fases: un primer grupo, constituido por 10 miembros, recibió la capacitación presencial de una hora, previa al inicio de su actividad. Los 16 miembros restante recibieron la formación en cascada. Se impartieron contenidos teóricos procedimentales y casos prácticos sobre situaciones concretas. Todas las mañanas, los responsables de la capacitación, contactaban con el grupo, realizando un seguimiento de algunas situaciones concretas que pudieran generar dificultad en su resolución.
Observar la acciónPara recoger la información se diseñó una tabla de Excel® con el objetivo de registrar los datos sobre el familiar de contacto, las llamadas efectuadas por los gestores de casos, las llamadas recibidas, los motivos de estas, las intervenciones realizadas y los comentarios adicionales. Los contenidos se diseñaron por los responsables de la capacitación de modo que se recogiera la información relevante concerniente a los requerimientos de los usuarios y permitir así el seguimiento por parte de cualquier miembro del grupo de gestores de casos en cualquier momento.
Análisis de los datosEl análisis cualitativo de los contenidos acerca de los motivos de las llamadas, tanto efectuadas como recibidas, se realizó mediante la agrupación y etiquetado de dichos contenidos en categorías inductivas, creando criterios de definición que permitieron conjuntarlas en categorías centrales. Se determinaron las interacciones fallidas, aquellas en las que no se pudo contactar con el familiar o en las que la demanda efectuada estaba fuera del alcance de las funciones de los gestores de casos.
ResultadosLa actividad del grupo de gestores de casos se inició el primero de abril en los turnos de mañana y tarde para las unidades de hospitalización y, a partir del 14 de abril, en las unidades de cuidados intensivos, en el turno matutino. Se planteó como primera acción buscar a los familiares de los pacientes ingresados hasta el momento, para informarles sobre la existencia de este nuevo servicio y sobre el teléfono de contacto de referencia. A partir de entonces, se contactó con cada nuevo ingreso diariamente. Se prestó este servicio a 14 unidades de hospitalización y tres unidades de cuidados intensivos, que acogieron a un total de 688 pacientes ingresados durante el mes abril. El número de interacciones se vio incrementado, en ocasiones, por la necesidad de traslados de los pacientes entre las distintas unidades, dependiendo de si se trataba de alguien con sospecha de COVID-19, con diagnóstico confirmado o empeoramiento de su cuadro clínico. Un total de 490 pacientes ingresados se benefició del servicio de los gestores de casos, el 56,50% fueron hombres y un 43,50% mujeres. La media de edad fue de 71,38 (±16,49 años).
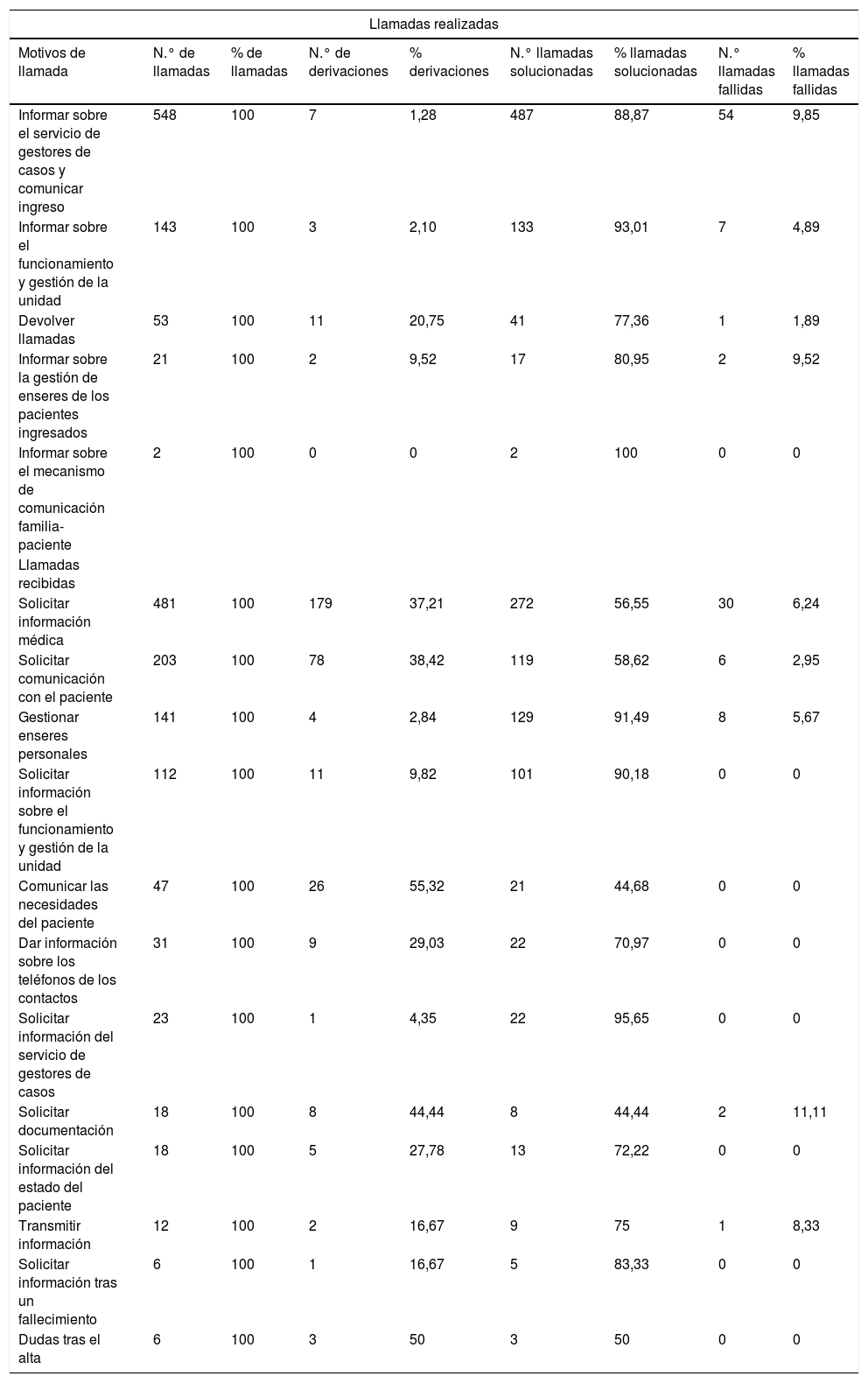
Se realizó un total de 767 llamadas por los gestores de casos. Los principales motivos fueron: facilitar información sobre el ingreso y el servicio ofertado, el 71,45%, (n = 548), no siendo posible contactar con los familiares en el 9,85%; facilitar la información sobre los cambios en la ubicación del paciente o el funcionamiento de las unidades COVID-19, el 18,84%, (n = 143), no siendo posible contactar con los familiares en el 4,89%; responder a cuestiones planteadas por los familiares en llamadas anteriores, pendientes de respuesta, el 6,91% (n = 53) (tablas 1 y 2).
Llamadas realizadas y recibidas por los gestores de casos
| Llamadas realizadas | Motivos | Características | N.° Llamadas/ % |
|---|---|---|---|
| Informar sobre servicio de gestores de casos y comunicar ingreso | A la llegada del paciente a la unidad, sea ingreso o traslado, se pone en conocimiento de los familiares dónde ingresan y se oferta el servicio gestores de casos | 548/ 71,45% | |
| Informar sobre el mecanismo de comunicación familia-paciente | Se da información sobre:- Cómo llamar al teléfono de la habitación- El servicio de video llamadas- Operatividad del teléfono móvil del paciente | 2/0,26% | |
| Informar sobre funcionamiento y gestión de la unidad | Traslados a otras unidades, horario de llamadas de información médica, gestión del alta | 143/ 18,64% | |
| Informar sobre la gestión de enseres de los pacientes ingresados | Se facilita:- La entrega de objetos por parte de la familia al paciente- Solicitud de objetos, que el paciente necesita, a las familias- Cómo entregarlos a las unidades- Tramitar la entrega- Búsqueda de enseres extraviados | 21/ 2,73% | |
| Devolver llamada | Responder a una duda o problema planteado en una llama anterior | 53/6,91% | |
| Totales | 767/ 100% |
| Llamadas recibidas | Motivos | Características | N° Llamadas/ % |
|---|---|---|---|
| Solicitar información médica | Resultados de pruebas, estado actual del paciente | 481/ 43,80% | |
| Solicitar información sobre funcionamiento y gestión de la unidad | Ubicación del paciente, dudas sobre el alta del paciente. | 112/ 10,20% | |
| Solicitar comunicación con el paciente | - Video llamadas desde el dispositivo móvil asignado a la unidad.- Cómo hacer una llamada a la habitación, teléfono particular del paciente- El paciente no coge el teléfono, imposibilidad de contactar con la habitación | 203/ 18,49% | |
| Gestionar enseres personales | Reclamar pertenencias perdidas, hacer llegar pertenencias al paciente | 141/ 12,84% | |
| Transmitir información | Al paciente o al personal de la unidad | 12/1,09% | |
| Dar información sobre los teléfonos de contacto | Número de teléfono de contacto erróneo o modificaciones | 31/2,82% | |
| Solicitar documentación | Justificantes de ingresos, informes de alta, permisos de circulación para visitar al familiar | 18/1,64% | |
| Comunicar necesidades del paciente | Informar al personal de la unidad las necesidades que los pacientes les han transmitido por teléfono o creen que puedan ser importantes durante su ingreso (medicación domiciliaria, alergias, deterioro cognitivo, etc.) | 47/4,28% | |
| Solicitar información tras un fallecimiento | Qué deben hacer tras el fallecimiento de un familiar | 6/0,55% | |
| Solicitar información del estado del paciente | Información no médica (si ha dormido bien, su estado anímico) | 18/1,64% | |
| Solicitar información servicio gestores de casos | Solicitan la información antes del ingreso en planta, ya que les llega un mensaje desde el servicio de admisión de urgencias | 23/2,09% | |
| Dudas tras el alta | Régimen que deben seguir en domicilio, tratamiento al alta | 6/0,55% | |
| Totales | 1.098/ 100% |
Porcentajes de llamadas realizadas y recibidas según motivo de llamadas
| Llamadas realizadas | ||||||||
|---|---|---|---|---|---|---|---|---|
| Motivos de llamada | N.° de llamadas | % de llamadas | N.° de derivaciones | % derivaciones | N.° llamadas solucionadas | % llamadas solucionadas | N.° llamadas fallidas | % llamadas fallidas |
| Informar sobre el servicio de gestores de casos y comunicar ingreso | 548 | 100 | 7 | 1,28 | 487 | 88,87 | 54 | 9,85 |
| Informar sobre el funcionamiento y gestión de la unidad | 143 | 100 | 3 | 2,10 | 133 | 93,01 | 7 | 4,89 |
| Devolver llamadas | 53 | 100 | 11 | 20,75 | 41 | 77,36 | 1 | 1,89 |
| Informar sobre la gestión de enseres de los pacientes ingresados | 21 | 100 | 2 | 9,52 | 17 | 80,95 | 2 | 9,52 |
| Informar sobre el mecanismo de comunicación familia-paciente | 2 | 100 | 0 | 0 | 2 | 100 | 0 | 0 |
| Llamadas recibidas | ||||||||
| Solicitar información médica | 481 | 100 | 179 | 37,21 | 272 | 56,55 | 30 | 6,24 |
| Solicitar comunicación con el paciente | 203 | 100 | 78 | 38,42 | 119 | 58,62 | 6 | 2,95 |
| Gestionar enseres personales | 141 | 100 | 4 | 2,84 | 129 | 91,49 | 8 | 5,67 |
| Solicitar información sobre el funcionamiento y gestión de la unidad | 112 | 100 | 11 | 9,82 | 101 | 90,18 | 0 | 0 |
| Comunicar las necesidades del paciente | 47 | 100 | 26 | 55,32 | 21 | 44,68 | 0 | 0 |
| Dar información sobre los teléfonos de los contactos | 31 | 100 | 9 | 29,03 | 22 | 70,97 | 0 | 0 |
| Solicitar información del servicio de gestores de casos | 23 | 100 | 1 | 4,35 | 22 | 95,65 | 0 | 0 |
| Solicitar documentación | 18 | 100 | 8 | 44,44 | 8 | 44,44 | 2 | 11,11 |
| Solicitar información del estado del paciente | 18 | 100 | 5 | 27,78 | 13 | 72,22 | 0 | 0 |
| Transmitir información | 12 | 100 | 2 | 16,67 | 9 | 75 | 1 | 8,33 |
| Solicitar información tras un fallecimiento | 6 | 100 | 1 | 16,67 | 5 | 83,33 | 0 | 0 |
| Dudas tras el alta | 6 | 100 | 3 | 50 | 3 | 50 | 0 | 0 |
Se recibió un total de 1.098 llamadas por parte de los familiares de los pacientes ingresados en unidades COVID-19. Los principales motivos se plantean a continuación. El primero se refirió a la solicitud de información médica, 43,80% (n = 481). De estas 481 intervenciones, el 56,55% consistió en tranquilizar al familiar e informarle acerca del procedimiento de información médica de la unidad, en el 37,21% se consideró necesario derivar la llamada al control de enfermería de la unidad o al despacho médico correspondiente y el 6,24% quedó pendiente de una nueva llamada por parte del médico. Otro motivo fue la solicitud de comunicación con los pacientes, 18,49% (n = 203). Dentro de estas, el 97,04% logró poner en contacto a los pacientes con sus familiares, bien a través de los teléfonos de la habitación, los móviles personales o mediante un teléfono que se puso a disposición de las unidades para realizar video llamadas. El siguiente motivo fue la solicitud de cómo hacer llegar enseres personales o gestionar objetos extraviados, 12,84%, (n = 141). Los objetos eran recogidos en la entrada del hospital y recibidos por los celadores o por los propios gestores de casos. En las situaciones de objetos perdidos se notificó a las unidades y al servicio de seguridad del hospital para su búsqueda y recuperación cuando fuera posible. De las 141 interacciones relacionadas con la gestión de enseres personales en tan solo un 5,67% de los casos no se pudo hacer llegar los objetos al paciente. El siguiente motivo fue la solicitud de información sobre dónde estaba ingresado su familiar o información respecto a la gestión del alta, 10,20% (n = 112). Este punto se resolvió sin problemas en todos los casos. Finalmente, el último consistió en transmitir información acerca de las necesidades de los pacientes (con deterioro cognitivo, desorientados, etc.), 4,28%, (n = 47). En estos casos los gestores comunicaron al control de enfermería la información aportada por los familiares (tablas 1 y 2).
Dentro de las llamadas recibidas (n = 1.098) se le pudo dar contestación al 95,72% (n = 1.051), siendo su tiempo de respuesta de 24 a 48 horas desde la recepción de la llamada. Con respecto a las 1.051 llamadas atendidas, el 29,72% se derivó a otro profesional, mientras que el 65,94% se resolvió directamente por los gestores de casos.
DiscusiónLa creación del grupo de gestores de casos para facilitar la comunicación entre los familiares y los pacientes ingresados ha resultado efectiva, no solo en esta cuestión, sino también ha permitido detectar necesidades que redunden en mejorar la calidad de la atención durante el ingreso y el aislamiento. Por otro lado, ha contribuido a disminuir la carga de trabajo en las unidades de hospitalización desbordadas por el alto flujo de llamadas recibidas debido a la ansiedad de obtener información de los familiares ingresados, ante la imposibilidad de las visitas.
El hecho de que el primer motivo de llamada fuera la solicitud de información médica es comprensible ante la nula oportunidad de recibir noticias de forma presencial y no poder visitar y valorar personalmente el estado de su familiar ingresado. Algunos estudios afirman que los pacientes prefieren que sus familiares estén presentes durante la información médica y estos últimos también15. La intervención de los gestores podría haber contribuido a facilitar la relación terapéutica, mejorar la percepción de los familiares en cuanto a una atención más humanizada y disminuir su ansiedad10,16. Esto evidenció la necesidad de protocolizar las llamadas de información médica en las distintas unidades para dar respuesta a esta demanda.
El siguiente motivo en importancia fue la solicitud de comunicación a través de los medios disponibles. Dotar a las unidades de dispositivos móviles para realizar video llamadas facilitó la comunicación, dado que muchos pacientes tenían dificultades por su estado clínico, emocional o sensorial. Con este servicio también se ha intentado sustituir, en cierta manera, el acompañamiento que los familiares y pacientes necesitan durante el ingreso10. Aunque el uso de las tecnologías de la información y comunicación (TIC) es cada vez más utilizada por las personas mayores, en algunos casos aún no están familiarizados con los dispositivos móviles13,14, por lo que son, sin duda, los más beneficiados de este recurso.
La solicitud de gestión de enseres personales cobra importancia en un momento en que la rutina del acompañamiento desaparece. Los objetos personales son vistos por los pacientes como algo familiar y el hecho de que disponga de las cosas que necesita disminuye su ansiedad y su percepción de soledad8.
Esta pandemia ha generado necesidades que no estaban protocolizadas hasta el momento, las instituciones no estaban preparadas ni material ni emocionalmente para adaptarse a cambios tan rápidos. El aislamiento, no solo de los pacientes, sino de los propios familiares en sus hogares, ha generado incertidumbre y miedo. Facilitar la comunicación entre ellos hace que el hospital sea percibido como un lugar más humanizado en el que se favorece la atención personalizada y la socialización dentro del aislamiento12.
ConclusionesLa puesta en funcionamiento del grupo de gestores de casos ha contribuido a mejorar la comunicación de los pacientes ingresados y aislados por COVID-19 con sus familias, dando respuesta a las necesidades planteadas, mejorando la calidad asistencial y favoreciendo la humanización en cuidados.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Nuestro agradecimiento al grupo de gestores de casos, en su mayoría fisioterapeutas, por su iniciativa y entrega en su empeño de facilitar la comunicación de los pacientes aislados por COVID-19 con sus familias.